Измерение внутрибрюшного давления в мочевом пузыре

Чтобы
иметь точные цифры ВБД, его необходимо
измерять. Непосредст-венно в брюшной
полости давление можно измерять при
лапароскопии, пе-ритонеальном диализе,
либо при наличии лапаростомы (прямой
метод). На
сегодняшний день прямой метод считается
наиболее точным, однако, его использование
ограничено из-за высокой стоимости. Как
альтернатива, описаны непрямые
методы
мониторинга ВБД, которые подразумевают
использование соседних органов,
граничащих с брюшной полостью: мочевой
пузырь, желудок, матка, прямая кишка,
нижняя полая вена.
В
настоящее время «золотым стандартом»
непрямого измерения ВБД является
использование мочевого пузыря. [7].
Эластичная и хорошо растяжимая стенка
мочевого пузыря при объеме, не превышающем
25 мл, выполняет функцию пассивной
мембраны и точно передает давление
брюшной полости. Первым этот способ
предложил Kron
и савт. В 1984 году. Для измерения он
использовал обычный мочевой катетер
Фолея, через который в полость мочевого
пузыря вводил 50-100 мл стерильного
физио-логического раствора, после чего
присоединял к катетеру Фолея прозрачный
капилляр, либо линейку и измерял
внутрипузырное давление, принимая за
ноль лонное сочленение. Однако, используя
этот метод, приходилось при каждом
измерении собирать систему заново, что
предполагало высокий риск развития
восходящей инфекции мочевыводящих
путей.
В
настоящее время разработаны специальные
закрытые системы для измерения
внутрипузырного давления. Некоторые
из них подключаются к датчику инвазивного
давления и монитору (AbVizertm),
другие являются полностью готовыми к
использованию без дополнительных
инструмен-тальных аксессуаров
(Unomedical).
Последние считаются более предпоч-тительными,
так как намного проще в использовании
и не требуют дополни-тельной дорогостоящей
аппаратуры.
При
измерении внутрипузырного давления не
последнюю роль играет скорость введения
физиологического раствора и его
температура. Так как быстрое введение
холодного раствора может привести к
рефлекторному сокращению мочевого
пузыря и завышению уровня внутрипузырного,
а, следовательно, и внутрибрюшного
давления. Пациент при этом должен
находиться в положении лежа на спине,
на горизонтальной поверхности. Более
того, адекватное обезболивание больного
в послеоперационном периоде за счет
расслабления мышц передней брюшной
стенки позволяет получить наиболее
точные цифры ВБД. [4,6].
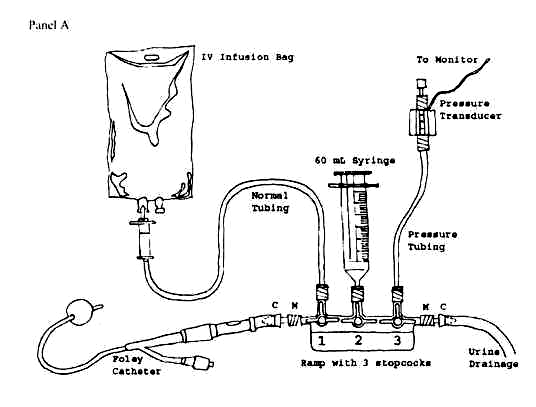
Рисунок 1. Закрытая
система для длительного мониторинга
ВБД с трансдьюсером и монитором
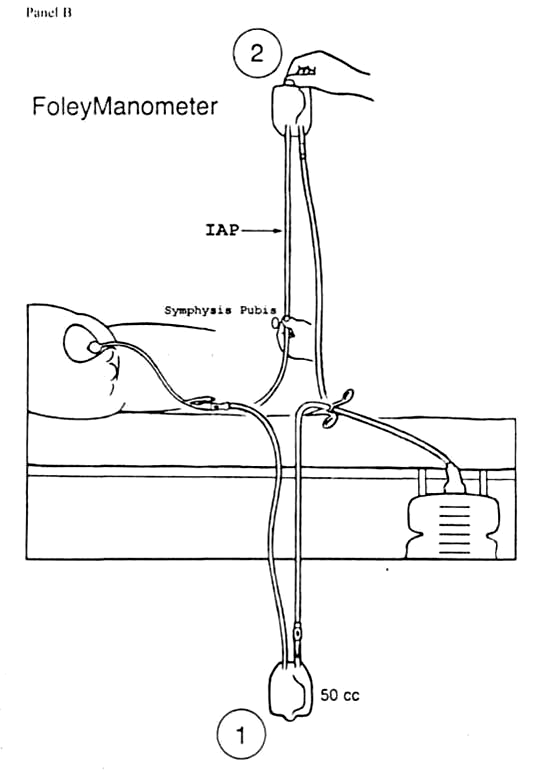
Рисунок 2. Закрытая
система для длительного мониторинга
ВБД без дополнительной аппаратуры
До недавнего
времени одной из нерешенных проблем
оставалось точное количество вводимой
жидкости в мочевой пузырь, необходимой
для измерения ВБД. И сегодня эти цифры
варьируют от 10 до 200 мл. Этому вопросу
было посвящено немало международных
исследований, по результатам которых
было доказано, что введение около 25 мл,
не приводит к искажению уровня
внутрибрюшного давления. Что было
утверждено на согласительной комиссии
по проблеме СИАГ в 2004 году [12].
Противопоказанием
к применению этого метода является
повреждение мочевого пузыря или сдавление
гематомой или опухолью. В такой ситуации
интраабдоминальную гипертензию
оценивают, измеряя внутрижелудочное
давление [6].
ИНТРААБДОМИНАЛЬНАЯ
ГИПЕРТЕНЗИЯ ( ИАГ)
На
сегодняшний день в литературе нет
единого мнения относительно уровня
ВБД, при котором развивается ИАГ. Однако
в 2004 г. на конференции WSACS
ИАГ была определена как: это стойкое
повышение ВБД до 12 мм рт.ст. и более,
которое определяется при трех стандартных
измерениях с интервалом 4-6 часов [168].
Точный
уровень ВБД, который характеризуется
как ИАГ, до сегодняш-него дня остается
предметом дискуссий. В настоящее время
по данным литературы пороговые значения
ИАГ варьируют от 12-15 мм рт.ст. [ 25, 98, 169 ,
136 ]. Опрос, проведенный Европейским
советом по интенсивной терапии (ESICM)
и Советом по терапии критических
состояний SCCM)
( (www.wsacs.Org.survey.htm),
в котором участвовали 1300 респондентов,
показал, что 13,6% до сих пор не имеют
представления об ИАГ и о нега-тивном
влиянии повышенного ВБД.
Около 14,8% респондентов
считают, что уровень ВБД в норме составляет
10 мм рт.ст., 77,1% определяют ИАГ на уровне
15 мм рт. ст., а 58% – СИАГ на уровне 25 мм
рт.ст.
Многочисленные
публикации описывают влияние внутрибрюшной
гипертензии на различные системы органов
в большей или меньшей степени и на весь
организм в целом [166, 167, 169, 113, 132 , 165, 174,
192 , 191].
В
1872 г. E.Wendt
[207]-одним из первых сообщил о феномене
интрааб-доминальной гипертензии, а
Еmerson
H.
[115] показал развитие полиорган-ной
недостаточности (ПОН) и высокую смертность
среди эксперимен-тальных животных,
которым искусственно повышали давление
брюшной полости.
Однако
широкий интерес исследователей к
проблеме повышенного интрааб-доминального
проявился в 80-х и 90-х годах XX
века.
Интерес
к внутрибрюшному давлению (ВБД) у тяжелых
больных, находя-щихся в критических
состояниях неуклонно растет. Уже
доказано, [14,15,25, 150-155] что прогрессирование
интраабдоминальной гипертензии у этих
больных значительно увеличивает
летальность.
По
данным анализа международных работ
частота развития ИАГ силь-но варьирует
[ 136] . При перитоните, панкреонекрозе,
тяжелой сочетанной травме живота
происходит значительное повышение
интраабдоминального давления при этом
синдром интраабдоминальной гипертензии
(СИАГ) развивается у 5,5 % таких больных.
Kirkpatrick
с соавт. [136]) выделяют 3 степени
интраабдоминальной гипертензии:
нормальное (10 мм рт.ст. и менее), повышенное
(10 –
15
мм рт. ст.) и высокое (более 15 мм рт. ст.).
M. Williams и H. Simms [208]) считают повышенным
внутрибрюшное давление более
25 мм рт. ст.D.
Meldrum
и соавт.
[160] выделяют 4 степени повышения
интраабдоминальной гипертензии:
I
ст.– 10-15 мм рт. ст., II ст. – 16-25 мм рт. ст.,
III ст. – 26—35 мм рт. ст., IV ст. – более 35 мм
рт. ст.
СИНДРОМ
ИНТРААБДОМИНАЛЬНОЙ ГИПЕРТЕНЗИИ
ИАГ
является продормальной фазой развития
СМАГ. Согласно выше-изложенному ИАГ с
сочетании с выраженной полиорганной
недостаточ-ностью и есть СИАГ.
В настоящее время
определение синдрома интраабдоминальной
гипертензии представлено так – это
стойкое повышение ВБД более 20 мм рт.ст.
( с или без АПД <60 мм рт.ст. ) , которое
ассоциируется с манифестацией органной
недостаточностью / дисфункции.
В
отличие от ИАГ , синдром интраабдоминальной
гипертензии не нуждается в классификации
по уровню ВБД, в виду того , что этот
синдром в современной литературе
представлен как феномен « все или
ничего». Это означает , что при развитии
синдрома интраабдоминальной гипертензии
при какой-то степени ИАГ , дальнейшее
увеличение ВБД не имеет значения.
Первичный
СИАГ ( ранее хирургический , послеоперационный
) как след-ствие патологических процессов,
развивающихся непосредственно в самой
брюшной полости в результате внутрибрюшной
катастрофы , такой как травма органов
брюшной полости, гемоперитонеум,
распространенный перитонит , острый
панкреатит , разрыв аневризмы брюшного
отдела аорты, забрюшинная гематома.
Вторичный
СИАГ ( ранее терапевтический ,
экстраабдоминальный) характеризуется
присутствием подострой или хронической
ИАГ, причиной которой явилась
экстраабдоминальная патология, например
, сепсис, « капил-лярная утечка», обширные
ожоги и состояния , требующие массивной
инфу-зионной терапии.
Возвратный
СИАГ ( третичный ) представляет собой
повторное появ-ление симптомов,
характерных для СИАГ , на фоне разрешающейся
картины ранее возникшего первичного
или вторичного СИАГ.
Возвратный
СИАГ может развиваться на фоне наличия
у больного «откры-того живота» или после
раннего ушивания брюшной раны наглухо
(ликви-дация лапаростомы). Третичный
перитонит достоверно характеризуется
высокой летальностью.
В развитии синдрома
интраабдоминальной гипертензии играют
роль следующие предрасполагающие
факторы:
Факторы,
способствующие снижению эластичности
передней брюшной стенки
Искусственная
вентиляция легких, особенно при
сопротивлении дыхательному аппаратуИспользование
ПДКВ (РЕЕР), либо наличие ауто-ПДКВ
(auto-РЕЕР)Плевропневмония
Избыточная масса
телаПневмоперитонеум
Ушивание передней
брюшной стенки в условиях ее высокого
натяженияНатяжная пластика
гигантских пупочных или вентральных
грыжПоложение тела
на животеОжоги с формированием
струпов на передней брюшной стенке
Факторы,
способствующие увеличению содержимого
брюшной полости
Парез желудка,
патологический илеусОпухоли брюшной
полостиОтек, либо гематома
забрюшинного пространства
Факторы,
способствующие накоплению патологической
жидкости или газа в брюшной полости
Асцит
Панкреатит,
перитонитГемоперитонеум
Пневмоперитонеум
Факторы,
способствующие развитию «капиллярной
утечки»
Ацидоз
(pH
ниже 7,2)Гипотермия
(температура тела ниже 33 С0)Политрансфузия
(более 10 единиц эритроцитарной
массы/сутки)Коагулопатия
(тромбоциты менее 50000/мм3
или АЧТВ в 2 раза выше нормы, либо МНО
выше 1,5)Сепсис
Бактериемия
Массивная
инфузионная терапия (более 5 литров
коллоидо или кристаллоидов за 24 часа
с капиллярным отеком и жидкостным
балансом)Обширные ожоги
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Чтобы иметь точные цифры ВБД, его необходимо измерять. Непосредст-венно в брюшной полости давление можно измерять при лапароскопии, пе-ритонеальном диализе, либо при наличии лапаростомы (прямой метод). На сегодняшний день прямой метод считается наиболее точным, однако, его использование ограничено из-за высокой стоимости. Как альтернатива, описаны непрямые методы мониторинга ВБД, которые подразумевают использование соседних органов, граничащих с брюшной полостью: мочевой пузырь, желудок, матка, прямая кишка, нижняя полая вена.
В настоящее время «золотым стандартом» непрямого измерения ВБД является использование мочевого пузыря. [7]. Эластичная и хорошо растяжимая стенка мочевого пузыря при объеме, не превышающем 25 мл, выполняет функцию пассивной мембраны и точно передает давление брюшной полости. Первым этот способ предложил Kron и савт. В 1984 году. Для измерения он использовал обычный мочевой катетер Фолея, через который в полость мочевого пузыря вводил 50-100 мл стерильного физио-логического раствора, после чего присоединял к катетеру Фолея прозрачный капилляр, либо линейку и измерял внутрипузырное давление, принимая за ноль лонное сочленение. Однако, используя этот метод, приходилось при каждом измерении собирать систему заново, что предполагало высокий риск развития восходящей инфекции мочевыводящих путей.
В настоящее время разработаны специальные закрытые системы для измерения внутрипузырного давления. Некоторые из них подключаются к датчику инвазивного давления и монитору (AbVizertm), другие являются полностью готовыми к использованию без дополнительных инструмен-тальных аксессуаров (Unomedical). Последние считаются более предпоч-тительными, так как намного проще в использовании и не требуют дополни-тельной дорогостоящей аппаратуры.
При измерении внутрипузырного давления не последнюю роль играет скорость введения физиологического раствора и его температура. Так как быстрое введение холодного раствора может привести к рефлекторному сокращению мочевого пузыря и завышению уровня внутрипузырного, а, следовательно, и внутрибрюшного давления. Пациент при этом должен находиться в положении лежа на спине, на горизонтальной поверхности. Более того, адекватное обезболивание больного в послеоперационном периоде за счет расслабления мышц передней брюшной стенки позволяет получить наиболее точные цифры ВБД. [4,6].
Рисунок 1. Закрытая система для длительного мониторинга ВБД с трансдьюсером и монитором
Рисунок 2. Закрытая система для длительного мониторинга ВБД без дополнительной аппаратуры
До недавнего времени одной из нерешенных проблем оставалось точное количество вводимой жидкости в мочевой пузырь, необходимой для измерения ВБД. И сегодня эти цифры варьируют от 10 до 200 мл. Этому вопросу было посвящено немало международных исследований, по результатам которых было доказано, что введение около 25 мл, не приводит к искажению уровня внутрибрюшного давления. Что было утверждено на согласительной комиссии по проблеме СИАГ в 2004 году [12].
Противопоказанием к применению этого метода является повреждение мочевого пузыря или сдавление гематомой или опухолью. В такой ситуации интраабдоминальную гипертензию оценивают, измеряя внутрижелудочное давление [6].
ИНТРААБДОМИНАЛЬНАЯ ГИПЕРТЕНЗИЯ ( ИАГ)
На сегодняшний день в литературе нет единого мнения относительно уровня ВБД, при котором развивается ИАГ. Однако в 2004 г. на конференции WSACS ИАГ была определена как: это стойкое повышение ВБД до 12 мм рт.ст. и более, которое определяется при трех стандартных измерениях с интервалом 4-6 часов [168].
Точный уровень ВБД, который характеризуется как ИАГ, до сегодняш-него дня остается предметом дискуссий. В настоящее время по данным литературы пороговые значения ИАГ варьируют от 12-15 мм рт.ст. [ 25, 98, 169 , 136 ]. Опрос, проведенный Европейским советом по интенсивной терапии (ESICM) и Советом по терапии критических состояний SCCM) ( (www.wsacs.Org.survey.htm), в котором участвовали 1300 респондентов, показал, что 13,6% до сих пор не имеют представления об ИАГ и о нега-тивном влиянии повышенного ВБД.
Около 14,8% респондентов считают, что уровень ВБД в норме составляет 10 мм рт.ст., 77,1% определяют ИАГ на уровне 15 мм рт. ст., а 58% – СИАГ на уровне 25 мм рт.ст.
Многочисленные публикации описывают влияние внутрибрюшной гипертензии на различные системы органов в большей или меньшей степени и на весь организм в целом [166, 167, 169, 113, 132 , 165, 174, 192 , 191].
В 1872 г. E.Wendt [207]-одним из первых сообщил о феномене интрааб-доминальной гипертензии, а Еmerson H. [115] показал развитие полиорган-ной недостаточности (ПОН) и высокую смертность среди эксперимен-тальных животных, которым искусственно повышали давление брюшной полости.
Однако широкий интерес исследователей к проблеме повышенного интрааб-доминального проявился в 80-х и 90-х годах XX века.
Интерес к внутрибрюшному давлению (ВБД) у тяжелых больных, находя-щихся в критических состояниях неуклонно растет. Уже доказано, [14,15,25, 150-155] что прогрессирование интраабдоминальной гипертензии у этих больных значительно увеличивает летальность.
По данным анализа международных работ частота развития ИАГ силь-но варьирует [ 136] . При перитоните, панкреонекрозе, тяжелой сочетанной травме живота происходит значительное повышение интраабдоминального давления при этом синдром интраабдоминальной гипертензии (СИАГ) развивается у 5,5 % таких больных.
Kirkpatrick с соавт. [136]) выделяют 3 степени интраабдоминальной гипертензии: нормальное (10 мм рт.ст. и менее), повышенное (10 – 15 мм рт. ст.) и высокое (более 15 мм рт. ст.). M. Williams и H. Simms [208]) считают повышенным внутрибрюшное давление более 25 мм рт. ст.D. Meldrum и соавт. [160] выделяют 4 степени повышения интраабдоминальной гипертензии: I ст.– 10-15 мм рт. ст., II ст. – 16-25 мм рт. ст., III ст. — 26—35 мм рт. ст., IV ст. — более 35 мм рт. ст.
СИНДРОМ ИНТРААБДОМИНАЛЬНОЙ ГИПЕРТЕНЗИИ
ИАГ является продормальной фазой развития СМАГ. Согласно выше-изложенному ИАГ с сочетании с выраженной полиорганной недостаточ-ностью и есть СИАГ.
В настоящее время определение синдрома интраабдоминальной гипертензии представлено так – это стойкое повышение ВБД более 20 мм рт.ст. ( с или без АПД <60 мм рт.ст. ) , которое ассоциируется с манифестацией органной недостаточностью / дисфункции.
В отличие от ИАГ , синдром интраабдоминальной гипертензии не нуждается в классификации по уровню ВБД, в виду того , что этот синдром в современной литературе представлен как феномен « все или ничего». Это означает , что при развитии синдрома интраабдоминальной гипертензии при какой-то степени ИАГ , дальнейшее увеличение ВБД не имеет значения.
Первичный СИАГ ( ранее хирургический , послеоперационный ) как след-ствие патологических процессов, развивающихся непосредственно в самой брюшной полости в результате внутрибрюшной катастрофы , такой как травма органов брюшной полости, гемоперитонеум, распространенный перитонит , острый панкреатит , разрыв аневризмы брюшного отдела аорты, забрюшинная гематома.
Вторичный СИАГ ( ранее терапевтический , экстраабдоминальный) характеризуется присутствием подострой или хронической ИАГ, причиной которой явилась экстраабдоминальная патология, например , сепсис, « капил-лярная утечка», обширные ожоги и состояния , требующие массивной инфу-зионной терапии.
Возвратный СИАГ ( третичный ) представляет собой повторное появ-ление симптомов, характерных для СИАГ , на фоне разрешающейся картины ранее возникшего первичного или вторичного СИАГ.
Возвратный СИАГ может развиваться на фоне наличия у больного «откры-того живота» или после раннего ушивания брюшной раны наглухо (ликви-дация лапаростомы). Третичный перитонит достоверно характеризуется высокой летальностью.
В развитии синдрома интраабдоминальной гипертензии играют роль следующие предрасполагающие факторы:
Факторы, способствующие снижению эластичности передней брюшной стенки
Искусственная вентиляция легких, особенно при сопротивлении дыхательному аппарату
Использование ПДКВ (РЕЕР), либо наличие ауто-ПДКВ (auto-РЕЕР)
Плевропневмония
Избыточная масса тела
Пневмоперитонеум
Ушивание передней брюшной стенки в условиях ее высокого натяжения
Натяжная пластика гигантских пупочных или вентральных грыж
Положение тела на животе
Ожоги с формированием струпов на передней брюшной стенке
Факторы, способствующие увеличению содержимого брюшной полости
Парез желудка, патологический илеус
Опухоли брюшной полости
Отек, либо гематома забрюшинного пространства
Факторы, способствующие накоплению патологической жидкости или газа в брюшной полости
Асцит
Панкреатит, перитонит
Гемоперитонеум
Пневмоперитонеум
Факторы, способствующие развитию «капиллярной утечки»
Ацидоз (pH ниже 7,2)
Гипотермия (температура тела ниже 33 С0)
Политрансфузия (более 10 единиц эритроцитарной массы/сутки)
Коагулопатия (тромбоциты менее 50000/мм3 или АЧТВ в 2 раза выше нормы, либо МНО выше 1,5)
Сепсис
Бактериемия
Массивная инфузионная терапия (более 5 литров коллоидо или кристаллоидов за 24 часа с капиллярным отеком и жидкостным балансом)
Обширные ожоги
Source: StudFiles.net
Источник


Мы поможем в написании ваших работ!

Мы поможем в написании ваших работ!

Мы поможем в написании ваших работ!
ЗНАЕТЕ ЛИ ВЫ?
Чтобы иметь точные цифры ВБД, его необходимо измерять. Непосредст-венно в брюшной полости давление можно измерять при лапароскопии, пе-ритонеальном диализе, либо при наличии лапаростомы (прямой метод). На сегодняшний день прямой метод считается наиболее точным, однако, его использование ограничено из-за высокой стоимости. Как альтернатива, описаны непрямые методы мониторинга ВБД, которые подразумевают использование соседних органов, граничащих с брюшной полостью: мочевой пузырь, желудок, матка, прямая кишка, нижняя полая вена.
В настоящее время «золотым стандартом» непрямого измерения ВБД является использование мочевого пузыря. [7]. Эластичная и хорошо растяжимая стенка мочевого пузыря при объеме, не превышающем 25 мл, выполняет функцию пассивной мембраны и точно передает давление брюшной полости. Первым этот способ предложил Kron и савт. В 1984 году. Для измерения он использовал обычный мочевой катетер Фолея, через который в полость мочевого пузыря вводил 50-100 мл стерильного физио-логического раствора, после чего присоединял к катетеру Фолея прозрачный капилляр, либо линейку и измерял внутрипузырное давление, принимая за ноль лонное сочленение. Однако, используя этот метод, приходилось при каждом измерении собирать систему заново, что предполагало высокий риск развития восходящей инфекции мочевыводящих путей.
В настоящее время разработаны специальные закрытые системы для измерения внутрипузырного давления. Некоторые из них подключаются к датчику инвазивного давления и монитору (AbVizertm), другие являются полностью готовыми к использованию без дополнительных инструмен-тальных аксессуаров (Unomedical). Последние считаются более предпоч-тительными, так как намного проще в использовании и не требуют дополни-тельной дорогостоящей аппаратуры.
При измерении внутрипузырного давления не последнюю роль играет скорость введения физиологического раствора и его температура. Так как быстрое введение холодного раствора может привести к рефлекторному сокращению мочевого пузыря и завышению уровня внутрипузырного, а, следовательно, и внутрибрюшного давления. Пациент при этом должен находиться в положении лежа на спине, на горизонтальной поверхности. Более того, адекватное обезболивание больного в послеоперационном периоде за счет расслабления мышц передней брюшной стенки позволяет получить наиболее точные цифры ВБД. [4,6].
Рисунок 1. Закрытая система для длительного мониторинга ВБД с трансдьюсером и монитором
Рисунок 2. Закрытая система для длительного мониторинга ВБД без дополнительной аппаратуры
До недавнего времени одной из нерешенных проблем оставалось точное количество вводимой жидкости в мочевой пузырь, необходимой для измерения ВБД. И сегодня эти цифры варьируют от 10 до 200 мл. Этому вопросу было посвящено немало международных исследований, по результатам которых было доказано, что введение около 25 мл, не приводит к искажению уровня внутрибрюшного давления. Что было утверждено на согласительной комиссии по проблеме СИАГ в 2004 году [12].
Противопоказанием к применению этого метода является повреждение мочевого пузыря или сдавление гематомой или опухолью. В такой ситуации интраабдоминальную гипертензию оценивают, измеряя внутрижелудочное давление [6].
ИНТРААБДОМИНАЛЬНАЯ ГИПЕРТЕНЗИЯ ( ИАГ)
На сегодняшний день в литературе нет единого мнения относительно уровня ВБД, при котором развивается ИАГ. Однако в 2004 г. на конференции WSACS ИАГ была определена как: это стойкое повышение ВБД до 12 мм рт.ст. и более, которое определяется при трех стандартных измерениях с интервалом 4-6 часов [168].
Точный уровень ВБД, который характеризуется как ИАГ, до сегодняш-него дня остается предметом дискуссий. В настоящее время по данным литературы пороговые значения ИАГ варьируют от 12-15 мм рт.ст. [ 25, 98, 169 , 136 ]. Опрос, проведенный Европейским советом по интенсивной терапии (ESICM) и Советом по терапии критических состояний SCCM) ( (www.wsacs.Org.survey.htm), в котором участвовали 1300 респондентов, показал, что 13,6% до сих пор не имеют представления об ИАГ и о нега-тивном влиянии повышенного ВБД.
Около 14,8% респондентов считают, что уровень ВБД в норме составляет 10 мм рт.ст., 77,1% определяют ИАГ на уровне 15 мм рт. ст., а 58% – СИАГ на уровне 25 мм рт.ст.
Многочисленные публикации описывают влияние внутрибрюшной гипертензии на различные системы органов в большей или меньшей степени и на весь организм в целом [166, 167, 169, 113, 132 , 165, 174, 192 , 191].
В 1872 г. E.Wendt [207]-одним из первых сообщил о феномене интрааб-доминальной гипертензии, а Еmerson H. [115] показал развитие полиорган-ной недостаточности (ПОН) и высокую смертность среди эксперимен-тальных животных, которым искусственно повышали давление брюшной полости.
Однако широкий интерес исследователей к проблеме повышенного интрааб-доминального проявился в 80-х и 90-х годах XX века.
Интерес к внутрибрюшному давлению (ВБД) у тяжелых больных, находя-щихся в критических состояниях неуклонно растет. Уже доказано, [14,15,25, 150-155] что прогрессирование интраабдоминальной гипертензии у этих больных значительно увеличивает летальность.
По данным анализа международных работ частота развития ИАГ силь-но варьирует [ 136] . При перитоните, панкреонекрозе, тяжелой сочетанной травме живота происходит значительное повышение интраабдоминального давления при этом синдром интраабдоминальной гипертензии (СИАГ) развивается у 5,5 % таких больных.
Kirkpatrick с соавт. [136]) выделяют 3 степени интраабдоминальной гипертензии: нормальное (10 мм рт.ст. и менее), повышенное (10 – 15 мм рт. ст.) и высокое (более 15 мм рт. ст.). M. Williams и H. Simms [208]) считают повышенным внутрибрюшное давление более 25 мм рт. ст.D. Meldrum и соавт. [160] выделяют 4 степени повышения интраабдоминальной гипертензии: I ст.– 10-15 мм рт. ст., II ст. – 16-25 мм рт. ст., III ст. – 26—35 мм рт. ст., IV ст. – более 35 мм рт. ст.
Источник
