Измерение внутрибрюшного давления через мочевой пузырь
Чтобы иметь точные цифры ВБД, его необходимо измерять. Непосредст-венно в брюшной полости давление можно измерять при лапароскопии, пе-ритонеальном диализе, либо при наличии лапаростомы (прямой метод). На сегодняшний день прямой метод считается наиболее точным, однако, его использование ограничено из-за высокой стоимости. Как альтернатива, описаны непрямые методы мониторинга ВБД, которые подразумевают использование соседних органов, граничащих с брюшной полостью: мочевой пузырь, желудок, матка, прямая кишка, нижняя полая вена.
В настоящее время «золотым стандартом» непрямого измерения ВБД является использование мочевого пузыря. [7]. Эластичная и хорошо растяжимая стенка мочевого пузыря при объеме, не превышающем 25 мл, выполняет функцию пассивной мембраны и точно передает давление брюшной полости. Первым этот способ предложил Kron и савт. В 1984 году. Для измерения он использовал обычный мочевой катетер Фолея, через который в полость мочевого пузыря вводил 50-100 мл стерильного физио-логического раствора, после чего присоединял к катетеру Фолея прозрачный капилляр, либо линейку и измерял внутрипузырное давление, принимая за ноль лонное сочленение. Однако, используя этот метод, приходилось при каждом измерении собирать систему заново, что предполагало высокий риск развития восходящей инфекции мочевыводящих путей.
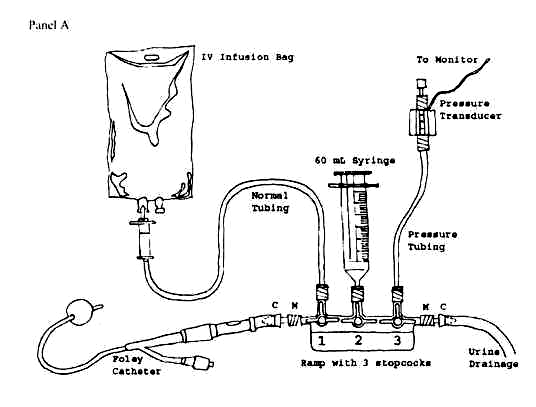
В настоящее время разработаны специальные закрытые системы для измерения внутрипузырного давления. Некоторые из них подключаются к датчику инвазивного давления и монитору (AbVizertm), другие являются полностью готовыми к использованию без дополнительных инструмен-тальных аксессуаров (Unomedical). Последние считаются более предпоч-тительными, так как намного проще в использовании и не требуют дополни-тельной дорогостоящей аппаратуры.
При измерении внутрипузырного давления не последнюю роль играет скорость введения физиологического раствора и его температура. Так как быстрое введение холодного раствора может привести к рефлекторному сокращению мочевого пузыря и завышению уровня внутрипузырного, а, следовательно, и внутрибрюшного давления. Пациент при этом должен находиться в положении лежа на спине, на горизонтальной поверхности. Более того, адекватное обезболивание больного в послеоперационном периоде за счет расслабления мышц передней брюшной стенки позволяет получить наиболее точные цифры ВБД. [4,6].

Рисунок 1. Закрытая система для длительного мониторинга ВБД с трансдьюсером и монитором
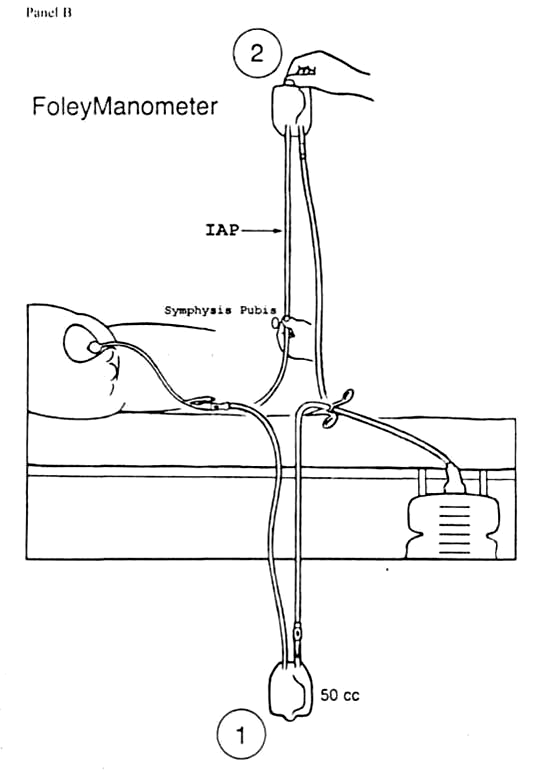
Рисунок 2. Закрытая система для длительного мониторинга ВБД без дополнительной аппаратуры
До недавнего времени одной из нерешенных проблем оставалось точное количество вводимой жидкости в мочевой пузырь, необходимой для измерения ВБД. И сегодня эти цифры варьируют от 10 до 200 мл. Этому вопросу было посвящено немало международных исследований, по результатам которых было доказано, что введение около 25 мл, не приводит к искажению уровня внутрибрюшного давления. Что было утверждено на согласительной комиссии по проблеме СИАГ в 2004 году [12].
Противопоказанием к применению этого метода является повреждение мочевого пузыря или сдавление гематомой или опухолью. В такой ситуации интраабдоминальную гипертензию оценивают, измеряя внутрижелудочное давление [6].
ИНТРААБДОМИНАЛЬНАЯ ГИПЕРТЕНЗИЯ ( ИАГ)
На сегодняшний день в литературе нет единого мнения относительно уровня ВБД, при котором развивается ИАГ. Однако в 2004 г. на конференции WSACS ИАГ была определена как: это стойкое повышение ВБД до 12 мм рт.ст. и более, которое определяется при трех стандартных измерениях с интервалом 4-6 часов [168].
Точный уровень ВБД, который характеризуется как ИАГ, до сегодняш-него дня остается предметом дискуссий. В настоящее время по данным литературы пороговые значения ИАГ варьируют от 12-15 мм рт.ст. [ 25, 98, 169 , 136 ]. Опрос, проведенный Европейским советом по интенсивной терапии (ESICM) и Советом по терапии критических состояний SCCM) ( (www.wsacs.Org.survey.htm), в котором участвовали 1300 респондентов, показал, что 13,6% до сих пор не имеют представления об ИАГ и о нега-тивном влиянии повышенного ВБД.
Около 14,8% респондентов считают, что уровень ВБД в норме составляет 10 мм рт.ст., 77,1% определяют ИАГ на уровне 15 мм рт. ст., а 58% – СИАГ на уровне 25 мм рт.ст.
Многочисленные публикации описывают влияние внутрибрюшной гипертензии на различные системы органов в большей или меньшей степени и на весь организм в целом [166, 167, 169, 113, 132 , 165, 174, 192 , 191].
В 1872 г. E.Wendt [207]-одним из первых сообщил о феномене интрааб-доминальной гипертензии, а Еmerson H. [115] показал развитие полиорган-ной недостаточности (ПОН) и высокую смертность среди эксперимен-тальных животных, которым искусственно повышали давление брюшной полости.
Однако широкий интерес исследователей к проблеме повышенного интрааб-доминального проявился в 80-х и 90-х годах XX века.
Интерес к внутрибрюшному давлению (ВБД) у тяжелых больных, находя-щихся в критических состояниях неуклонно растет. Уже доказано, [14,15,25, 150-155] что прогрессирование интраабдоминальной гипертензии у этих больных значительно увеличивает летальность.
По данным анализа международных работ частота развития ИАГ силь-но варьирует [ 136] . При перитоните, панкреонекрозе, тяжелой сочетанной травме живота происходит значительное повышение интраабдоминального давления при этом синдром интраабдоминальной гипертензии (СИАГ) развивается у 5,5 % таких больных.
Kirkpatrick с соавт. [136]) выделяют 3 степени интраабдоминальной гипертензии: нормальное (10 мм рт.ст. и менее), повышенное (10 – 15 мм рт. ст.) и высокое (более 15 мм рт. ст.). M. Williams и H. Simms [208]) считают повышенным внутрибрюшное давление более 25 мм рт. ст.D. Meldrum и соавт. [160] выделяют 4 степени повышения интраабдоминальной гипертензии: I ст.- 10-15 мм рт. ст., II ст. – 16-25 мм рт. ст., III ст. – 26-35 мм рт. ст., IV ст. – более 35 мм рт. ст.
СИНДРОМ ИНТРААБДОМИНАЛЬНОЙ ГИПЕРТЕНЗИИ
ИАГ является продормальной фазой развития СМАГ. Согласно выше-изложенному ИАГ с сочетании с выраженной полиорганной недостаточ-ностью и есть СИАГ.
В настоящее время определение синдрома интраабдоминальной гипертензии представлено так – это стойкое повышение ВБД более 20 мм рт.ст. ( с или без АПД <60 мм рт.ст. ) , которое ассоциируется с манифестацией органной недостаточностью / дисфункции.
В отличие от ИАГ , синдром интраабдоминальной гипертензии не нуждается в классификации по уровню ВБД, в виду того , что этот синдром в современной литературе представлен как феномен « все или ничего». Это означает , что при развитии синдрома интраабдоминальной гипертензии при какой-то степени ИАГ , дальнейшее увеличение ВБД не имеет значения.
Первичный СИАГ ( ранее хирургический , послеоперационный ) как след-ствие патологических процессов, развивающихся непосредственно в самой брюшной полости в результате внутрибрюшной катастрофы , такой как травма органов брюшной полости, гемоперитонеум, распространенный перитонит , острый панкреатит , разрыв аневризмы брюшного отдела аорты, забрюшинная гематома.
Вторичный СИАГ ( ранее терапевтический , экстраабдоминальный) характеризуется присутствием подострой или хронической ИАГ, причиной которой явилась экстраабдоминальная патология, например , сепсис, « капил-лярная утечка», обширные ожоги и состояния , требующие массивной инфу-зионной терапии.
Возвратный СИАГ ( третичный ) представляет собой повторное появ-ление симптомов, характерных для СИАГ , на фоне разрешающейся картины ранее возникшего первичного или вторичного СИАГ.
Возвратный СИАГ может развиваться на фоне наличия у больного «откры-того живота» или после раннего ушивания брюшной раны наглухо (ликви-дация лапаростомы). Третичный перитонит достоверно характеризуется высокой летальностью.
В развитии синдрома интраабдоминальной гипертензии играют роль следующие предрасполагающие факторы:
Факторы, способствующие снижению эластичности передней брюшной стенки
Искусственная вентиляция легких, особенно при сопротивлении дыхательному аппарату
Использование ПДКВ (РЕЕР), либо наличие ауто-ПДКВ (auto-РЕЕР)
Плевропневмония
Избыточная масса тела
Пневмоперитонеум
Ушивание передней брюшной стенки в условиях ее высокого натяжения
Натяжная пластика гигантских пупочных или вентральных грыж
Положение тела на животе
Ожоги с формированием струпов на передней брюшной стенке
Факторы, способствующие увеличению содержимого брюшной полости
Парез желудка, патологический илеус
Опухоли брюшной полости
Отек, либо гематома забрюшинного пространства
Факторы, способствующие накоплению патологической жидкости или газа в брюшной полости
Асцит
Панкреатит, перитонит
Гемоперитонеум
Пневмоперитонеум
Факторы, способствующие развитию «капиллярной утечки»
Ацидоз (pH ниже 7,2)
Гипотермия (температура тела ниже 33 С0)
Политрансфузия (более 10 единиц эритроцитарной массы/сутки)
Коагулопатия (тромбоциты менее 50000/мм3 или АЧТВ в 2 раза выше нормы, либо МНО выше 1,5)
Сепсис
Бактериемия
Массивная инфузионная терапия (более 5 литров коллоидо или кристаллоидов за 24 часа с капиллярным отеком и жидкостным балансом)
Обширные ожоги
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
- Авторы
- Резюме
- Файлы
- Ключевые слова
- Литература
Шапошников В.И. 1
1 НОЧУ ВПО Кубанский медицинский институт
Предложен достоверный способ прямого изменения внутрибрюшного давления. Установлено, что у всех больных с острым перитонитом наблюдается повышенное внутрибрюшное давление, превышающее 15 мм рт.ст. Оно коррелирует с тяжестью течения патологического процесса: чем выше показатели внутрибрюшного давления, тем тяжелее протекает патологический процесс. Определение величины внутрибрюшного давления имеет большое прогностическое значение, определяющее тактику веления пациентов с острым перитонитом.
перитонит
внутрибрюшное давление
метод
измерение
1. Гельфанд Б.Р., Проценко Д.Н., Игнатенко О.В., Ярошецкий А.И. Синдром интраабдоминальной гипертензии. Научный обзор. // Медицина неотложных состояний. – 2008. – № 5. – С. 14-17.
2. Ерюхин И.А., Шляпников С.А. Перитонит. // Руководство по неотложной хирургии органов брюшной полости. Под редакцией В.С. Савельева «Триада – Х», Москва. – 2006. – С. 461-495.
3. Bradley S.E., Bradley G.P. The effect of intra-abdominal pressure on renal in man // Clin. Invest. – 1947. – № 26. – Р. 1010-1022.
4. Kron J.L., Harman P.K., Nolan S.P. The measurement of intraabdominal pressure as a criterion for abdominal re- exploration // Ann. Surg. – 1984. – № 199 (1). – Р. 28-30.
Актуальность проблемы
Почти каждый шестой пациент с острым хирургическим заболеванием органов брюшной полости поступает в лечебное учреждение с явлениями перитонита, летальность при котором в среднем составляет 20-39 %, а при тяжелых его формах уже достигает 80-90 % [2]. Ведущее значение в неблагоприятном исходе лечения этого патологического процесса отводится прогрессивному повышению внутрибрюшного давления (ВБД) [1, 4].
Известно, что первичная санация брюшной полости не приводит к одномоментному устранению воспаления брюшины. Неадекватная тактика его лечения способствует или развитию, или прогрессированию уже имеющемуся ВБД, что сопровождается синдромом интраабдоминальной гипертензии (СИАГ), который в англоязычной транскрипции носит название abdominal compartment syndrome (АКС), развивающийся ещё до операции. Термин абдоминальный компартмент – синдром предложил Kron в 1980 году. Этот синдром возникает тогда, когда давление в закрытой брюшной полости повышается до уровня, который прерывает нормальное кровоснабжение, содержащихся в ней тканей и органов. Порог этого давления зависит и от напряжения живота с растяжением брюшной полости, а также и от степени гиповолемии. К типичным клиническим признакам повышения ВБД относят: напряженный и вздутый живот, увеличение пикового инспираторного давления, повышение ЦВД, снижение сердечного выброса, гипоксию, гиперкапнию и олигурию [1]. Мониторинг ВБД позволяет также своевременно выявлять ранние признаки полиорганной недостаточности, что является исключительно важным в деле выработки адекватных способов её коррекции. Роль этого исследования ещё больше возрастает при изучении абдоминально-перфузионного давления (АПД), которое вычисляют следующим способом: АПД = САД – ВБД, где САД – это среднее артериальное давление [1, 4].
Индекс АПД является наиболее точным предиктором висцеральной перфузии и служит одним из параметров прекращения массивной инфузионной терапии у тяжелых больных. Доказано, что уровень АПД ниже 60 мм рт.ст. напрямую коррелирует с выживаемостью пациентов, у которых выявлен СИАГ.
Если брюшную полость рассматривать как жидкостный резервуар, то исходя из закона Паскаля, давление во всех его отделах рано. Эту закономерность и предложили использовать Bradley S.E. and Bradley G.P. для измерения внутрибрюшного давления, которое в норме у взрослых составляет 0 – 5 мм рт. ст. [3]. Небольшое повышение давления (до 10 мм рт. ст.) наблюдается при ожирении, в послеоперационном периоде, при искусственной вентиляции легких и при некоторых других состояниях организма. Интраабдоминальная гипертензия (ИАГ) – это постоянное или периодическое (но не кратковременное) повышение ВБД до 12 мм рт.ст. Рост ВБД до уровня 20 мм рт.ст. напрямую зависит от полиорганной недостаточности/дисфункции, когда АПД менее 60 мм рт.ст. или без него [1].
Всемирное общество по изучению интраабдоминального компартмент-синдрома (WSACS) предложило шкалу, по которой различают 4 степени интраабдоминальной гипертензии: I степень – 12- 15 mm Hg, II степень – 16 – 20 mm Hg, III степень – 21-25 mm Hg, IV степень > 25 mm Hg (для удобства в клинической практике измерение ведется в миллиметрах водного столба, при этом каждая величина ртутного столба увеличивается в 10 раз).
По данным многих авторов, диагноз АКС вероятен при абдоминальной гипертензии, превышающей 150 мм водного столба, и при наличии у пациента двух и более таких признаков полиорганной недостаточности (ПОН), как ацидоз, гипоксемия, повышение ЦВД, гипотония, олигурия. В свою очередь повышение ВБД отрицательно влияет на работу всех органов и систем организма и способствует развитию ранней полиорганной недостаточности[1].
При абдоминальном компартмент – синдроме происходит сдавление нижней полой вены на надпеченочном и поддиафрагмальном уровне, а так же брыжеечных вен и лимфатических сосудов. Это сопровождается уменьшением притока крови к сердцу и увеличением периферического сосудистого сопротивления (за счет компрессии капилляров), что приводит к нарушению деятельности сердечнососудистой системы. Следует помнить, что уменьшение сердечного выброса наблюдается уже при величинах ВБД, равных 100-150 мм вод. ст.
Компрессия брюшной полости сопровождается сжатием портальной системы, что ведет к нарушению микроциркуляции и тромбообразованию в мелких сосудах. Возникает ишемия кишечной стенки, что сопровождается её отеком с развитием внутриклеточного ацидоза, а это в свою очередь сопровождается транссудацией и экссудацией, то есть образуется порочный круг. Эти нарушения четко проявляются при ВБД равному 150 мм вод. ст., а при 250 мм вод. ст. уже развивается ишемия кишечной стенки [2].
При разлитом перитоните контроль за ВБД нужно выполнять каждые 2-4 часа, при этом важно определить перфузионное давление в брюшной полости, которое является разницей среднего артериального и внутрибрюшного давлений и во многом определяет тяжесть и прогноз данного патологического процесса. Это исследование можно отнести к обязательным манипуляциям, которое опережает клиническое проявление этого осложнения. Его можно отнести не только к наиболее достоверному диагностическому, но и к прогностическому тесту.
Известные способы диагностики синдрома интраабдоминальной гипертензии в основном основаны на анализе непрямых измерений ВБД через полости мочевого пузыря, желудка, прямой кишки, матки, нижней полой и бедренной вен с использованием или трансуретрального катетера, или назогастрального зонда, или других устройств, вводимых в полость выше указанных органов. Описаны и косвенные признаки интраабдоминальной гипертензии при выполнении компьютерной томографии брюшной полости. Предложены и прямые способы определения ВБД – при осуществлении лапароскопии, через лапарастомы и дренажные трубки. Они осуществляются путем введения в ту или иную зону свободной брюшной полости определенного количества физиологического раствора с последующим определением в ней внутрибрюшного давления. По сводным данным литературы, измерение ВБД через мочевой пузырь используется в 92,8 % наблюдений, прямым способом – в 4,2 %, через желудок – в 2,8 %. Одни из этих способов применяют только однократно, при этом они не только сложны, но и недостоверны, а другие имеют ряд серьезных недостатков и противопоказаний, главным из которых является опосредованность измерения. Это относится и к наиболее часто ныне применяемому способу измерения ВБД через мочевой пузырь, который предложили в 1980 году Kron и Iberti [4]. Прямые способы, вообще не обеспечивают динамического наблюдения за состоянием ВБД и по этой причине не нашли широкого применения [1, 2].
По рекомендации Всемирного общества по изучению синдрома интраабдоминальной гипертензии (WSACS) в мочевой пузырь нужно вводить не более 25 мл теплого стерильного физиологического раствора, тогда как 52,8 % респондентов вводят 50 мл, 21,9 % – 100 мл, 4,3 % – 200 мл, что вызывает путаницу в оценке результатов измерений [1, 2, 4].
Исходя из этого, нами был разработан простой и общедоступный способ прямого определения ВБД, позволяющий осуществлять неограниченное число раз измерений у любого пациента и одновременно производить у него и дренирование брюшной полости этой же трубкой (патент РФ № 2488346 от 27.07.2013 г.). Для этих целей используется биоинертная трубка диаметром 8,5мм, имеющая на расстоянии 15-20 см от рабочего конца встроенную емкость с эластической стенкой, которая играет роль мембраны. Наиболее доступной и удобной для этой цели является обычная трубка, применяемая для производства эндотрахеального наркоза, которую через контрапертуру вводят в свободную брюшную полость, располагая у боковой её поверхности.
Технический результат измерения ВБД достигается за счет эластической и герметической емкости, в которую по капилляру вливают 10-12 мл жидкости при нулевом давлении. Повышение же давления в ней выше атмосферного возникает лишь тогда, когда она сдавливается раздутыми петлями кишечника и экссудатом, то есть когда происходит рост ВБД. От емкости по боковой поверхности трубки проходит впаянная ниппельная трубочка такой же длины и диаметром 1,0-1,5 мм, имеющая на конце клапанное устройство, позволяющее герметично соединить емкость с канюлей устройства, предназначенного для измерения внутриполостного давления в мм ртутного столба. Этим устройством может быть или капилляр с прозрачной стенкой и линейкой, или манометр. Эти конструктивные параметры трубки обеспечивают непрерывное наблюдение за величиной внутрибрюшного давления при условии нахождения её в той или другой зоне брюшной полости. Жидкость в указанном объеме, а ей обычно бывает физиологический раствор, вливают в емкость или в конце операции, или сразу же после доставки пациента в реанимационное отделение. Для визуальной точности измерения жидкость слегка подкрашивают бриллиантовой зеленью. Нулевое значение измерения устанавливают на уровне или средне-подмышечной линии, или верхнего края лонного сочленения. Сама же трубка предназначена для удаления выпота из брюшной полости. Величина её просвета позволяет хорошо санировать эту полость.
Описанный способ измерения ВБД произведен у 15 пациентов с распространенным гнойным перитонитом, находившихся на лечении в МБУЗ КГК БСМП и показал хорошие результаты, как в вопросах раннего выявления у них синдрома интраабдоминальной гипертензии, так и коррекции данного патологического процесса.
Из 15 пациентов у 10 указанный объем окрашенного физиологического раствора был введен в емкость в конце операции (перед наложением швов на срединную рану), а у 5 – через 1-2 часа после операции. Вслед за этим при помощи прозрачного капилляра и линейки проводилось определение ВБД, которое у всех пациентов оказалось выше 15 мм рт. ст. Динамическое наблюдение за ВБД в течение 1-4 суток после операции проводилось через каждые 2-4 часа, при этом у 6 из них оно не снижалось, а наоборот увеличилось. Эти данные явились главным показанием к выполнению у них релапаротомий. Во время повторной операции было установлено, у 5 пациентов причиной сохраняющейся внутрибрюшной гипертензии был некупированный перитонит, а у 1 – несостоятельность швов анастомоза. У всех этих пациентов была выполнена корригирующая операция, направленная на создание декомпрессии брюшной полости. Умерло 2 пациента.
Наблюдение. Больная Л., 74 лет. И.б. № 2183 поступила во 2ЭХО 08.01.2012 г. с явлениями острой кишечной непроходимости. Через 2 часа была выполнена операция – рассечение спаек с дренированием брюшной полости. Через 3 дня (11.01.12) у неё развилась клиника разлитого перитонита. Выполнена релапаротомия, во время которой обнаружен сегментарный некроз тонкой и толстой кишок. Осуществлена резекция пораженных участков каждой кишки с наложением илеотрансверзоанастомоза. Состояние больной после релапаротомии не улучшалось и через 3 дня (14.01.12) произведена программированная релапаротомия с санацией брюшной полости и дренированием полости малого таза силиконовой трубкой диаметром 8,5 мм с емкостью на конце, в которую через ниппель в конце операции было влито 10 мл подкрашенного физиологического раствора. После доставки пациентки в реанимационное отделение было измерено внутрибрюшное давление по разработанной методике. Оно оказалось равным 18 мм рт. ст., при этом АД равнялось 150/64. Абдоминально-перфузионное давление составило 89 мм рт ст. С этого дня стал проводиться мониторинг ВБД через каждые 4 часа, при этом через 1 сутки после релапаротомии показатель измерения составил 12-14 мм рт.ст. (АПД = 82 – 88 мм рт.ст), через 2 суток – 8-10 мм рт.ст (АПД = 88-95 мм рт.ст.), через 3 суток – 15-16 мм рт.ст (АПД = 72-69 мм рт.ст). Нарастание ВБД со снижением АПД послужило показанием к ревизии брюшной полости, хотя общее состояние больной было стабильно тяжелым. 17.01.12 во время повторной релапаротомии обнаружена несостоятельность швов анастомоза. Произведена резекция анастомоза с повторным наложением илеотрансверзоанастомоза. 18. 01.12., то есть через 1 сутки после третьей операции, ВБД составило 15-16 мм рт.ст. (АПД -72 – 82 мм рт.ст). 19. 01.12 состояние больной резко ухудшилось. АД снизилось до 110/40 мм рт.ст., ВБД до 12 мм рт.ст. (АПД = 63 мм рт.ст.), а через 8 часов АД уже составило 60/0 мм рт.ст., ВБД – 12 ммрт.ст., АПД – 48 мм.рт.ст. Эти показатели свидетельствовали о тяжелой форме полиорганной недостаточности, которая и послужила причиной смерти пациентки.
Выводы
Описанный метод измерения ВБД объективно отражает состояние микроциркуляции в тканях и органах брюшной полости. Он прост в исполнении и общедоступен.
Библиографическая ссылка
Шапошников В.И. ПАТОФИЗИОЛОГИЧЕСКИЕ И КЛИНИЧЕСКИЕ АСПЕКТЫ СПОСОБА ПРЯМОГО ИЗМЕРЕНИЯ ВНУТРИБРЮШНОГО ДАВЛЕНИЯ // Международный журнал прикладных и фундаментальных исследований. – 2016. – № 10-1. – С. 63-66;
URL: https://applied-re.ru/ru/article/view?id=10288 (дата обращения: 01.06.2021).
Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»
(Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления)
Источник
