Изменение слизистой мочевого пузыря

Лейкоплакия мочевого пузыря сопровождается воспалением стенок органа, но явные клинические признаки заболевания отсутствуют. Поэтому женщины, страдающие от этой патологии, долгое время могут посещать различных специалистов, а диагноз так и остается невыясненным.
Содержание:
- Лейкоплакия мочевого пузыря – что это
- Причины возникновения
- Симптомы лейкоплакии мочевого пузыря
- Диагностика лейкоплакии мочевого пузыря
- Лечение лейкоплакии мочевого пузыря
- Осложнения
- Лейкоплакия мочевого пузыря во время беременности
Лейкоплакия мочевого пузыря – что это
Лейкоплакия мочевого пузыря – это перерождение нормального эпителия в плоский с формированием участков ороговения. Обнаружить эти патологические изменения удастся только после проведения биопсии с гистологическим исследованием забранных тканей.
Лейкоплакия может поражать различные органы, в которых присутствует переходной эпителий. Лейкоплакия мочевого пузыря и его шейки – это серьезное заболевание, от которого чаще всего страдают женщины репродуктивного возраста. Патология сопровождается интенсивными болями, которые негативным образом отражаются на самочувствии пациентки. Болезненные ощущения возникают по той причине, что измененные ткани оказываются чувствительными к воздействию кислоты, содержащейся в моче.
Лейкоплакия мочевого пузыря имеет хроническое течение.
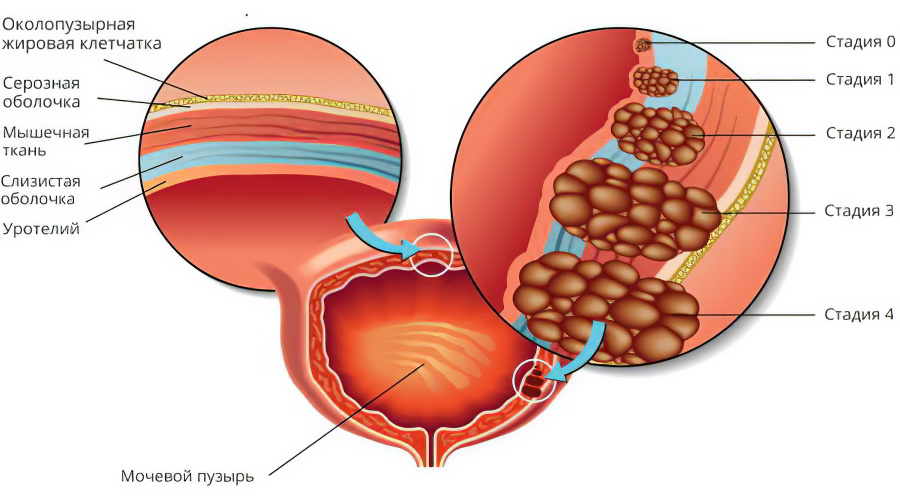
Заболевание развивается поэтапно:
Плоскоклеточное перерождение. На этом этапе происходит трансформация однослойного переходного эпителия в плоский многослойный эпителий. Сами клетки не претерпевают каких-либо изменений.
Плоскоклеточная метаплазия. На этом этапе наблюдается апоптоз, то есть изменение клеток в трансформированном многослойном плоском эпителии.
Формирование бляшек и ороговевание клеток.
Лейкоплакия мочевого пузыря сопровождается склеротическими процессами стенок органа. Со временем он утрачивает свою нормальную сократительную функцию, что становится причиной недержания мочи. При обычном воспалении этого не происходит.
Причины возникновения
Ученые не могут точно назвать причины развития данной патологии. Большинство специалистов придерживаются мнения, что лейкоплакия – это результат аномального внутриутробного развития. Это означает, что стенки мочевого пузыря формируются с определенными дефектами еще в то время, когда плод находится в матке. Доказательством этой теории является тот факт, что патология диагностируется у пациентов с аномалиями развития мочевого пузыря.
Кроме того, существуют факторы риска, которые способны повысить вероятность возникновения болезни.
К таковым относят:
Заболевания эндокринной системы. Это касается нарушений в работе гипоталамуса, гипофиза и яичников. Если в организме женщины повышены значения эстрогенов, то это стимулирует эпителий к метаплазии. Иногда заболевание развивается на фоне приема гормональных препаратов.
Воспаление мочевого пузыря и органов, расположенных рядом с ним. Спровоцировать лейкоплакию может хроническая форма цистита, камни в мочевом пузыре, перенесенные травмы органа, а также попадание в него инородных предметов.
Наличие хронического очага инфекции в организме, например, кариозных зубов или воспаленных миндалин.
Длительное влияние стресса на организм, снижение иммунитета.
Перерождение клеток эпителия мочевого пузыря часто случается под влиянием инфекции.
Если орган здоров, то его эпителий будет продуцировать мукополисахариды. Они не дают бактериям прилипать к поверхности мочевого пузыря. Эти же вещества защищают клетки от разрушающего влияния мочевой кислоты.
Когда эпителий органа трансформируется в плоский, его защитные свойства ослабевают. Это облегчает проникновение патогенной флоры в клеточные стенки. У женщины развивается хроническое воспаление. Формируется своеобразный замкнутый круг. Цистит становится причиной лейкоплакии, а она, в свою очередь, стимулирует воспалительный процесс.
Бактерии попадают в мочевой пузырь чаще всего восходящим путем, то есть с наружных половых органов.
Поэтому спровоцировать лейкоплакию могут такие патогенные микроорганизмы, как:
Гонококки.
Трихомонады.
Хламидии.
ВПЧ и вирус герпеса.
По крови и лимфе инфекция в мочевой пузырь попадает реже. Источником патогенной флоры в таком случае могут стать другие органы: небные миндалины, почки, кишечник, матка, яичники. В такой ситуации лейкоплакия развивается из-за проникновения в мочевой пузырь стафилококков, стрептококков, кишечной палочки и пр.
Метаплазия эпителия в треугольнике Льето (зона перехода мочевого пузыря в шейку) считается вариантом нормы. Такое изменение тканей происходит под влиянием эстрогенов. Если эпителий при такой метаплазии не ороговеет и не приводит к возникновению патологических симптомов, то лечение не требуется. За пациенткой просто наблюдают.
Симптомы лейкоплакии мочевого пузыря

Различают три формы лейкоплакии мочевого пузыря:
Плоская форма.
Бородавчатая форма. Участки ороговения тканей выражены в значительной мере.
Эрозивная форма. Эпителий покрыт язвенными дефектами.
Плоская лейкоплакия может никак не проявлять себя в течение длительного времени. При бородавчатой и язвенной форме женщина страдает от выраженных симптомов болезни. Если повреждается шейка мочевого пузыря, то самочувствие больной значительно ухудшается.
Основные симптомы лейкоплакии мочевого пузыря напоминают клиническую картину цистита:
Боль в области лобка. Она тянущая и иррадиирует в поясницу.
Позывы к опорожнению мочевого пузыря учащаются.
При опустошении органа женщина испытывает резь и жжение.
В моче заметны хлопья, может визуализироваться кровь.
Во время интимной близости женщина испытывает дискомфорт.
Примеси в моче и боль при мочеиспускании не всегда указывают на лейкоплакию. Женщина может долгое время мучиться от болей, а сдача анализов не выявляет признаков инфекции и воспаления. Иногда таким пациенткам выставляют диагноз «гиперактивный мочевой пузырь» и назначают успокоительные препараты.
Диагностика лейкоплакии мочевого пузыря
Врач может выставить диагноз только после проведения комплексного обследования. Обязательной процедурой является гистология тканей органа.
Чтобы подтвердить заболевание, могут потребоваться такие диагностические мероприятия, как:
Сбор анамнеза. Врач должен уточнить, как часто у женщины возникают приступы, имеются ли у нее другие заболевания внутренних органов. Важно выяснить все возможные предрасполагающие факторы болезни.
Вагинальное обследование. Оно позволяет оценить половое здоровье женщины.
Сдача крови, мочи и мазка из влагалища на анализ.
Проведение биохимического анализа крови. Важно уточнить уровень креатинина и мочевины.
Исследование методом ПЦР и ИФА. Эти диагностические процедуры позволяют выявить скрытые инфекции.
Забор мочи и мазка из влагалища на бактериальный посев.
УЗИ органов малого таза и почек.
Уродинамическое обследование (цистометрия и урометрия). Его проводят в том случае, когда пациентка указывает на ощущение неполного опорожнения мочевого пузыря. Исследование позволяет оценить тонус органа и его сократительную способность.
Эндоскопическое обследование мочевого пузыря с выполнением щипковой биопсии. Это исследование отличается высокой информативностью. Оно дает возможность оценить размеры поражения, форму болезни, состояние тканей органа. На основании полученных данных составляют лечебный план. Зоны поражения могут выглядеть как плоские белесоватые участки, как бляшки желтого цвета или как эрозии.
Точный диагноз удается выставить только после того, как будут полученные данные биопсии. Они должны подтвердить наличие метапластических изменений в клетках органа.
Клиническая картина лейкоплакии мочевого пузыря может напоминать симптомы других заболеваний, поэтому важно проводить дифференциальную диагностику с такими патологиями, как:
Цистит хронического течения. Симптомы этой болезни схожи с симптомами лейкоплакии. Отличить их можно только после проведения цистоскопии с биопсией. У пациенток с циститом слизистая оболочка органа воспалена, но низменных участков на ней нет.
Рак мочевого пузыря. Часто это заболевание вовсе не дает каких-либо симптомов, но по мере прогрессирования патологии появляются клинические признаки, которые напоминают лейкоплакию. В ходе проведения цистоскопии на слизистой оболочке будут обнаружены язвенные дефекты и измененные участки эпителия. Однако клетки при раке мочевого пузыря будут иметь атипичное строение.
Говорить о точном диагнозе можно только после эндоскопического обследования мочевого пузыря с биопсией материала.
Лечение лейкоплакии мочевого пузыря
Лечение может быть, как консервативным, так и хирургическим.
Консервативная терапия
Чтобы справиться с патологией, необходим комплексный подход:
Назначение антибактериальных препаратов. Антибиотики используют длительными курсами, которые могут продолжаться до 3 месяцев. В ходе лечения препараты меняют, подбирая оптимальное лекарственное средство. Курс прекращают только после того, как бактериальный посев мочи три раза даст отрицательные результаты. Препаратами выбора являются: Норфлоксацин, Ципрофлоксацин и Левофлоксацин. Они обладают минимальными побочными эффектами и способны эффективно устранять патогенную флору в мочевом пузыре.
Препараты для купирования воспаления. Если оно интенсивное, то могут быть использованы кортикостероиды, например, Преднизолон.
Препараты для повышения иммунитета: Интерферон, Лавомакс.
Инсталляции. Выполняют орошения мочевого пузыря аналогами мукополисахаридов. Они позволяют защищать слизистую оболочку органа от разрушающего влияния мочевой кислоты и микробной флоры. Вводят такие средства прямо в орган с использованием катетера. Лечение должно быть продолжительным. Его конкретные сроки зависят от того, насколько поражены стенки мочевого пузыря. Для инсталляций используют Гепарин, Гиалуроновую кислоту и Хондроитин сульфат.
Физиотерапевтическое лечение. Оно позволяет ускорить выздоровление, уменьшить степень воспаления, предупредить формирование рубцов и спаек. Наиболее эффективные методы лечения: лазеротерапия, электрофорез с гормональными препаратами, магнитотерапия, терапия микроволнами.
Хирургическое лечение
Если консервативная терапия не позволяет добиться желаемого эффекта, пациента готовят к операции.
Показаниями к ее проведению являются:
Стойкое воспаление, сопровождающееся нарушением сократительной способности мочевого пузыря.
Лейкоплакия 2 или 3 стадии, которая была подтверждена гистологическим исследованием.
Сильные боли, устранить которые лекарственными средствами не удается.
Наличие атипичных клеток. Такое состояние грозит раковой опухолью органа.
Виды хирургического вмешательства:
ТУР (трансуретральная резекция мочевого пузыря). В ходе проведения процедуры удаляют пораженные участки слизистой оболочки. Для этого используют специальную петлю. Вводят прибор через уретру, используя для этой цели эндоскопическое оборудование. Такая процедура позволяет не нарушить целостность мочевого пузыря.
Лазерная коагуляция мочевого пузыря. В ходе проведения операции удаляют только поврежденные болезнью слизистые структуры. Мышечный слой органа не трогают, то есть здоровые ткани при таком виде вмешательства не страдают. Пациент быстро восстанавливается, срок реабилитации составляет месяц.
Лазерная абляция. В этом случае ткани органа не прижигают, тепловое воздействие не агрессивное. Воздействие оказывается точечно, здоровые ткани не страдают. Вероятность развития осложнений минимальная. Реабилитация после такой процедуры проходит быстро.
Уже на второй день после операции женщину отпускают домой. Процесс мочеиспускания приходит в норму в течение 7 дней. В это время женщина может испытывать боль и дискомфорт.
Диета

Для повышения эффективности лечения пациентка должна соблюдать диету. Продукты и напитки нужно подбирать таким образом, чтобы они не раздражали слизистые оболочки органа. Пищу готовят на пару, либо отваривают.
Продукты, которые рекомендовано употреблять:
Сладкие фрукты в свежем виде.
Свежие и вареные овощи. Из меню убирают белокочанную капусту, цветную капусту, томаты чеснок, лук, щавель и редьку.
Маложирная рыба и мясо.
Молоко и кисломолочные напитки.
Каши.
В день нужно выпивать около 2 литров воды. Это позволит быстрее выводить бактерии из мочевого пузыря и снизить влияние мочевой кислоты на стенки органа. Можно пить травяные чаи, черный и зеленый чай без сахара, морсы с брусникой и клюквой, чистую воду, минеральную воду без газа.
Запрещено употреблять в пищу:
Приправы.
Острые блюда.
Маринады и солености.
Наваристые супы.
Копчености.
Жареные продукты.
Чай крепкой заварки, кофе, спиртные напитки.
Осложнения
После прохождения лечения женщине потребуется регулярно сдавать анализы. Время от времени ей проводят цистоскопию органа. Это позволит исключить рецидив патологии.
К возможным осложнениям относят:
Озлокачествление с развитием раковой опухоли.
Утрата нормальной функции мочевого пузыря. Ткани органа перестают сокращаться и не могут удерживать мочу.
Почечная недостаточность. При развитии этого осложнения, женщина может погибнуть.
Лейкоплакия мочевого пузыря во время беременности

Лейкоплакия способна осложнить течение беременности. Если заболевание обостряется на ранних сроках, то повышается риск выкидыша, либо аномалий внутриутробного развития плода.
Когда болезнь возникает во второй половине беременности, это грозит преждевременными родами, отслойкой плаценты и внутриутробным заражением плода. Если самочувствие женщины значительно ухудшается, то ей назначают антибиотики. Остальное лечение может быть проведено только после родов.
Хронический цистит может привести к лейкоплакии, также как и спровоцировать ее развитие. Эти патологии находятся в тесной взаимосвязи. Поэтому при частых обострениях болезни нужно отправиться на прием к урологу и пройти комплексное обследование.
Автор статьи: Лебедев Андрей Сергеевич | Уролог
Образование:
Диплом по специальности «Андрология» получен после прохождения ординатуры на кафедре эндоскопической урологии РМАПО в урологическом центре ЦКБ №1 ОАО РЖД (2007 г.). Здесь же была пройдена аспирантура к 2010 г.
Наши авторы
Источник
Особенность лейкоплакии мочевого пузыря заключается в отсутствии явных внешних признаков патологии органа при выраженных клинических симптомах воспаления. Женщины, а именно они преимущественно страдают от этого заболевания, могут годами безрезультатно ходить к урологам и гинекологам.
Что такое лейкоплакия мочевого пузыря
Эпителий, выстилающий мочевой пузырь, под воздействием негативных факторов склонен к перерождению
Лейкоплакия — это перерождение переходного эпителия в плоский с образованием участков ороговения. Понятие лейкоплакия — патоморфологическое. Это означает, что изменения эпителия определяются только по результатам биопсии.
Эта патология встречается во многих органах, которые выстланы переходным эпителием. Лейкоплакия мочевого пузыря, особенно его шейки, является серьёзным заболеванием, которым в основном страдают женщины детородного возраста. Особенность перерождения эпителия в этом органе даёт выраженные болевые ощущения, которые сказываются на качестве жизни. Всё дело в том, что видоизменённый эпителий мочевых путей становится чувствительным к агрессивному действию мочевой кислоты.
По характеру течения лейкоплакия мочевого пузыря представляет собой хронический воспалительный процесс, который последовательно проходит три стадии:
- плоскоклеточная модуляция — преобразование однослойного переходного эпителия в многослойный плоский без изменения клеточной структуры;
- плоскоклеточная метаплазия — процесс изменения клеток (апоптоз) в уже плоском эпителии;
- плоскоклеточная метаплазия с ороговением, то есть с образованием бляшек.
В отличие от простого воспалительного процесса при лейкоплакии развиваются склеротические процессы в стенке мочевого пузыря, которые постепенно приводят к нарушению сократительной функции органа и недержанию мочи.
Причины возникновения
Причины изменения структуры эпителия мочевого пузыря точно не определены. Большинство исследователей склоняются к выводу, что фоном для развития трансформации эпителия служат дефекты его закладки на эмбриональной стадии. Это подтверждает тот факт, что наиболее часто лейкоплакия обнаруживается при аномалиях развития мочеполовой системы.
В дальнейшем эти нарушения развития приводят к метаплазии эпителия мочевого пузыря под влиянием ряда факторов, к которым относятся:
- Эндокринные заболевания, связанные с нарушениями работы системы гипоталамус-гипофиз-яичники. Повышенная продукция эстрогенов стимулирует процесс метаплазии эпителия. Причиной эндокринных нарушений также может стать бесконтрольный и длительный приём оральных контрацептивов.
- Воспалительных заболеваний мочевого пузыря и соседних с ним органов. В первую очередь метаплазию эпителия мочевого пузыря вызывает хронический цистит. Камни, травмы и инородные тела также поддерживают хронический воспалительный и способствуют метаплазии.
- Хронические очаги воспаления в удалённых органах (например, тонзиллит и кариес).
- Беспорядочная половая жизнь, способствующая обильному обсеменению разными штаммами патогенных бактерий.
- Длительный стресс, снижение иммунитета.
Инфекционный фактор является определяющим для развития трансформации мочевого эпителия.
Нормально функционирующий переходный эпителий мочевого пузыря вырабатывает мукополисахариды, которые препятствуют прилипанию (адгезии) бактерий, а также защищают поверхность от повреждающего действия мочевой кислоты.
При изменении структуры эпителия, переходе в плоскую форму, он теряет защитные свойства. Это способствует проникновению бактерий и развитию стойкого воспалительного процесса. Создаётся порочный круг: цистит приводит к лейкоплакии, которая вновь поддерживает воспаление мочевого пузыря.
Анатомические особенности уретры у женщин обуславливают более частое развитие заболевания по сравнению с мужчинами. Повреждающее действие бактерий и вирусов обусловлено трансформацией структуры ДНК в клетках эпителия.
Основной путь проникновения патогенных бактерий — восходящий, то есть из половых органов. В этом случае причиной перерождения эпителия являются:
- трихомонады;
- гонококки;
- хламидии;
- вирус герпеса и папилломы.
Реже диагностируют гематогенный и лимфогенный (через кровь и лимфу) путь распространения инфекции из других очагов — кишечника, матки и её придатков, почек, нёбных миндалин. В таких случаях причиной лейкоплакии считаются:
- стафилококки;
- стрептококки;
- кишечная палочка и другая неспецифическая бактериальная флора.
Специалисты считают метаплазию эпителия без ороговения в области перехода мочевого пузыря в шейку, в так называемом треугольнике Льето, вариантом нормы. Такая трансформация клеток возникает в ответ на действие эстрогенов. Если этот вариант метаплазии не приводит к ороговению эпителия и не даёт клинических симптомов — такая трансформация не лечится, а просто подлежит наблюдению.
Симптомы и признаки заболевания
Лейкоплакия мочевого пузыря, как правило, сопровождается болевым синдромом
Симптомы заболевания зависят от формы проявления патологии. Лейкоплакия может быть:
- плоской;
- бородавчатой – с выраженными участками ороговения);
- эрозивной – с множественными участками язвенного поражения.
Плоская форма лейкоплакии может длительное время протекать бессимптомно, тогда как бородавчатая и язвенная имеют выраженные клинические проявления. Поражения шейки мочевого пузыря дают наиболее выраженные клинические симптомы.
Клинические проявления лейкоплакии схожи с симптомами хронического цистита и уретрита:
- тянущие и ноющие боли в лобковой области, отдающие в спину;
- частые и ложные позывы к мочеиспусканию;
- рези и жжение при мочеиспускании;
- чувство неполного опорожнения мочевого пузыря;
- хлопьевидный осадок и примесь крови в моче (гематурия);
- боль или дискомфорт при половом акте.
Наличие патологических примесей в моче не является обязательным признаком лейкоплакии. В этих случаях пациентки могут длительное время испытывать боли и нарушения мочеиспускания, многократно сдавать мочу на анализы без особых результатов. Иногда им ставится диагноз гиперактивного мочевого пузыря и назначается седативная терапия.
Диагностика
Диагноз ставится только после комплексного обследования, включающего гистологическое подтверждение метаплазии эпителия мочевого пузыря. Применяются следующие диагностические меры:
- Собрать тщательный анамнез. Учитываются частота приступов, связь с воспалительными заболеваниями половых и других органов, наличие других предрасполагающих факторов.
- Осмотр и вагинальное обследование, которое позволяет определить гинекологическую патологию и чувствительность стенок мочевого пузыря.
- Анализы крови, мочи и мазок из влагалища: определение воспалительных изменений.
- Биохимические анализы крови: особое значение имеет определение уровня мочевины и креатинина – показателей функции почек.
- Специфические исследования на заболевания, передающиеся половым путём: ПЦР (полимеразная цепная реакция) и ИФА (иммуноферментный анализ).
- Посевы мочи и влагалищного содержимого на определение чувствительности микрофлоры к антибиотикам.
- Ультразвуковое обследование органов малого таза и почек.
- Уродинамическое обследование — проводится при жалобах на неполное опорожнение мочевого пузыря. Включает в себя цистометрию и урофлоуметрию. При этом исследовании определяется тонус мочевого пузыря, его сократительная активность.
- Эндоскопия мочевого пузыря (цистоскопия) с щипковой биопсией — самый достоверный метод диагностики заболевания. При этом обследовании уточняется локализация и размер очагов лейкоплакии, форма заболевания и состояние окружающих тканей. На основании этих данных определяется план лечения заболевания. В зависимости от формы патологии на цистоскопии участки лейкоплакии выглядят, как плоский белёсый очаговый налёт, желтоватые бляшки с неровными краями или эрозии.
Окончательный диагноз ставится после получения результатов биопсии — при наличии характерных для лейкоплакии метапластических изменений в эпителии.
Дифференциальную диагностику лейкоплакии проводят со следующими заболеваниями:
- Хронический цистит. Симптомы аналогичные лейкоплакии. Отличить заболевание можно только при инструментальном исследовании (цистоскопии с биопсией). При хроническом цистите слизистая мочевого пузыря воспалённая, без участков изменённого эпителия, которые выглядят как белёсые пятна.
- Рак мочевого пузыря. Симптомы схожи с лейкоплакией, либо заболевание протекает бессимптомно (в начальных стадиях). При цистоскопии определяются язвочки или другие участки изменённого эпителия. По результатам биопсии в этих очагах обнаруживаются клетки атипичного (ракового) эпителия.
Достоверно подтвердить диагноз можно только после эндоскопического обследования с последующей биопсией.
Лечение
В зависимости от степени распространённости патологического процесса применяют консервативное и хирургическое лечение.
Консервативное
Терапия заболевания комплексная и направлена на устранения причин заболевания. С этой целью применяется:
- Антибиотики с учётом чувствительности микрофлоры. Назначаются длительные курсы антибиотикотерапии (до трёх месяцев) с использованием различных сочетаний препаратов. Лечение проводится до полной ликвидации возбудителя и прекращается после трёхкратного отрицательного результата бактериального посева мочи. Назначаются препараты, обладающие максимальной антимикробной активностью и минимальными побочными действиями:
Норфлоксацин;
Ципрофлоксацин;
Лефлоксацин.
- Противовоспалительные средства. С этой целью могут применяться гормоны, например — преднизолон, который обладает выраженным противовоспалительным и противоотёчным эффектом.
- Иммуномодуляторы. Например, Лавомакс, Интерферон.
- Инстилляции. Орошения растворами – аналогами природных мукополисахаридов. Проводятся с целью создания защиты слизистой от повреждающих свойств микробов и мочевой кислоты. Препараты вводятся непосредственно в мочевой пузырь через катетер. Курс лечения длительный, в зависимости от выраженности воспалительных изменений слизистой мочевого пузыря. Используются:
Гепарин;
Гиалуроновая кислота;
Хондроитин сульфат.
- Физиотерапевтическое лечение, которое направлено на устранение последствий хронического воспаления в виде спаек и рубцов, а также на улучшение регенерации слизистой и восстановления её трофики. Для этого используется:
лазеротерапия;
электрофорез гормонов;
магнитотерапия;
микроволны.
Хирургическое
В случае отсутствия эффекта от терапевтического лечения применяют хирургический метод. Показанием к операции является:
- Стойкий воспалительный процесс, осложнённый нарушением сократительной функции мочевого пузыря.
- Гистологически подтверждённая лейкоплакия 2 и 3 стадии.
- Выраженный болевой синдром, который не поддаётся консервативной терапии.
- Выявленная атипия клеток, грозящая переходом в рак мочевого пузыря.
Виды операций
В настоящее время проводится несколько видов оперативного лечения:
- Трансуретральная резекция мочевого пузыря (ТУР). Суть метода заключается в удалении поражённых участков слизистой оболочки с помощью специальной петли. Доступ к участкам лейкоплакии осуществляется через уретру с помощью цистоскопа — эндоскопического оборудования, оснащённого разными хирургическими инструментами. При этом сохраняется целостность стенки мочевого пузыря.
- Лазерная коагуляция слизистой оболочки. Проводится высокоэнергетическим лазером, удаляется только слизистый слой без повреждения подслизистой и мышечной оболочки органа. Преимуществом этого вида лечения является минимальное повреждение здоровых тканей и быстрое восстановление слизистой после отхождения струпа — в пределах одного месяца. После прижигания также быстрее восстанавливается сократительная функция мочевого пузыря.
- Лазерная абляция. Метод, в отличие от коагуляции, основан на импульсном воздействии лазерного излучения на повреждённый участок органа. При этом время нагрева участка повреждённой слизистой ненамного дольше, чем охлаждение. Благодаря этому достигается наиболее точное воздействие именно на изменённые клетки. Здоровая ткань при этом методе совершенно не затрагивается. Вследствие такого щадящего действия сводится к минимуму риск возникновения воспаления и кровотечения в послеоперационном периоде. Восстановительный период после лазерной хирургии протекает быстрее, чем при других видах вмешательства.
На второй день после операции пациентка может выписаться на амбулаторное долечивание. Восстановление мочеиспускание и исчезновения болевого синдрома происходит в течение одной недели.
Диета
Для эффективного лечения лейкоплакии рекомендуется соблюдать диету, исключающую раздражающее действие на слизистую оболочку мочевого пузыря. Еда должна быть приготовлена на пару или употребляться в отварном виде.
Рекомендуются следующие продукты:
- свежие сладкие фрукты;
- свежие и отварные овощи, за исключением белокочанной и цветной капусты в любом виде, томатов, лука и чеснока, редьки и щавеля;
- молоко и кисломолочная продукция;
- нежирные сорта рыбы и мяса;
- каши.
Обязательно нужно соблюдать питьевой режим — выпивать не менее двух литров жидкости в день. Это способствует вымыванию бактерий и уменьшает агрессивное действие мочевой кислоты. Рекомендуются:
- травяные почечные чаи;
- разбавленный несладкий чёрный или зелёный чай;
- клюквенный и брусничный морс;
- чистая питьевая вода или хлоридно-кальциевая минеральная без газа.
Категорически запрещается употреблять:
- острые блюда и приправы;
- соленья и маринады;
- концентрированные бульоны;
- жареные и копчёные блюда;
- крепкий чай и кофе, а также алкоголь.
Рекомендованные продукты на фото
Правила питания при заболеваниях мочевого пузыря — видео
Народные средства
Для устранения симптомов воспаления рекомендуется применять народные средства.
- Настой календулы. Средство обладает выраженным противовоспалительным, антимикробным и спазмолитическим действием. Его применяют внутрь и используют для сидячих ванн. Для получения раствора нужно залить 4 столовых ложки цветков календулы 400 мл кипятка и настоять в течение получаса. Полученный отвар нужно употреблять по 100 мл в день, но не более трёх дней. Для приготовления сидячей ванночки нужно добавить 500 мл отвара к двум литрам тёплой воды, время процедуры от 15 до 30 минут.
- Настой зверобоя. Растение содержит противомикробные, антивирусные и противоопухолевые компоненты. Кроме этого, трава обладает седативным, спазмолитическим, протовоотёчным и мочегонным действием. Для приготовления настоя зверобоя столовую ложку травы заливают стаканом кипятка и выдерживают 20 минут на водяной бане. Стакан средства нужно употребить в течение дня в три приёма.
- Пророщенные зёрна пшеницы. Содержат большое количество мукополисахаридов, которые защищают слизистую оболочку мочевого пузыря от повреждения. Для приготовления нужно промыть зёрна, завернуть их во влажную ткань и оставить на двое суток. Ткань нужно периодически смачивать по мере высыхания. Через двое суток образуются ростки от 1 мм. Готовые зёрна можно добавлять в салаты, каши и супы.
Народные средства на фото
Возможные осложнения
После лечения заболевания необходимо периодически проходить обследование — цистоскопию, так как существует вероятность рецидивов — заболевание может повторно появиться. Помимо этого, лейкоплакия осложняется:
- малигнизацией, или развитием онкологического процесса в изменённых участках слизистой;
- развитием несостоятельности мочевого пузыря. При этой патологии вследствие рубцовых изменений мышечных элементов органа он теряет способность удерживать мочу;
- почечной недостаточностью, которая может привести к летальному исходу.
Особенности заболевания при беременности
Как любой воспалительный процесс, лейкоплакия может осложнить течение беременности. Хроническое воспаление на ранних сроках может провоцировать самопроизвольный аборт или возникновение аномалий развития эмбриона, особенно это касается специфических инфекций (трихомонада, вирус папилломы, хламидиоз).
Во второй половине беременности патология может провоцировать:
- преждевременные роды;
- отслойку плаценты;
- внутриутробное инфицирование плода и задержку его развития.
Беременность на фоне лейкоплакии в большинстве случаев протекает патологически. В период вынашивания ребёнка возможна только антибактериальная терапия с учётом срока гестации. Основное лечение проводится после родов.
Хронический цистит в большинстве случаев осложняется лейкоплакией либо становится её причиной. Эти заболевания связаны между собой. Поэтому в случае частых рецидивов воспаления мочевого пузыря необходимо пройти полное обследование с биопсией слизистой органа.
- Автор: Феликс Котиков
- Распечатать
Оцените статью:
Источник
