Интерстициальный нефрит мочекаменная болезнь

Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Другие названия и синонимы
Тубулоинтерстициальный нефрит.
Названия
Интерстициальный нефрит.
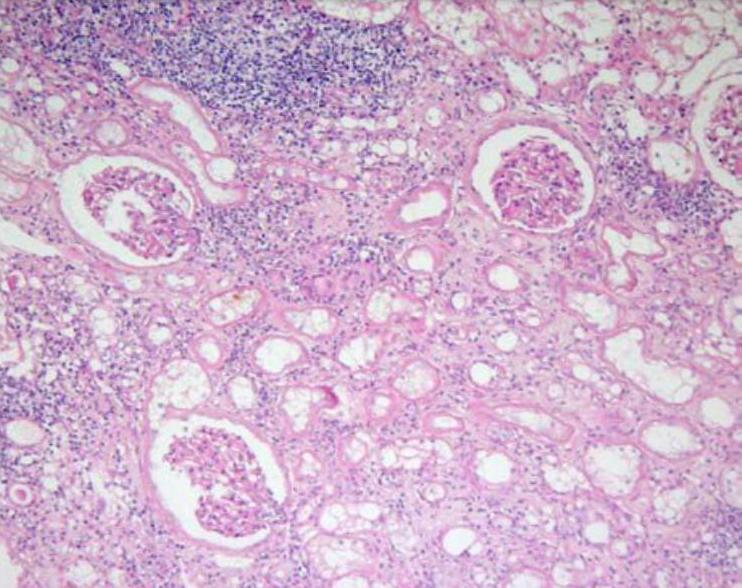
Признаки интерстициального нефрита на гистологическом препарате
Описание
Интерстициальный нефрит (ИН) представляет собой воспалительное заболевание почек неинфекционной (абактериальной) природы с локализацией патологического процесса в межуточной (интерстициальной) ткани и поражением канальцевого аппарата нефронов. Это самостоятельная нозологическая форма заболевания. В отличие от пиелонефрита, при котором также поражаются межуточная ткань и почечные канальцы, интерстициальный нефрит не сопровождается деструктивными изменениями почечной ткани, а воспалительный процесс не распространяется на чашки и лоханки. Заболевание пока еще мало известно практическим врачам.
Клиническая диагностика интерстициального нефрита даже в специализированных учреждениях нефрологического профиля представляет большие трудности из-за отсутствия характерных, патогномоничных только для него клинических и лабораторных критериев, а также в связи со сходством его с другими формами нефропатии. Поэтому наиболее надежным и убедительным методом диагностики ИН пока является пункционная биопсия почки.
Поскольку в условиях клинической практики ИН диагностируется еще сравнительно редко, то до сих пор не существует точных данных о частоте его распространения. Тем не менее, по имеющимся в литературе сведениям, за последние десятилетия отмечается явная тенденция к росту частоты этого заболевания среди взрослого населения. Это связано не только с улучшением методов диагностики ИН, но и с более широким воздействием на почки тех факторов, которые служат причиной его возникновения (особенно лекарственных препаратов) (Б. И. Шулутко, 1983; Я. П. Залькалнс, 1990 и ).
Различают острый Интерстициальный нефрит (ОИН) и хронический Интерстициальный нефрит (ХИН), а также первичный и вторичный. Поскольку при этом заболевании в патологический процесс всегда вовлекается не только интерстициальная ткань, но и канальцы, то наряду с термином интерстициальный нефрит считают правомочным использовать и термин тубулоинтерстициальный нефрит . Первичный ИН развивается без предшествующего какого-либо поражения (заболевания) почек. Вторичный ИН обычно осложняет течение уже ранее существовавшего заболевания почек или таких заболеваний, как миеломная болезнь, лейкемия, сахарный диабет, подагра, сосудистые поражения почек, гиперкальциемия, оксалатная нефропатия и (С. О. Андросова, 1983).
Острый интерстициальный нефрит (ОИН) может возникнуть в любом возрасте, в том числе у новорожденных и у пожилых лиц, однако подавляющее большинство больных регистрируется в возрасте 20-50 лет.
Симптомы
Характер и тяжесть клинических проявлений ОИН зависит от выраженности общей интоксикации организма и от степени активности патологического процесса в почках. Первые субъективные симптомы заболевания обычно появляются через 2-3 дня от начала лечения антибиотиками (чаще всего пенициллином либо полусинтетическими его аналогами) по геоводу обострения хронического тонзиллита, ангины, отита, гайморита, ОРВИ и других заболеваний, предшествующих развитию ОИН. В других случаях они возникают спустя несколько дней после назначения нестероидных противовоспалительных средств, диуретиков, цитостатиков, введения рентгеноконтрастных веществ, сывороток, вакцин. У большинства больных появляются жалобы на общую слабость, потливость, головную боль, боли ноющего характера в поясничной области, сонливость, снижение либо потерю аппетита, тошноту. Нередко упомянутые симптомы сопровождаются ознобом с лихорадкой, ломотой в мышцах, иногда полиартралгией, кожными аллергическими высыпаниями. В отдельных случаях возможно развитие умеренно выраженной и непродолжительной артериальной гипертензии. Отеки для ОИН не характерны и, как правило, отсутствуют. Не наблюдается обычно и дизурических явлений. В подавляющем большинстве случаев уже с первых дней отмечается полиурия с низкой относительной плотностью мочи (гипостенурия). Лишь при очень тяжелом течении ОИН в начале заболевания наблюдается значительное уменьшение (олигурия) мочи вплоть до развития анурии (сочетающейся, однако, с гипостенурией) и других признаков ОПН. Одновременно выявляется и мочевой синдром: незначительная (0,033-0,33 г/л) либо (реже) умеренно выраженная (от 1,0 до 3,0 г/л) протеинурия, микрогематурия, небольшая либо умеренная лейкоцитурия, цилиндрурия с преобладанием гиалиновых, а при тяжелом течении – и появлением зернистых и восковидных цилиндров. Часто обнаруживаются оксалатурия и кальцийурия.
Происхождение протеинурии связано прежде всего со снижением реабсорбции белка эпителием проксимальных отделов канальцев, однако не исключается возможность секреции особого (специфического) тканевого белка Tamm-Horsfall в просвет канальцев (Б. И. Шулутко, 1983).
Механизм возникновения микрогематурии не совсем ясен.
Патологические изменения в моче сохраняются на протяжении всего заболевания (в течение 2-4-8 недель). Особенно длительно (до 2-3 месяцев и более) держатся полиурия и гипостенурия. Наблюдающуюся иногда в первые дни заболевания олигурию связывают с повышением внутриканальцевого и внутрикапсулярного давления, что приводит к падению эффективного фильтрационного давления и преходящему снижению скорости клубочковой фильтрации. Наряду со снижением концентрационной способности рано (также в первые дни) развивается нарушение азотовыделительной функции почек (особенно в тяжелых случаях), что проявляется гиперазотемией, т. Е. Повышением уровня в крови мочевины и креатинина. Характерно, что гиперазотемия развивается на фоне полиурии и гипостенурии. Возможно также расстройство электролитного баланса (гипокалиемия, гипонатриемия, гипохлоремия) и кислотно-щелочного равновесия с явлениями ацидоза. Выраженность упомянутых нарушений почек по регуляции азотистого баланса, кислотно-щелочного равновесия и водно-электролитного гомеостаза зависит от тяжести патологического процесса в почках и достигает наибольшей степени в случае развития ОПН.
Как следствие воспалительного процесса в почках и общей интоксикации наблюдаются характерные изменения со стороны периферической крови: небольшой либо умеренно выраженный лейкоцитоз с незначительным сдвигом влево, часто – эозинофилия, увеличение СОЭ. В тяжелых случаях возможно развитие анемии. При биохимическом исследовании крови обнаруживаются С-реактивный белок, повышенные показатели ДФА-пробы, сиаловых кислот, фибриногена (или фибрина), диспротеинемия с гипер-a1- и а2-глобулинемией.
При оценке клинической картины ОИН и его диагностике важно иметь в виду, что практически почти во всех случаях и уже в первые дни от начала заболевания развиваются признаки почечной недостаточности различной степени выраженности: от незначительного повышения в крови уровня мочевины и креатинина (в легких случаях) до типичной картины ОПН (при тяжелом течении). При этом характерно, что развитие анурии (выраженной олигурии) возможно, но вовсе не обязательно. Чаще почечная недостаточность развивается на фоне полиурии и гипостенурии.
В подавляющем большинстве случаев явления почечной недостаточности носят обратимый характер и проходят через 2-3 недели, однако нарушение концентрационной функции почек сохраняется, как уже отмечалось, на протяжении 2-3 месяцев и более (иногда до года).
С учетом особенностей клинической картины заболевания и его течения выделяют (Б. И. Шулутко, 1981) следующие варианты (формы) ОИН.
1. Развернутая форма, для которой характерны все перечисленные выше клинические симптомы и лабораторные признаки этого заболевания.
2. Вариант ОИН, протекающий по типу банальной (обычной) ОПН с длительной анурией и нарастающей гиперазотемией, с характерной для ОПН фазностью развития патологического процесса и весьма тяжелым его течением, требующим при оказании помощи больному использования острого гемодиализа.
3. Абортивная форма с характерным для нее отсутствием фазы анурии, ранним развитием полиурии, незначительной и непродолжительной гиперазотемией, благоприятным течением и быстрым восстановлением азотовыделительной и концентрационной (в течение 1-1,5 месяца) функций почек.
4. Очаговая форма, при которой клинические симптомы ОИН выражены слабо, стерты, изменения в моче минимальны и непостоянны, гиперазотемия либо отсутствует, либо незначительная и быстро преходящая. Для этой формы более характерны остро возникающая полиурия с гипостенурией, быстрое (в течение месяца) восстановление концентрационной функции почек и исчезновение патологических изменений в моче. Это наиболее легкий по течению и наиболее благоприятный по исходу вариант ОИН. В поликлинических условиях он обычно проходит как инфекционно-токсическая почка .
При ОИН прогноз чаще всего благоприятный. Обычно исчезновение основных клинике-лабораторных симптомов заболевания происходит в первые 2-4 недели от его начала. В течение этого периода нормализуются показатели мочи и периферической крови, восстанавливается нормальный уровень мочевины и креатинина в крови, значительно дольше сохраняется полиурия с гипостенурией (иногда до 2-3 месяцев и более). Лишь в редких случаях при очень тяжелом течении ОИН с выраженными явлениями ОПН возможен неблагоприятный исход. Иногда ОИН может приобретать хроническое течение, главным образом при поздней его диагностике и неправильном лечении, несоблюдении больными врачебных рекомендаций.
Ассоциированные симптомы: Боль в почках. Боль в пояснице. Высокая температура тела. Гематурия. Гипокалиемия. Гипомагниемия. Жажда. Лейкоцитурия. Недомогание. Озноб. Олигурия. Полиурия. Привкус во рту. Протеинурия. Рвота. Сильная жажда. Тошнота. Эозинофилия.
Причины
Причины, вызывающие ОИН, могут быть разнообразными, но чаще его возникновение связывают с приемом лекарственных препаратов, особенно антибиотиков (пенициллин и его полусинтетические аналоги, аминогликозиды, цефалоспорины, рифампицин и ). Нередко этиологическими факторами ОИН оказываются сульфаниламиды, нестероидные противовоспалительные средства (индометацин, метиндол, бруфен и ), анальгетики, иммунодепрессанты (азатиоприн, имуран, циклофосфамид), мочегонные, барбитураты, каптоприл, аллопуринол. Описаны случаи развития ОИН в результате приема циметидина, после введения рентгеноконтрастных веществ. Он может быть следствием повышенной индивидуальной чувствительности организма к различным химическим веществам, интоксикации этиленгликолем, этанолом (И. Р. Лазовский, 1974; Б. И. Шулутко, Т. Г. Иванова, 1978).
ОИН, возникающий под воздействием упомянутых лекарственных, химических и токсических веществ, а также при введении сывороток, вакцин и других белковых препаратов, обозначается как токсикоаллергический вариант этого заболевания. Случаи ОИН с тяжелой ОПН, развивающегося иногда у больных после вирусных и бактериальных инфекций, обозначают как постинфекционный ИН, хотя здесь не всегда можно исключить и влияние антибиотиков. В ряде случаев причину ОИН установить не удается, и тогда говорят об идиопатическом ОИН.
Лечение
Больные ОИН должны быть госпитализированы в стационар, при возможности нефрологического профиля. Поскольку в большинстве случаев заболевание это протекает благоприятно, без тяжелых клинических проявлений, то специального лечения не требуется. Решающее значение имеет отмена того лекарственного препарата, который вызвал развитие ОИН. В остальном проводится симптоматическая терапия, диета с ограничением продуктов, богатых белками животного происхождения, в основном мяса. Причем степень такого ограничения зависит от выраженности гиперазотемии: чем она выше, тем меньше должно быть суточное потребление белка. В то же время существенного ограничения поваренной соли и жидкости не требуется, так как задержки жидкости в организме и отеков при ОИН не наблюдается. Напротив, в связи с полиурией и интоксикацией организма рекомендуется дополнительное введение жидкости в виде витаминизированных напитков (морсов, киселей, компотов ), а нередко и внутривенное введение растворов глюкозы, реополиглюкина и других дезинтоксикационных средств. Если ОИН протекает более тяжело и сопровождается олигурией, назначают мочегонные средства (лазикс, фуросемид, урегит, гипотиазид и ) в индивидуально подобранных дозах (в зависимости от выраженности и продолжительности олигурии). Гипотензивные средства назначают редко, поскольку артериальная гипертензия наблюдается далеко не всегда, а если и бывает, то умеренно выраженной и носит преходящий характер. При продолжительной полиурии и возможном нарушении электролитного баланса (гипокалиемии, гипохлоремии и гипонатриемии) проводят коррекцию под контролем содержания этих электролитов в крови и их суточной экскреции с мочой. При необходимости следует вести борьбу с ацидозом.
В целом же целесообразно по возможности избегать назначения лекарственных препаратов, тем более при благоприятном течении заболевания и отсутствии для этого абсолютных показаний. Желательно ограничиться десенсибилизирующими средствами в виде антигистаминных препаратов (тавегил, диазолин, димедрол и ), препаратов кальция, аскорбиновой кислоты. В более тяжелых случаях показано включение в комплекс лечебных мероприятий глюкокортикостероидов -преднизолон по 30-60 мг в сутки (либо метипред в соответствующих дозах) на протяжении 2-4 недель, т. Е. До исчезновения или существенного уменьшения клинических и лабораторных проявлений ОИН. В случае развития тяжелой острой почечной недостаточности возникает необходимость использования острого гемодиализа.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Тубулоинтерстициальный нефрит (ТИН) — воспалительное заболевание почек неинфекционного происхождения с локализацией патологического процесса в интерстиции (соединительной ткани) и обязательным поражением почечных канальцев. Болезнь не сопровождается деструкцией органов, как при пиелонефрите. Также известно, что воспаление при ТИН не распространяется на почечные лоханки и чашечки.
Точной информации о распространенности заболевания нет. Но имеются сведения, что нередко им болеют женщины и пациенты пожилого возраста.
1 Причины
Факторов, способствующих развитию тубулоинтерстициального нефрита, несколько.
| Группы | Причины |
| Инфекции |
|
| Прием лекарств |
|
| Токсические вещества |
|
| Аутоиммунные болезни |
|
| Обструкция мочевыводящих путей, сопровождающаяся пузырно-мочеточниковым рефлюксом |
|
| Метаболические нарушения |
|
| Другие причины |
|
В некоторых случаях выяснить причину этой болезни не удается (так называемый идиопатический ТИН, неуточненного происхождения).
Также известно, что развитие тубулоинтерстициального нефрита возможно после перенесенной вирусной, бактериальной, паразитарной инфекции. У детей заболевание возникает после вирусной инфекции (ОРВИ, длительная персистенция герпесвирусов).
На сегодняшний день ТИН расценивают как болезнь с генетической предрасположенностью, в развитии которой играет роль воздействие таких неблагоприятных факторов, как внутриутробная гипоксия.
Как лечить нефрит у мужчин: интерстициальный, хронический, острый
2 Виды заболевания
Классифицируют данную патологию по-разному:
| Принцип классификации | Разновидности |
| По характеру течения |
|
| По механизму развития |
|
| По происхождению |
|
Классифицируется заболевание и по состоянию почечной функции. Возможны следующие варианты его протекания:
ТИН разделяется на острую и хроническую формы. У них различаются причины, клинические проявления, диагностический подход и принципы лечения.
В качестве причины острого тубулоинтестициального нефрита нередко выступают инфекции, токсические вещества, определенные лекарства, а также расстройства иммунитета. Начинается заболевание остро, через 2-3 дня (а иногда и через 40 дней) с момента начала действия причинного фактора.
Хронический ТИН формируется обычно при хронических заболеваниях (подагра, наследственные нефропатии, онкология, нефроангиосклероз, радиационной нефрит, хроническая обструкция мочевыводящих путей и др.). Развивается постепенно.
Некоторые доктора также оценивают степень активности патологического процесса при ТИН:
- 1. Первая — только изменения в моче (так называемый мочевой синдром);
- 2. Вторая — симптомы интоксикации, изменения в моче, нарушения обмена веществ;
- 3. Третья — выраженные интоксикация, изменения в моче, внепочечные проявления, почечная недостаточность.
Что такое пиелоэктазия почек у мужчин: причины, симптомы, лечение
3 Клинические проявления
Признаки этой болезни неспецифичны и зависят от причины и степени нарушения канальцевых функций почек. Каждая из форм ТИН имеет свои особенности.
Острый тубулоинтерстициальный нефрит проявляется следующими симптомами:
- жажда, повышение температуры;
- сыпь (уртикарная или геморрагическая);
- иногда — боли в поясничной области;
- артериальное давление (АД) в пределах возрастной нормы;
- полиурия (суточный объем мочи превышает 2-2,5 литра) и гематурия (кровь в моче);
- нередко — возникновение ОПН;
- в общем анализе крови (ОАК) ‒ увеличение СОЭ, эозинофилия (повышение числа эозинофилов) и анемия (особенно при лекарственной этиологии);
- в общем анализе мочи (ОАМ) ‒ уменьшение плотности мочи.
Хронический ТИН характеризуется следующими признаками:
- симптомы болезни обычно отсутствуют, но присутствуют проявления основного заболевания, которое послужило причиной возникновения ТИН;
- отеки обычно отсутствуют;
- АД нормальное или на ранних стадиях слегка повышено;
- наблюдаются симптомы канальцевой дисфункции (уменьшение концентрационной функции и/или нарушения эндокринных функций почек, снижение рН крови, повышение в крови концентрации калия);
- отмечается увеличение концентрации в крови мочевой кислоты (при подагре);
- в ОАК отмечается анемия, увеличение СОЭ, возможна эозинофилия;
- в ОАМ наблюдается уменьшение плотности мочи, щелочная реакция, канальцевая протеинурия, цилиндрурия (повышенное количество цилиндров в моче), глюкозурия (наличие глюкозы), эритроцитурия, лейкоцитурия.
Заболевание может осложниться следующими состояниями:
- ОПН (более характерна для острой формы ТИН);
- ХПН (характерна для хронической формы ТИН);
- анемия (вследствие нарушения образования эритропоэтина);
- разрушение костной ткани (вследствие нарушения почечного метаболизма витамина D);
- гиперкалиемия с нарушением сердечного ритма;
Крайне редко случается гибель пациента.
Что такое хронический гломерулонефрит у мужчин: симптомы, лечение, питание
4 Диагностика
Кроме осмотра больного, следует провести определенные лабораторные и инструментальные исследования. К первым относятся:
- определение объема мочи за сутки, вычисление суточного баланса жидкости (соотношение употребленной жидкости и объема мочи);
- ОАК;
- биохимический анализ сыворотки крови:
- определение уровня белка;
- определение концентрации мочевой кислоты, мочевины и креатинина;
- определение показателей водно-электролитного баланса.
- ОАМ с цитологическим исследованием мочевого осадка (т. н. лейкоцитарная формула мочи);
- анализ мочи по Зимницкому;
- функциональная проба на концентрирование мочи;
- оценка потери белка с мочой за сутки;
- биохимический анализ мочи — при нем определяют выделение за сутки калия, натрия, кальция, фосфатов, мочевой кислоты;
- анализ кислотно-основного состояния и рН крови;
- оценка скорости клубочковой фильтрации (СКФ) и канальцевой реабсорбции (с помощью пробы Реберга).
Отмечается специфическое отставание уменьшения СКФ в сравнении с прогрессированием канальцевых нарушений.
Также прибегают к следующим инструментальным методам обследования:
- УЗИ почек и мочевыводящих путей;
- обзорная и экскреторная урография;
- КТ забрюшинного пространства;
- цистоскопия (эндоскопическое исследование мочевого пузыря);
- пункционная биопсия почки с гистологическим исследованием (выполняется по показаниям для уточнения происхождения почечного заболевания).
Может потребоваться проведение специфических диагностических тестов, которые способны указать на наличие особой формы ТИН (определение маркеров вирусных гепатитов и др.).
5 Лечение и прогноз
Болезни почек опасны тем, что в результате их развития может возникнуть ХПН.
Лечение ТИН складывается из следующих основных направлений:
- прекращение действия причинного фактора на интерстиций почечной ткани, то есть лечение основной болезни (подагры, системной красной волчанки и др.);
- организация общего и двигательного режимов, которые направлены на снижение функциональной нагрузки на почки;
- соблюдение диеты, цель которой — уменьшение нагрузки на транспортные системы почечных канальцев (снижение объема выпитой жидкости, поваренной соли, белка и продуктов, содержащих калий). Рацион подбирается индивидуально в зависимости от клинических проявлений, функционального состояния почек и показателей биохимии крови.
Что касается лекарственных препаратов, то при их приеме следует соблюдать клинические рекомендации нефрологов:
- 1. Применение лекарств, которые улучшают почечную микроциркуляцию (пентоксифиллин, ацетилсалициловая кислота, дипиридамол и др.) способно замедлить прогрессирование ХПН. Особенно это важно при хронической форме ТИН.
- 2. Лечение ингибиторами АПФ (лизиноприл и др.) или блокаторами рецепторов к ангиотензину-2 (лозартан и др.) рекомендуется при артериальной гипертензии, а также пациентам, которые не жалуются на повышенное давление (в этом случае дозировки снижаются), на фоне хронического ТИН. Эти лекарственные средства оказывают нефропротективное воздействие (то есть, защищают почечную ткань от дальнейшего повреждения).
- 3. Терапия глюкокортикостероидами проводится только с целью лечения заболевания, в рамках которого развивается хронический ТИН.
При прогнозе особенно важно учитывать сохранность функции почек (уменьшение СКФ). Нередко при обнаружении хронической формы ТИН пациенты уже имеют ХПН. Более благоприятный прогноз имеет острый тубулоинтерстициальный нефрит.
На сегодняшний день профилактика формирования ТИН не разработана и сложно предугадать, разовьется заболевание или нет.
Источник
