Инфекции мочевого пузыря и уретры

Инфекционно-воспалительные заболевания мочеполовой системы наиболее распространены из всех инфекционных патологий бактериального происхождения. Чаще выявляются у женщин – 50% пациенток переболело ими минимум 1 раз в течение жизни. Среди мужчин до 35 лет – 15%, после 50 лет эти патологии развиваются намного чаще, в основном за счет заболеваний простаты. Также встречаются и у детей – у 2% мальчиков и 8% девочек.
Лечением мочеполовых инфекций занимаются гинекологи, урологи, нефрологи и врачи общей практики. При наличии тревожных симптомов важно не откладывать визит к доктору, так как дальнейшее прогрессирование заболевания может привести к осложнениям.
Органы мочеполовой системы
Мочеполовой системой называют совокупность органов мочевыделительной и половой систем. Также существуют органы, которые выполняют сразу обе функции: и мочевыделительную, и половую. К ним относится, например, уретра у мужчин.
Органы мочевыделительной системы:
- Почки – парный орган, находящийся в поясничной области и осуществляющий выведение из крови вредных и ненужных веществ, участвующий в процессе образования эритроцитов и поддержании артериального давления.
- Мочеточники – доставляют мочу (избыток жидкости, выводимый из организма почками вместе с вредными веществами) в мочевой пузырь.
- Мочевой пузырь – служит накопителем мочи.
- Мочеиспускательный канал (уретра) – выводит урину из мочевого пузыря.
Органы мочевыделительной системы у мужчин и женщин одинаковы (разве что мочеиспускательный канал имеет неодинаковое строение), а органы репродуктивной системы – разные. К органам половой системы у мужчин относятся:
- Яички и их придатки.
- Семявыводящие и семявыбрасывающие протоки.
- Семенные пузырьки.
- Уретра.
- Предстательная железа (простата).
Половая система женщин состоит из следующих органов:
- Яичников и их придатков.
- Матки, шейки матки и маточных труб.
- Влагалища.
К наружным органам репродуктивной системы у мужчин относятся мошонка и половой член, у женщин – большие и малые половые губы, клитор.
Инфекция мочевыводящих путей: специфика развития у женщин и мужчин
Из-за отличий в анатомическом строении заболевания мочевыводящих путей у женщин и мужчин возникают по-разному.
Инфекции у женщин обусловлены строением мочеиспускательного канала: он более широкий и короткий, чем у мужчин. Поэтому инфекции легче проникнуть не только в уретру, но и в мочевой пузырь. Уретрит (воспаление мочеиспускательного канала) и цистит (воспаление мочевого пузыря) возникают у женщин чаще, чем у мужчин. Этому также способствует тесное соседство заднего прохода, влагалища и уретры. Инфекции могут быть занесены в мочеиспускательный канал как из заднего прохода (при недостаточной или неправильной гигиене), так и из влагалища, во время полового акта.
У мужчин уретра выполняет и половую функцию (по ней проходит семенная жидкость при эякуляции), поэтому она более длинная и узкая, чем у женщин. В мочевой канал открываются, помимо мочевого пузыря, и протоки яичек. Уретра проходит через предстательную железу – орган, участвующий в выработке полового секрета, семенной жидкости. Инфекции у мужчин возникают при заражении во время полового акта, а также при патологическом увеличении предстательной железы, когда верхняя часть уретры сдавливается, возникает застой мочи и, как следствие, воспалительный процесс.
Общие признаки мочеполовых инфекций
Несмотря на то, что каждое заболевание имеет свой «набор» симптомов, выделяют симптомы, характерные для многих мочеполовых инфекций:
- Сильные и частые позывы к мочеиспусканию.
- Изменение цвета и запаха урины, ее помутнение, появление в ней осадка.
- Боли в области поясницы и внизу живота.
- Недоопорожненность мочевого пузыря (урина выделяется небольшими количествами).
- Дискомфорт при мочеиспускании: боли, жжение.
Справка! Вышеперечисленные симптомы могут сопровождаться повышением температуры тела, рвотой, тошнотой.
Классификация мочеполовых инфекций
Инфекции мочевыводящих путей (ИМП) классифицируют по следующим критериям:
- Локализации.
- Характеру течения.
По локализации различают инфекции:
- Верхних отделов мочевыводящих путей (почек и мочеточников).
- Нижних отделов МВП (мочевого пузыря, уретры).
Справка! Чаще всего патологические процессы возникают в нижних отделах мочевыводящих путей.
По характеру течения заболевания бывают:
- Неосложненными (без нарушений оттока мочи, структурных изменений мочевыводящих путей, сопутствующих заболеваний).
- Осложненными.
Осложненными считаются любые инфекции мочевыводящих путей у мужчин. У женщин осложненными являются ИМП:
- Возбудителем которых стал атипичный микроорганизм.
- С функциональным или анатомическим нарушением, из-за чего возникает препятствие для оттока мочи или снижается местный или системный иммунитет.
Также выделяют специфические и неспецифические инфекции. Специфические мочеполовые инфекции передаются половым путем и вызываются гонококком, уреаплазмой, трихомонадами, вирусом герпеса, хламидиями, микоплазмами и т.д. Неспецифические возникают из-за повышенной активности условно-патогенных (то есть провоцирующими развитие патологических процессов лишь при определенных условиях) микроорганизмов: стафилококков, кишечных палочек, стрептококков и т.д.
Распространенные возбудители мочеполовых инфекций
Возбудителями мочеполовых инфекций могут быть бактерии, вирусы, грибки, простейшие.
Возбудители неспецифических инфекций
Неосложненные инфекции чаще всего (в 95% случаев) вызываются следующими микроорганизмами:
- E.coli (кишечная палочка) – до 90% случаев.
- Staphylococcus saprophyticus (стафилококк сапрофитный) – до 5% случаев.
- Proteus mirabilis (протей мирабилис).
- Klebsiella spp. (клебсиелла).
Справка! Обычно неосложненные инфекции провоцирует один вид бактерий.
Осложненные инфекции могут провоцировать сразу несколько видов микробов. Чаще всего это бактерии Klebsiella spp., Pseudomonas spp (синегнойная палочка), Proteus spp., иногда грибки (чаще всего C.albicans).
Наиболее распространенные специфические инфекции и их возбудители
Наиболее распространенными специфическими инфекциями являются гонорея, хламидиоз, трихомоноз. Их возбудители способны также вызывать следующие мочеполовые патологии: эпидидимит, уретрит, простатит, аднексит, везикулит, вагинит, сальпингит, цистит.
Гонорея
Возбудителем гонореи является гонококк Нейссера (по фамилии ученого, открывшего эту бактерию в 1879 году). Воспалительный процесс обычно развивается в мочеполовых органах:
- Слизистой оболочке уретры у мужчин.
- Слизистой оболочке уретры, цервикальном канале, железе преддверия влагалища у женщин.
Также гонококк Нейссера может поражать прямую кишку (у женщин из-за соседства анального отверстия и влагалища, у мужчин – если они являются пассивными гомосексуалистами), глаза, слизистую оболочку ротовой полости, миндалины, глотки. Такие патологические процессы возникают при вторичном занесении инфекции (заноса руками из половых органов).
В среднем инкубационный период гонореи длится 3—5 дней, в некоторых случаях 10 дней. Также встречается скрытое течение заболевания, когда оно не проявляется симптомами, на протяжении от 1 дня до месяца.
Симптомы гонореи:
- Болезненные мочеиспускания.
- Гнойные выделения из мочеиспускательного канала.
- Сильные боли при мочеиспускании.
- Частые мочеиспускания.
При подостром течении заболевания признаки те же, но выражены менее ярко.
Хламидиоз
Вызывается хламидиями (Chlamydia trachomatis). Заболевание часто протекает бессимптомно или со слабо выраженными признаками, к которым относятся:
- Дискомфорт при мочеиспускании.
- Зуд в промежности.
- Патологические выделения из половых органов.
- Боли в пояснице или внизу живота.
Справка! Хламидиоз наблюдается в 20% случаев всех инфекций, передающихся половым путем.
Трихомоноз
Возбудителем инфекции являются простейшие Trichomonas vaginalis. У женщин патологический процесс обычно возникает в нижних половых путях, у мужчин – в уретре. В 70% случаев трихомоноз протекает бессимптомно. К его признакам относятся:
- Зуд в области наружных половых органов.
- Жжение во время мочеиспускания.
- Боли во время или после полового акта.
- Отеки паховой области.
- Учащенные мочеиспускания.
У женщин заболевание также проявляется вагинальными выделениями (пенистыми, с неприятным запахом, имеющими белую, желтоватую, сероватую, зеленоватую окраску или кровянистыми). У мужчин наблюдаются выделения из уретры.
Справка! Инкубационный период заболевания – от 3 до 28 дней.
Наиболее распространенные инфекции мочеполовой системы
Заболевания мочеполовой системы могут возникать у пациентов любых возрастных категорий, однако существует группа риска, в которую входят:
- Женщины (особенно в период менопаузы и пациентки, пользующиеся для контрацепции вагинальными колпачками).
- Пациенты с аномалиями развития органов мочевыделительной системы.
- Пациенты с заболеваниями, затрудняющими отток мочи (камнями в почках, аденомой простаты и т.д.).
- Пациенты с иммунодефицитными состояниями и патологиями, снижающими иммунитет (например, сахарным диабетом).
Справка! Также в группе риска находятся люди с мочевым катетером.
Уретрит
Уретрит – это воспаление мочеиспускательного канала. Оно может быть как специфическим, так и неспецифическим.
Симптомы заболевания:
- Жжение при мочеиспускании.
- Выделения из уретры (чаще у мужчин, чем у женщин).
- Учащенные мочеиспускания.
Если уретрит не лечить, он может привести к стриктуре (сужению) мочеиспускательного канала и распространению инфекции на почки или мочевой пузырь.
Цистит
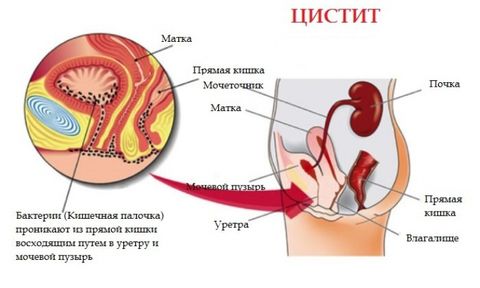
Цистит – это воспаление мочевого пузыря. Также может быть специфическим и неспецифическим. Различают первичный и вторичный (возникающий на фоне патологий простаты, мочевого пузыря) цистит. Наиболее распространенным возбудителем инфекции является кишечная палочка.
К симптомам цистита относят:
- Учащенные мочеиспускания.
- Дискомфорт в конце мочеиспускания (боли, рези, жжение).
- Чувство недоопорожненности мочевого пузыря.
- Боли в области прямой кишки у мужчин и внизу живота у женщин.
- Потемнение, помутнение мочи.
- Примеси крови в урине.
При отсутствии лечения заболевание может перетечь в хроническую форму.
Пиелонефрит
Пиелонефрит является одним из самых распространенных заболеваний почек. Это неспецифический воспалительный инфекционный процесс. Основными его возбудителями являются кишечная палочка, протей и стафилококк. В большинстве случаев пиелонефрит вызывается не одной, а сразу несколькими бактериями.
Патология может быть первичной или вторичной (возникает на фоне мочекаменной болезни, гинекологических заболеваний, опухолей органов малого таза, сахарного диабета, аденомы простаты). Наиболее часто пиелонефрит развивается у молодых женщин, мужчин старше 55 лет и детей до 7 лет. Может носить острый или хронический характер.
Симптомами пиелонефрита являются:
- Учащенные мочеиспускания.
- Повышение температуры тела.
- Тупые боли в области поясницы.
- Потливость.
- Жажда.
Хронический пиелонефрит выражен менее ярко, его легко спутать с обычной простудой. Главными симптомами являются головные боли, повышение температуры тела, мышечная слабость. Эпизодически могут наблюдаться учащенные мочеиспускания, сухость во рту, ноющие боли в пояснице, отеки, побледнение кожных покровов, изменение цвета мочи.
Вагинит
Вагинит (кольпит) – воспаление влагалища. Может быть как неспецифическим, так и специфическим, острым или хроническим.
Симптомами вагинита являются:
- Зуд и жжение в области половых органов, обычно усиливающиеся во время полового акта или мочеиспускания.
- Вагинальные выделения с неприятным запахом, имеют беловатую или зеленоватую окраску.
Вагинит может иметь и неинфекционное происхождение: возникать из-за микротравм влагалища, гормональных изменений, аллергии, эндокринных нарушений, снижения местного иммунитета.
Аднексит
Аднекситом называют воспалительный процесс в маточных трубах и яичниках. Он может быть односторонним или двустронним, специфическим и неспецифическим. Обычно возникает на фоне снижения иммунитета вследствие стрессов, общих инфекционных заболеваний или гормональных сбоев. Симптомы аднексита:
- Боли внизу живота (с одной или двух сторон, в зависимости от локализации патологического процесса).
- Признаки интоксикации организма: слабость, учащенное сердцебиение, озноб, головные и мышечные боли.
- Повышение температуры тела.
- Нарушения мочеиспускания.
При хроническом аднексите симптомы проявляются лишь в стадии обострения, во время ремиссии их не наблюдается.
Сальпингит
Сальпингит – это воспаление фаллопиевых (маточных) труб. Как самостоятельное заболевание наблюдается лишь в 30% случаев. В остальных случаях сопровождается воспалением яичников (то есть перетекает в аднексит). Бывает одно- и двусторонним. Чаще всего развивается у женщин репродуктивного возраста, однако возникает и в период менопаузы.
К симптомам сальпингита относятся:
- Повышение температуры тела, лихорадочные состояния.
- Учащенные и болезненные мочеиспускания.
- Боли разной степени выраженности внизу живота.
- Вагинальные выделения: зловонные, гнойные или серозно-гнойные.
- Нарушения менструального цикла.
- Тошнота.
- Бесплодие.
- Головные боли и головокружения.
При хроническом сальпингите нередко наблюдаются лишь боли внизу живота в течение длительного времени.
Простатит
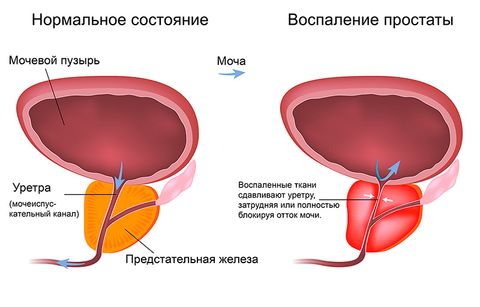
Простатит – воспаление предстательной железы. Бывает специфическим и неспецифическим. Вызывается вирусами, бактериями, грибками. Может иметь острое и хроническое течение. Общими симптомами (характерными для обеих форм) простатита являются:
- Нарушения мочеиспускания: боли, задержки, слабый напор струи, учащенные позывы.
- Половая дисфункция.
- Выделения из уретры.
- Уменьшение количества или снижение качества спермы.
- Боли в области живота, мошонки, промежности.
Справка! Встречаются неинфекционные разновидности простатита, они возникают из-за застойных явлений в области малого таза.
Везикулит
Везикулит – это воспаление семенных пузырьков у мужчин. Может быть специфическим и неспецифическим. Часто является осложнением других мочеполовых инфекций: простатита, уретрита, эпидидимита. Симптомами везикулита являются:
- Боли внизу живота, усиливающиеся при мочеиспускании и эякуляции.
- Примеси крови в эякуляте.
- Признаки интоксикации организма: головные и мышечные боли, слабость.
- Общее ухудшение самочувствия.
- Неконтролируемые эякуляции.
Если заболевание перешло в хроническую форму, то симптомы меняются. Наблюдаются нарушения мочеиспускания, боли в области крестца.
Эпидидимит
Эпидидимит – воспаление яичка. Бывает односторонним и двусторонним, специфическим и неспецифическим. Возбудителями заболевания преимущественно являются бактерии. Может развиваться вследствие воспалительных процессов в других органах мочеполовой системы.
Симптомы эпидидимита:
- Боли в области мошонки, с одной или обеих сторон.
- Повышение температуры тела.
- Отеки мошонки, уплотнения.
- Боли при мочеиспускании, примеси крови в урине.
При хроническом эпидидимите температура не повышается, а боли умеренные или незначительные.
Диагностика
При любом заболевании органов мочеполовой системы сначала проводится сбор анамнеза и осмотр пациента. Затем, в зависимости от клинической картины, назначаются диагностические исследования, среди которых могут быть:
- Анализы мочи: общий, по Нечипоренко.
- Общий анализ крови.
- Посев мочи на флору (для определения чувствительности возбудителей инфекции к антибиотикам).
- Креатинин и мочевина в сыворотке крови.
- Скорость оседания эритроцитов.
- УЗИ почек и мочевого пузыря.
- Внутривенная урография.
- Компьютерная томография органов малого таза.
Справка! Дополнительно может быть назначена цистоскопия – эндоскопическое исследование, в ходе которого осуществляется осмотр внутренней поверхности мочевого пузыря.
Лечение
Инфекционные заболевания органов мочеполовой системы лечат антибиотиками. Они могут вводиться перорально, внутримышечно, внутривенно. Разновидности антибактериальных препаратов, длительность курса и метод введения выбираются врачом в зависимости от особенностей течения патологии и состояния организма пациента.
Если у вас наблюдаются признаки инфекции мочевыводящих путей или других органов малого таза, запишитесь на прием в Поликлинику Отрадное. Благодаря современным и точным методам диагностики причина заболевания будет выявлена в кратчайшие сроки. Для вас разработают индивидуальный план лечения, благодаря которому вы скоро вернетесь к привычному образу жизни.
Источник

Инфекция уретры или инфекционный уретрит – это воспалительный процесс в мочеиспускательном канале. Он может быть вызван различной флорой – как патогенной, так и условно-патогенной.
Каковы причины инфекции уретры?
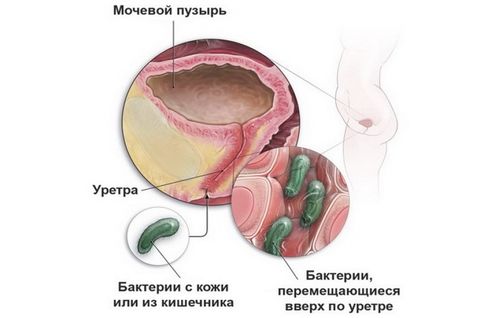
 Инфекция уретры возникает по одной из трех причин. Первая – это половой акт. Многие инфекции уретры являются венерическими. То есть, они передаются во время незащищенного секса от мужчины к женщине и от женщины к мужчине. Вторая – это попадание микроорганизмов из других участков организма. При этом бактерии могут не быть патогенными. Это может быть условно-патогенная флора. Но при её проникновении в уретру возникают явления дисбактериоза. Потому что увеличивается число микроорганизмов с более высоким уровнем вирулентности. Например, кишечная палочка может спровоцировать в уретру, если попадает туда из прямой кишки.
Инфекция уретры возникает по одной из трех причин. Первая – это половой акт. Многие инфекции уретры являются венерическими. То есть, они передаются во время незащищенного секса от мужчины к женщине и от женщины к мужчине. Вторая – это попадание микроорганизмов из других участков организма. При этом бактерии могут не быть патогенными. Это может быть условно-патогенная флора. Но при её проникновении в уретру возникают явления дисбактериоза. Потому что увеличивается число микроорганизмов с более высоким уровнем вирулентности. Например, кишечная палочка может спровоцировать в уретру, если попадает туда из прямой кишки.
Есть немало способов, как этот микроорганизм может проникнуть в мочеиспускательный канал. У женщин это подмывание сзади наперед. Кроме того, при близком расположении уретры к анальному отверстию возможно заражение контаминационным путем.
У мужчин занесение инфекции возможно при анальном сексе из кишечника партнерши.
Наконец, третья причина – это заражение внутрибольничными штаммами микроорганизмов. Подобное возможно при использовании эндоскопических процедур. Например, при проведении цистоскопии.
Занесение инфекции возможно при катетеризации мочевого пузыря. Иногда инстилляции препаратов в уретру ведут к заражению.
Основным фактором, повышающим вероятность возникновения такой инфекции, является несоблюдение специалистом правил антисептики.
Возбудители инфекций уретры
Среди непосредственных причин неспецифических инфекций уретры преобладает стафилококк. Он может вызывать воспаление сам по себе. А кроме того, эти бактерии часто обнаруживаются в ассоциации с другими микроорганизмами.
Достаточно часто возбудителем неспецифического уретрита становится микоплазма. Эти бактерии имеют склонность к распространению на мочевыделительную систему.
Нередко микоплазменный уретрит осложняется циститом и поражением почек. Возможно и половое заражение инфекцией уретры. На первом месте среди причин патологии – гонококк. Это возбудитель гонореи. На втором-третьем месте находятся трихомониаз и хламидиоз. Но инфекции могут быть не только бактериальными.
Вирусы тоже способны вызывать инфекцию уретры. Чаще всего это герпес.
Ещё одним возбудителем может быть вирус папилломы человека. Но он не всегда вызывает симптомы воспаления.
Инфекция уретры может быть грибковой. Чаще всего она развивается как осложнение антибиотикотерапии. Потому что в мочеполовой системе наблюдается конкуренция между разными видами флоры. Бактерии конкурируют с грибами.
Антибиотики уничтожают бактерий, и после этого наблюдается интенсивный рост грибковой флоры. Потому что конкурентов у них становится меньше. В результате развивается кандидамикоз. Он также может возникнуть в результате передачи половым путем.
Мужчины могут болеть после незащищенного контакта с женщиной, которая в данный момент страдает урогенитальным кандидозом.
Немаловажное место занимают гарднереллезные уретриты. Возникают они в основном у мужчин. Потому что для женщин гарднерелла является нормальным микроорганизмом. В большинстве случаев у них эти бактерии не вызывают воспаления – только явления дисбактериоза.
Также немаловажное значение в развитии неспецифической инфекции уретры имеют предрасполагающие факторы. Это обстоятельства и особенности образа жизни, которые ведут к нарушению циркуляции крови в половых органах. Венозный стаз в подслизистом слое уретры могут вызвать сниженная физическая активность, нерегулярная половая жизнь и злоупотребление алкоголем.

Общие симптомы инфекции уретры
При инфекции уретры признаки у мужчин и женщин практически одинаковые. Они появляются не сразу, а по истечению инкубационного периода.
Длительность его может существенно отличаться. Она составляет иногда лишь несколько дней. В то же время при вирусных возбудителях продолжительность инкубации может достигать нескольких месяцев.
Всего различают три клинические формы уретритов:
- хроническая;
- острая;
- торпидная.
При остром уретрите симптомы появляются внезапно. Они ярко выраженные.
 Появляются выделения из уретры. Её губки отечные, уплотненные и ярко красные.
Появляются выделения из уретры. Её губки отечные, уплотненные и ярко красные.
Пациент страдает от выраженных субъективных симптомов. При мочеиспускании он ощущает боль. Она сильнее выражена вначале мочеиспускания, и постепенно теряет интенсивность в конце. Симптомы зависят от локализации поражения.
Инфекция может развиваться в разных отделах уретры. Для дистального уретрита наиболее характерны выделения. В то же время если поражена часть мочеиспускательного канала, которая располагается ближе к мочевому пузырю, количество выделений меньше. Зато присоединяются дизурические расстройства. У человека резко учащается мочеиспускание. В конце его пациент ощущает боль, в то время как в начале она может отсутствовать.
Боль может быть резкой. Она иногда сопровождается выделением после мочи нескольких капель крови.
При торпидном и хроническом инфекционном поражении мочеиспускательного канала наблюдается примерно одинаковая клиническая картина. Субъективные симптомы слабо выражены. Наблюдаются:
- зуд;
- ощущение ползания мурашек;
- дискомфорт.
Выделения обычно отсутствуют. Или они могут быть настолько скудными, что остаются незамеченными.
Неспецифические бактериальные инфекции уретры
При неспецифических инфекциях в уретре обнаруживаются условно-патогенные бактерии. Чаще всего это:
- стафилококки;
- стрептококки;
- эшерихии;
- энтерококки.
 Они могут присутствовать в мочеполовой системе и в норме. Но при увеличении популяции развивается воспалительный процесс.
Они могут присутствовать в мочеполовой системе и в норме. Но при увеличении популяции развивается воспалительный процесс.
Симптомы неспецифического бактериального уретрита одинаковы при разных возбудителях. Какие микроорганизмы вызывали патологию, можно узнать с помощью бактериологического исследования.
Оценивается также чувствительность бактерий к антибиотикам.
Гарднереллезная инфекция уретры
Гарднереллы передаются мужчинам половым путем. Это микроорганизмы, которые часто обитают во влагалище женщин. Они представляют собой грамотрицательные неподвижные палочки.
В среднем инкубационный период длится 10 дней. Симптомы обычно скудные. Возможны такие жалобы:
- выделения из мочеиспускательного канала с неприятным запахом, жидкие, имеющие серый цвет;
- дискомфорт в уретре.
Гарднереллы обнаруживаются при микроскопическом исследовании мазка.
Врач также может заметить плоские клетки эпителия с прикрепленными к ним бактериями. Это характерный лабораторный симптом гарднереллеза.
Анализы на инфекции уретры
При подозрении на инфекцию уретры обязательно назначаются мазки. У мужчин из берут из уретры. У женщин также из влагалища и шейки матки. Потому что там тоже могут быть признаки инфекционного воспаления. Ведь инфекция распространяется на соседние органы урогенитальной системы.
Ориентировочным методом исследования является микроскопия окрашенного мазка. Доктор может обнаружить некоторых бактерий и простейших. Иногда выявляются гонококки или трихомонады. При выявлении псевдомицелия грибов доктор делает заключение о присутствии кандидоза.
Наличие большого количества лейкоцитов подтверждает сам факт инфицирования уретры. Поэтому, даже если никакие возбудители не выявлены, требуется дальнейшее обследование.
Существуют более эффективные и достоверные методы диагностики. Они позволяют установить возбудителей как специфических, так и неспецифических инфекционных уретритов.
При подозрении на неспецифическую инфекцию уретры часто сдается мазок на флору.

А для обнаружения возбудителей половых инфекций доктор назначает ПЦР. Это метод диагностики заболеваний по фрагменту кода ДНК.
Генетический материал каждого возбудителя уникальный, поэтому ПЦР – очень точное исследование. Оно проводится достаточно быстро и уже на следующий день человек получает результаты анализов.
Может проводиться и посев. Этот метод диагностики используется для идентификации возбудителей бактериальных инфекций уретры. Реже он применяется при грибковых патологиях.
Какие анализы сдавать для диагностики ЗППП и неспецифических инфекционных процессов, определяет врач. При этом он руководствуется данными анамнеза, жалобами пациента и объективными симптомами.
Помимо исследований, направленных на идентификацию микроорганизмов, используются также процедуры и лабораторные тесты, целью которых является:
- определение точной локализации воспаления;
- оценка распространенности патологии;
- степень функциональных нарушений мочеполовых органов.
Двухстаканная или трехстаканная проба мочи сдается, чтобы понять, где локализован воспалительный процесс. Он может затрагивать уретру, простату, мочевой пузырь, почки.
По показаниям применяется уретроскопия или цистоскопия. Это эндоскопические методы диагностики, предполагающие осмотр структур мочеполовой системы изнутри.
Гонококковая инфекция уретры
 Гонококк – один из самых частых возбудителей уретритов. Это строгий аэроб, неподвижная бактерия, не образующая спор.
Гонококк – один из самых частых возбудителей уретритов. Это строгий аэроб, неподвижная бактерия, не образующая спор.
Заразиться гонореей можно не только при половом контакте.
Микроорганизм имеет достаточно высокую выживаемость во внешней среде.
На бытовых предметах он может сохраняться до 24 часов, если они влажные. Поэтому передача инфекции может осуществляться через общие предметы гигиены, например, полотенца или мочалки. Клинические формы гонококкового поражения уретры:
- острая – обильные выделения плюс дизурия;
- подострая – выделений много, но дизурии нет;
- торпидная – нет симптомов, болезнь может быть выявлена лишь с помощью диагностических процедур.
Хроническая гонококковая инфекция уретры протекает по типу торпидной. Но время от времени могут возникать обострения. Чаще гонококковая инфекция поражает передний отдел уретры.
В патологический процесс вовлекаются железы мочеиспускательного канала.
Гонококки размножаются в эпителии, поэтому он рыхлый, пропитан лейкоцитами. Иногда гной скапливается в железах, не имея выхода наружу. В этом случае в уретре формируются псевдоабсцессы.
Особенности выделений при этой инфекции уретры:
- мутные;
- обильные;
- белесоватые;
- в моче оседают на дно.
Часто возникает боль при мочеиспускании. Она также появляется нередко и после эякуляции. При распространении инфекции на семенной бугорок появляется кровь в сперме.
Осложнения инфекций уретры
Очень часто инфекции уретры дают осложнения. Это может быть:
-
 простатит;
простатит; - цистит;
- воспаление яичек.
Распространение инфекции на соседние органы происходит обычно в результате:
- длительного течения заболевания;
- отказа пациента от обращения к специалисту;
- отсутствия должного лечения.
Разные инфекции уретры имеют разный риск осложнений. Одной из наиболее опасных патологий остается гонорея. При этом заболевании риск осложнений самый высокий, и они наиболее опасны. Развивается воспаление:
- простаты;
- парауретральных желез;
- придатков яичка;
- семенных пузырьков;
- лимфатических сосудов;
- головки пениса.
При длительном течении заболевания возможны стриктуры уретры. В наиболее неблагоприятных случаях происходит генерализация инфекции.
Гонококк может поражать практически любые органы и ткани. Иногда на фоне этого заболевания развивается реактивный артрит. Происходит аутоиммунное поражение одного или двух крупных суставов.
 При инфекциях уретры может развиваться бесплодие. Это происходит в случаях, когда бактерии распространяются дальше, на другие органы.
При инфекциях уретры может развиваться бесплодие. Это происходит в случаях, когда бактерии распространяются дальше, на другие органы.
При поражении яичек возможно секреторное бесплодие у мужчин, связанное с нарушением выработки сперматозоидов.
При двустороннем воспалении семявыносящих путей развивается обструктивное бесплодие. Потому что сперма не может попасть из яичек во внешнюю среду из-за возникновения механических препятствий.
Нарушается качество спермы и при простатите, ведь она отвечает за разжижение эякулята. Может повредиться гематотестикулярный барьер, что чревато иммунологическим бесплодием.
У женщин нарушение фертильности при инфекциях может быть связано с развитием непроходимости маточных труб. Кроме того, может воспаляться слизистая оболочка матки, образуются спайки. Все это препятствует прикреплению эмбриона к эндометрию.
Лечение инфекций уретры
При бактериальной инфекции основу терапии составляют антибиотики. Если это неспецифическая флора, назначаются препараты широкого спектра действия. Это может быть:
- тетрациклин;
- ампициллин;
- аминогликозиды;
- полимиксины.
В последние годы все чаще наблюдаются случаи лекарственной резистентности. Поэтому желательно проводить оценку чувствительности к антибиотикам на начальном этапе лечения.
 Часто терапию начинают эмпирически, сразу после обращения больного. А после получения результатов бак посева, который может занять несколько дней, препарат меняют на тот, к которому выделенные штаммы бактерий обладают наибольшей чувствительностью. Иногда приходится одновременно назначать 2 антибиотика. Это может потребоваться, если инфекция уретры вызвана ассоциациями микроорганизмов.
Часто терапию начинают эмпирически, сразу после обращения больного. А после получения результатов бак посева, который может занять несколько дней, препарат меняют на тот, к которому выделенные штаммы бактерий обладают наибольшей чувствительностью. Иногда приходится одновременно назначать 2 антибиотика. Это может потребоваться, если инфекция уретры вызвана ассоциациями микроорганизмов.
Часто применяются лекарства, усиливающие действие антибиотиков. Это могут быть ферментные препараты, улучшающие проникновение в ткани антибактериальных средств.
Если патология вызвана гарднереллами, используется орнидазол или метронидазол. К этим препаратам патоген обычно имеет высокую чувствительность. Иногда в лечении применяется ампициллин или тетрациклин.
Гонококковые уретриты лечатся цефтриаксоном. Эффективные антибиотики зависят от возбудителя инфекции. Они могут назначаться в разных формах: уколах или таблетках.
Часто одновременно применяется промывание уретры антисептиками. Иногда антибиотики не нужны, и назначаются другие препараты.
При грибковой инфекции уретры используются антимикотики. При герпесе назначают ацикловир или другие ациклические нуклеозиды.
Особенности инфекций уретры у женщин
У женщин уретра более широкая и более короткая. У них инфекция быстрее распространяется на мочеполовые органы.
Очень часто поражается мочевой пузырь. Особенно при неспецифическом уретрите, вызванном кишечной палочкой. Заболевание проявляется учащенным и болезненным мочеиспусканием.

