Иммуногистохимические маркеры для мочевого пузыря
- Авторы
- Резюме
- Файлы
- Ключевые слова
- Литература
Цмокалюк Е.Н.
1
Маслякова Г.Н.
1
1 ГБОУ ВПО Саратовский ГМУ им.В.И.Разумовского Минздравсоцразвития РФ
Проведен анализ результатов иммуногистохимического исследования 13 моноклональных антител в биопсийном материале фрагментов ткани опухоли, полученного у пациентов, страдающих различными формами рака мочевого пузыря. Было обследовано 106 пациентов с новообразованиями мочевого пузыря, проходивших лечение в НИИ «Фундаментальной и клинической уронефрологии» Саратовского ГМУ. С помощью обзорных методов окрашивания диагноз уротелиального рака был поставлен 94 пациентам. Иммуногистохимические реакции проводили, используя стрептавидин-биотиновый метод. После обработки полученных данных все используемые антитела были разбиты на три основные группы по диагностической значимости: маркеры, информативные для ранней и дифференциальной диагностики поверхностных форм рака – маркеры Кi67, р53, p63; для определения глубины инвазии – маркеры р53, EGFR; для прогноза заболевания – маркер Кi67.
маркеры прогноза
моноклональные антитела
рак мочевого пузыря
Давыдов М.И. Злокачественные образования в России и странах СНГ в 2001 г. / М.И. Давыдов, Е.М. Аксель. – М.,2003.
Лопаткин Н.А. Руководство по урологии. – М.: Медицина, 1998. – Т.З. – 670 с.
Магер О.В., Казанцева Н.В. Прогностическое значение биологических маркеров у больных поверхностным и инвазивным раком мочевого пузыря // Онкоурология. – 2006. – №4. – С. 30-34.
Матвеев Б.П. Клиническая онкоурология.- Москва, 2003. – С.195-244.
Петров, С.В. Руководство по иммуногистохимической диагностике опухолей человека / С.В. Петров, Н.Т. Райхлин. – Казань, 2004. – 456 с.
Франк Г.А., Завалишина Л.Э., Андреева Ю.Ю. Иммуногистохимическая характеристика и степень дифференцировки рака мочевого пузыря // Архив патологии. -2002. – Т.64, № 6. – С.16-18.
Высокий интерес к совершенствованию ранней диагностики онкоурологических заболеваний обусловлен их широким распространением, высокой смертностью и снижением качества жизни больных, нередко сопровождающегося развитием инвалидности [4]. Рак мочевого пузыря является самым частым новообразованием мочевыводящих путей.
Ежегодно в мире раком мочевого пузыря заболевают 335,8 тыс. человек, с развитием летального исхода у 132 тыс. человек, то есть каждый третий умирает от данного заболевания. В России регистрируется ежегодно примерно 12700 новых случаев рака мочевого пузыря. Его доля в структуре онкологической заболеваемости среди мужского населения составляет 4,5 %, среди женского населения – 1,1 % [1].
В Российской Федерации выявление больных с поверхностной формой рака (I стадия) составляет всего лишь 20-30 % наблюдений, в противоположность зарубежным данным, в соответствии с которыми I стадия рака мочевого пузыря диагностируется в 80 % случаев [2]. В нашей стране в 11,6-15,6 % наблюдений выявляется IV стадия рака мочевого пузыря.
Следует указать и тот факт, что при адекватной диагностике и своевременном лечении жизнь умерших от рака мочевого пузыря можно было бы продлить в среднем на 14 лет. Именно поэтому, своевременная диагностика опухолей мочевого пузыря остается одной из важнейших задач современной онкоморфологии.
В современной литературе имеется большой объем опубликованных работ по применению диагностических иммуногистохимических маркеров при раке мочевого пузыря [3,5,6]. Однако, в клинических рекомендациях, выпущенных по инициативе Российского общества онкоурологов с разрешения Европейской ассоциации по урологии, в 2009 году сведения по применению конкретных иммуногистохимических маркеров для диагностики рака мочевого пузыря отсутствуют. Нет их и в стандартах диагностики и лечения рака мочевого пузыря, как в России, так и в Европе. Все вышесказанное позволило нам сформулировать цель нашего исследования.
Разработать панель иммуногистохимических маркеров ранней диагностики, стадирования и прогноза рака мочевого пузыря.
Материалы и методы исследования
Материалом для исследования послужили операционный и биопсийный материал 106 пациентов с новообразованиями мочевого пузыря, проходивших лечение в НИИ «Фундаментальной и клинической уронефрологии» ГБОУ ВПО Саратовский ГМУ им. В.И.Разумовского Минздравсоцразвития России. С помощью обзорных методов окрашивания диагноз уротелиального рака был поставлен 94 пациентам. Остальные 12 пациентов составили группу сравнения. Операционный и биопсийный материалы были зафиксированы в 10 %-м растворе нейтрального формалина и залиты в парафин. Срезы толщиной 5-7 мкм, окрашенные гематоксилин-эозином, были подвергнуты обзорному морфологическому анализу, при котором стадию рака определяли в соответствии с классификацией TNM, а степень дифференцировки опухолевых клеток оценивали в соответствии с рекомендациями ВОЗ, 2004. Микроскопическое изучение препаратов было проведено с применением бинокулярного микроскопа «Micros MC100» при 400-кратном увеличении.
Иммуногистохимические реакции проводили на серийных парафиновых срезах (5мкм), используя стрептавидин-биотиновый метод. В качестве детекционной системы применяли систему LSAB2 System, HRP (K0675), Dako, в качестве хромогена – диаминобензидин (Dako).
Иммуногистохимическое исследование 13 маркеров было проведено на биопсийном и операционном материале 66 пациентов. Все используемые моноклональные антитела были разделены на группы по функциональной значимости:
- маркеры пролиферативной активности – Ki67, PCNA, p63;
- супрессор опухолевого роста – р53;
- маркер апоптоза – Bcl2;
- рецептор эпидермального фактора роста – EGFR;
- цитокератиновый профиль – СК7, СК8, СК10/13, СК17, СК18, СК19.
Интенсивность реакций с антигенами, локализованными в цитоплазме (цитокератины 7,8,13,17,18,19) и на мембранах клеток (EGFR), оценивали полуколичественным способом по балльной шкале от 0 до 3, учитывая выраженность реакции и ее локализацию: 0 – отсутствие реакции, 1 – слабая реакция, 2 – умеренная реакция, 3 – сильная реакция.
Результаты реакций с антигенами, имеющими ядерную локализацию (PCNA, Ki67, p53, p63, bcl-2), оценивали по системе подсчета histochemical score. Система подсчета включает в себя интенсивность иммуногистохимической окраски по 3-балльной шкале и долю (%) окрашенных клеток и представляет собой сумму произведений процентов, отражающих долю клеток с различной интенсивностью окраски на балл, соответствующий интенсивности реакции. Интенсивность окраски 0 – нет окрашивания, 1 – слабое окрашивание, 2 – умеренное окрашивание, 3 – сильное окрашивание.
Формула подсчета следующая: histochemical score = ∑ P (i) х I,
где i – интенсивность окрашивания, выраженная в баллах от 0 до 3.
P (i) – процент клеток, окрашенных с разной интенсивностью. Максимальное значение гистосчета должно соответствовать 300.
Статистический анализ проводили с использованием пакета программ статистической обработки результатов SSPS 13.0 for Windows.
Результаты исследования
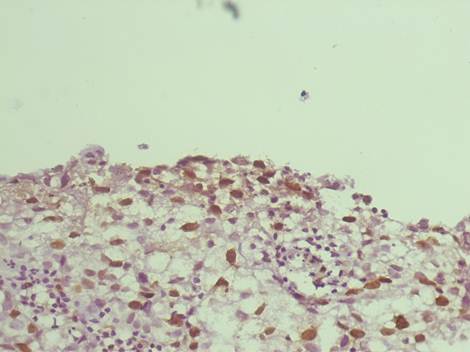
При анализе показателей экспрессии иммуногистохимических маркеров, имеющих ядерное окрашивание, необходимо выделить маркер пролиферации Ki67, который четко показал отрицательную экспрессию в группе сравнения и имел корреляционную зависимость высокой степени значимости между стадией рака мочевого пузыря, процентом экспрессирующих клеток и интенсивностью иммуногистохимической реакции. То есть, с увеличением глубины инвазии опухоли возрастал процент экспрессирующих клеток и степень их экспрессии. Учитывая это, мы считаем, что данный маркер может использоваться в качестве критерия на ранних этапах диагностики рака мочевого пузыря.

Рис. 1. Инвазивный уротелиальный рак. Умеренная и высокая экспрессия Кi-67 в ядрах уротелия
Равнозначные показатели получили при анализе экспрессии моноклонального антитела р53, являющегося белком-регулятором клеточного цикла и апоптоза. Отмечалось отсутствие окрашивания препаратов в группе сравнения, а интенсивность экспрессии и процент клеток с выраженной окраской имели четкую тенденцию к увеличению с возрастанием глубины инвазии опухоли.Раковые клетки с интенсивной иммуногистохимической реакцией маркера р53 появляются только в тех случаях, когда уротелиальная карцинома начинает прорастать в мышечный слой. Данные показатели позволяют использовать р53 как критерий прогноза заболевания, так и для определения глубины инвазии.
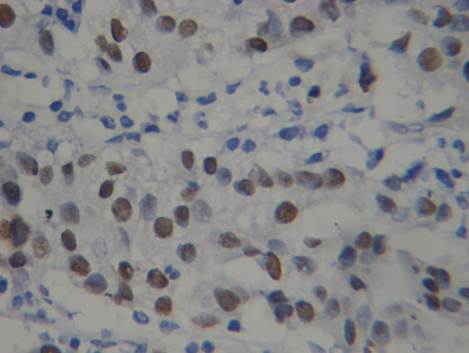
Рис. 2. Умеренная и выраженная экспрессия маркера Р53 в клетках инвазивной уротелиальной карциномы
Белок р63 также не дает экспрессии в группе сравнения. Однако достоверных различий частоты и интенсивности иммуногистохимической реакции в группах больных с различной стадией заболевания не выявлено.
При иммуногистохимической реакции на антигены, локализованные в цитоплазме, было установлено, что их экспрессия во всех исследованных группах больных является положительной. Достоверно значимых различий между группами больных по показателям иммуногистохимических реакций с цитокератинами (СК7, СК8, СК10/13, СК17, СК18, СК19) не установлено.
При исследовании полученных результатов иммуногистохимической реакции рецептора эпидермального фактора роста (EGFR) установлено, что его экспрессия отсутствует в группе сравнения и в группе больных с неинвазивными раками мочевого пузыря и нарастает с увеличением глубины инвазии. Таким образом, данное антитело не дает возможности на ранних этапах развития дифференцировать между собой доброкачественные процессы и злокачественные опухоли, поэтому данный маркер целесообразно использовать только для определения глубины инвазии опухоли.
Маркеры PCNA, Bcl2 не показали достоверной разницы в экспрессии ни в одной из изучаемых групп.
Выводы
Таким образом, проведенные исследования 13 моноклональных иммуногистохимических антител позволили разработать три основных направления в использовании данных маркеров:
- Для ранней и дифференциальной диагностики – определение маркеров Кi-67, р53, p63.
- Для глубины инвазии (стадирующая) – определение онкомаркера р53, рецептора эпидермального фактора роста (EGFR).
- Для прогноза заболевания – определение маркера пролиферативной активности Кi67.
Рецензенты:
- Федорина Т.А., д.м.н., профессор, зав. кафедрой общей и клинической патологии: патологической анатомии, патологической физиологии ГБОУ ВПО «СамГМУ» Минздравсоцразвития РФ. г. Самара.
- Бугоркова С.А., д.м.н., зав. лабораторией патоморфологии, ФКУЗ Российский научно-исследовательский противочумный институт «Микроб» Роспотребнадзора, г. Саратов.
Библиографическая ссылка
Цмокалюк Е.Н., Маслякова Г.Н. ИММУНОГИСТОХИМИЧЕСКИЕ МАРКЕРЫ В ДИАГНОСТИКЕ, СТАДИРОВАНИИ И ПРОГНОЗЕ РАЗЛИЧНЫХ ФОРМ УРОТЕЛИАЛЬНОЙ КАРЦИНОМЫ // Современные проблемы науки и образования. – 2011. – № 6.;
URL: https://science-education.ru/ru/article/view?id=4962 (дата обращения: 20.01.2021).
Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»
(Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления)
Источник
Тест предназначен для количественного определения в моче растворимых фрагментов цитокератинов (8 и 18), которые представляют собой промежуточные микрофиламенты – структурные элементы эпителиальных клеток. Как и другие цитокератины, они являются маркерами эпителия. При злокачественном перерождении и пролиферативном росте эпителиальных клеток усиливается выделение стенками мочевого пузыря в мочу цитокератинов (в частности, 8 и 18). Определение концентрации цитокератинов в моче, которая непосредственно контактирует с эпителиальной опухолью мочевого пузыря, позволяет использовать эти вещества в качестве маркера активности опухоли.
Метод исследования
Иммуноферментный анализ.
Единицы измерения
Мкг/л (микрограмм на литр).
Какой биоматериал можно использовать для исследования?
Разовую порцию мочи.
Как правильно подготовиться к исследованию?
- Исключить из рациона алкоголь в течение 24 часов до исследования.
- Исключить (по согласованию с врачом) прием мочегонных препаратов в течение 48 часов до сбора мочи.
Общая информация об исследовании
Рак мочевого пузыря (РМП) является достаточно распространенной патологией. Известно, что мужчины болеют чаще, чем женщины, и у лиц моложе 35 лет заболевание практически не встречается. Доказано наличие семейной предрасположенности к этому новообразованию. Установлено около 40 потенциально опасных профессий, предрасполагающих к развитию РМП. Также известно, что курильщики страдают этой патологией в 2-3 раза чаще, чем некурящие.
Обычно в начальных стадиях заболевание никак себя не проявляет, и в большинстве случаев одним из первых симптомов является гематурия (окрашивание мочи кровью) различной интенсивности. По мере прогрессирования болезни присоединяются другие симптомы (частое болезненное, иногда затрудненное мочеиспускание, боли в нижних отделах живота, в промежности, в паховых областях и крестце). Нарушение акта мочеиспускания, боли, а также кровотечение могут являться симптомами других болезней мочевых путей (например, цистита, простатита, доброкачественной гиперплазии предстательной железы).
Рак мочевого пузыря относится к злокачественным эпителиальным опухолям, из которых наиболее часто встречается переходноклеточный рак. К другим формам относят плоскоклеточный рак, аденокарциному и недифференцированный рак, которые составляют до 10 % случаев. Рак мочевого пузыря обладает высокой способностью как к рецидиву, так и к прогрессированию после проведенного лечения.
Ранняя и точная диагностика онкологических заболеваний имеет большое значение для выбора метода лечения, оценки прогноза и тактики послеоперационного ведения больных. При этом вариант гистологического строения, степень дифференцировки опухоли, ее локализация и распространенность играют существенную роль.
При ведении больных с уротелиальным раком мочевого пузыря уролог сталкивается с двумя важнейшими проблемами, обусловливающими необходимость длительного диспансерного наблюдения и профилактической иммуно- и/или химиотерапии.
Это проблема рецидива опухоли после трансуретральной резекции (ТУР) и проблема прогрессирования, т.е. перехода опухоли из поверхностной в глубокую и метастазирование. К причинам рецидива относятся очаги рака in situ, пропущенные при первой ТУР, возможность имплантации клеток при первой операции, неустраненные этиологические факторы.
В последние годы большое внимание в процессе первичной диагностики рака мочевого пузыря и выявления его рецидивов уделяют лабораторной диагностике и, в частности, опухолевым маркерам.
UBC-антиген (Urinary Bladder Cancer) является наиболее часто используемым специфическим онкомаркером рака мочевого пузыря. Он заключается в количественном определении растворимых фрагментов цитокератинов (8 и 18) в моче.
Цитокератины (ЦК) представляют собой промежуточные микрофиламенты – структурные элементы эпителиальных клеток – и являются маркерами эпителия.
При злокачественном перерождении и пролиферативном росте эпителиальных клеток выделение стенками мочевого пузыря цитокератинов (в частности, 8 и 18) в мочу усиливается. Исследование их концентрации в моче, которая непосредственно контактирует с эпителиальной опухолью мочевого пузыря, позволяет использовать эти вещества в качестве маркера активности опухоли. Нарастание уровня UBC в моче характеризует начальные стадии РМП и возможный неинвазивный рецидив опухоли при органосохраняющем лечении.
Состав цитокератинов в уротелии уникален: так, ЦК 7, 8 и 13 обнаруживаются только в базальном слое, а ЦК 18 и 19 содержатся во всех клеточных слоях. По мере внедрения злокачественных клеток в более глубокие слои уротелия меняется спектр растворимых фрагментов цитокератинов.
Преимуществом диагностики РМП с помощью количественного определения онкомаркеров является более высокая чувствительность, чем при цитологическом исследовании мочевого осадка. Кроме того, анализ онкомаркера у одного и того же больного может быть проведен многократно для мониторинга развития опухоли, выявления ее прогрессии или рецидива в целях принятия адекватной тактики лечения. Основным недостатком использования цитокератинов для диагностики РМП пузыря является их недостаточная специфичность. Так, UBC-тест обладает чувствительностью 87 % при выявлении активной переходно-клеточной карциномы мочевого пузыря, и при этом специфичность составляет 86 % (по данным фирмы-производителя реагентов). Возможны также ложноположительные результаты, как правило, они возникают при бактериальных инфекциях мочевых путей, при полипах и папилломах мочевого пузыря, мочекаменной болезни, после проведения цистоскопии. Отмечена корреляция со стадией опухолевого процесса и пролиферативной активностью опухолевых клеток. Возможно использование данного маркера для мониторинга в послеоперационном периоде, т.к. при наличии рецидива, в том числе на доклинической стадии, в 70 % случаев регистрируют повышение уровня UBC.
По данным некоторых исследований, уровень UBC при раке мочевого пузыря отражает стадию опухолевого процесса и пролиферативную активность опухолевых клеток. Он существенно выше при инвазивном раке, чем при поверхностном. У больных, находящихся в стадии ремиссии, в 83 % случаев средний уровень UBC существенно ниже дискриминационного уровня и, наоборот, в 78 % уровень маркера повышен при рецидивах болезни. Это дает возможность использовать UBC в уточняющей диагностике рака мочевого пузыря в качестве прогностического фактора болезни, при оценке эффективности лечения и доклинического выявления рецидивов заболевания.
Положительный результат UBC-теста у пациентов с подозрением на РМП требует назначения уточняющих цистоскопических и гистологических исследований. Контроль уровня UBC помогает индивидуализировать интервал проведения цистоскопий, необходимых во время мониторинга пациентов с раком мочевого пузыря.
Для чего используется исследование?
- Для уточняющей диагностики рака мочевого пузыря в качестве прогностического фактора болезни;
- для контроля течения рака мочевого пузыря;
- для динамического наблюдения и контроля рецидивов;
- для выявления среди пациентов с гематурией лиц, подлежащих углубленному обследованию на наличие рака мочевого пузыря.
Когда назначается исследование?
- При подозрении на рак мочевого пузыря;
- при дифференциальной диагностике с другими заболеваниями мочевого пузыря;
- при установлении причин гематурии (кровь в моче) в рамках комплексного обследования;
- при наличии атипичных клеток при цитологическом исследовании осадка мочи;
- перед и после проведения лечебного курса;
- при проведении скрининга рецидивов.
Что означают результаты?
Референсные значения:
Повышение результата:
- злокачественные заболевания: рак мочевого пузыря, карцинома верхних отделов мочевыводящих путей;
- другие заболевания: цистит, бактериальная инфекция мочевых путей в период обострения, воспалительные нефрологические заболевания в острой фазе, доброкачественная гиперплазия простаты;
- инвазивные методы обследования (цистоскопия).
Важные замечания
- Исследование не заменяет проведение цистоскопии. При положительном результате необходимо проведение цистоскопии, цитологического исследования мочи и других углубленных обследований.
- Не рекомендуется использовать исследование в качестве скринингового теста в связи с недостаточной специфичностью и вероятностью ложноположительных результатов.
- Рекомендуется назначать исследование вместе с общим анализом мочи, чтобы исключить ложноположительные результаты.
Также рекомендуется
[02-006] Общий анализ мочи с микроскопией осадка
[12-012] Цитологическое исследование материала, полученного при эндоскопии (ФГДС, бронхоскопия, ларингоскопия, цистоскопия, ректороманоскопия, колоноскопия)
[12-137] Определение риска возникновения и неблагоприятного течения заболевания уротелиального рака мочевого пузыря, определение p16ink4a в осадке мочи
[08-008] Фрагменты цитокератина 19 CYFRA 21-1
Кто назначает исследование?
Уролог, онколог, хирург.
Источник
