Хламидии и мочекаменная болезнь

Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Урогенитальный хламидиоз является одним из самых распространенных заболеваний среди инфекций, передаваемых половым путем.
В Европе хламидиоз является распространенным заболеванием. В настоящее время не менее 50% сексуально активных молодых женщин инфицированы хламидиозом. Механизм передачи инфекции, как правило, половой.
Код по МКБ-10
A56 Другие хламидийные болезни, передающиеся половым путем
Эпидемиология
Ежегодно во всем мире регистрируется около 105,7 млн новых случаев хламидийной инфекции половых путей.

[1], [2], [3], [4], [5], [6], [7], [8]
Причины урогенитального хламидиоза
Хламидии принадлежат к отдельной группе микроорганизмов эубактериальной природы. Они могут инфицировать широкий круг хозяев и вызывать различные заболевания. Микроорганизмы объединяют в единственный род Chlamydia, принадлежащий к единственному семейству Chlamydiaceae, входящему в порядок Chlamydiales. Известно 3 вида хламидии – С. pneumoniae, С. psittaci, С. trachomatis.
[9], [10], [11], [12], [13], [14], [15], [16]
Факторы риска
- Проституция.
- Многочисленные и случайные сексуальные связи.
- Ранее перенесенные ИППП.
- Контакт с больным хламидийной инфекцией или с синдромом уретрита/цервицита.
[17], [18], [19], [20], [21], [22]
Симптомы урогенитального хламидиоза
Женщины:
- чаще протекает бессимптомно;
- выделения из половых путей;
- дизурия (при исключении иной инфекции мочевого тракта);
- боли внизу живота;
- нерегулярные кровянистые выделения из половых путей;
- диспареуния.
Мужчины:
- выделения из уретры;
- дизурия;
- зуд при мочеиспускании;
- боли в придатке яичка.
Дети:
- конъюнктивит у новорожденных;
- пневмония у детей первых 6 мес. жизни.
Хламидийный цервицит является наиболее распространенным первичным проявлением хламидийной урогенитальной инфекции у женщин. Заболевание протекает чаще бессимптомно. Иногда больные жалуются на незначительные выделения из половых органов, а также могут наблюдаться зуд влагалища, дизурия, кровотечения в межменструальный период. Для хламидийного цервицита характерны желтые, слизисто-гнойные выделения из цервикального канала. Хламидии могут поражать придатки матки и тазовую брюшину, вследствие чего развиваются воспалительные заболевания органов малого таза.
У беременных часто изменяется течение заболевания. При поражении хламидиями труб и эндометрия нарушается процесс имплантации оплодотворенной яйцеклетки и формирования плаценты, что способствует развитию вторичной плацентарной недостаточности. Хламидии могут поражать плаценту и оболочки, вызывать образование патогенных иммунных комплексов, что существенно нарушает функцию последа как органа, обеспечивающего плоду адекватное питание при дыхание. В подобных случаях в последе обнаруживаются признаки истощения компенсаторно-приспособительных реакций, инволютивнo-дистрофические процессы, диссоциация развития элементов стромы и ворсин, избыточное отложение фибриноида и лимфоцитарная инфильтрация. Морфофункциональные изменения последа ведут к плацентарной недостаточности, что в свою очередь приводит к задержке развития и гипотрофии плода. Наиболее высок риск поражения последа при инфицировании женщины во время беременности. В тех случаях, когда беременность наступает на фоне хронической хламидийной инфекции, наличие у женщины антихламидийных антител препятствует распространению инфекционного процесса.
Формы
Женщины:
- цервицит;
- ВЗОМТ;
- уретрит;
- перигепатит.
Мужчины:
- уретрит;
- эпидидимит.
Мужчины и женщины:
- проктит;
- конъюнктивит;
- синдром Рейтера;
- венерическая лимфогранулема.
Дети:
- уретрит;
- вульвовагинит;
- проктит;
- конъюнктивит;
- венерическая лимфогранулема.
Новорожденные и младенцы:
- конъюнктивит у новорожденных;
- пневмония у детей первых 6 мес жизни.
[23], [24], [25], [26], [27], [28]
Осложнения и последствия
Женщины:
- ВЗОМТ;
- синдром хронических тазовых болей;
- перигепатит;
- бесплодие;
- эктопическая беременность;
- конъюнктивит;
- синдром Рейтера.
Мужчины:
- орхоэпидидимит;
- простатит;
- синдром Рейтера;
- конъюнктивит;
- бесплодие (редко).
[29], [30], [31], [32], [33], [34], [35], [36]
Диагностика урогенитального хламидиоза
Методы лабораторной диагностики:
- Прямая иммунофлюоресценция (ПИФ) – метод относительно прост и доступен практически любой лаборатории. Чувствительность и специфичность метода зависит от качества используемых люминесцирующих антител. Из-за возможности получения ложноположительных результатов метод ПИФ не может быть использован при судебно-медицинской экспертизе. Кроме того, этот метод не рекомендуется для исследования материалов, полученных из носоглотки и прямой кишки.
- Культуральный метод – посев на клеточные культуры, считают приоритетным для лабораторной диагностики хламидийной инфекции, особенно для судебно-медицинской экспертизы, он более специфичный, чем ПИФ, незаменим при определении излеченности хламидиоза, так как другие методы могут давать искаженные результаты. Однако чувствительность метода остается низкой (в пределах 40–60%).
- Иммуноферментный анализ (ИФА) для выявления антигенов ввиду низкой чувствительности редко используют для диагностики.
- Методы амплификации нуклеиновых кислот (МАНК) относят к высоко специфичным и чувствительным, могут быть использованы для скрининга, особенно для исследования клинических материалов, полученных неинвазивным путем (моча, эякулят). Специфичность методов 100%, чувствительность – 98%.Эти методы не требуют сохранения жизнеспособности возбудителя, однако необходимо соблюдать строгие требования к условиям транспортировки клинического материала, что может существенно повлиять на результат анализа. К этим методам относят ПЦР и ПЦР в реальном времени. Новый и перспективный метод NASBA (Nucleic Acid Based-Amplification) в реальном времени позволяет определить жизнеспособный возбудитель и заменить культуральный метод.
- Серологические методы (микроиммунофлюоресцентные, иммуноферментные) имеют ограниченную диагностическую ценность и не могут быть использованы для постановки диагноза урогенитальной хламидийной инфекции и, тем более, для контроля излеченности. Обнаружение IgM АТ может быть использовано для диагностики пневмонии у новорожденных и детей первых 3 мес жизни. При обследовании женщин с ВЗОМТ, бесплодием диагностически значимо обнаружение нарастания титра IgG АТ в 4 раза при исследовании парных сывороток крови. Увеличение уровня IgG АТ к хламидиям (к серотипу венерической лимфогранулемы) считают основанием для обследования пациентки с целью исключения венерической лимфогранулемы.
Проведение теста для определения чувствительности хламидий к антибиотикам нецелесообразно. Взятие клинических образцов проводят:
- у женщин пробы берут из цервикального канала (методы диагностики: культуральный, ПИФ, ПЦР, ИФА) и/или уретры (культуральный метод, ПИФ, ПЦР, ИФА) и/или влагалища (ПЦР);
- у мужчин пробы берут из уретры (культуральный метод, ПИФ, ПЦР, ИФА) или исследуют первую порцию мочи (ПЦР, ЛЦР). Пациент должен воздержаться от мочеиспускания в течение 2 ч до взятия образца;
- у инфицированных новорожденных пробы берут с конъюнктивы нижнего века и из носоглотки; исследуют также отделяемое вульвы у девочек.
Техника взятия материала зависит от применяемых методов.
В настоящее время используют следующую терминологию при постановке диагноза: свежий (неосложненный хламидиоз нижних отделов мочеполового тракта) и хронический (длительно текущий, персистирующий, рецидивирующий хламидиоз верхних отделов мочеполового тракта, включая органы малого таза). Далее следует указывать топический диагноз, включая экстрагенитальную локализацию. Хламидийная инфекция проявляется после инкубационного периода, продолжительность которого составляет от 5 до 40 дней (в среднем 21 день).
При развитии осложнений требуется консультация смежных специалистов.
Порядок действий врача при установленном диагнозе хламидийной инфекции
- Сообщение больному о диагнозе.
- Представление информации о поведении во время лечения.
- Сбор полового анамнеза.
- Выявление и обследование половых контактов проводят в зависимости от клинических проявлений заболевания и предполагаемого срока заражения – от 15 дней до 6 мес.
- В случае выявления хламидиоза у роженицы, родильницы или беременной, не получившей своевременного лечения, проводят обследование новорожденного с взятием материала из конъюнктивальных мешков обоих глаз. При выявлении хламидийной инфекции у новорожденного обследуют его родителей.
- При наличии хламидийной инфекции гениталий, прямой кишки и глотки у детей в постнатальный период необходимо заподозрить сексуальное насилие. Следует иметь в виду, что перинатально полученные C. trachomatis могут персистировать у ребенка до 3-летнего возраста. Родные братья и сестры инфицированного ребенка также должны быть обследованы. О факте сексуального насилия необходимо доложить в правоохранительные органы.
- Проведение эпидемиологических мероприятий среди контактных лиц (санация эпидемиологического очага) осуществляют совместно с районным эпидемиологом:
- осмотр и обследование контактных лиц;
- констатация лабораторных данных;
- решение вопроса о необходимости лечения, его объеме и сроках наблюдения.
- В случае проживания контактных лиц на других территориях посылается наряд-талон в территориальное КВУ.
- При отсутствии результатов от лечения рекомендуется учесть следующие возможные причины:
- ложноположительный результат исследования;
- несоблюдение режима лечения, неадекватная терапия;
- повторный контакт с нелеченым партнером;
- инфицирование от нового партнера;
- инфицирование другими микроорганизмами.
[37], [38], [39], [40], [41], [42], [43], [44]
Обучение пациента
Обучение пациентов должно быть направлено на профилактику распространения инфекции.
Какие анализы необходимы?
Лечение урогенитального хламидиоза
Урогенитальный хламидиоз можно эффективно вылечить с помощью антибиотикотерапии. Венерологи рекомендуют такие средства: азитромицин, доксициклин, эритромицин или офлоксацин. Беременным женщинам рекомендуют принимать эритромицин или амоксициллин.
Прогноз
При неадекватной терапии возможно развитие осложнений.
- Женщины со слизисто-гнойными выделениями из цервикального канала, симптомами аднексита, бесплодием.
- Лица, вступавшие в половой контакт с больным хламидийной инфекцией.
- Лица, проходящие обследование на другие ИППП.
- Новорожденные от матерей, перенесших хламидийную инфекцию во время беременности.
[45], [46], [47], [48], [49], [50], [51], [52], [53], [54], [55], [56], [57]
Источник
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Хламидиоз: причины появления, симптомы, диагностика и способы лечения.
Определение
Хламидиоз – урогенитальная (мочеполовая) инфекция, возбудителем которой является Chlamydia trachomatis (хламидия трахоматис). Ранняя диагностика хламидиоза затруднена, поскольку в течение долгого времени болезнь может протекать бессимптомно. В результате инфекция переходит в хроническую форму, сопровождаясь различными осложнениями, которые иногда являются причиной бесплодия и невынашивания беременности.
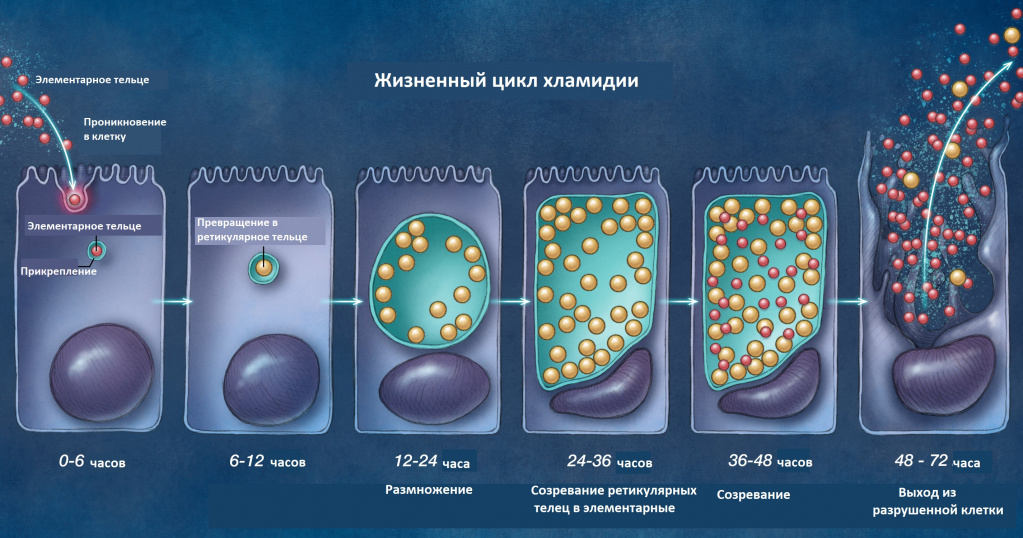 Причины появления хламидиоза
Причины появления хламидиоза
Урогенитальный хламидиоз является высококонтагиозным (очень заразным) заболеванием. Инфекция передается половым путем – при наличии хламидиоза у одного из партнеров заражение второго неизбежно в случае отсутствия методов барьерной контрацепции. Наиболее высокая заболеваемость отмечается у лиц моложе 25 лет. Заражение детей происходит перинатальным путем – от инфицированной беременной женщины через плаценту и в родах.
Классификация заболевания
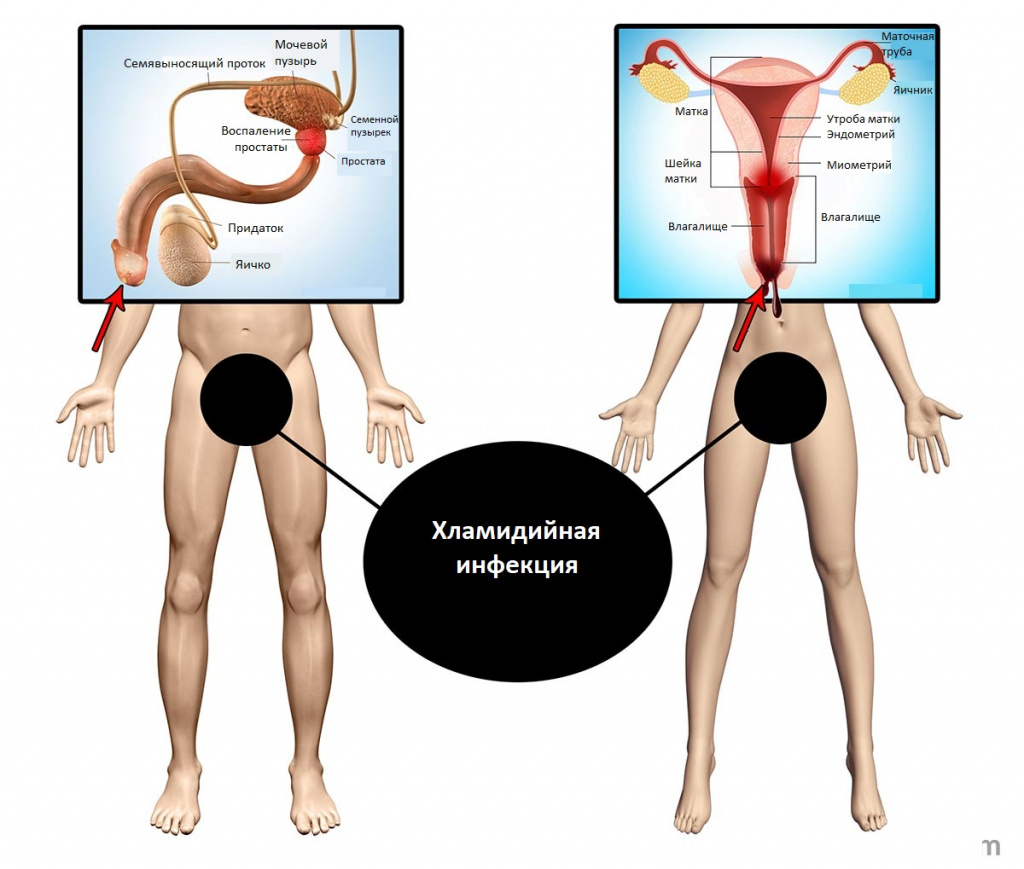
В зависимости от локализации поражения выделяют:
- Хламидийные инфекции нижних отделов мочеполового тракта (урогенитальный хламидиоз):
- уретрит – воспаление мочеиспускательного канала;
- цервицит – воспаление шейки матки;
- цистит – воспаление мочевого пузыря;
- вульвовагинит – воспаление наружных половых органов и влагалища.
- Хламидийные инфекции органов малого таза и других мочеполовых органов:
- орхит – воспаление яичка;
- эпидидимит – воспаление придатков яичка;
- простатит – воспаление предстательной железы, сопутствующее уретриту;
- сальпингоофорит – воспаление маточных труб и яичников;
- эндометрит – воспаление слизистой оболочки матки.
- Хламидийная инфекция аноректальной области – это воспаление области заднего прохода и прямой кишки.
- Хламидийный фарингит – это воспаление задней стенки глотки.
- Хламидийные инфекции, передаваемые половым путем, другой локализации (артрит – воспаление суставов, пневмония – воспаление легких, перитонит – воспаление брюшины и др.).
- Хламидийный конъюнктивит – это воспаление слизистой оболочки глаз.
Симптомы хламидиоза
Симптоматика хламидиоза зависит от локализации воспаления. В некоторых случаях симптомы вовсе отсутствуют, если заболевание имеет латентное (скрытое) течение.
При возникновении жалоб все симптомы инфекции можно разделить на две группы:
- связанные с поражением мочеполовой системы,
- связанные с поражением других органов.
Основные жалобы женщин при поражении мочеполовой системы: постоянные тянущие боли внизу живота или в пояснице; выделения из влагалища или мочеиспускательного канала; межменструальные кровотечения; боль и рези при мочеиспускании, учащенные позывов к мочеиспусканию; зуд или дискомфорт в области влагалища; болезненность при половом акте. Иногда хламидиоз диагностируют на основании жалоб на нарушение репродуктивной функции: бесплодие, привычное невынашивание беременности, выкидыши в анамнезе.
Проявления хламидиоза у мужчин обычно выражены слабее и ограничиваются дискомфортом при мочеиспускании, учащенным мочеиспусканием, выделениями из мочеиспускательного канала. При прогрессировании заболевания может присоединяться боль во время мочеиспускания.
При поражении аноректальной области нередко отмечается бессимптомное течение заболевания. Возможны жалобы на зуд, жжение в аноректальной области, незначительные выделения из прямой кишки желтоватого или красноватого цвета; болезненность при дефекации, слизисто-гнойные выделения из прямой кишки, нередко с примесью крови, запоры.
При хламидийном фарингите пациенты могут жаловаться на дискомфорт, чувство сухости в горле, боль, усиливающуюся при глотании.
Для хламидийного конъюнктивита, который возникает на фоне урогенитального хламидиоза, характерна незначительная болезненность пораженного глаза; сухость и покраснение конъюнктивы; светобоязнь; скудное слизисто-гнойное отделяемое в углах глаза.
При хламидийной инфекции может развиться поражение суставов, которое в большинстве случаев протекает в виде моноартрита, когда воспаление развивается в одном суставе (обычно коленном, голеностопном, плюснефаланговом, тазобедренном, плечевом или локтевом). При хламидийной инфекции артрит, как правило, сочетается с уретритом и конъюнктивитом.
Диагностика хламидиоза
Поскольку жалобы и данные осмотра при хламидийной инфекции неспецифичны, точная постановка диагноза возможна только с помощью лабораторной диагностики.
Диагноз «хламидиоз» устанавливается на основании обнаружения генетического материала бактерии – ДНК хламидии трахоматис методом ПЦР в исследуемом клиническом материале, полученном с учетом локализации воспалительного процесса. Не рекомендуется взятие материала на фоне проведения антибактериальной терапии.
Для диагностики неосложненной хламидийной инфекции генитальной локализации забор клинического материала осуществляется из мочеиспускательного канала у мужчин, из мочеиспускательного и цервикального канала у женщин.
Выявление ДНК хламидий в моче используется для подтверждения инфицированности (в основном у мужчин) при наличии клинических проявлений воспаления урогенитального тракта, а также для контроля эффективности антибактериальной терапии.
Хламидии, определение ДНК (Chlamydia trachomatis, DNA) в моче
Определение ДНК Chlamydia trachomatis в моче методом полимеразной цепной реакции (ПЦР) с детекцией в режиме «реального времени».
Хламидии (Chlamydia trachomatis) – облигатные внутриклеточные паразиты, передающиеся преимущественно половым путём, и вызывающие хламидиоз (в первую…
395 руб
Выявление ДНК хламидий в секрете простаты, эякуляте используется для подтверждения инфицированности при наличии клинических проявлений воспаления урогенитального тракта (эпидидимит, простатит, эпидидимоорхит, уретрит).
Определение ДНК хламидий в соскобе эпителиальных клеток слизистой прямой кишки проводят для подтверждения инфицированности при локальном поражении слизистой прямой кишки, при наличии клинических проявлений воспаления аноректальной области, для исключения вероятности бессимптомного течения инфекции.
Выявление ДНК хламидий в соскобе эпителиальных клеток конъюнктивы применяется для подтверждения инфицированности при подозрении на хламидийный конъюнктивит, при наличии признаков воспаления глаз (светобоязни, сухости и покраснения конъюнктивы, слизисто-гнойного отделяемого).
Выявление ДНК хламидий в соскобе эпителиальных клеток ротоглотки используется для подтверждения инфицированности при подозрении на хламидийное поражение ротоглотки (фарингите, тонзиллите, стоматите и др.).
Обнаружение ДНК хламидий в синовиальной жидкости используется для подтверждения инфицированности при подозрении на хламидийный артрит, клинические проявления которого могут выражаться триадой симптомов: уретритом, конъюнктивитом, артритом.
Выявление ДНК хламидий в выпоте (экссудате, транссудате, лимфе) проводится для подтверждения инфицированности при системной хламидийной инфекции (перитоните, пневмонии, артрите).
Хламидии, определение ДНК (Chlamydia trachomatis, DNA) в выпоте
Определение ДНК Chlamydia trachomatis в выпоте методом полимеразной цепной реакции (ПЦР) с детекцией в режиме «реального времени».
Хламидии (Chlamydia trachomatis) – облигатные внутриклеточные паразиты, передающиеся преимущественно половым путём, и вызывающие хламидиоз (в перву…
395 руб
В качестве экспресс-диагностики может использоваться иммунохроматографический антигенный тест, как дополнительный быстрый вариант тестирования. Время готовности анализа составляет около 10 минут, в тест-системе используются специфичные к Chlamydia trachomatis антитела, благодаря чему в образцах определяется антиген Chlamydia.
Серологические тесты: анализ крови на антитела к хламидиям – маркёры перенесенной или текущей инфекции, используются редко. В эпидемиологических исследованиях более целесообразно изучение распространения болезни среди разных слоев населения, в разных регионах. Они также применяются при ретроспективном анализе возможной хламидийной этиологии бесплодия или хронических воспалительных процессов в мочеполовом тракте (в комплексе с другими видами обследования).
Anti-Сhlamydia tr.-IgM (Антитела класса IgМ к Chlamydia trachomatis).
Anti-Сhlamydia tr.-IgM (Антитела класса IgМ к Chlamydia trachomatis)
Антитела класса IgM к возбудителю хламидиоза.
Антитела класса IgM появляются первыми в ходе иммунного ответа организма на проникновение инфекционного агента. Присутствие в крови антител к Chlamydia trachomatis класса IgM наблюдается в раннем периоде заболевания или в начале обострения хроническо…
640 руб
Anti-Chlamydia tr.-IgA (Антитела класса IgA к Chlamydia trachomatis).
Anti-Chlamydia tr.-IgA (Антитела класса IgA к Chlamydia trachomatis)
Секреторные антитела, появляющиеся через 1 – 2 недели после инфицирования и защищающие слизистые оболочки от более глубокого проникновения хламидий. Маркёр острой или хронической инфекции.
Функции. Появляются через 10 – 15 дней после первичного внедрения в организм Chlamydia …
690 руб
Anti-Chlamydia tr.-IgG (Антитела класса IgG к Chlamydia trachomatis).
Anti-Chlamydia tr.-IgG (Антитела класса IgG к Chlamydia trachomatis)
Антитела класса G к видоспецифичному антигену Chlamydia trachomatis. Маркёр перенесённой или текущей инфекции.
Появляются через 15 – 20 дней после внедрения в организм Chlamydia trachomatis. Длительно циркулирующие IgG указывают на перенесённую хламидийную инфекцию. Это специфические, высокоактив…
725 руб
Определение IgA к Chlamydia trachomatis и IgG к Chlamydia trachomatis входит в состав скринингового исследования на инфекции, передаваемые половым путем, а также комплексное обследование при планировании беременности.
К каким врачам обращаться
В зависимости от локализации поражения пациент обращается к
гинекологу
,
урологу
, проктологу, ЛОРу, офтальмологу или ревматологу. Нередко первым пациента консультирует
терапевт
или врач общей практики, проводит первоначальную диагностику и затем направляет к узким специалистам.
Лечение хламидиоза
Лечение заболевания направлено на уничтожение возбудителя и предотвращение развития осложнений. Основа терапии – антибактериальные препараты широкого спектра действия (антибиотики). Лечение назначается пациенту и его половому партнеру. Выбор препарата и продолжительность курса приема может определять только врач.
Осложнения
Бессимптомное течение заболевания и отсутствие лечения у женщин чревато образованием рубцовых изменений и спаек, что может стать причиной внематочной беременности и бесплодия. Длительный орхит и простатит хламидийной этиологии у мужчин способны приводить к мужскому бесплодию.
На фоне хламидийной инфекции может развиться синдром (болезнь) Рейтера – сочетанное поражение мочеполовой системы (уретрит), суставов (артрит) и глаз (конъюнктивит) – при наличии определенной генетической предрасположенности.
Профилактика хламидиоза
Профилактика хламидиоза заключается в использовании барьерных методов контрацепции (презервативов), особенно при случайных половых контактах. Для своевременного установления диагноза необходимы ежегодные профилактические осмотры уролога и гинеколога.
Источники:
- Клинические рекомендации. Хламидийная инфекция. Общероссийская общественная организация «Российское общество дерматовенерологов и косметологов». 2012, 27 с.
- Хламидия трахоматис: что это такое и ее виды, источник заражения, опасность, симптомы. 22.04.2020
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы – 19 лет
Поделитесь этой статьей сейчас
Похожие статьи
Дерматомиозит
Дерматомиозит: причины появления, симптомы, диагностика и способы лечения.
Ревматоидный артрит
Ревматоидный артрит: причины появления, симптомы, диагностика и способы лечения.
Подагра
Подагра: причины возникновения, симптомы, диагностика и способы лечения.
Источник
