Гипоспадия после операции фото при мочеиспускании
Демин Никита Валерьевич
кандидат медицинских наук, уролог-андролог, детский хирург, доцент кафедры эндоурологии РУДНИ
Гипоспадию относят к врожденной аномалии,
образующуюся в результате нарушения
развития полового члена. Характеризуется
недоразвитием передн…
Гипоспадию относят к врожденной аномалии, образующуюся в результате нарушения развития полового члена. Характеризуется недоразвитием передней стенки мочеиспускательного канала. В следствие чего, наружное отверстие уретры оказывается смещенным проксимальнее.
Таким образом, коррекция аномалии включает в себя: выпрямление полового члена, уретропластику и кожную пластику, чтобы в результате получить нормальный функциональный и косметический результат.
За последние 15 лет отмечается увеличение частоты рождаемости детей с этой проблемой. На данный момент с этой патологией рождается 1 из 250 новорожденных мальчиков.
Эмбриология
Формирование половых органов внутриутробно идет по женскому типу, если не происходит активного воздействия андрогенов во время критического периода гестации от 8 до 12 недель. Резко увеличивается уровень 5-альфа-редуктазы и происходит концентрация андрогенных рецепторов в эпителии уретральной площадки. Дигидротестостерон, образующийся из тестостерона, под воздействием 5-альфа-редуктазы является ключевым фактором в формировании полового члена. Под воздействием которого происходит удлинение генитального бугорка и слияние уретральных складок, формирующих половой орган.
Этиология
Основная причина, приводящая к возникновению изолированной гипоспадии неизвестна.
Семейное наследование отмечается от 4 до 10% случаев гипоспадии, при этом данный порок развития встречался в нескольких поколениях.
Эндокринопатиям отводится немаловажная роль-это те факторы, которые влияют на продукцию гормонов, в особенности во внутриутробном периоде, что приводит к нарушению развития полового члена.
Мутации в генах, отвечающих за развитие наружных половых органов, так же могут приводить к данной патологии.
Различные химические соединения, присутствующие в нашей повседневной жизни, оказывают антиандрогенный или эстроген подобный эффект. Поэтому в промышленных странах отмечается увеличение количества детей, у которых диагностируют гипоспадию.
Так же увеличение риска возможно у мальчиков, рожденных после экстракорпорального оплодотворения.
К увеличению риска может привести дисфункция плаценты на ранних сроках беременности, ожирение, диабет и гипертензия у матери. Прием гормональных препаратов матерью до и во время беременности увеличивает вероятность развития патологии.
Анатомические особенности:
- головка полового члена не замкнута и расщеплена по средней линии;
- наружное отверстие мочеиспускательного канала эктопировано и располагается проксимальнее головки полового члена между двумя кавернозными телами;
- гипоплазированная уретра не окружена спонгиозным телом, а покрыта тонким слоем кожи; расщепление губчатого тела начинается проксимальнее эктопированного меатуса, дистальнее губчатое тело уретры разделяется на два образования, идущих веерообразно к головке полового члена по обе стороны от средней линии. Часто дисплазированное спонгиозное тело просвечивает через кожу полового члена на вентральной поверхности;
- проксимальнее расщепленного губчатого тела все структуры анатомический правильно сформированы;
- артерия уздечки полового члена отсутствует;
- дорзальная поверхность полового члена нормальная.
Классификация
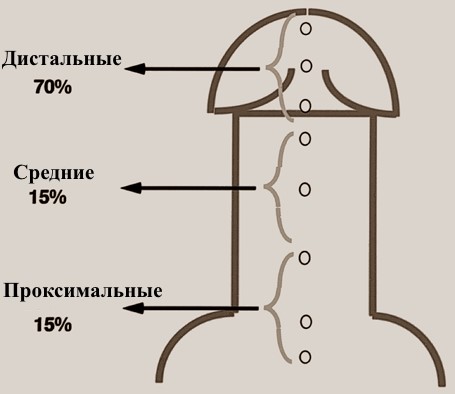
Гипоспадия подразделяется на дистальные, средние и проксимальные типы или передняя, средняя и задняя.
Дистальные типы
Наружное отверстие мочеиспускательного канала располагается либо на несколько миллиметров ниже верхушки головки полового члена, либо в области венечной борозды. Тогда говорят о том, что развилась головчатая патология или венечная форма болезни. Достаточно часто наружное отверстие может быть сужено (меатостеноз), что приводит к мочеиспусканию тонкой струей и натуживанию при микции. Крайняя плоть располагается дорзально, хотя может быть и нормально развита. Искривление полового члена отсутствует, либо выражено незначительно.
Средние типы
Стволовая гипоспадия – при данных формах наружное отверстие располагается ниже венечной борозды при дистально стволовой форме, либо в области середины ствола полового члена при средне стволовой. Отмечается более выраженное искривление кавернозных тел вентрально при стволовой, чем при венечной форме патологии. Крайняя плоть дисплазирована и располагается на дорзальной поверхности.
Проксимальные формы
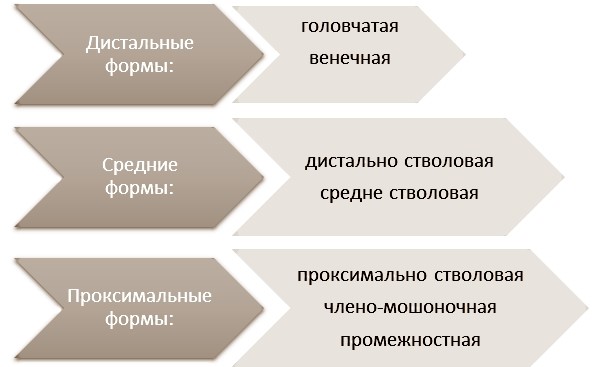
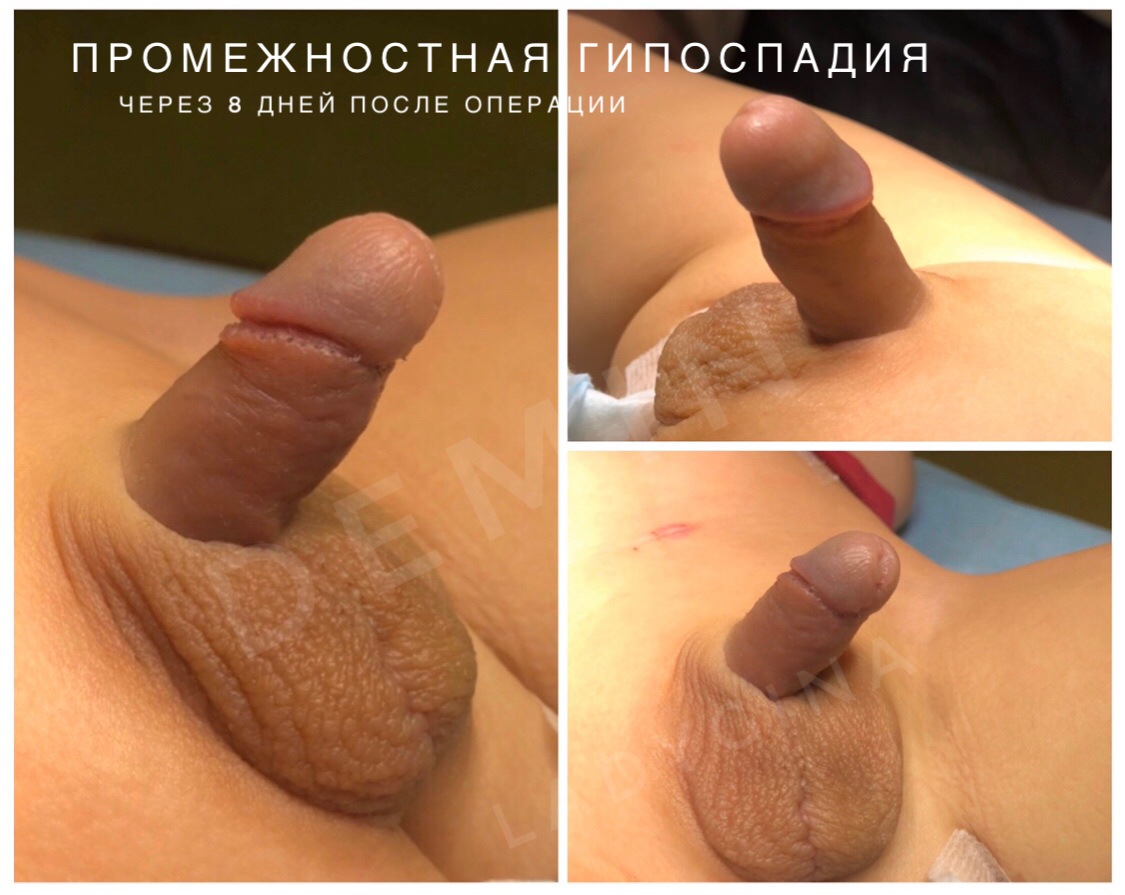
Мошоночная гипоспадия – наружное отверстие мочеиспускательного канала открывается в области члено-мошоночного перехода, либо еще проксимальнее при промежностной. Кавернозные тела полового члена искривлены вентрально. Губчатое тело уретры гипоплазировано. Мочеиспускание, чаще всего, происходит сидя в более старшем возрасте.
Так же отдельно выделяется гипоплазия губчатого тела уретры. При данной форме порока наружное отверстие мочеиспускательного канала открывается на головке полового члена, но отмечается выраженное искривление пениса под воздействием гипоплазированного спонгиозного тела уретры. Мошонка при этом расщеплена на две половины, напоминая большие половые губы, а половой член располагается между ними в виде клитора (транспозиция полового члена).
Сочетанная патология
Часто аномалия может сочетаться с крипторхизмом, паховой грыжей, водянкой оболочек яичка, гидронефрозом, пузырно-мочеточниковым рефлюксом и др. Поэтому пациентам до вмешательства целесообразно проведение УЗИ почек и мочевого пузыря.
Проксимальные формы гипоспадии сочетание с крипторхизмом должны быть консультированы эндокринологами с определением кариотипа для исключения нарушения формирования пола.
Оперативное лечение
Учитывая психологические факторы, анестезиологическое пособие и технические аспекты оперативного лечения, оптимальный возраст для коррекции от 6 до 18 месяцев. При маленьких размерах полового члена и головки целесообразно проведение предоперационной гормональной терапии.
Подготовительные мероприятия
Для уменьшения стресса ребенка во время лечения, мы применяем предоперационные седативные средства, минимальный период нахождение ребенка без матери, каудальную анестезию, при которой обеспечивается пролонгированное обезболивание после вмешательства на сроки до 6-8 часов.
Ход вмешательства
Так же при коррекции в нашем отделении используется рассасывающийся шовный материал, не требующий снятия швов. Весь послеоперационный период ребенок находится в двух памперсах, что позволяет максимально снизить дискомфорт маленького пациента, тем самым обеспечивая полную активность. Все вышесказанное способствует максимальному устранению возможно стресса у ребенка до вмешательства, вовремя и в послеоперационном периоде.
Оперативное лечение в нашей клинике проводится по самым современным методикам. Используется микрохирургический инструментарий, оптическое увеличение и рассасывающийся шовный материал.
Таким образом, мы делаем все возможное, чтобы максимально снизить стресс у маленького пациента и получить лучший функциональный и косметический результат.
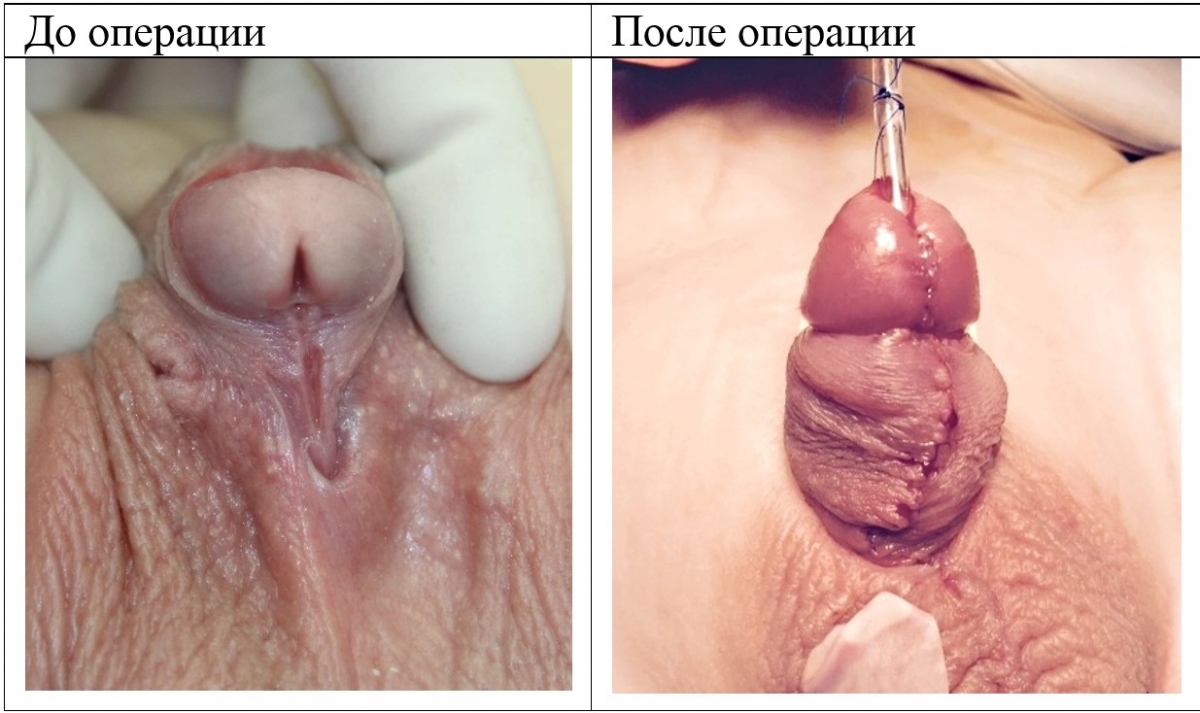
Гипоспадия до и постоперационные фото
На фото представлены внешний вид до и после операции. Внешний вид полового члена после операции не отличим от нормального, и выглядит как после обрезания.
Фото. Хирургическое лечение (18+)
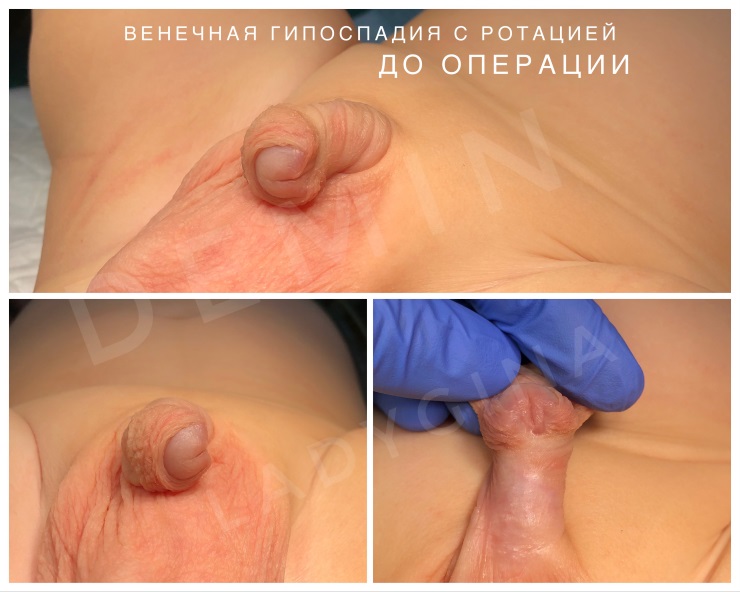
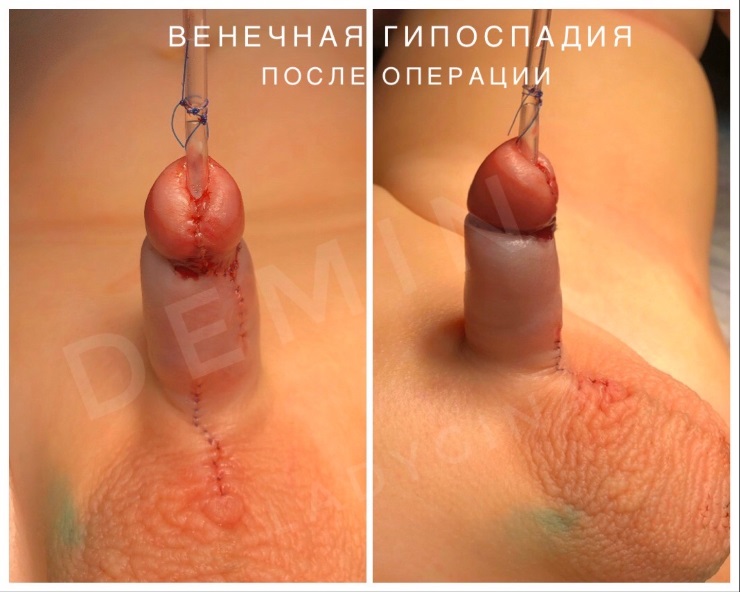
Фото. Хирургическое лечение (18+)
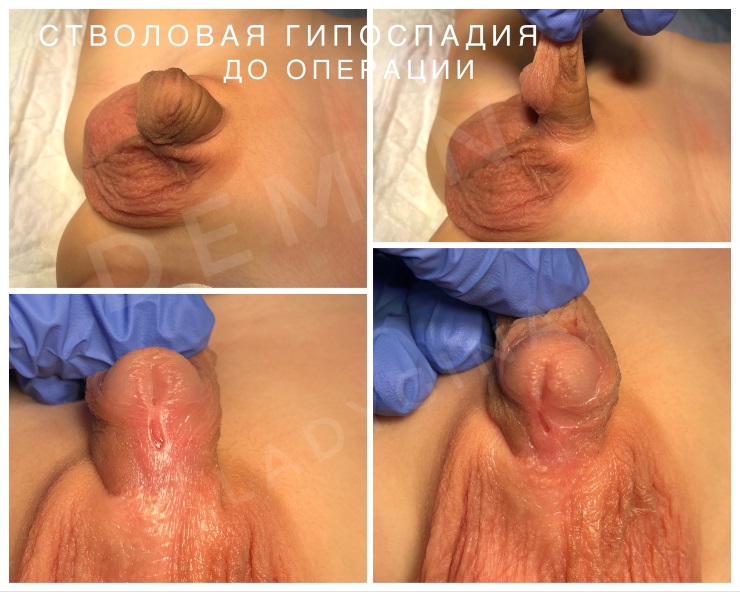
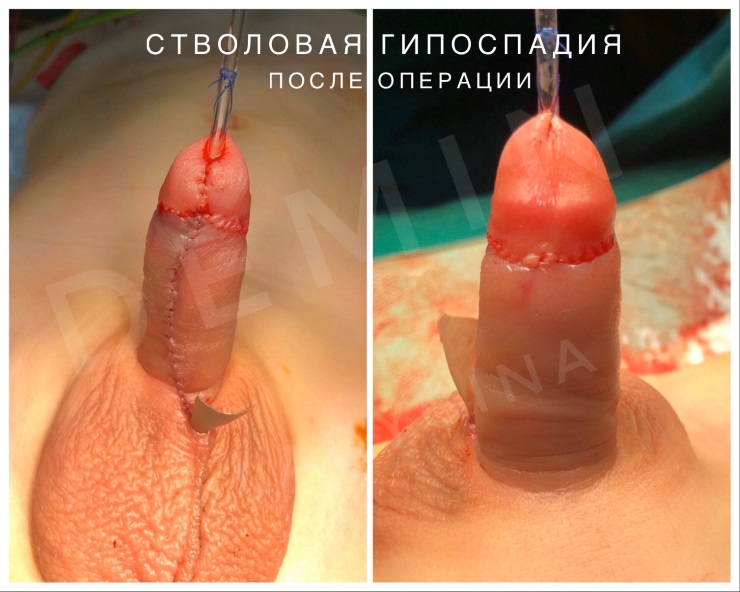
Фото. Хирургическое лечение (18+)
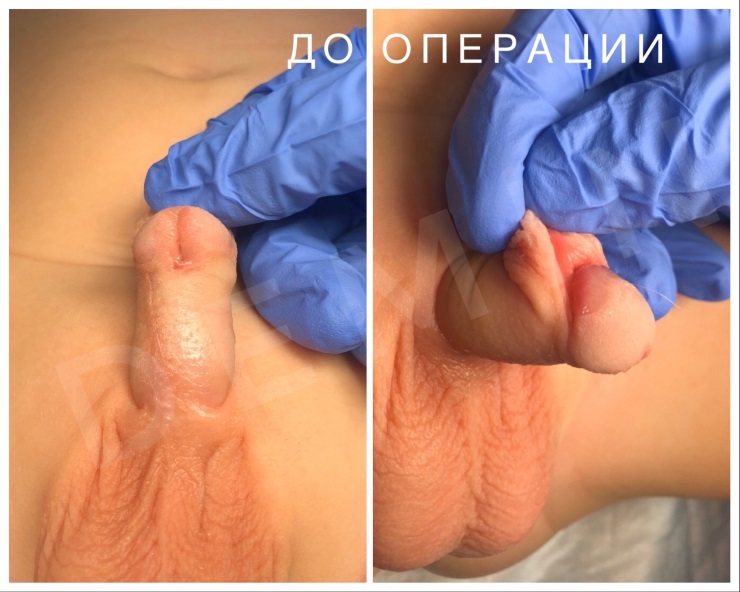
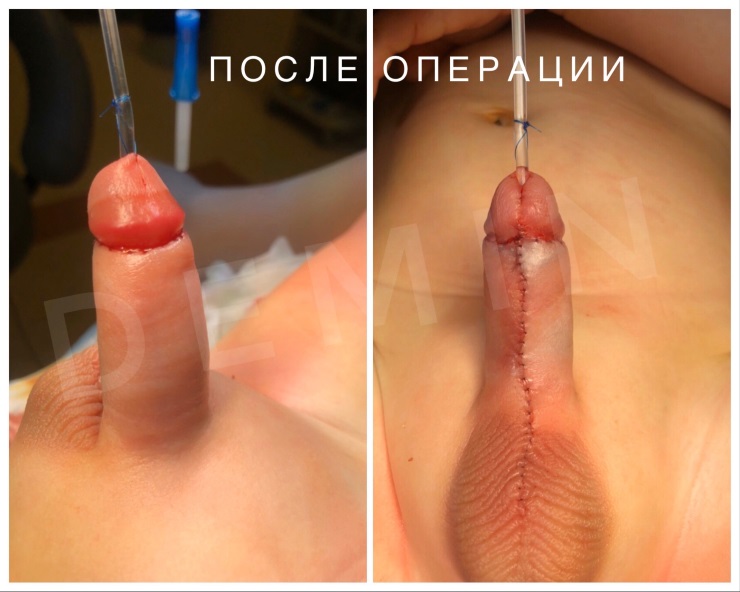
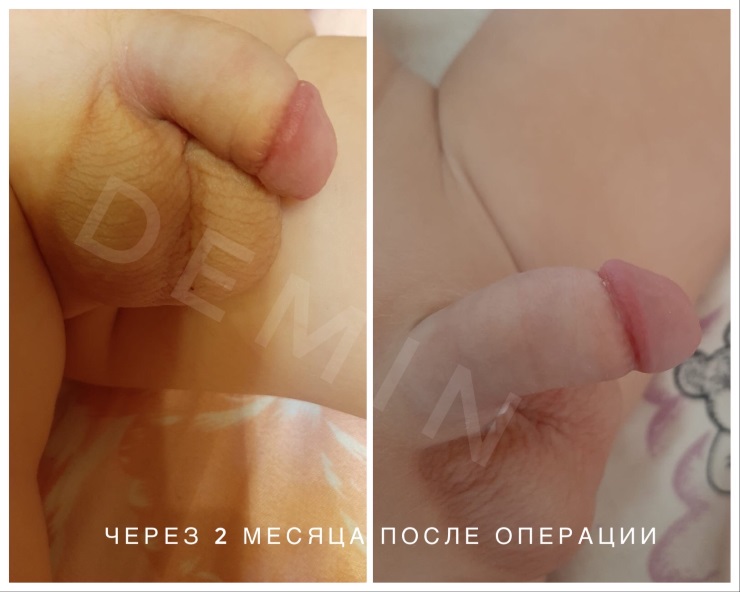
Фото. Хирургическое лечение (18+)
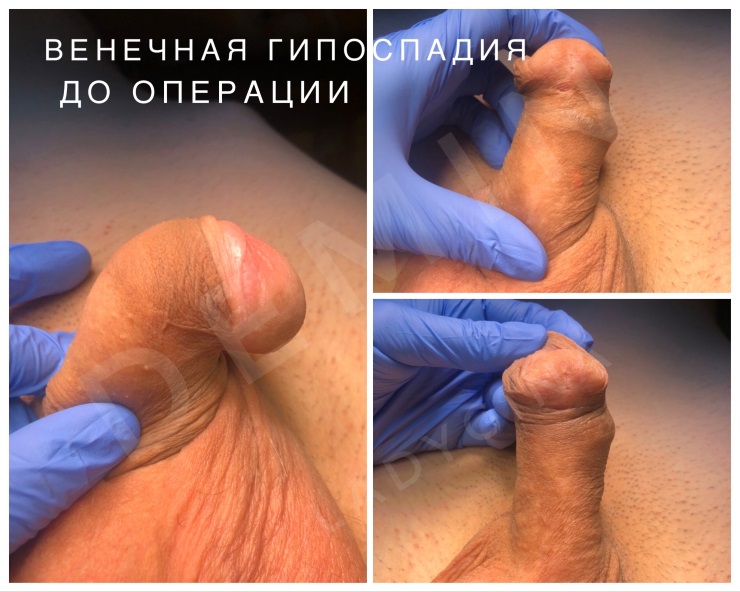

Фото. Хирургическое лечение (18+)
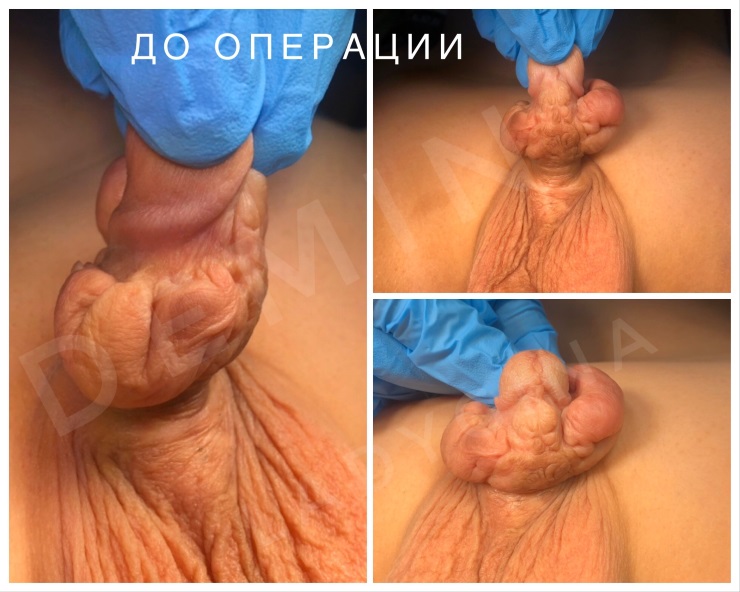
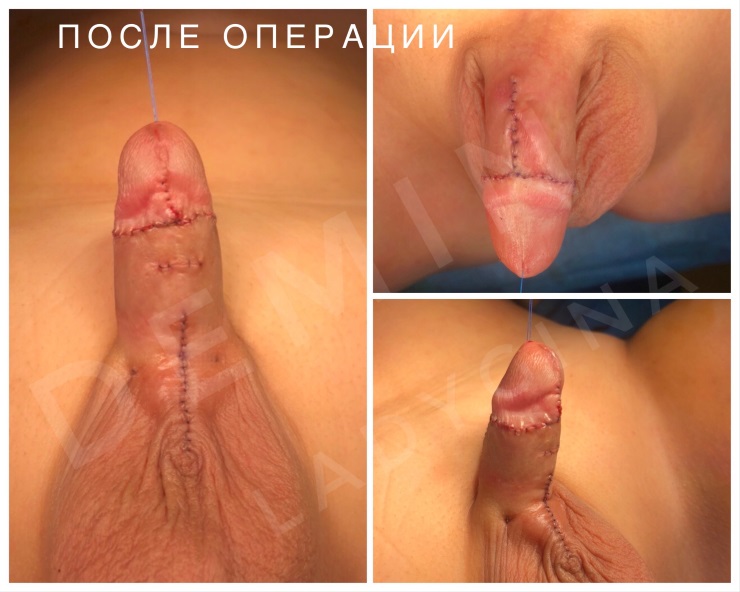
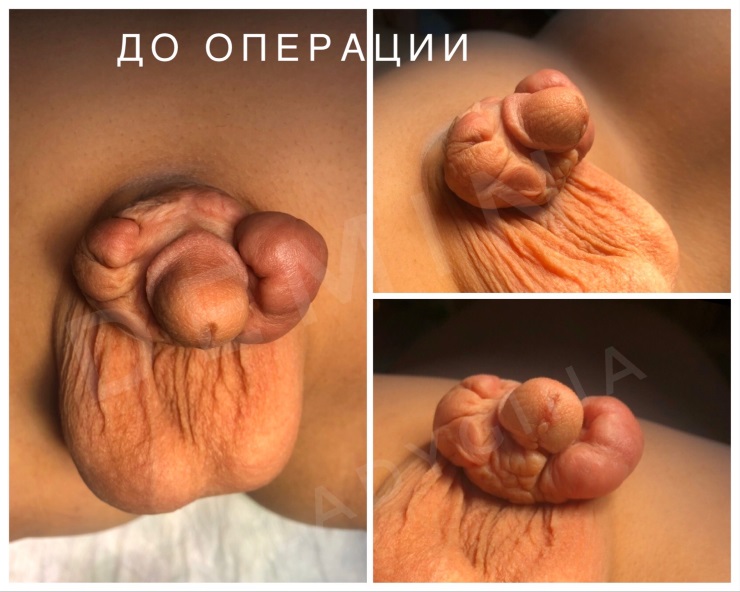
Фото. Хирургическое лечение (18+)
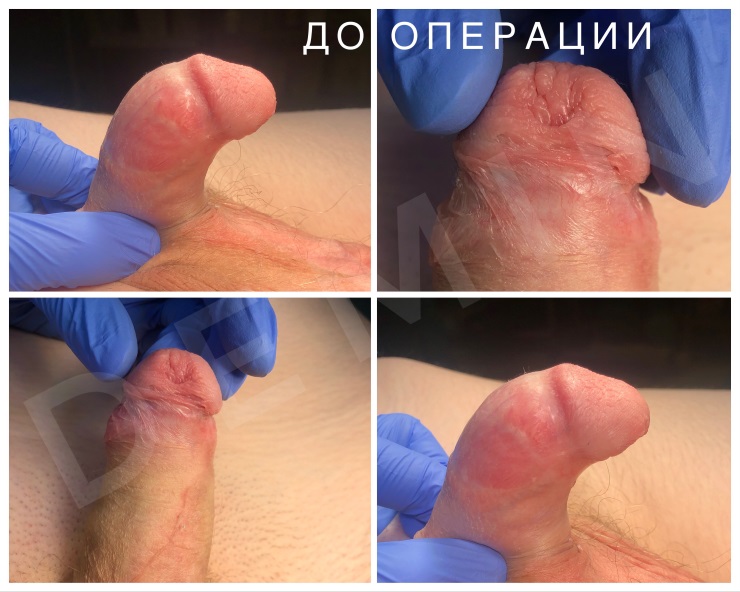

Фото. Хирургическое лечение (18+)
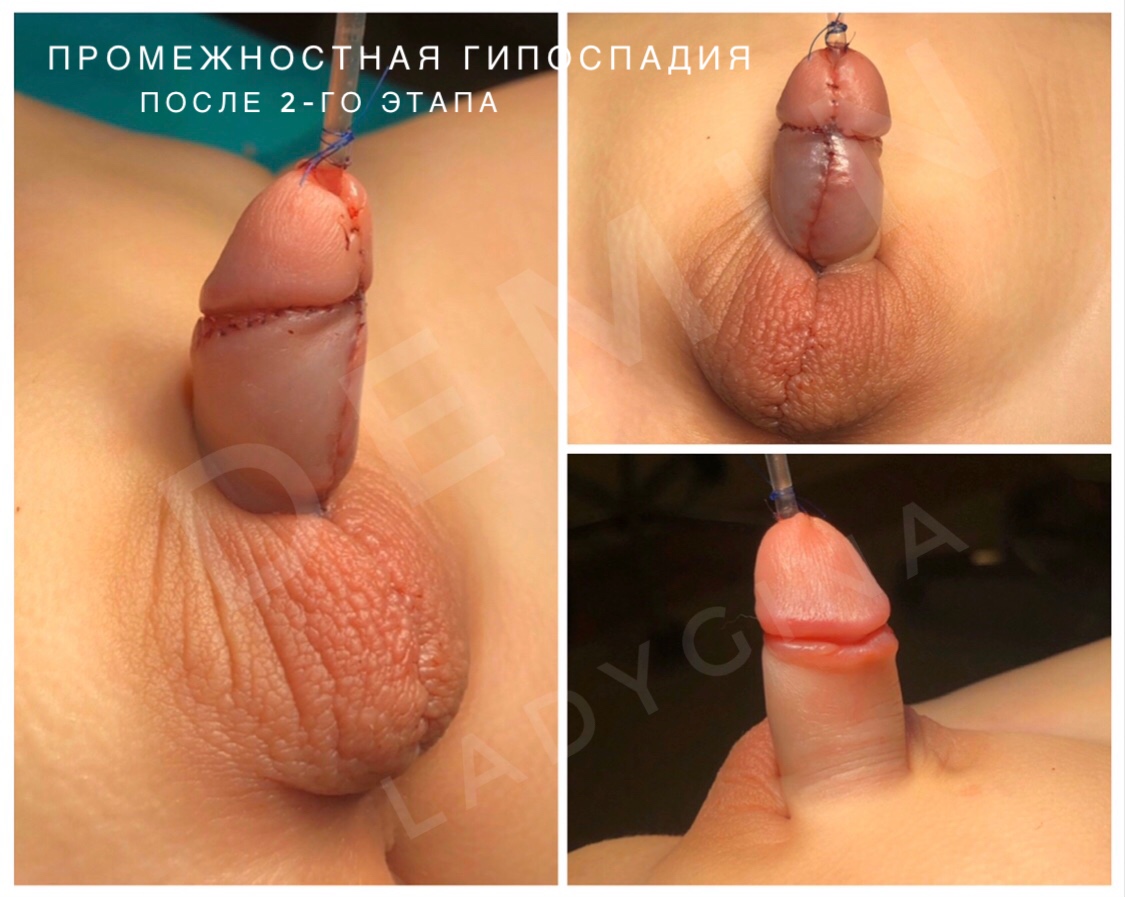

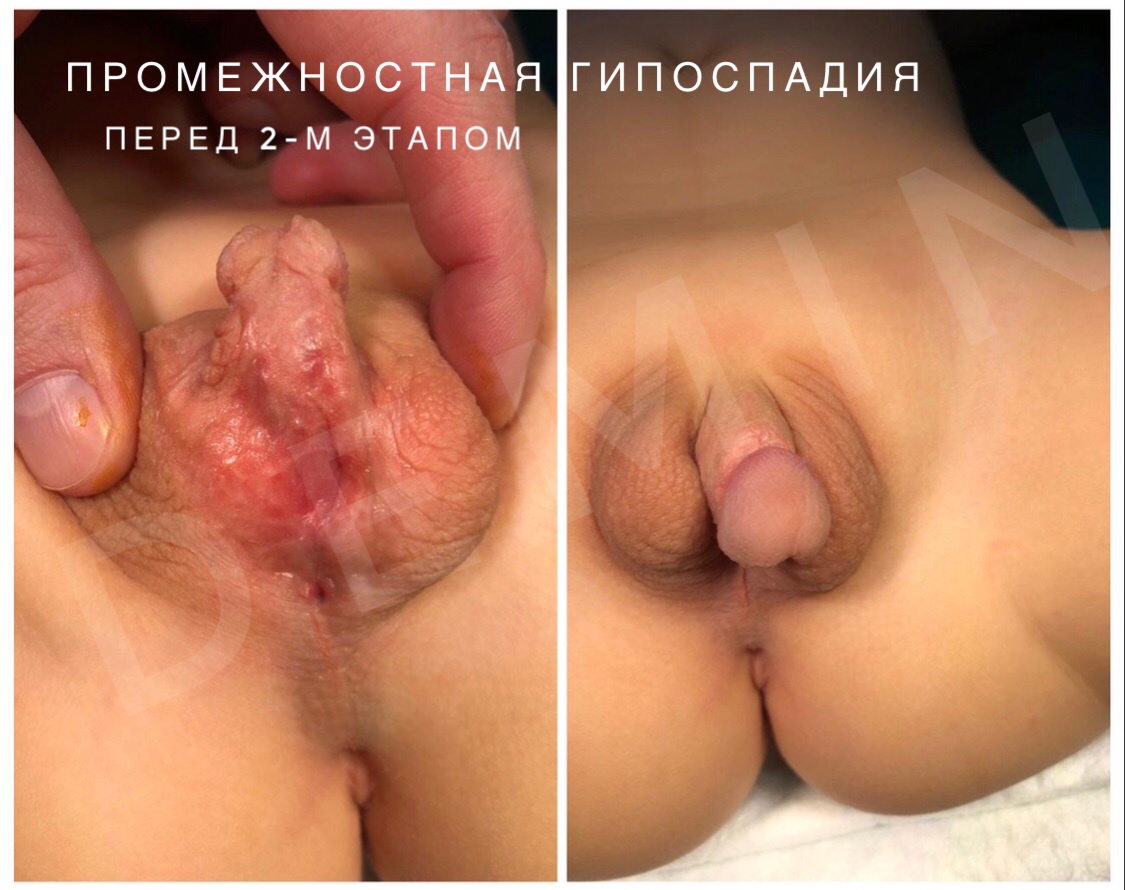
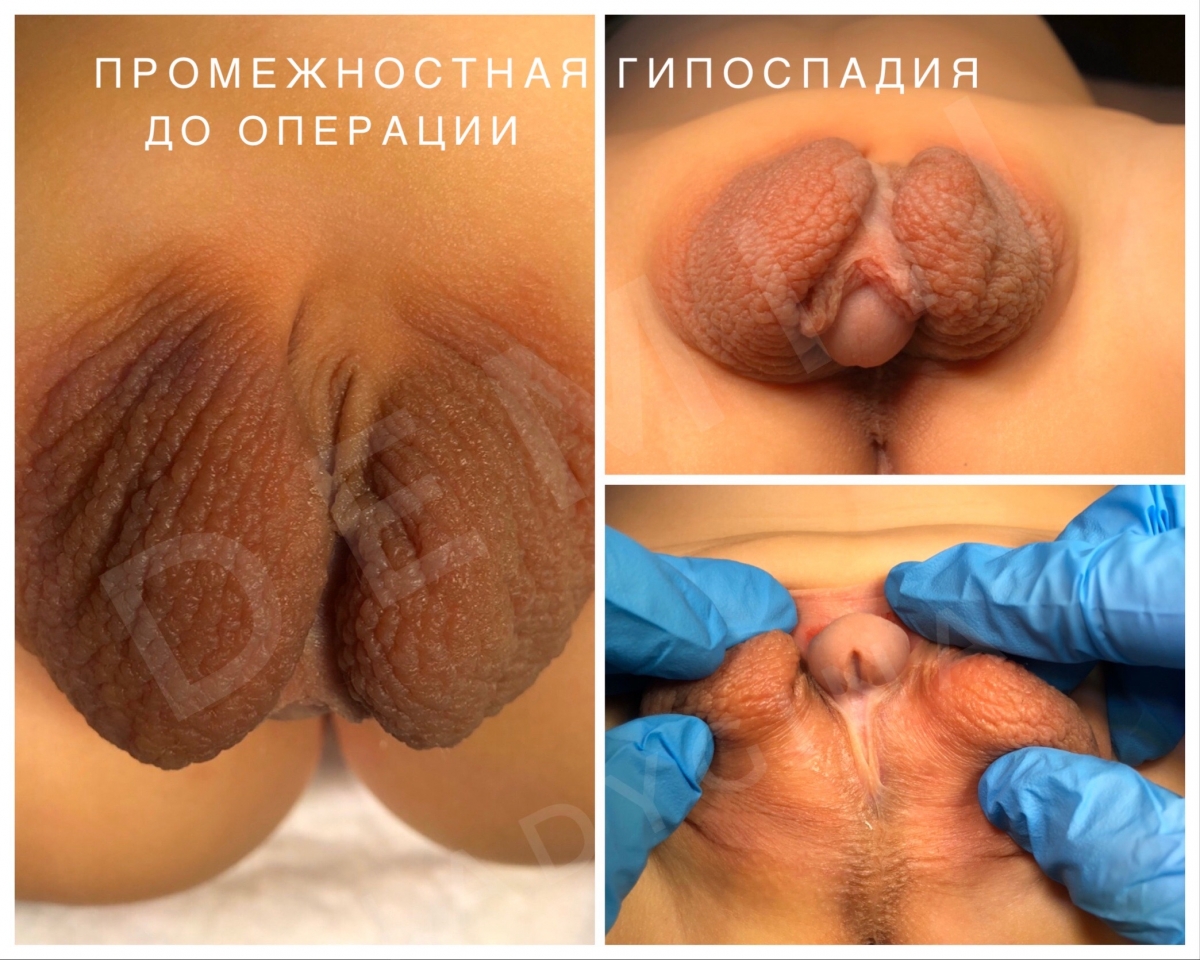
Фото. Хирургическое лечение (18+)

Фото. Хирургическое лечение (18+)
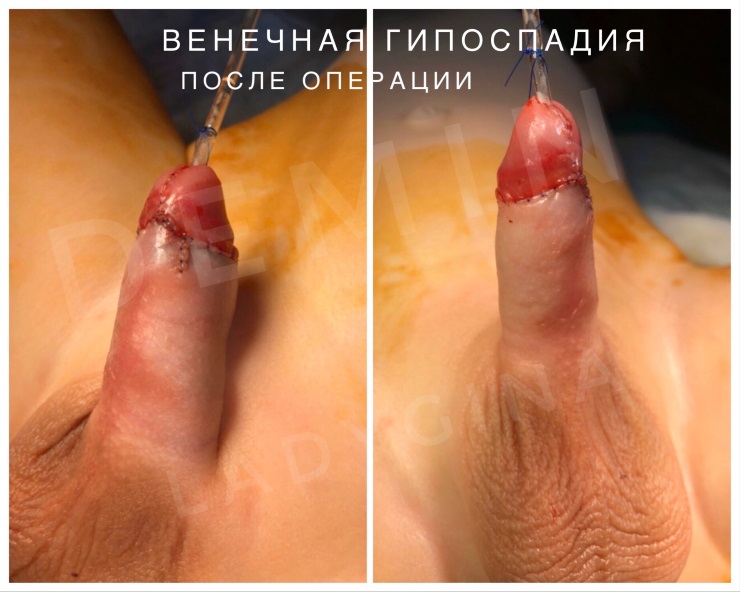
Фото. Хирургическое лечение (18+)

Фото. Хирургическое лечение (18+)
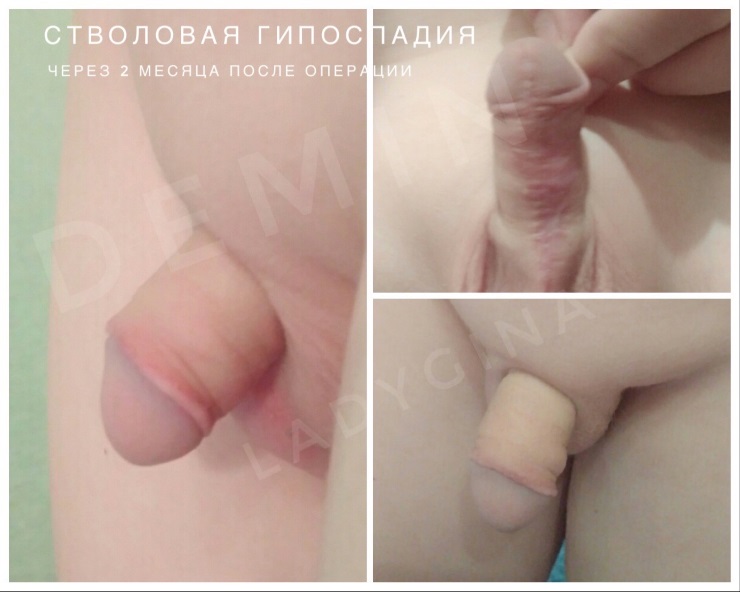
Фото. Хирургическое лечение (18+)

Фото. Хирургическое лечение (18+)
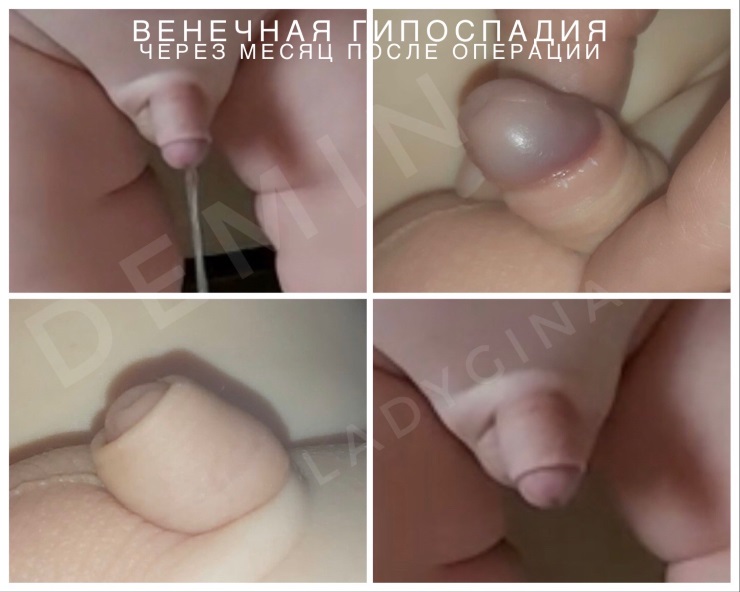
Фото. Хирургическое лечение (18+)

Фото. Хирургическое лечение (18+)
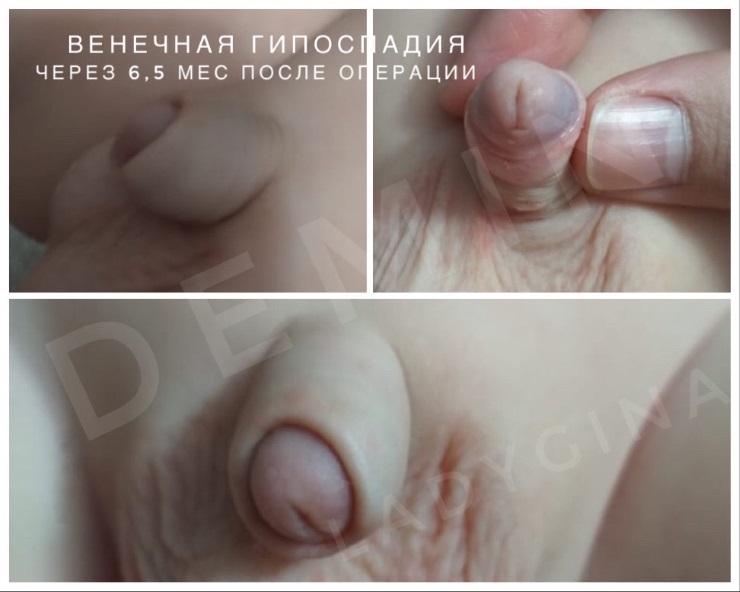
Фото. Хирургическое лечение (18+)

Фото. Хирургическое лечение (18+)
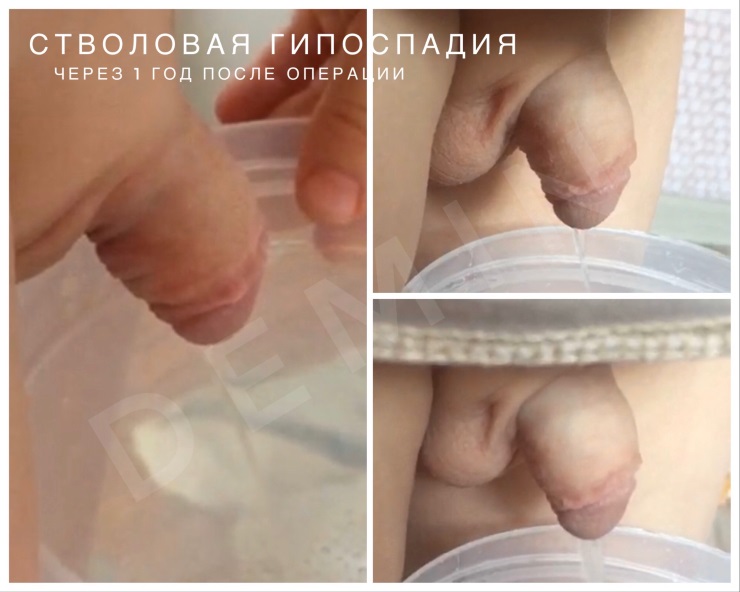
Фото. Хирургическое лечение (18+)
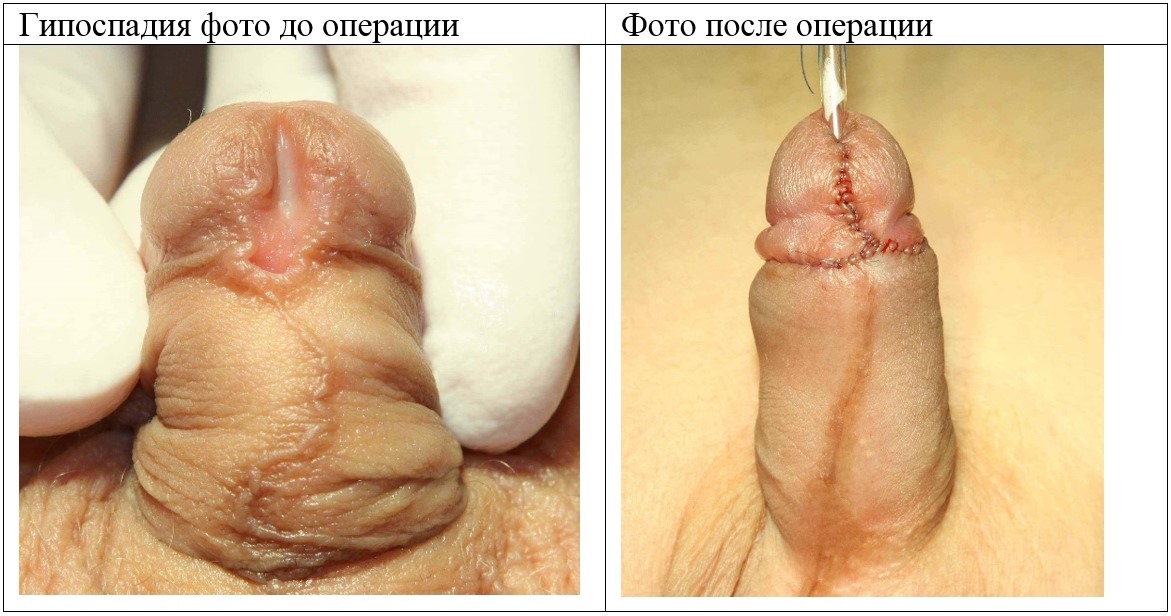
Фото. Хирургическое лечение (18+)
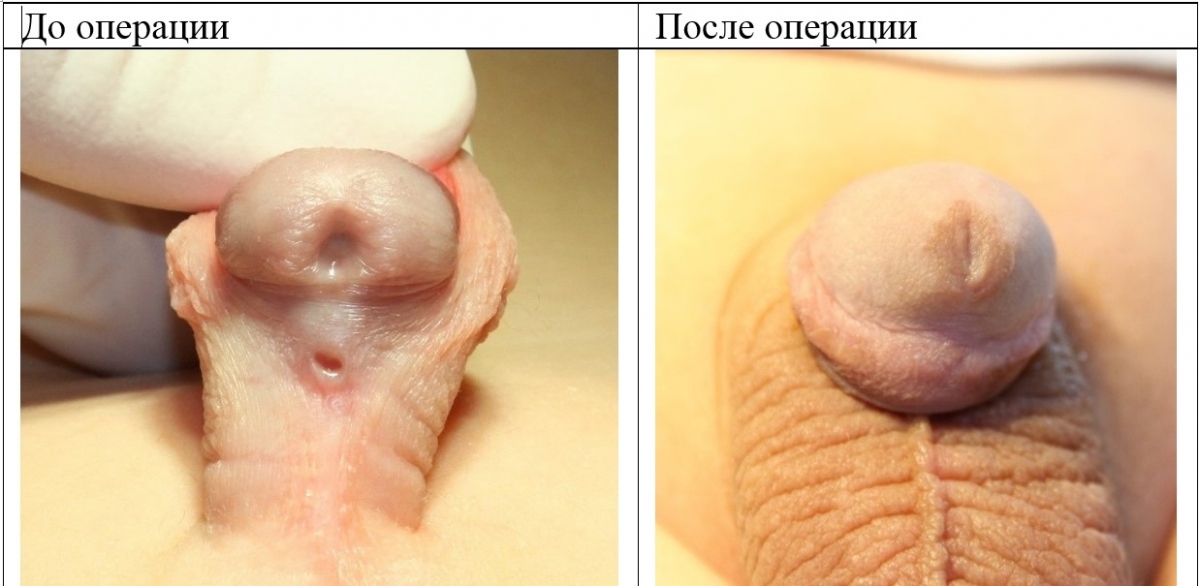
Фото. Хирургическое лечение (18+)
Течение послеоперационного периода после гипоспадии у мальчиков и заживление раны: рекомендации врача
После того, как операция из-за гипоспадии осталась позади, мальчика рекомендуется наблюдать еще в течение 24 месяцев. Это необходимо, чтобы исключить осложнения.
Швы снимают в среднем на 5-7 день после того, как операция останется позади, либо не требуют снятия, если используется рассасывающийся шовный материал. Мальчику назначают антибактериальную терапию, а также рекомендуют смазывать зону вмешательства мазью с противовоспалительным действием. Форма гипоспадии, по поводу которой проводилась операция, при этом значения не имеет.
Также требуется частая смена памперса, регулярное «проветривание» места операции, чтобы избежать нагноительных процессов.
Из осложнений операцию сопровождает болевой синдром, который купируется использованием таблеток НПВС-ряда. Также в первые дни может выделяться небольшое количество крови вместе с мочой.
После вмешательства на гипоспадию наиболее опасно инфицирование раны, так как половой член – место нестерильное. Чтобы избежать этого, соблюдают правила асептики и антисептики, применяют антибиотики.
Источники:
1. Лопаткин Н. А. « Учебник по урологии»
2. Гипоспадия у детей « Клинические рекомендации РФ»
3. Тексты научных статей по специальности «Урология»
• «КЛИНИКО-МОРФОЛОГИЧЕСКАЯ ХАРАКТЕРИСТИКА АНДРОГЕННОГО СТАТУСА У ДЕТЕЙ С ГИПОСПАДИЕЙ И ЕГО ВЛИЯНИЕ НА РЕЗУЛЬТАТЫ ХИРУРГИЧЕСКОЙ КОРРЕКЦИИ»
Жарков Данил Анатольевич Райгородская Н.Ю.
Напольников Ф.К. Цмокалюк Е.Н.
• «ЛЕЧЕНИЕ ДЕТЕЙ С ГИПОСПАДИЕЙ»
Марченко А.С. Смирнов И.Е. Зоркин С.Н.
Апакина А.В. Суходольский А.А. Шахновский Дмитрий Сергеевич
• «ПЕРИОПЕРАЦИОННОЕ ЛЕЧЕНИЕ МАЛЬЧИКОВ С ГИПОСПАДИЕЙ УРЕТРЫ»
Текст научной статьи по специальности «Медицина и здравоохранение»
Акрамов Н.Р. Тахаутдинов Ш.К. Шарабидзе Г.Г.
• «ХИРУРГИЧЕСКАЯ КОРРЕКЦИЯ ТЯЖЁЛЫХ ФОРМ ГИПОСПАДИИ У ДЕТЕЙ»
Каганцов Илья Маркович
Источник
На какие же моменты следует обращать внимание при выборе медицинского учреждения и хирурга?
В зависимости от расположения отверстия мочевыводящего канала, гипоспадию принято делить на:
- гипоспадию полового члена;
- мошоночную гипоспадию;
- мошоночно-промежностную.
Гипоспадия полового члена у детей в свою очередь делится на следующие формы:
- головчатую;
- венечную;
- стволовую;
- члено-мошоночную.
При головчатой гипоспадии отверстие мочеиспускательного канала открывается немного ниже того мета, где оно должно быть в норме.
При этой форме патологии мальчики, как правило, не испытывают никаких неудобств при мочеиспускании, а пенис почти не искривляется.
В большинстве случаев оперативное лечение не применяется. К пластике прибегают только в том случае, если наружное отверстие уретры сужено.
Стоит заметить, что у мальчиков с головчатой формой гипоспадии повышен риск возникновения специфических форм уретрита или остроконечных кондилом. Некоторые пациенты отмечали нарушение акта мочеиспускания, уменьшение струи мочи или разбрызгивание, некоторым приходится осуществлять мочеиспускание по женскому типу (сидя на корточках).
Естественно, что подобные неудобства могут негативно сказаться на психическом состоянии мальчика. Такие дети, обычно, замкнуты, вынужденно отчужденны от сверстников. Приходя в клинику, они сторонятся других пациентов и предпочитают обсуждать свою проблему наедине с врачом.
Если говорить о ребенке в первые его годы жизни, то он ни чем не отличается от своих сверстников и может выглядеть абсолютно здоровым. В подростковом возрасте, при половом созревании у мальчиков в некоторых случаях могут возникать проблемы с эрекцией, а также может проявляться неполнота сексуальных ощущений.
Симптомы
Существует несколько признаков гипоспадии у ребенка.
- При заболевании наружное отверстие мочеиспускательного канала смещено в сторону, а не располагается на верхушке головки члена. Оно может находиться в области венечной борозды, ствола пениса, мошонки или промежности.
- Практически всегда патология заметна визуально. Степень искривления врач определяет во время эрекции или в ходе операции при проведении теста «искусственной эрекции».
- У пациента наблюдается дисплазия крайней плоти. Препуций расщеплен, располагается сверху члена, нависая в виде «капюшона».
Зачастую врожденное искривление члена сочетается с другими аномалиями развития половых органов: паховой грыжей, крипторхизмом, гидронефрозом и так далее. Перед лечением ребенку необходимо сделать УЗИ почек и мочевого пузыря. Диагностика поможет выявить сопутствующие патологии мочевыделительной системы.
Причины заболевания
Природа уретрита у детей может быть инфекционной и неинфекционной.
Инфекционные источники болезни:
- Стафилококк;
- стрептококк;
- кишечная палочка;
- герпес;
- уреаплазма;
- трихомонады;
- гонококки и другие.
Неинфекционные факторы развития уретрита:
- анатомические аномалии мочевыводящих путей;
- переохлаждение;
- нарушение правил личной гигиены;
- ношение тесной одежды;
- травматизация мочеиспускательного канала вследствие медицинских манипуляций (катетеризация), падений, прохождения конкремента и т.д.;
- аллергические реакции на продукты, медикаменты, моющие средства и другие вещества.
Малоподвижный образ жизни, который приводит к застойным явлениям в малом тазу, тоже может стать толчком развития уретрита у детей.
Лечение
Единственным эффективным методом лечения врожденного искривления члена у ребенка является хирургическое вмешательство. Оно направлено на:
- устранение искривления кавернозных тел,
- формирование недостающего отдела уретры,
- создания нормально расположенного отверстия мочеиспускательного канала,
- устранение всех косметических дефектов.
По мнению специалистов, оптимальный возраст для операции — от 6 месяцев до 2 лет. После хирургического вмешательства сексуальная функция не нарушается.
Специалисты клиники «Андролог03» используют различные оперативные методы устранения искривления члена у детей. Хирурги имеют большой опыт, делают все возможное, чтобы избежать осложнений, добиться превосходного функционального и косметического результата. Для получения дополнительной информации обращайтесь по телефону.

Искривление члена у ребенка — частая в практике детского андролога патология. Она может быть как врожденной, так и приобретенной в результате травмы. Она способна проявляться с первых дней жизни ребенка и усиливаться в подростковом возрасте, когда организм мальчика переживает физиологический и психологический переход от детства к зрелости.
Виды
Заболевание делят на виды по нескольким факторам.
В зависимости от этиологии:
- инфекционный специфический – возбудителями являются гонококки, трихомонады, хламидии, стрептококки;
- инфекционный неспецифический вызывают энтерококки, стафилококки, кишечные палочки, простейшие;
- неинфекционный развивается в результате травмирования мочеиспускательного канала или аллергии.
Также выделяют две формы инфекции по виду возбудителя:
- гонорейная – возбудителем являются гонококки, передаются половым путем при ранних связях или при родах от больной матери к малышу;
- негонорейная — вызывают кандиды, трихомонады, хламидии и другие бактерии.
По локализации воспалительного процесса выделяют три вида:
- передний – при поражении передней стенки уретры;
- задний – воспалена задняя стенка канала;
- тотальный – воспалительный процесс распространился на весь мочеиспускательный канал.
По течению болезни и клинической картине:
- острая форма – длится 10-12 дней, имеет яркую симптоматику;
- хроническая форма – развивается через две недели после начала заболевания и является следствием отсутствия лечения острой стадии, вызывает серьезные осложнения.
Определить вид уретрита может только врач, который опирается на клиническую картину болезни и результаты анализов.
Как исправить искривление в процессе развития ребенка

Считается, что исправить искривление члена у детей можно оперативным путем. Однако операция в этой деликатной ситуации — это фактически пластическая хирургия, требующая от врачей много сил и умения. А каково придется ребенку, который должен будет пройти через длительную — более полутора часов — операцию и долгий период реабилитации? Естественно, что родители, переживающие за здоровье своего сына и желающие в будущем видеть его уверенным в себе мужчиной, ищут более щадящую альтернативу решения проблемы.
Конечно, что в тяжелых случаях операция действительно может быть неизбежна. Так, например, хирурги сталкиваются с патологией мужских гениталий — гипоспадией, когда у мальчика пенис своим внешним видом может напоминать клитор, а мошонка еще в процессе внутриутробного развития плода расщепляется и делается похожей на женские половые губы. Такие случаи объясняются гормональными нарушениями и исправляются только на операционном столе, но, к счастью, они встречаются редко. Для врожденного искривления члена обычно такое агрессивное вмешательство необязательно: в этом случае вполне можно ограничиться альтернативными методами коррекции формы пениса. Таким средством лечения кривого члена у ребенка может стать ортопедический прибор Andro Ortez.
Гипоспадия – довольно распространенное нарушение развития, при котором неправильно расположено отверстие мочевого канала.
Заболевание возникает на ранних этапах развития эмбриона.
Достижения современной пластической хирургии дают возможность осуществлять лечение отклонения со сбережением половой и детородной функций.
Какие различают формы гипоспадии у новорожденных мальчиков?
Больным с проксимальными формами болезни, микропенией или с непрощупываемым яичком часто требуются особый подход к лечению.
Таким детям может понадобиться посещение эндокринолога, генетика, проведение вспомогательных способов обследования для определения кариотипа для исключения нарушения формирования пола.
Различают следующие виды гипоспадии:
- Головчатая – отверстие уретры пребывает на головке члена, но не на стандартном месте. Такой вид отклонения самый распространенный. В основном отверстие находится чуть ниже верхней части головки. Случаи искривления полового органа бывают нечасто.
- Венечная – отверстие уретры перемещено в зону венечной борозды. Венечному виду свойственны нарушение мочеиспускания и формы органа. Часто при мочеиспускании урина попадает на ноги.
- Стволовая – отверстие канала находится на нижней стороне полового органа. Член сильно искривлен, в отдельных случаях выявляется сужение или стеноз отверстия уретры. У больных есть жалобы на нарушения мочеиспускания, поток направлен вниз, при этом процесс в стоячем положении значительно затруднен, искривление пениса бывает с поворотом в сторону.
- Мошоночная – внешний выход уретры сосредоточен в районе мошонки, половой орган имеет маленький размер, в тяжелых случаях он похож на клитор. Опорожнение пузыря может происходить только в сидячей позе.
- Промежностная – наружное отверстие уретры похоже на широкую воронку и пребывает в зоне промежности, член маленький, а также сильно искривлен. Внешнее отверстие мочевого канала крайне широкое.
- Гипоспадия типа хорды – канал выведения урины недоразвит и короток, внешнее отверстие его находится на стандартном месте, но половой член деформирован. Вокруг канала имеются эмбриональные рубцы, которые увеличивают искривление кавернозных тел. При возбуждении и в период полового созревания нарушение формы усиливается.
Диагностика
Чаще всего гипоспадия диагностируется сразу после рождения в процессе осмотра неонатологом. При тяжелых случаях проводят ультразвуковое исследование области гениталий, чтобы определить пол новорожденного. Нередко требуется хромосомный анализ для установления индивидуального кариотипа. После постановки диагноза нужна консультация специалиста по генетике, так как гипоспадия является характерным признаком множества генетических аномалий.
В дальнейшем уролог или педиатр проводят обследование для выяснения степени и характера нарушений мочеиспускания. Могут быть проведены ультразвуковые исследования органов мочеполовой системы, урофлоуметрия, эндоскопические обследования мочеиспускательного канала.
По каким признакам можно определить болезнь?
Главный признак отклонения – это ненормальное расположение отверстия испускательного канала. Имеющаяся болезнь существенно осложняет процесс мочеиспускания.
При головчатом виде отклонения представителям мужского пола приходится поднимать член вверх, чтобы нацелить струю урины в нужном направлении.
Зачастую при гипоспадии недоформированный канал мочеиспускания имеет сужения, которые сильно осложняют процесс: струя урины при этом тонкая, прерывистая, а сама процедура требует напряжения мышц пресса.
Зависимо от вида отклонения и местонахождения мочевого канала у мальчика могут быть нарушения строения члена:
- искривление,
- отсутствие губчатого тела,
- недоформирование,
- раздвоение головки и пр.
Чем ниже находится уретральное отверстие, тем ярче проявляются иные нарушения развития половых органов.
При жалобах на боль в органах мочевыделительной системы при диагностике часто определяют норму лейкоцитов в моче, благодаря чему можно выявить многие болезни. Гидрокаликоз почек является распространенным заболеванием. Почему возникает болезнь и как ее лечить, читайте в нашей статье.
Почему может возникнуть гипоспадия?
Причины появления гипоспадии не выявлены.
По мнению медиков, развитию этого отклонения благоприятствуют такие причины:
- Наследственность является основным фактором в развитии отклонения. Риск появления мальчика с гипоспадией больше в семье, где у отца тоже наблюдалось это нарушение.
- Гормональные сбои в период эмбрионального развития плода. Нормальное развитие члена и мочевыделительного канала происходит только при наличии достаточного количества мужских гормонов в крови малыша. Недостаток же вызывает нарушения строения полового органа, неопущение яичек, гипоспадию. Именно поэтому болезнь часто сопровождается с неопущением яичек.
- Прием женских гормонов непосредственно перед беременностью или на начальных ее сроках увеличивает риск появления малыша с отклонением. По этой причине мальчики с отклонением чаще появляются у матерей, лечившихся от бесплодия, либо забеременевших посредством современных технологий.
Медики определили, что гипоспадия развивается на 10 неделе развития плода, когда образуется мочеиспускательная трубка из уретральной борозды, соединяются ее отделы и когда формируются пещеристые тела.
К провоцирующих причинам появления отклонения принадлежат гормональные сбои и генетические отклонения в организме беременной, экологическая ситуация.
Также причинами нарушения могут стать перенесенная женщиной в положении краснуха, грипп, прием препаратов на основе гормонов.
Ученые склоняются к тому, что гипоспадия у малыша появляется чаще, если мать в период вынашивания применяла лак для волос.
Сопутствующие патологии и осложнения при гипоспадии
Болезнь может сочетаться с отклонениями мочеполовых органов:
- неопущением яичка,
- грыжей в паху,
- нарушениями почек;
- также с нарушениями иных органов и систем.
Гипоспадия может быть результатом более тяжелых дефектов развития половой системы.
Иногда таким детям в раннем детстве нужна смена пола. Неграмотно подобранный лечебный подход портит жизнь больным, провоцирует семейные проблемы.
Прогноз

Современные методики примерно в 80% случаев позволяют добиться положительных результатов. При этом удаётся восстановить желаемый внешний вид органа и функциональные способности.
Ранняя коррекция патологии гарантирует нормальное развитие полового члена, а также исключение у мальчика психологической травмы. После проведения операции до завершения роста и формирования полового члена такие пациенты продолжают наблюдаться у уролога.
Как лечить патологию?
Самой легкой формой этого отклонения является головчатая. Достаточно часто всего лишь при несущественном искривлении члена в лечении нет нужды.
Операция при гипоспадии у мальчиков необходима, если имеется сужение отверстия уретры и при сильно выраженной деформации полового органа, что спровоцирует проблемы в будущем с половой жизнью, иной раз она просто может быть невозможна.
Лечение нарушения оперативным способом – одна из наиболее сложных операций в детской урологии, для осуществления которой нужен большой опыт и высокий профессионализм доктора.
Оптимально производить хирургическое лечение детям в возрасте от полугода до 2-х лет.
К 4-м годам ребенок начинает осознавать свою принадлежность к сильному полу. Также до 2-х лет малыш не помнит событий, которые имеют отношение к операции.
Если же болезнь не была излечена еще в раннем детстве, то лечение отклонения можно осуществлять в любом возрасте. Оперативное вмешательство как у маленьких, так и у взрослых осуществляется под общим наркозом.
Оперативное вмешательство может быть осуществлено одномоментно или в два этапа.
Цель операции: выпрямление члена и восстановление недостающей части мочевого канала. Создание правильной формы полового органа осуществляется посредством иссечения рубцовой ткани на месте отсутствующего мочевого канала.
Это дает возможность создать условия для правильного развития кавернозных тел члена. Если процедура производится в два этапа, на этом первый завершается.
Если лечение проводится за один раз, то восстановление уретры производится сразу.
При двухэтапном процессе операция выполняется до 7 лет. Материалом для восстановления недостающего участка канала явялется кожа полового органа, кожа крайней плоти или мошонки.
Изредка, когда применение кожи близлежащих тканей невозможно, используются аппендикс, часть мочеточника, участок мочевого пузыря.
В качестве методик лечения используются как уреапластика, так и дистензионные способы.
Процедура уреапластики часто провоцирует развитие стеноза и свищей.
Дистензионные же виды вмешательства не так сложны технически. При этом они восстанавливают работу члена и мочевого канала, а также нормальную форму пениса.
Главное заключается в том, что операция должна осуществляться в раннем детстве, и это даст возможность вести полноценную жизнь в будущем.
Источник
