Герпес генитальный у женщин мочеиспускание

Говорят, что беда не приходит одна.
Заболевания зачастую тоже посещают человека парами-тройками, медики в таких случаях называют их коморбидными.
Герпес – генитальная инфекция вирусного происхождения – может сопровождаться привычным, но все также тягостным воспалением мочевого пузыря, циститом.
Существует более сотни видов вируса герпеса.
Возбудитель заболевания внедряется в ДНК или РНК человеческих клеток, вызывая их гибель, перерождение, аутоагрессию.
Или персистирование, то есть «мирное» сосуществование, скрытое от самого заболевшего и окружающих его людей.
Какие типы вируса герпеса наиболее распространены
Генитальный герпес вызывается вирусом типа HSV-2.
Первый тип приводит к развитию простого герпеса (например, на губах или крыльях носа).
Вирус HHV 3, Herpes zoster, вызывает опоясывающий лишай, ветрянку.
EBV, четвертый тип, – мононуклеоз, HCMV-5 – цитомегаловирус, HHV-6 – рассеянный склероз, псевдокраснуху и хроническую усталость.
А седьмой и восьмой типы, HHV-7 и HHV-8, – онкологические заболевания.
Цистит может иметь инфекционное и неинфекционное происхождение, в первом случае вызываясь самыми различными инфекционными агентами, от бактерий, простейших и грибков до вирусов.
Герпес и цистит, есть ли между ними взаимосвязь?
Когда герпес вызывает цистит?
В данном случае воспаление мочевого пузыря обусловлено восходящим инфекционным процессом.
Вирус длительное время существует латентно, проходя все стадии развития, включая образование вирионов.
Последние существуют вне клетки и обеспечивают заразность заболевания.
Вирион поднимается по мочеиспускательному каналу в пузырь и внедряется в его слизистую, вызывая воспалительную реакцию.
Инкубационный период герпетической инфекции может быть весьма длительным, от пары дней до нескольких лет.
Герпес может никак не проявляться годами, но, однажды проникнув в организм человека, уже не покидает его в течение всей жизни.
Предрасполагающие факторы развития вторичного инфекционного процесса стимулируют активность вируса, что и приводит к определенной клинической картине заболевания.
Пути заражения генитальным герпесом известны:
- половой путь инфицирования при оральном (при микротравмах и кариозных зубах риск инфицирования повышается), генитальном (особенно поза миссионера) и анальном (наибольшая вероятность заражения) сексе;
- контактно-бытовой, то есть при соприкосновении с кожей источника вирусной инфекции, предметами внешней среды, где вирус герпеса может сохранять жизнеспособность;
- вертикальный путь: в родах естественным путем и при беременности (перинатальное заражение). Микротравмы слизистой и кожи предрасполагают к заражению, осуществляемому при плотном контакте с кожей пациента (герпетические пузырьки или неповрежденная внешне кожа).
У 47% пациентов, инфицированных вирусом герпеса, развивается герпетический цистит как осложнение основного заболевания.
Между моментом заражения и развитием цистита могут пройти месяцы, годы и даже десятилетия.
Предрасполагающие факторы развития герпетического цистита
- женский пол (в связи с анатомически короткой уретрой);
- недавняя катетеризация, бужирование мочеиспускательного канала (микротравмирование слизистой усугубляет воспаление)
- неполное опорожнение мочевого пузыря, в том числе из-за неудачной ВМС (неспецифический цистит усугубляется герпетической инфекцией);
- беременность и послеродовый период (снижение иммунитета);
- аденома предстательной железы и простатит (в следствие застоя мочи в пузыре);
- иммуносупрессия (лечение аутоиммунных заболеваний, ВИЧ);
- менопауза (из-за сухости и истончения слизистой).
При беременности сопротивляемость инфекциям снижается, а увеличивающаяся матка надавливает на мочевой пузырь, что приводит само по себе к учащению мочеиспускания.
К тому же латентные ИППП активизируются, оттого вероятность получить герпетический цистит увеличивается.
Пациентка может и не знать о наличии у себя вируса герпеса, и заболевание начинается именно с осложнения, в нашем случае – цистита.
ВИЧ и особенно СПИД приводят к катастрофическому снижению и даже прекращению иммунного ответа, а значит, все латентные инфекции могут «безнаказанно» провоцировать обострение.
Герпес сам по себе является нередким спутником ВИЧ-инфекции, воспаление развивается быстро и приобретает рецидивирующее течение.
Симптомы и признаки герпетического цистита
Клиническая картина цистита, развывшегося в следствие герпеса, не имеет значительных отличий от циститов невирусной этиологии.
Наблюдаются следующие симптомы:
- жгучая боль в финале мочеиспускания;
- ощущение незавершенности процесса при попытке помочиться;
- зуд;
- боли в проекции мочевого пузыря (преимущественно при интерстициальной форме);
- никтурия (пациент больше мочится ночью, чем днем); воспалительного заболевания);
- дизурия (мочеиспускание частое и болезненное);
- гематурия;
- напрасные позывы к мочеиспусканию;
- небольшие эрозии, как находки на цистоскопии.
Клиническая картина генитального герпеса может даже не присутствовать.
Тем не менее определяются следующие симптомы генитального герпеса, в том числе общие с клиникой воспаления мочевого пузыря:
- озноб, астения, лихорадка;
- жгучая боль, зуд и, соответственно, расчесы;
- увеличены лимфоузлы (лимфоаденопатия);
- лимфангиты (воспаление сосудистой стенки лимфангиона) встречаются реже
- пузырьки с прозрачным наполнением в зоне входных ворот инфекции, сменяющиеся мокнущими язвочками;
- боль стреляющая, покалывающая, выраженная, так как инфекционный агент поражает нервные ганглии.
Существуют атипичные формы генитального герпеса, в том числе осложненного циститом.
- Отечная форма
При присоединении почечной патологии развиваются отеки.
Кажется, в первую очередь человек страдает от неинфекционного заболевания, но обычные методы лечения
- Зудящая форма
На первый план выступает зуд, небольшие светлые выделения, лейкоплакия матки, а наиболее тягостным признаком являются привычные выкидыши.
- Абортивное течение
Клиническая картина развивается почти стандартно, однако клиника быстро прекращается.
Инфекционный процесс продолжает развиваться.
- Стертая форма
Клинические симптомы проявляются слабо, неуверенно, неубедительно, однако инфекция развивается в полном объеме, незаметно для пациента и окружающих.
- Интерстициальный герпетический цистит
Основным симптомом являются хронические тазовые боли.
Герпес поражает нервные ганглии, боль плохо купируется и затихает на фоне лечения вирусной инфекции.
Вышеперечисленные симптомы, в том числе общие для цистита и герпеса, свидетельствуют о желательности проведения диагностического поиска вирусного агента.
Диагностика герпетического цистита
Инфекционные заболевания могут быть точно установлены при помощи различных лабораторных методов.
Наибольшие сложности возникают на первом этапе, когда заболевание манифестирует именно воспалением мочевого пузыря.
Необходимо предположить вирусную природу этого воспаления.
Начинают со сбора анализов мочи и крови.
Назначают проведение иммунограммы, то есть анализа крови, демонстрирующего степень иммунного ответа.
Слишком высокие показатели говорят об аутоиммунном процессе, когда человеческий организм воспринимает часть своих тканей как агрессора, врага.
Слишком низкие показатели говорят о неспособности сопротивляться вирусной инфекции.
Иммуноглобулины А (в норме 1,12±0,16 кЕ/л) при повышении говорят о том, что максимальная острота инфекционного процесса прошла.
Имеются заболевания печени и желчного пузыря, возможно, хронический алкоголизм.
Снижаются показатели при отравлениях, аллергиях, радиационном поражении, аутоиммунных процессах.
Иммуноглобулины М (в норме 1,09±0,24 кЕ/л) при повышении свидетельствуют об острой фазе процесса, возможно, васкулите, глистной инвазии, гепатитах, воспалении миндалин.
Падение показателя говорит, например, о панкреатите.
Иммуноглобулины G (в норме 7,08±0,93 кЕ/л) при повышении говорят о хроническом инфекционном процессе, мононуклеозе или ВИЧ.
Низкие показатели бывают у грудных младенцев, пациентов после трансплантации или радиационного облучения.
Иммуноглобулины E (в норме 76±9 кЕ/л) возрастают при аллергиях, паразитах, некоторых инфекционных болезнях бактериальной природы.
Выявляют по иммунограмме резус-конфликт, ревматические заболевания, бесплодие и несовместимость тканей.
По каким цифрам, то есть показателям, иммунных клеток происходит подбор лечения – это сфера компетенции врача-уролога или венеролога.
Сдать кровь на антитела -это необходимая составляющая диагностического процесса.
Серологические реакции способны подтвердить наличие вируса герпеса, но иногда дают ложные реакции.
Наиболее точным методом диагностики является генетическое исследование: ПЦР (полимеразная цепная реакция) с поверхности слизистой мочевого пузыря.
Выявляют следы ДНК возбудителя в мазках со слизистой или посеве мочи, и на сегодняшний день это – наиболее точный и надежный диагностический метод.
Используют также инструментальные методы исследования, в частности, цистоскопию, то есть осмотр полости мочевого пузыря
Контрольные анализы забираются через 2-4 недели после окончания курса терапии, причем ориентируются больше на данные серологии крови, иммунограмму.
Лечение герпеса и цистита
Длительность курса лечения составляет около месяца.
Цистит требует не только привычных методов борьбы с воспалением, но в первую очередь подавления активности возбудителя.
Этиологическое (противовирусное) и симптоматическое лечение дополняется курсом иммуностимулирующей терапии.
Врач может выбрать инъекции (панавир, ацикловир, фоскавир, циклоферон) или таблетки (валтрекс, алпизарин, ганцикловир, фамвир и другие).
Для улучшения иммунного ответа используют левамизол, тималин, интерферон, настойки элеутеррококка, женшеня, эхиноцеи.
Помимо назначения лекарств, применяют инстилляции мочевого пузыря, физиотерапевтическое лечение
Врач может купировать проявления цистита и герпеса, но полностью уничтожить вирус пока невозможно.
Поэтому следует постоянно придерживаться требований профилактики заражения как окружающих, так и самого себя (реинфицирования).
Эффективность уколов и таблеток от герпеса доказана, если мы говорим об устранении клинических симптомов, но ограничена неспособностью полностью уничтожить вирус герпеса.
Препараты – каждый сам по себе или в сочетании с другими фамсредстами могут давать побочные эффекты:
- астения;
- гриппоподобное состояние;
- аллергические реакции;
- рвота, расстройства стула.
Профилактика заражения партнера или иных членов семьи:
- презервативы;
- заклеивание поврежденной кожи и лечение микротравм;
- своевременная диагностика и лечение;
- дезинфекция предметов общего пользования;
- медикаментозная профилактика после секса (имунофан).
Наиболее активной формой индивидуальной профилактики является иммунизация.
Вакцина против герпеса не способна уничтожить возбудитель, но может помешать заражению и продлить периоды ремиссии.
Куда обращаться при герпетическом цистите
Лечение назначить и проконтролировать способен только специалист.

Самолечение чревато осложнениями, в том числе хронизацией процесса.
Следует обратиться в поликлинику или кожно-венерический диспансер.
Какой врач вам нужен?
Уролог или венеролог будет курировать течение заболевания, но и им может понадобиться консультация инфекциониста.
Важно вовремя обратиться за медицинской помощью и своевременно выполнять все диагностические и профилактические мероприятия.
Для диагностики и лечения герпетического цистита обращайтесь к автору этой статьи – урологу, венерологу в Москве с многолетним опытом работы.
Источник
Генитальный герпес у женщин – персистирующая инфекция, вызываемая ВПГ-1, 2 и протекающая со специфическим поражением слизистых оболочек половых органов. Проявляется периодическими везикулярными высыпаниями в области урогенитального тракта, которые сопровождаются эрозированием, экссудацией, чувством жжения и болезненности. Часто нарушается общее самочувствие: возникает субфебрилитет, недомогание, нарушение сна. Диагностика генитального герпеса у женщин основана на лабораторной индикации вируса простого герпеса (ПЦР, выделение ВПГ на культуре клеток), его антигенов (ПИФ) или антител к нему (ИФА). Лечение герпетической инфекции проводится противовирусными и иммуномодулирующими препаратами.
Общие сведения
Генитальный герпес у женщин – форма герпетической инфекции, при которой местные проявления локализуются преимущественно в области урогенитального тракта. Относится к заболеваниям, передаваемым половым путем, что дает основания рассматривать его как с позиций гинекологии, так и венерологии. Характеризуется пожизненным присутствием вируса в организме, рецидивирующим течением, прогредиентным развитием. В структуре ИППП генитальный герпес стоит на третьем месте по распространенности, уступая лишь гонорее и другим специфическим уретритам. Каждый год в России регистрируется около 20 млн. новых случаев генитального герпеса.
Женщины инфицируются генитальным герпесом в 2 раза чаще мужчин, даже при одинаковом количестве сексуальных контактов в течение жизни. Наивысшие пики заболеваемости отмечаются в возрастные периоды 20-24 года и 35-40 лет. Половая система 25% женщин репродуктивного периода инфицирована герпесвирусной инфекцией, однако истинная ситуация неизвестна ввиду большой частоты нераспознанных или латентно протекающих форм. Вместе с тем, даже бессимптомный генитальный герпес у женщин представляет угрозу репродуктивному здоровью, нередко становясь причиной невынашивания беременности, внутриутробного инфицирования плода, перинатальной смертности, тяжелых врожденных уродств.
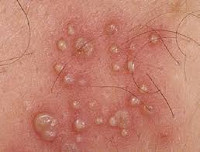
Генитальный герпес у женщин
Причины генитального герпеса у женщин
Согласно исследованиям, более 70% случаев генитального герпеса обусловлены ВПГ 2 типа и около 30% – ВПГ 1 типа. Носителем и распространителем генитального герпеса является инфицированный человек, как с манифестным, так и латентным течением. Инфицирование реализуется преимущественно половым путем: при генитальных, орально-генитальных, анально-генитальных контактах. Реже отмечаются контактный (через общий санузел и предметы гигиены) и медицинский пути заражения (через перчатки медперсонала, многоразовые инструменты). Также возможны случаи самозаражения при переносе вируса из полости рта на гениталии и трансплацентарного инфицирования плода от больной матери. Входными воротами для ВПГ являются слизистые оболочки половых органов.
Наиболее значимыми факторами риска заражения женщин генитальным герпесом являются начало половой жизни в подростковом возрасте, незащищенные половые контакты, большое количество сексуальных партнеров. При половом акте с больным манифестной формой генитального герпеса заражение происходит в 75-80% случаев. Генитальный герпес у женщин нередко ассоциируется с другими ИППП, в первую очередь, с гонореей. Кроме этого, наличие язвочек и микроповреждений слизистых облегчает передачу ВИЧ-инфекции.
После репликации в месте первичной инвазии вирус герпеса трансневральным или гематогенным путем достигает паравертебральных ганглиев пояснично-крестцового отдела позвоночника, где персистирует на протяжении всей жизни. Под воздействием пусковых факторов (стресса, простуды, инсоляции, переутомления, менструации и других) происходит реактивация латентного вируса. По аксонам периферических нервов ВПГ мигрирует в эпителиальные клетки половых органов, что сопровождается возобновлением клиники генитального герпеса у женщин.
Классификация генитального герпеса у женщин
С учетом клинической ситуации и характера течения различают:
- первичный генитальный герпес – на момент установления диагноза экстрагенитальные проявления герпеса у пациентки никогда не возникали; антитела к ВПГ типа в крови отсутствуют;
- первый эпизод генитального герпеса – на момент установления диагноза у пациентки возникали экстрагенитальные проявления герпеса; в крови присутствуют Ат к ВПГ, однако половой герпес возникает впервые;
- рецидивирующий генитальный герпес – симптомы генитального герпеса у женщины возникают повторно;
- бессимптомное вирусовыделение – у пациентки генитальные проявления герпеса отсутствуют, однако это не исключает возможность заражения полового партнера.
Тяжесть течения генитального герпеса у женщин определяется с учетом частоты обострений: при легкой степени обострения случаются 1-3 раза в год, при средней – 4-6 раз в год, при тяжелой степени – каждый месяц.
В зависимости от локализации и распространенности генитального герпеса различают 3 стадии:
- поражается кожа промежности и слизистая оболочка наружных гениталий (герпетический вульвит)
- поражается влагалище, влагалищная порция шейки матки, шеечный канал, уретра (герпетический вульвовагинит, уретрит, кольпит, эндоцервицит)
- поражается матка, маточные трубы, мочевой пузырь (герпетический эндометрит, сальпингит, цистит). Кроме мочеполовой системы, в инфекционный процесс могут вовлекаться анус и ампула прямой кишки.
Симптомы генитального герпеса у женщин
Первичный генитальный герпес
В течение первичного генитального герпеса у женщин выделяют пять периодов: 1) инкубации, 2) продрома, 3) высыпаний, 4) обратного развития, 5) заживления.
Период инкубации, предшествующий клинической манифестации инфекции, может длиться от 2 до 14 суток. В это время в связи с минимальной репликацией вируса симптомы отсутствуют.
В течение продромального периода постепенно нарастают общие и местные проявления. Возникает недомогание, появляется субфебрилитет, возможны ознобы и миалгии. Из локальных симптомов наиболее типичными являются зуд и парестезии в области наружных гениталий, бели, дизурия.
Период высыпаний характеризуется появлением патогномоничных герпетических везикул на слизистых. Герпетические пузырьки диаметром 2-3 мм с прозрачным содержимым располагаются небольшими группами на эритематозных участках. Периодически происходит подсыпание новых элементов. С появлением сыпи общая симптоматика становится менее выраженной, однако местные проявления (зуд, жжение, отек, боль) сохраняются. На этом фоне у пациентки нарушается сон, появляется нервозность. Длительность этой фазы генитального герпеса у женщин составляет до 7-10 дней.
В период стабилизации и обратного развития сыпи пузырьки мутнеют, вскрываются, образуя мокнущие эрозии. Иногда на месте везикул формируются язвочки неправильной формы глубиной до 1 мм. Единичные эрозии могут сливаться в сплошную эрозивную поверхность. Эрозии и язвы болезненны, не кровоточат, но могут быть покрыты гнойным налетом.
Период заживления – характеризуется стиханием местных и общих симптомов. Эрозивно-язвенные элементы подсыхают, покрываются тонкой корочкой, под которой происходят процессы эпителизации. После отпадения корочки рубца не образуется, но некоторое время остается гиперемия или пигментация. С учетом последних двух периодов, каждый из которых длится по 2-3 недели, общая продолжительность первичного эпизода генитального герпеса у женщин составляет 5-7 недель.
Рецидивирующий генитальный герпес
Рецидивирующий генитальный герпес у женщин может протекать в типичной (манифестной) и атипичной клинической форме. При этом под типичной формой подразумевается наличие везикуло-эрозивных герпетических высыпаний в области наружных гениталий. Продолжительность повторных эпизодов короче, чем первичной формы – 7-10 дней.
Атипичные формы могут быть представлены отечным, зудящим, абортивным и субклиническим вариантами.
- Преобладающими симптомами отечного варианта служат диффузный отек и гиперемия вульвы.
- При зудящем варианте главным образом беспокоят глубокие, плохо заживающие трещины и выраженный зуд слизистой.
- Абортивный вариант генитального герпеса развивается у женщин, ранее получавших вакцинацию или противовирусную терапию. При данной форме некоторые стадии инфекции отсутствуют, зудящие папулы регрессируют в течение 2-3-х дней.
- Субклинический вариант герпеса протекает с микросимптоматикой (зудом, поверхностными трещинами) или без клинических проявлений.
Различным атипичным формам могут сопутствовать упорные бели из половых путей, вульводиния, патология шейки матки (псевдоэрозии, лейкоплакия шейки матки), кондиломы вульвы и влагалища, тазовый ганглионеврит. Генитальная герпетическая инфекция может осложняться крестцовой радикулопатией, ишурией, менингитом, гепатитом, диссеминированной инфекцией с поражением нескольких органов. Женщины, страдающие генитальным герпесом, относятся к группе риска по развитию цервикального рака.
Диагностика
Лабораторно-инструментальное обследование включает оценку анамнеза и жалоб пациентки, осмотр гинеколога, анализ биологических секретов. Для подтверждения герпетической этиологии инфекции проводится вирусологическая диагностика: выявление ДНК вируса методом ПЦР, выделение вируса на культуре клеток, обнаружение антител ВПГ в сыворотке крови (ИФА) и антигенов в исследуемом материале (ПИФ). Объектом исследования может становиться кровь, содержимое везикул, соскобы из урогенитального тракта, отпечатки с эрозий и др.
При гинекологическом осмотре в остром периоде обнаруживаются высыпания и изъязвления в области наружных гениталий. Генитальный герпес у женщин дифференцируют с дерматитом, чесоткой, красным плоским лишаем, пузырчаткой, контагиозным моллюском, стрептококковым импетиго, ИППП (сифилисом, венерической гранулемой).
Лечение генитального герпеса у женщин
На сегодняшний день не существует лекарственного препарата, способного элиминировать ВПГ. Поэтому медикаментозная терапия направлена на уменьшение количества рецидивов, сокращение сроков течения и тяжести клинических проявлений генитального герпеса у женщин. Обязательным является обследование и лечение полового партнера.
Этиопатогенетическая терапия предполагает применение противовирусных препаратов (ацикловир, валацикловир, фамцикловир). Доза и режим приема препарата подбирается с учетом формы и тяжести генитального герпеса. Дополнительно назначается местная обработка пораженных участков противовирусными гелями, кремами, мазями, аэрозолями. Трещины и эрозии можно обрабатывать антисептиками и анилиновыми красителями.
Для стимуляции образования антител и выработки эндогенных интерферонов применяются иммуномодуляторы (препараты вилочковой железы, меглюмин, интерферон альфа-2b и др.). Пациенткам с рецидивирующим генитальным герпесом проводится вакцинация герпетической вакциной. Введение противогерпетического иммуноглобулина (пассивная иммунизация) показана только лицам с иммунодефицитом: беременным, пациенткам с генерализованной инфекцией и т. д. Увеличить продолжительность ремиссии и снизить титр антител к ВПГ позволяют сеансы плазмафереза. Профилактика генитального герпеса у женщин – общая с профилактикой всех ИППП.
Источник
