Фолликулярный цистит у детей что это

Фолликулярный цистит у детей – воспаление мочевого пузыря, носящее хронический характер. Заболевание негативно влияет на здоровье и качество жизни ребенка. Если вовремя не лечить фолликулярный цистит, последствия данного заболевания могут быть тяжелыми, представляющими угрозу для здоровья.

Фолликулярный цистит у детей – воспаление мочевого пузыря, носящее хронический характер.
Что отличает от других видов?
Отличить фолликулярную форму цистита от хронического течения воспаления в мочевом пузыре можно только путем проведения диагностической процедуры – цистоскопии, т.к. симптоматическая картина всех видов цистита практически идентична. При фолликулярной форме происходит изменение структуры стенок органа. На мочевом пузыре вследствие постоянно присутствующего воспаления начинают формироваться пузырьки небольшого размера, их внешний вид напоминает многочисленные наросты.
Несмотря на схожесть симптоматической картины, фолликулярная форма патологии считается наиболее тяжелой. Поскольку изменения структуры стенок мочевого пузыря затрагивают и кровеносные сосуды органа, терапия имеет ряд своих трудностей. Диагностика заболевания тоже вызывает сложности, т.к. сформировавшиеся наросты часто принимаются за онкологические новообразования злокачественного или доброкачественного характера.
[morkovin_vg video=”F5HwSu81ETY,ШКД: Лечение цистита у детей;XKcgcq3b_uA”]
Причины возникновения
Фолликулярная форма болезни возникает вследствие невылеченного хронического цистита, когда не проводится правильная и своевременная терапия рецидивов. Наличие в мочеполовых органах патогенных бактерий вызывает вялотекущее воспаление, отчего и происходит структурное их изменение.
От фолликулярной формы патологии чаще всего страдают девочки, что объясняется их особенностями анатомического строения органов мочевыводящей системы. Возраст не имеет значения, заболевание с одинаковой вероятностью может возникнуть у детей от 1 года и до совершеннолетия, часто заболевают подростки от 16 лет, что связано с началом сексуальной жизни.
Факторы, способные спровоцировать развитие патологии:
- неправильная интимная гигиена или отсутствие ее регулярного проведения;
- присоединение вторичных инфекций при воспалении мочевого пузыря;
- нарушение естественной микрофлоры влагалища;
- бактериальные и инфекционные заболевания кишечника.
Часто у детей фолликулярная форма возникает вследствие хронического течения заболевания почек, когда патогенные микроорганизмы через кровоток и лимфатическую систему мигрируют к мочеполовой системе, вызывая в органах воспаление.
Симптомы
Признаки фолликулярной формы патологии идентичны другим видам данного заболевания. Главные клинические проявления:
- учащенное мочеиспускание;
- жалобы малыша на боль в мочеиспускательном канале, возникающую при походе в туалет;
- жжение и чувство рези;
- постоянное желание опорожниться, которое сохраняется даже после того, как только что опорожнился;
- тянущая боль и дискомфорт в нижней части живота;
- урина меняет свой цвет, становится мутной и темной;
- изменение запаха мочи;
- кровь в моче.

Кровь в моче – признак фолликулярной формы патологии.
Данная патология характеризуется не только частыми и болезненными походами в туалет. Острая фаза сопровождается симптоматической картиной интоксикации организма, развитие которой связано с воспалительным процессом.
Ребенку становится плохо, у него часто болит голова, он вялый и апатичный, быстро устает после незначительной физической нагрузки. При развитии болезни также отмечается обострение сопутствующих заболеваний, например, инфекций в пищеварительной системе или молочницы.
Диагностика
При подозрении на фолликулярный тип заболевания маленького пациента осматривает врач-педиатр.
По причине отсутствия специфической симптоматической картины поставить диагноз только на основании осмотра и анализа жалоб затруднительно. Поэтому диагностика включает прохождение ряда инструментальных методов и сдачу лабораторных анализов. С целью выявления патологии назначаются следующие методики и исследования:
- общий и развернутый анализ крови;
- анализ мочи по методу Нечипоренко;
- бактериологический посев урины;
- ультразвуковое исследование слизистого слоя мочевого пузыря и органов, расположенных в малом тазу;
- цистоскопия.
Результаты комплексного обследования используются для разработки эффективного лечения.
Лечение
Главный метод лечения – прием лекарственных препаратов. Для купирования болезненных признаков проводится симптоматическое лечение. В обязательном порядке корректируется рацион. Допускается терапия народными методами.
Медикаментозная терапия
В зависимости от возраста ребенка и степени тяжести клинического случая препараты антибактериального спектра действия назначаются в таблетированной форме или вводятся инъекционно (преимущество отдается инъекционному введению). Антибиотики (Фурадонин, Фурагин) принимаются в течение 5-7 дней.
Если фолликулярный цистит возник вследствие попадания в органы мочеполовой системы микрофлоры, вызвавшей гнойное воспаление, лечение проводится лекарственными средствами группы уроантисептики (Канефрон-Н, Уролесан).
Для купирования болезненной симптоматики заболевания необходимо принимать нестероидные противовоспалительные средства и препараты обезболивающего спектра действия, к которым относятся Но-шпа, Баралгин, Риабал.
Народные средства и рецепты
Чтобы быстрее вывести патогенную микрофлору, используются средства народной медицины:
- Клюква – из нее готовят морс, в который добавляют мед, чтобы сделать напиток более сладким.
- Эхинацея – принимают 3 раза в день по 5-10 капель.
- Чеснок – помогает восстановить иммунитет, его добавляют в готовые блюда.
- Петрушка – 1 ст.л. измельченной петрушки заливают 500 мл воды комнатной температуры, настаивают в течение 9 часов. Полученный объем настоя выпивают в течение дня небольшими порциями.
- Ромашка – в 1 л закипевшей воды заваривают 2 ст.л. соцветий, ставят на медленный огонь, после закипания выключают, остужают. Использовать отвар для подмывания.
- Золотарник – заливают 1 стаканом холодной воды 2 ч.л. золотарника, оставляют на 4-5 часов, процеживают. Выпивают 1 стакан за день в 3-4 подхода, за 30 минут до приема пищи.
- Толокнянка – не используется для лечения детей младше 12 лет. 1 ст.л. измельченного ингредиента заливают 250 мл кипятка, томят на водяной бане в течение 30 минут. Процеживают и остужают. Пьют 5 раз в день, за 30 минут до приема пищи. Хранится полученный отвар не более 2 суток.
- Сельдерей – смешивают в равных частях сельдерей (семена) и жидкий мед. Принимают по 1 ч.л. 3 раза в сутки.
- Пырей – 1 ст.л. измельченного корня заливают 1 стаканом закипевшей воды, доводят до кипения, после чего на медленном огне томят в течение 10-15 минут. Пьют 1 по ст. л. отвара 3 раза в день перед приемом пищи.
- Одуванчик – листья добавляют в готовые салаты, средство оказывает мочегонное действие.
- Лопух – 1 ст.л. сухих измельченных листьев на 200 мл закипевшей воды. Настаивают 3 часа, процеживают. Необходимо пить по 100 мл 5 раз в день.
- Конский каштан – зеленую скорлупу измельчают, 20 г ингредиента заливают 500 мл кипятка, настаивают 12 часов под крышкой. Сцеживают и добавляют 2 ч.л. меда, доводят до кипения на водяной бане. Пьют по 15 капель до еды.
- Люцерна – 5-10 капель эфирного масла люцерны добавляют в 1 л воды, используют для подмывания.
- Подорожник – 1 ст.л. сухих измельченных листьев на 1,5 л воды. Доводят до кипения, кипятят в течение 3 минут, дают остыть, процеживают. Принимают по 100 мл 3 раза в день.

Чтобы быстрее вывести патогенную микрофлору, используются средства народной медицины.
Перед использованием народных методов лечения необходимо проконсультироваться с врачом.
Диета
Диетпитание включает следующее:
- Из ежедневного меню ребенка исключается пища, действующая раздражающе на слизистые оболочки: пряности, маринады и соления. Запрет распространяется и на кофе и крепкий чай, газированную воду.
- В ограниченном количестве – сладости и мучные изделия.
- Основу рациона должны составлять кисломолочные продукты, каши, мясо птицы и нежирная рыба.
- Фрукты и овощи рекомендуется употреблять в отварном или печеном виде.
- Важно соблюдать правильный питьевой режим, малыш в день должен выпивать не менее 2 л жидкости, упор делается на морсы и компоты из кислых ягод, от покупных соков необходимо отказаться.

Важно соблюдать правильный питьевой режим.
Если ребенок находится на грудном кормлении, лактацию отменять не нужно, но матери необходимо соблюдать лечебную диету.
Осложнения
Если своевременно не лечить заболевание, оно может привести к развитию тяжелых осложнений. Болезнетворная микрофлора может распространяться с кровотоком по соседним органам мочеполовой системы, вызывая обширное воспаление, что в дальнейшем обернется проблемами со здоровьем.
При запущенной форме в почках и мочевом пузыре начнут откладываться камни, это приведет к необходимости проведения хирургической операции.
Источник
Что такое Цистит у детей –
Цистит у детей – это воспаление слизистой оболочки мочевого пузыря, которое чаще всего бывает у детей до 9 лет, в особенности у девочек от 4 до 7 лет и у грудничков.
Виды цистита:
- очаговый
- диффузный
- шеечный
- тригонит
- интерстициальный
Согласно Г.И. Гольдину, циститы можно поделить на первичные и вторичные, цисталгию и редкие формы. К первичным относят острые (инфекционные, термические, химические, алиментарные, лекарственные, нейрогенные), хронические (лучевые, инфекционные, лейкоплакия, инкрустирующие, посттравматические, нейротрофическая язва мочевого пузыря, инволюционные), паразитарные.
Вторичные циститы могут быть пузырного и внепузырного происхождения.
Пузырного происхождения:
- при повреждениях и ранениях;
- при камнях и инородных телах;
- при аномалиях развития;
- при опухолях;
- после операции на мочевом пузыре.
Внепузырного происхождения:
- при заболеваниях и травмах позвоночника;
- при аденоме предстательной железы;
- при беременности, родах и послеродовые;
- при стриктурах уретры;
- при заболеваниях органов таза.
К редким формам исследователь относит бильгарциоз, пурпуру, актиномикоз, малакоплакию и другие.
Другой исследователь – О.Л. Тиктинский – классифицирует цистит так:
1. По происхождению
- первичный
- вторичный
2. По течению
– острый
– хронический
3. По локализации и распространенности воспалительного процесса
- шеечный
- диффузный
- тригонит
4. По этиологии и патогенезу
– химический
– инфекционный
– лучевой
– у спинальных больных
– при сахарном диабете
– обменный
– аллергический
– цистит после аденомэктомии
– ятрогенный
– нейрогенный
5. По характеру морфологических изменений
- геморрагический
- катаральный
- фиброзно-язвенный
- язвенный
- инкрустирующий
- гангренозный
- интерстициальный
- опухолевый
Что провоцирует / Причины Цистита у детей:
Цистит – это урологическая патология, которая может быть вызвана многими причинами. К факторам, провоцирующим цистит у детей, относят:
- особенность анатомического строения мочеполовых органов девочек и девушек
- занесение в мочевой пузырь инфекции: кишечной палочки, стрептококка, стафилококка и т.д.
- снижение иммунитета ребенка или подростка
- отсутствие ухода или плохой уход на половыми органами
- прием некоторых лекарств: сульфаниламидов, уротропина, средств, которые подавляют иммунитет
- хронические болезни внутреннего органа у ребенка
- наследственные факторы
- авитаминоз и гиповитаминоз
- переохлаждение
Благоприятные условия для развития цистита у детей создают длительные прогулки в зимнее время, когда малыш долгое время валяется в снегу, съезжает с горок и не хочет домой. Если тело после возвращения домой у ребенка прохладное, это говорит о том, что может развиться цистит.
Также причиной появления данного заболевания у маленьких детей является использование подгузников. Если вы редко меняете подгузники малышу, у него возникают опрелости, раздражение, через мочеиспускательный канал попадают различные инфекции. Потому подгузники ребенку нужно менять не только после дефекации, но и после опорожнения мочевого пузыря.
Цистит у детей может возникнуть после хирургического вмешательства и при наличии в органе инородного тела.
Патогенез (что происходит?) во время Цистита у детей:
Инфекционные циститы возникают такими путями:
- нисходящий
- восходящий
- лимфогенный
- гематогенный
- контактный
Слизистая оболочка мочевого пузыря устойчива к инфекциям, потому для развития цистита нужны предрасполагающие факторы:
- переутомление
- переохлаждение
- истощение
- авитаминоз
- вторичный иммунодефицит
- перенесенные заболевания
- оперативные вмешательства
- гормональные нарушения
При циститах коккового происхождения (а также хламидийного, трихомонадного и кишечнопалочкового) изменения слизистой оболочки будут достаточно однотипными, лишенными какой-либо специфичности. При специфическом поражении мочевого пузыря туберкулезными микобактериями, бледной трепонемой и актиномицетами цистоскопическом и морфологическом исследованиях будут обнаруживаться типичные изменения для цистита.
Цистоскопическое исследование острых циститов неспецифического происхождения выявлет набухшую полнокровную слизистую оболочку, инъекцию сосудов, их расширение, различных размеров и формы кровоизлияния в слизистую оболочку. Поврежденные участки могут покрываться гнойными или фибринозно-гнойными налетами или же слизью.
Парацистит проявляется так: в отечных тканях вокруг мочевого пузыря возникают один или несколько гнойников, обусловливающих острое диффузное воспаление всей клетчатки. При интерстициальном цистите возникает язва мочевого пузыря в результате поражения субэпителиальной ткани, а затем слизистой оболочки и других слоев. Изъязвление слизистой оболочки обычно линейной формы.
Во многих случаях в стенке мочевого пузыря могут появиться микроабсцессы, после вскрытия которых возникают язвы. При хроническом цистите язвы слизистой оболочки различных размеров, глубины и конфигурации, а также множественными и единичными.
Хронические катары имеют патологическую особенность – ослабление гиперемии (полнокровия, увеличения кровенаполнения ткани или органа), изменение клеточного состава экссудата (жидкость, выделяющаяся в ткани или полости организма из мелких кровеносных сосудов при воспалении) с примесью лимфоцитов или плазматических клеток. В ткани проникают малые лимфоциты, может проявляться пигментация ткани в бурый цвет. Вместе с пигментацией часто наблюдается уменьшение объема слизистой оболочки, которая становится гладкой и тонкой. Это приводит к развитию атрофического катара. В большинстве случаев слизистая оболочка неравномерно утолщается. Вместе с этим западение чередуется с набуханием. Таким образом, возможно соединение гипертрофических и атрофических проявлений со стороны слизистой оболочки.
Геморрагическое (кровоточивое) воспаление в слизистой оболочке мочевого пузыря развивается тогда, когда возникает обильное выделение эритроцитов из кровеносных сосудов. Подобное явление встречается при каждом экссудативном воспалении, но не так явно выраженное. Вышедшие эритроциты окрашивают экссудат в цвет крови. В таком случае пораженная ткань принимает кровянистый оттенок.
Некоторые стрептококковые инфекции способны вызвать развитие геморрагическое воспаление. Оно может быть выявлено у детей, страдающих малокровием или иными заболеваниями крови с дегенеративными изменениями сосудистых стенок. Возможна болезнь также при авитаминозе, особенно в случае недостатка рутина и аскорбиновой кислоты и врожденной повышенной кровоточивости (гемофилии).
В первичном периоде сифилитического поражения мочевого пузыря изменения в органе не наблюдаются. Это довольно редкий случай. Во вторичном периоде сифилиса изменения в мочевом пузыре сопровождаются папулезной сыпью, а также папилломатозными разрастаниями и появлением мелких язвочек на слизистой оболочке. В третичном периоде сифилиса в мочевом пузыре могут быть выявлены типичные гуммы (плотные органические инфекционные уплотнения с тенденцией к распаду) и гуммозные инфильтраты. Гуммы могут быть небольшого размера. Невооруженному глазу они могут представляться как серые точки или узелки, подобные серым миллиарным бугоркам.
Микроскопическое исследование гуммы показывает, что уплотнения состоят из грануляционной ткани, в которой содержатся сосуды. Они построены из лимфоидных, эпителиоидных и плазматических клеток. Нередко встречаются очень большие клетки с центрально расположенными ядрами. Могут быть обнаружены ядра, расположенные по периферии цитоплазмы. В гуммах, имеющим творожистые перерождения, грануляционная ткань находится на периферии. В ней уже на ранней стадии замечают фиброзные изменения, сопровождаемые развитием рубцовой соединительной ткани, которое окружает гумму. Кроме того, наблюдаются тяжи, которые распространяются в соседнюю ткань.
В венах и артериях, которые встречаются по краям гуммы, а также в соседних тканях диагностируется утолщение стенок, и сужается просвет. В некоторых случаях просвет полностью закрывается в силу разрастания тканей внутренней оболочки сосуда. Во время рубцевания гуммозных язв образуются подобные рубцы. Помимо ограниченных гуммозных узлов при третичном сифилисе возможно определение гнездной или диффузной гуммозной инфильтрации из плазматических или круглых клеток. Иногда возможно наличие гигантских клеток. Впоследствии в клетках инфильтратов развиваются некробиотические изменения и постепенное рассасывание. На их месте появляется рубцовая ткань.
Во время сифилитического поражения кровеносных сосудов, в особенности артерий, развиваются диффузные (ограниченные) разрастания грануляционной ткани. Могут быть обнаружены гуммозные инфильтраты, которые захватывают среднюю и наружную оболочки сосуда. Они сопровождаются некрозом стенки. В иных случаях диагностируется картина облитерирующего эндартериита (спонтанной гангрены, хронического заболевания периферических кровеносных сосудов человека с преимущественным поражением артерий стоп и голеней, уменьшения их просвета и нарушения кровоснабжения тканей). Он выражается в разрастании ткани внутренней оболочки и сужении просвета, в некоторых случаях до его полного закрытия.
Актиномикозное поражение мочевого пузыря чаще всего является вторичным. Оно является результатом перехода процесса с пораженной околопузырной клетчатки. В таких случаях в применяемых гистологических препаратах в скоплениях гнойного экссудата обнаруживаются друзы актиномицет.
Недуг проявляется в развитии плотных узлов, с некоторых случаях напоминающих опухоль. Узлы являют собой грануляционную ткань, которая построена из круглых и эпителиоидных клеток. Среди них часто обнаруживаются группы ксантомных клеток (нагруженных эфирами холестерина макрофагами). Они содержат много мелких капелек липида (жироподобного вещества, входящего в состав всех живых клеток и играющего важную роль в жизненных процесах). Среди грануляционной ткани обнаруживаются мелкие гнойнички. По периферии всего узла и в промежутках между гнойничками грануляционная ткань постепенно подвергается фиброзным превращениям и рубцеванию.
Гангренозный цистит или гангрена мочевого пузыря у детей протекает крайне тяжело, и во многих случаях наступает летальный исход. Но встречается этот вид патологии довольно редко.
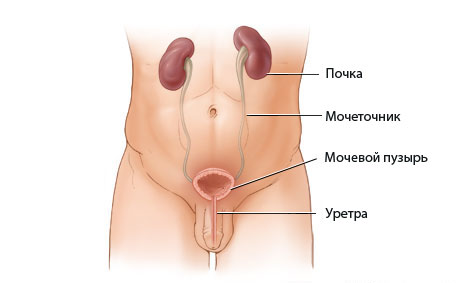
Симптомы Цистита у детей:
Симптомы цистита отличаются у детей до 12 месяцев и у детей более старшего возраста. У детей до года возникают такие симптомы:
- плаксивость
- беспричинное беспокойство и раздражительность
- мочеиспускания слишком редкие или слишком частые
- моча темно-желтого цвета
- редко – повышение температуры
Симптомы болезни у детей от 12 месяцев:
- появление болевых ощущений в области малого таза
- ребенок мочится чаще 2 раз в час
- недержание мочи
- повышение температуры тела (не всегда)
Диагностика Цистита у детей:
Если вы заметили у ребенка признаки цистита, которые указаны выше, срочно обратитесь к врачу! Диагностируют цистит при помощи проведения общего анализа крови и общего анализа мочи. Обязательно проводится посев мочи с антибиотикограммой, УЗИ почек и мочевого пузыря, биохимический анализ мочи.
Мочу для сдачи на анализ собирают в небольшие стерильные контейнеры. Это могут быть как небольшие баночки, обработанные кипятком, так и специальные контейнеры для анализов, которые продаются в аптеке. Собирают мочу у ребенка утром. Первую порцию мочи нужно слить, собрать только среднюю. Перед тем, как писать, ребенок должен подмыться. После сбора на протяжении часа вы должны доставить мочу в лабораторию.
Лечение Цистита у детей:
Немедикаментозное лечение цистита у детей
Для лечения важна диета, соблюдение режима и местные процедуры. Ребенок в период обострения должен соблюдать постельный режим, чтобы избежать учащенных болезненных мочеиспусканий. Местные тепловые процедуры – это сидячие ванны (37,5 град.) и сухое тепло.
Из рациона ребенка исключают специи, острые блюда и пряности. Лучше включать в диету молочные и растительные продукты. Ребенок должен больше пить. Слабый противовоспалительный эффект могут оказать минеральные воды без газа.
Медикаментозное лечение цистита у детей
Врачи назначают спазмолитики для снятия боли. Терапия включает прием антибактериальных препаратов – уросептиков. Часто используется бактериологический контроль – исследование мочи каждые 2-3 дня лечения. К синтетическим уросептикам относятся антибиотики (амоксициллин), фторхинолоны (ципрофлоксоцин), сульфаниламиды (ко-тримоксазол).
Фитотерапия цистита у детей
Травы дают ребенку внутрь, а также в виде сидячих ванн с настоями шалфея, листа березы, ромашки, душицы, коры дуба. Боли при мочеиспускании лечат такими травами:
- сельдерей
- корень любистка
- ромашка аптечная
- липа
Для лечения от недержания мочи полезны:
- зверобой
- золототысячник
- багульник болотный
- мята перечная
От частых позывов применяют мелиссу, валериану, череду, пустырник. На сегодня актуально применение не трав, а растительных препаратов на них основе. К примеру, эффективен Канефрон Н, в состав которого входят экстракты любистка, розмарина и золототысячника.
Профилактика Цистита у детей:
Цистит у детей лучше предупреждать, чем потом лечить. Правило номер один – у ребенка должен быть регулярный стул. Запоры приводят к тому, что в толстой кишке нарушается кровообращение, также оно нарушается в мочевом пузыре. Если ребенок долгое время не ходит в туалет, в его рацион можно включить кисломолочные продукты, отвар из чернослива, вареную свеклу, хлеб из муки грубого помола.
Следите за гигиеной ребенка. Для младших детей актуально регулярное подмывание, не вытирайте его после памперсов влажными салфетками, а помойте. вытирать ребенка нужно только его личным полотенцем. Следите за тем, чтобы у ребенка не было переохлаждения. Дети часто не знают меры в играх на улице. Если в зимнее время ребенок долгое время играет на улице, предложите ему и его друзьям зайти домой, выпить горячего чаю, перекусить, а затем снова отправляться играть. Плохой признак – синева на губах. Если вы видите, что у ребенка посинели губы, срочно ведите его домой.
Вовремя лечите все болезни малыша. Всё в организме связано. Потому даже затянувшаяся простуда может вызвать цистит и другие опасные заболевания. В осеннее-зимний период проконсультируйтесь у врача по поводу приема витаминов.
К каким докторам следует обращаться если у Вас Цистит у детей:
Педиатр
Нефролог
Детский уролог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Цистита у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Другие заболевания из группы Болезни ребенка (педиатрия):
Если Вас интересуют еще какие-нибудь виды болезней и группы заболеваний человека или у Вас есть какие-либо другие вопросы и предложения – напишите нам, мы обязательно постараемся Вам помочь.
Источник



