Дивертикул мочевого пузыря лапароскопия
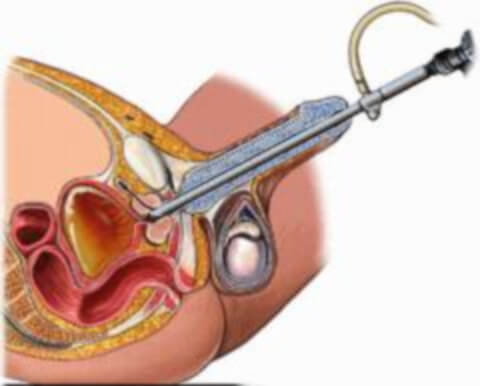
Дивертикул – это выпячивание полого органа. При этом заболевании происходит увеличение объема органа за счет образования на его стенке дополнительной полости в форме мешочка с зауженным отверстием. Дивертикул или грыжа может быть у мочевого пузыря, кишечника и других полых органов.
Дивертикул мочевого пузыря бывает одиночным или множественным. Мужчины страдают этим заболеванием в несколько раз чаще женщин. Выпячивание стенки происходит в результате, ослабления мышечной ткани стенок органа. Так же дивертикул может быть вызван другими заболеваниями мочеполовой сферы: аденомой простаты, склерозом шейки мочевого пузыря и другими заболеваниями. При всех этих болезнях нарушается свободное выведение мочи. Необходимость тужиться при мочеиспускании увеличивает давление внутри мочевого пузыря, а ослабленные мышцы провоцируют выпячивание стенки этого органа и образование мешковидной полости. Необходимость лечения возникает при увеличении дивертикула в размерах, что препятствует полному опорожнению мочевого пузыря, и приводит к застою жидкости в его полости.
Симптомы дивертикула мочевого пузыря
Наиболее частыми симптомами этого заболевания являются:
- Неприятные ощущения при мочеиспускании;
- Порционность оттока мочи;
- Присутствие в моче хлопьев, крови, замутненность.
Иногда заболевание проходит без ярко выраженных симптомов и обнаруживается случайно, во время исследования органов малого таза. Тем не менее, при первом обнаружении стоит все же обратиться к врачу-урологу за консультацией. Этим вы избежите серьезных последствий для своего здоровья.
Мочеиспускание при выпячивании происходит в два этапа, сначала опорожняется мочевой пузырь, а затем полость дивертикула, может возникать полная задержка мочи. Застой мочи приводит к присоединению вторичных инфекций, которые сложно поддаются терапевтическому лечению. В полости выпячивания образуются камни, и даже опухоли. Если устье мочеточника открывается в область дивертикула, может возникнуть пиелонефрит и впоследствии развиться почечная недостаточность.
Диагностика заболевания
Для обнаружения дивертикула используют ультразвуковое исследование мочевого пузыря. Этот метод позволяет достаточно точно определить наличие выпячивания, и его размеры. При необходимости лечения заболевания проводят цистографию – рентгенологическое исследование мочевого пузыря с использованием контрастной жидкости. После мочеиспускания контраст, оставшийся в дивертикуле, помогает его точно локализовать. Для точного выявления отверстия перешейка, соединяющего дивертикул и мочевой пузырь, используют цистоскопию. Уретроцистоскоп вводят в мочеиспускательный канал и визуально, с помощью встроенной камеры, осматривают мочевой пузырь.
Лечение дивертикула мочевого пузыря
После обнаружения этого заболевания уролог должен принять решение о необходимости дальнейшего лечения. Немаловажно так же определить и провести лечение заболевания, которое провоцирует появление дивертикула мочевого пузыря. В случаях, когда размер дивертикула невелик и не вызывает воспалений или застоя, ограничиваются наблюдением, периодически проводя УЗИ мочевого пузыря.
Лечение дивертикула проводится только хирургическими методами, медикаментозной терапией это заболевание не лечится. Существует два метода оперативного лечения: оперативное вмешательство с открытым доступом и эндоскопическое (внутрипузырное) вмешательство. В зависимости от течения заболевания врач назначает тот или иной метод оперативного лечения.
Операция открытым доступом
Метод открытого доступа заключается в извлечении мочевого пузыря и проведения последующих манипуляций с дивертикулом. При этом виде хирургического вмешательства хирург делает прямой или дугообразный надрез в области лобка пациента. После чего, постепенно отсекая ткани вокруг мочевого пузыря, полностью его освобождает и вынимает сквозь отверстие проделанного разреза для последующих манипуляций. Далее происходит иссечение мешка дивертикула и сшивание отверстия перешейка.
При нахождении мочеточника в мешке выпячивания дополнительно проводят присоединение мочеточника к другой области мочевого пузыря. По окончании операции мочевой пузырь вкладывается обратно. Лобковый разрез зашивается с обязательной установкой дренажных трубок (для промывания раны в послеоперационный период).
Одновременно в мочеиспускательный канал вставляется и подшивается катетер. Катетер устанавливают для беспрепятственного оттока мочи, избегая напряжения во время мочеиспускания, до полного заживления внутренних швов. Моча скапливается в подсоединенный к катетеру мочеприемник. После операции в течение 10 – 15 дней пациенту проводят периодическое промывание поверхностного шва и вводят в дренажную трубку антисептические растворы. Такая манипуляция не допускает нагноения шва, и вымывает сгустки крови. Накануне операции и после, в течение недели требуется прием антибиотиков.
Лечение дивертикула открытым методом хирургического вмешательства, достаточно травматично и имеет ряд недостатков.
К ним относятся:
- Большая область хирургического вмешательства, кровопотеря и длительный период восстановления пациента;
- Необходимость применения общей анестезии осложняет или делает невозможной проведение подобной операции у пожилых людей, либо у пациентов с противопоказаниями;
- Двухнедельный период манипуляций по обработке поверхностного шва и применения мочеприемника увеличивает неудобства и может спровоцировать развитие послеоперационных осложнений;
Трансуретральная эндоскопичесая марсупиализация
Развитие медицинской науки в последнее время, позволяет проводить подобные операции с намного меньшей областью хирургического вмешательства, и в короткие сроки. Все большее применение находит метод трансуретральной эндоскопической марсупиализации.
Для проведения этой операции необходимо выяснить точную локализацию местоположения отверстия перешейка и мешка выпячивания. Операция производится с помощью эндоскопа – трубки, на конце которой находится видеокамера и набор инструментов для разрезания и одновременной вапоризации (прижигания) тканей. Этот метод позволяет избавиться от наложения швов в месте разреза и препятствует возникновению кровотечений. Заживление тканей происходит быстрее, без осложнений.

Одно из преимуществ эндоскопического вмешательства – это отсутствие необходимости проводить общее обезболивание. Применяют эпидуральную или спинальную анестезию.
В ходе операции больной помещается на операционном столе с согнутыми в коленях и разведенными в сторону ногами. Хирург вводит эндоскоп в мочеиспускательный канал и с помощью видеокамеры определяет место перешейка мешка выпячивания. Далее, используя специальный инструмент, производит трансуретральную инцизию, то есть – рассечение на небольшую глубину шейки дивертикула. Этим способом достигается расширение отверстия перешейка между мочевым пузырем и дивертикулом, что обеспечивает полный отток мочи из дополнительной полости.
Параллельная вапоризация позволяет избежать тампонации, наложения шва в месте разреза и препятствует инфицированию раны. Такой метод обработки разрезов не требует дополнительного дренирования, концы сосудов под действием температуры капсулируются, исключая кровотечение. В послеоперационную рану вставляется дренаж. Сама операция проходит в течение 10-20 минут.
В отличие от открытой операции, при эндоскопическом вмешательстве существенно сокращается послеоперационный период – через 1-2 дня больному снимают дренаж, медицинская и социальная реабилитация так же проходят намного быстрее. После операции больной периодически проходит амбулаторное наблюдение у врача-уролога.
Источник
Дивертикул мочевого пузыря с заведенным в его полость катетером
Содержание страницы:
- Показания к операции
- Подготовка к операции
- Выбор методики
- Преимущества лапароскопии при удалении дивертикула
- Ход вмешательства
- Восстановление после удаления дивертикула мочевого пузыря
- Особенности лечения в клинике
Лапароскопическое удаление дивертикула мочевого пузыря – это малоинвазивное хирургическое вмешательства, при котором убирается патологическое выпячивание стенки органа. Проводится через небольшие проколы в животе. Проводится в плановом порядке, под общим наркозом, в условиях стационара. В ходе процедуры патологический участок, образовавшийся в стенке органа, выделяется, иссекается и удаляется с последующим ушиванием стенки самого пузыря.
Дивертикулы мочевого пузыря бывают разными: врожденными или приобретенными, одиночными или множественными. Они развиваются, когда постоянно повышено внутрипузырное давление, из-за которого растягиваются стенки органа, и ослабевают его мышечные волокна. Так часто бывает у людей, которые привыкли терпеть позывы к опорожнению. Также причинами аномалии становятся аденома простаты, склерозирующие процессы, стриктура уретры и прочие патологии.
Само лишь присутствие дивертикулов уже плохо сказывается на здоровье человека. Ведь они создают условия для развития хронических инфекций, провоцируют появление камней. Гарантированно избавиться от такой патологии поможет только хирургическое вмешательство.
Показания для удаления дивертикула мочевого пузыря
Небольшие и малочисленные дивертикулы, которые никак себя не проявляют, можно некоторое время понаблюдать. Однако в ряде случаев, их все же следует удалить.
Помощь хирурга нужна, когда:
- Дивертикул передавливает шейку мочевого пузыря и препятствует мочевыделению.
- Пережимает мочеточник и нарушает отток мочи из почки.
- Становится источником хронической урологической инфекции.
- Внутри его образуются камни.
- В моче присутствуют примеси гноя и крови.
- На стенке дивертикула появляется новообразование.
Как правило, наличие патологического выпячивания в мочевом пузыре сильно портит качество жизни. Человек страдает от ощущения неполного опорожнения мочевого пузыря, болей. Моча нередко при этом мутная, зловонная. Попытки помочиться по мере прогрессирования болезни становятся все сложнее и мучительнее. Застой мочи провоцирует развитие инфекций, в результате человек страдает от цистита и прочих болезней мочевых путей.
В запущенном состоянии, дивертикул представляет серьезную угрозу для здоровья и жизни своего “обладателя”. Внутри него могут образовываться опухоли, порой злокачественного характера. Застойные явления провоцируют образование камней в отростке. Также есть риск, что он перекрутится или разорвется.
Консервативное лечение дивертикула мочевого пузыря невозможно. Эта патология устраняется только хирургическим путем. И лучше избавиться от нее как можно раньше, пока еще не возникло серьезных осложнений, угрожающих нормальной работе организма.
Хирурги клиники Биляка, г. Ужгорода, всегда стараются выбрать тот подход, который наибольшим образом улучшит качество жизни человека. Оптимальный эффект достигается при радикальном вмешательстве, когда выпячивание удаляется целиком и полностью.
Подготовка к операции
Оперативному вмешательству предшествует обследование пациента. Данные исследований позволяют спланировать наиболее эффективный ход хирургических манипуляций. В перечень включаются:
- Общий анализ крови и мочи – показывает, есть ли нарушения процесса мочевыведения, каковы параметры мочи, есть ли воспалительный процесс.
- Биохимический анализ, исследование системы свертывания крови – помогает понять, насколько большой вред нанесен организму и можно ли проводить операцию.
- УЗИ органов малого таза, брюшной полости и забрюшинного пространства – показывает, насколько повлияла патология на соседние органы.
- Уретроцистография – рентгенологическое исследование с контрастным веществом, дающее информацию о наличии выпячивания в стенке мочевого пузыря, его размерах, локализации.
- Компьютерная томография – применяется для уточнения диагноза и получения развернутой картины состояния мочевых путей.
- Цистоскопия – эндоскопическая диагностика, при которой через уретру в мочевой пузырь вводится катетер со встроенной камерой. Это позволяет осмотреть внутреннюю поверхность органа, увидеть просвет дивертикула, оценить его диаметр.
Наиболее ценная для планирования хирургической тактики информация поступает от цистоскопии. Этот метод позволяет найти расположение дивертикула место его сообщения с мочевым пузырем. КТ и УЗИ показывают его размеры, наличие и степень сращения с окружающими тканями.
В зависимости от полученных данных, планируется и ход операции. Если предусматривается общая анестезия, то требуется подготовка кишечника: легкая пища накануне и полное голодание с вечера перед процедурой, очистительная клизма утром. Обычно применяется спинномозговая анестезия. Она полностью лишает чувствительности нижнюю часть тела, но никак не влияет на сознание пациента.
Места проколов для лапароскопического удаления дивертикула мочевого пузыря
Сразу после удаления может потребоваться установка мочеточниковых катетеров на короткое время.
Выбор методики
Провести вмешательство можно двумя путями. Первый, традиционный, лапаротомический, предусматривает рассечение кожи, мышц и брюшины только лишь для того, чтобы получить доступ к мочевому пузырю. Такая методика характеризуется большой раной, значительной кровопотерей и долгим заживлением.
Другой путь – лапароскопия – более современный, прогрессивный и щадящий. Вместо разреза – проколы до 1 см в диаметре. Используются миниатюрные инструменты и ювелирная техника.
Высокий профессионализм врачей совершенствуется во время регулярных стажировок в передовых зарубежных клиниках. Поэтому хирурги клиники Биляка всегда предпочитают более эффективный и безопасный метод – лапароскопический.
Преимущества лапароскопии при удалении дивертикула мочевого пузыря
С тех пор, как хирурги стали отдавать предпочтение лапароскопическому доступу, пациент гораздо легче переносит вмешательства. В частности, если обнаружен дивертикул мочевого пузыря, оперативное лечение путем лапароскопии дает массу преимуществ:
- Минимальное повреждение тканей – благодаря отказу от большого разреза, не нарушается естественная целостность кожи и мышечных слоев.
- Отсутствие кровопотери – метод дает возможность провести удаление практически бескровно.
- Быстрота – вмешательство занимает гораздо меньше времени, чем при использовании классической полостной методики.
- Отсутствие риска осложнений – у пациента не образуются послеоперационные грыжи и спайки, не открываются кровотечения благодаря высокой точности выполнения манипуляций.
- Максимальная безопасность, отсутствие риска ошибки – достигается за счет видеоконтроля с помощью камеры с многократным увеличением, изображение с которой в реальном времени транслируется на мониторы высокой четкости.
- Исключение риска инфицирования – благодаря тому, что нет контакта с воздухом, перевязочным материалом, перчатками врачей.
- Сокращение послеоперационного периода – пациенту требуется меньше времени на пребывание в стационаре и полное восстановление, проколы заживают быстро.
- Эстетичность – после процедуры не остается больших шрамов, только едва заметные кружочки на коже от проколов.
Не удивительно, что персонал клиники Биляка отдает предпочтение именно этой методике. К открытому доступу здесь прибегают лишь в критических случаях.
Ход вмешательства
Традиционная хирургия предусматривает два общих варианта удаления дивертикула: с рассечением стенки мочевого пузыря (трансвезикальный способ) или без этого (экстравезикальный).
То же самое можно сделать, практически не причиняя вреда организму пациента. При помощи лапароскопических инструментов, дивертикул обнаруживают, находят его шейку. Затем, используя эндоножницы, отсекают выпячивание от мочевого пузыря. Капиллярное кровотечение останавливается термокоагуляцией.
Через образовавшееся отверстие внутренняя поверхность мочевого пузыря осматривается еще раз. Если других аномалий не обнаружено, место отсечения шейки дивертикула герметично ушивается безопасным шовным материалом. Отсеченный фрагмент извлекается из брюшной полости через один из проколов.
Этапы лапароскопического удаления дивертикула мочевого пузыря
Случается, что вовнутрь выпячивания впадает мочеточник. Тогда наши хирурги вмешательство совмещают с лапароскопической уретероцистонеостомией с использованием антирефлюксных методик, то есть проводят симультанную операцию.
По завершении манипуляций, рабочая область осматривается на предмет надежности гемостаза. Инструменты вынимаются, проколы закрываются лейкопластырными повязками или на них накладывается один-два шва.
После вмешательства устанавливается мочевыводящий катетер на несколько дней. При трансвезикальном варианте может устанавливаться дренаж в надлобковой области.
Восстановление после удаления дивертикула мочевого пузыря
В первые дни после процедуры пациент находится в стационаре, ему дают анальгетики и, при необходимости – антибиотики. Также в этот период выведение мочи осуществляется через уретральный катетер, который затем вынимают. Пока человек находится в больнице, медперсонал контролирует параметры мочи, артериальное давление, общее состояние организма.
Если доступ осуществлялся лапароскопическим методом, вставать можно в тот же день, понемногу есть дробными порциями. Выписка обычно осуществляется через 3 дня. После выписки, каждому предоставляются профилактические рекомендации.
Когда проведено удаление дивертикула мочевого пузыря, последствия и прогноз, обычно, благоприятны. Главное – соблюдать врачебные предписания, ускоряющие восстановление:
- отказаться от активных физических нагрузок, особенно связанных с поднятием тяжестей – силовых упражнений и прочих;
- исключить сексуальную активность на время реабилитационного периода;
- соблюдать комфортный режим сна и отдыха;
- пить много жидкости – чтобы внутренняя поверхность мочевого пузыря промывалась естественным путем;
- не ходить в сауну и баню;
- избегать купания в ванне, бассейнах, водоемах;
- контролировать рацион питания – отказаться от соленого, острого, копченого, жареного;
- не употреблять алкоголь;
- поддерживать места проколов в гигиеничном состоянии.
Также человеку нужно внимательно следить за процессом мочеиспускания. Важно контролировать, насколько регулярно проходит опорожнение, не приходится ли прикладывать для этого усилий. Также нужно, чтобы не было чувства, будто пузырь опустошен не полностью. Если возникла такая симптоматика, нужно немедленно обратиться к лечащему врачу.
В среднем, послеоперационный период длится 1 месяц, по истечении которого выше указанные ограничения снимаются. Также в это время следует наблюдаться у врача и контролировать процесс восстановления. Примерно через 1-2 недели после выписки проводится УЗИ, берутся анализы мочи и крови. Затем это повторяется по истечению срока реабилитации. В дальнейшем, человеку рекомендуется раз в полгода проходить обследование у врача-уролога.
Особенности лечения в клинике
Удаление дивертикула мочевого пузыря проводится с учетом индивидуальных особенностей пациента. Профессионализм врачей и первоклассное оборудование позволяют проводить вмешательства безопасно и с неизменным успехом. Хирурги клиники Биляка проходили стажировку в США и европейских странах, где овладели прогрессивными методиками лечения.
На весь период пребывания в стационаре, каждому пациенту обеспечивается питание. В меню – блюда из экологически чистых, органических продуктов. В клинике человек находится в отдельной палате гостиничного типа. Поэтому у него не возникает неприятных эмоций, связанных с больничной атмосферой. Она просто не чувствуется!
Но несмотря на непринужденную обстановку в клинике, каждому пациенту здесь уделяется максимум внимания. Организовывается индивидуальный сестринский пост реанимационного профиля. На все время стационарного режима предусматривается наблюдение профессионального и опытного врача.
Скорому восстановлению сил и здоровья помогают сеансы озонотерапии. Эта процедура запускает естественные процессы регенерации и ускоряет восстановление. Она способствует быстрому заживлению швов и нормализации процесса мочевыведения.
Стоимость процедуры: 25200 грн. В цену входит полное обеспечение пациента на протяжении стандартного периода пребывания в клинике, а именно:
- медикаментозное и хирургическое обеспечение;
- круглосуточное наблюдение врача;
- индивидуальный медсестринский пост;
- перевязки и все медсестринские манипуляции;
- пребывание в клинике;
- питание.
Обратите внимание! В других клиниках выше перечисленное не входит в цену операции, а оплачивается дополнительно, в связи с чем стоимость оперативного вмешательства значительно увеличивается. В доплату включают даже перевязки, инъекции, клизмы и т.д.
Источник
