Дистальная часть мочевого пузыря
Аномалии мочевого пузыря и мочеиспускательного канала
ИНФРАВЕЗИКАЛЬНАЯ ОБСТРУКЦИЯ У ДЕТЕЙ
Под собирательным термином инфравезикальной обструкции понимают препятствие оттоку мочи на уровне шейки мочевого пузыря или мочеиспускательного канала. Он включает в себя многочисленные аномалии и заболевания, основными из которых являются врожденная контрактура шейки мочевого пузыря, врожденные клапаны заднего отдела мочеиспускательного канала и гипертрофия семенного бугорка, врожденная облитерация мочеиспускательного канала.
Основным признаком инфравезикальной обструкции является затрудненное мочеиспускание, нередко регистрируемое со дня рождения, вплоть до полной задержки мочеиспускания с парадоксальной ишурией
При наличии обструкции в инфравезикальной области на первых этапах болезни регистрируется компенсаторная гипертрофия детрузора мочевого пузыря, в последующие сроки, при отсутствии лечебной помощи, констатируется его гипотония и в более поздние сроки атония. В этот период мочевой пузырь достигает больших размеров; для его опорожнения дети прибегают к надавливанию на пузырь. Вследствие возникшего патологического состояния в мочевом пузыре диагностируются дивертикулы, пузырно-мочеточниковый рефлюкс, хронический цистит и хронический пиелонефрит.
Врожденная контрактура шейки мочевого пузыря (болезнь Мариона). Заболевание наблюдают весьма редко. У мальчиков характеризуется развитием кольцевидной фиброзной ткани в подслизистом и мышечном слоях шейки. При гистологическом исследовании у детей старшего возраста наряду с фиброзом часто обнаруживают признаки хронического воспаления,
Симптоматика. Клиническая картина зависит от степени выраженности обструкции шейки и длительности заболевания (от незначительного затруднения мочеиспускания при отсутствии остаточной мочи и нарушении функции почек до задержки мочеиспускания по типу парадоксальной ишурии), развития пузырно-мочеточникового рефлюкса, уретерогидронефроза и почечной недостаточности.
Диагноз. Контрактуру шейки мочевого пузыря устанавливают на основании данных восходящей уретроцистографии и уретроцистоскопии. Урофлоуметрия в сочетании с цистоманомет-рией подтверждает наличие обструкции в области шейки и определяет функциональное состояние детрузора.
При уретроцистографии констатируется приподнятость дна и трабекулярность стенок мочевого пузыря, недостаточное контрастирование мочеиспускательного канала, при ццстоскопии – трабекулярность стенок пузыря, иногда определяется выпячивание задней стенки шейки, а у некоторых больных – гипертрофия межмочеточниковой складки.
Лечение. Применяются чреспузырные хирургические вмешательства – продольное рассечение шейки или У-образная пластика и трансуретральная резекция шейки пузыря. Последний вид оперативной коррекции наиболее распространен, так как высокоэффективен и малотравматичен.
Врожденные клапаны мочеиспускательного канала. Аномалия встречается относительно часто у мальчиков и представляет собой наличие перепонок (складок) в мочеиспускательном канале, обе стороны которых покрыты слизистой оболочкой.
Различают три типа клапанов уретры: I тип – клапан, имеющий чашеобразную форму (встречаются наиболее часто) и расположенный ниже семенного бугорка; II тип – воронкообразные клапаны (чаще множественные), идущие от семенного бугорка к шейке мочевого пузыря; III тип – клапаны в виде поперечной диафрагмы, расположенной выше или ниже семенного бугорка (рис. 56).
Несмотря на различные типы клапанов, клиническая симптоматика их проявлений однотипна и характеризуется теми же симптомами, что и при диагностировании врожденной контрактуры шейки мочевого пузыря. Иногда отмечается энурез и дневное недержание мочи.
Диагноз. В отличие от врожденной контрактуры шейки мочевого пузыря при клапанах уретры бужи, катетеры и цистоскопы свободно проходят в мочевой пузырь. При выведении головчатого бужа из пузыря в случае наличия клапана ощущается препятствие на уровне задней части уретры. При уретроскопии обнаруживаются клапаны на этом уровне.
На уретроцистограммах констатируется увеличение в размере мочевого пузыря и расширение задней части уретры в более поздние сроки – дивертикулы и пузырно-мочеточниковый реф-люкс.
При урофлоуметрии, профилометрии и цистоманометрии констатируется не только нарушение скорости мочеиспускания, но и локализация обструкции в области уретры.
Лечение. При наличии клапанов мочеиспускательного канала лечение оперативное – трансуретральная резекция.
Гипертрофия семенного бугорка. Врожденная аномалия характеризуется гиперплазией всех элементов семенного бугорка. Размер увеличенного семенного бугорка бывает различным; иногда он почти полностью обтурирует просвет мочеиспускательного канала.
Клиническая картина аналогична врожденной контрактуре шейки мочевого пузыря и клапанов уретры. У детей старшего возраста нередко в период микции регистрируется болезненная эрекция.
Диагноз. Устанавливается диагноз по результатам восходящей уретроцистографии: в области заднего отдела уретры выявляется дефект наполнения. При уретроскопии обнаруживается гипертрофированный семенной бугорок.
При катетеризации мочевого пузыря иногда ощущается препятствие в задней части уретры; нередко эта манипуляция сопровождается умеренным кровотечением.
Лечение. При гипертрофии семенного бугорка лечение заключается в его эндоуретральной резекции.
Врожденная облитерация мочеиспускательного канала. У мальчиков встречается крайне редко и всегда сочетается с другими аномалиями, часто несовместимыми с жизнью. При облитерации уретры моча иногда выделяется из незаращеиного урахуса или через врожденный пузырно-прямокишечный или пузырно-влага-лищный свищ.
Диагноз. Обычно диагноз устанавливается на основании отсутствия у новорожденного на протяжении первых 2 сут мочеиспускания и подтверждается невозможностью катетеризации мочевого пузыря.
Лечение. При врожденной облитерации мочеиспускательного канала проводится цистостомия, а при небольших зонах облитерации ее иссечение и сшивание участков уретры после их мобилизации.
Врожденные сужения мочеиспускательного канала. У мальчиков и девочек встречаются редко; чаще они локализуются в дис-тальном отделе. Основными симптомами врожденных сужений мочеиспускательного канала являются затрудненное и нередко учащенное мочеиспускание, энурез.
Диагноз. Устанавливается диагноз по данным уретрогра-фии (нисходящей и восходящей): в проксимальных отделах мочеиспускательный канал расширен. Такие признаки, как тра-бекулярность стенок мочевого пузыря, ложные дивертикулы, остаточная моча, выявляются только при резко выраженном стенозе.
Калибровка уретры у девочек бужами (от меньшего размера к большему соответственно возрасту девочки) позволяет только заподозрить стеноз, а не установить правильный диагноз, так как калибр уретры у них достаточно вариабелен.
Лечение. При нерезко выраженной обструкции лечение заключается в бужировании уретры. При стенозе дистального отдела мочеиспускательного канала показана меатотомия (рассечение наружного его отверстия). При этом в уретре на несколько дней оставляют катетер размера, соответствующего возрасту ребенка.
Прогноз при инфравезикальной обструкции, обусловленной различными аномалиями шейки и уретры, после восстановления пассажа мочи в первую очередь зависит от степени потери функции почек.
АНОМАЛИИ МОЧЕВОГО ПУЗЫРЯ
Агенезия (врожденное отсутствие мочевого пузыря). Крайне редкая аномалия, сочетающаяся обычно с пороками развития, несовместимыми с жизнью. Дети с этой аномалией, как правило, рождаются мертвыми или погибают в раннем возрасте.
Удвоение мочевого пузыря. Редкий порок развития характеризуется наличием двух изолированных половин мочевого пузыря, в каждую из которых открывается устье мочеточника. Соответственно обеим половинам пузыря имеется собственная шейка.
Полное удвоение пузыря сочетается с удвоением мочеиспускательного канала. При неполном удвоении имеется общая шейка и один мочеиспускательный канал. Иногда встречается неполная перегородка, разделяющая полость пузыря в сагиттальном или фронтальном направлении. Эта аномалия называется двухкамерным мочевым пузырем, она сопровождается нарушением опорожнения мочевого пузыря и развитием хронического воспаления. Лечение заключается в иссечении перегородки.
Дивертикул мочевого пузыря. Представляет собой мешковидное выпячивание стенки мочевого пузыря. Этот дефект у детей чаще бывает врожденным, реже приобретенным. Чаще отмечаются одиночные, реже множественные дивертикулы. В образовании врожденного дивертикула участвуют все слои стенки пузыря. Множественные дивертикулы в большинстве случаев ложные и представляют собой выпячивания слизистой оболочки между мышечными пучками детрузора и возникают при инфравезикаль-ной обструкции и спинальных формах нейрогеиного мочевого пузыря.
Обычно дивертикулы располагаются на заднебоковых стенках мочевого пузыря, в области устьев мочеточников, значительно реже – на верхушке и в области дна пузыря. Величина их различна. Иногда дивертикулы достигают размеров мочевого пузыря.
Наличие дивертикула приводит к застою в нем мочи (особенно при узкой шейке дивертикула), развитию цистита и пиелонефрита, камней пузыря. Иногда в полость дивертикула (при больших его размерах) открывается одно из устьев мочеточника. Нередко в этих случаях возникает нарушение замыкательной функции мочепузырно-мочеточникового соустья, в результате чего возникает пузырно-мочеточниковый рефлюкс с нарушением функции почек и атаками пиелонефрита.
Основные симптомы дивертикула мочевого пузыря – затруднение мочеиспускания, иногда полная его задержка, и мочеиспускание в два приема – сначала опорожняется мочевой пузырь, затем дивертикул.
Основную роль в диагностике дивертикула играют цистоскопия и цистография, которые позволяют выявить дополнительную полость, сообщающуюся с мочевым пузырем (рис. 54). Тень дивертикула наиболее четко определяется в косой или боковой проекции.
Лечение. При наличии истинного дивертикула лечение оперативное: трансвезикальная дивертикулэктомия. При расположении устья мочеточника в дивертикуле выполняется дивертикулэктомия и уретероцистоанастомоз по антирефлюксной методике. При ложных дивертикулах необходима ликвидация инфравези-кальной обструкции.
Экстрофия мочевого пузыря. Аномалия представляет собой врожденное отсутствие передней стенки мочевого пузыря (рис. 55), Отмечается у одного на 40 тыс. новорожденных. Мальчиков с экстрофией мочевого пузыря рождается в 2 раза больше, чем девочек. Это наиболее тяжелый вид порока развития нижних отделов мочевых путей.
Клиническая картина.
Для экстрофии весьма характерно, что в проекции расположения мочевого пузыря отсутствует передняя брюшная стенка и передняя стенка мочевого пузыря. Слизистая оболочка заднебоковых стенок ярко-красного цвета, выбухает в надлобковой области, легко кровоточит. При натужи-вании и крике больного стенка мочевого пузыря значительно выпячивается. С ростом ребенка констатируют метаплазию слизистой оболочки, ее рубцевание, иногда она покрывается папилло-матозными разрастаниями, Мочепузырный треугольник сохранен; в нижнем отделе задней стенки среди грубых гипертрофированных складок слизистой оболочки обнаруживаются устья мочеточников, открывающиеся наружу на вершине конусовидных возвышений. Вытекающая моча вызывает мацерацию кожи и ее рубцовые изменения. Пупок отсутствует или расположен на границе кожи и слизистой оболочки пузырной пластинки. Диаметр экстрофирован-ного мочевого пузыря в состоянии покоя у новорожденных и грудных детей колеблется в пределах 3-8 см. Расхождение костей лобкового симфиза (лонного сочленения) достигает 4-7 см, что отражается на походке больных – «утиная» походка.
Экстрофия всегда сопровождается пороком развития мочеиспускательного канала – тотальной эписпадией, часто паховой грыжей, крипторхизмом, выпадением слизистой оболочки прямой кишки, аномалиями верхних и нижних отделов мочевых путей, у девочек – удвоением влагалища, наличием двурогой матки и т. д. Уход за детьми с экстрофией мочевого пузыря крайне труден. Постоянный контакт слизистой оболочки пузыря с внешней средой, наличие пороков развития верхних отделов мочевых путей и т. д. – все это способствует быстрому развитию пиелонефрита.
Лечение. При экстрофии мочевого пузыря лечение только оперативное, оно должно выполняться в самые ранние сроки – от периода новорожденности до года. Способы операций делят на три группы: 1) реконструктивно-пластические операции, направленные на пластику передней стенки мочевого пузыря и брюшной стенки за счет местных тканей или использования различных пластических материалов; 2) пересадка изолированных мочеточников (чаще) или вместе с мочепузырным треугольником (реже) в сигмовидную кишку с созданием антирефлюксного механизма или без него (при условии нормальной функции анального сфинктера); 3) пересадка мочеточников в изолированный сегмент кишки. Первая группа операций выполняется у новорожденных и грудных детей первых месяцев жизни при наличии мочевого пузыря не менее 5 см по ширине и отсутствии выраженной недоношенности и тяжелых сопутствующих пороков развития. Операция сопровождается пересечением крыльев подвздошных костей для ушивания костей лобкового симфиза. У большинства детей этим видом операций не удается создать механизма удержания мочи.
Отведение мочи в сигмовидную кишку посредством пересадки изолированных мочеточников по антирефлюксной методике или треугольника пузыря позволяет ликвидировать неудержание мочи. В последние годы эти операции стали наиболее распространенными. При отсутствии сформированного антирефлюксного механизма у детей возникает частое обострение хронического пиелонефрита, калькулезный пиелонефрит, хроническая почечная недостаточность.
Изолированный мочевой пузырь создают из прямой кишки. Сигмовидную кишку после резекции низводят позади прямой и выводят кнутри от прямокишечного жома. Анальный сфинктер служит для удержания кала и мочи. В изолированную прямую кишку через 1,5-2 мес вторым этапом пересаживают оба мочеточника.
К сожалению, вследствие расслоения сфинктера прямой кишки у большого процента детей возникает недержание кала, а в случае рубцевания и сморщивания перегородки между прямой и сигмовидной кишкой создается единая клоака.
На сегодняшний день наиболее распространенными операциями при экстрофии мочевого пузыря остаются операции второй группы с обязательным выполнением антирефлюксной защиты.
При попадании мочи в кишечник и ее всасывании, особенно в первые месяцы после операции, может развиться гиперхлореми-ческий ацидоз, что требует коррекции водно-солевого равновесия. В течение 1,5-2 лет стенка сигмовидной кишки покрывается избыточно вырабатываемой слизью и теряет способность к всасыванию мочи, что значительно уменьшает опасность электролитных нарушений. Эти больные должны находиться под постоянным диспансерным наблюдением.
Источник

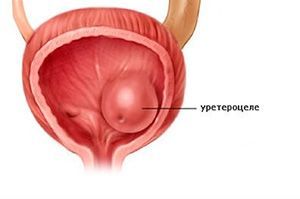
Уретероцеле – это специфическое заболевание мочевыводящих путей, которое проявляется в патологическом расширении дистального (внутрипузырного) отдела мочеточника. В пораженной области формируется киста, которая выдается в мочевой пузырь. Со временем развиваются и начинают усиливаться неприятные симптомы: расстройства мочеиспускания, боли в спине.
Особенность заболевания: киста деформирует мочевой пузырь и со временем может увеличиваться. Болезнь чаще поражает женщин, чем мужчин.
Для диагностики следует обратиться к урологу, потребуется пройти ряд инструментальных обследований. Лечение преимущественно хирургическое. Существует несколько современных и безопасных способов избавления от уретероцеле. Во время операции не только удаляют патологический участок, но и восстанавливают нормальную структуру мочеточника.
В ЦЭЛТ вы можете получить консультацию специалиста-уролога.
- Первичная консультация – 2 700
- Повторная консультация – 1 800
Записаться на прием
Классификация
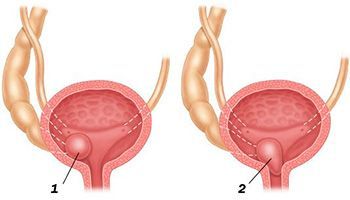
Киста дистального отдела мочеточника может быть одна. А иногда наблюдается двусторонняя патология, когда новообразования присутствуют сразу в обоих мочеточниках.
Выделяют три формы заболевания:
- Простая. Киста располагается в одном мочеточнике, других патологий мочевыводящих путей не наблюдается.
- Пролабирующая. Встречается только у женщин. Это выпадающая киста, проходящая через уретру и визуально заметная снаружи. В таком случае патологию можно обнаружить визуально как багровую слизистую.
- Эктопическая. Расположена в патологическом мочеточнике, который открывается не в мочевой пузырь, а в другие органы или заканчивается слепо.
Кроме того, различают первичное заболевание (врожденное), а также вторичное (его еще называют приобретенным).
Причины
Врожденная форма заболевания чаще всего развивается у женщин. Причиной становится сужение устья мочеточника.
Причины приобретенного заболевания более разнообразны:
- образование конкремента (мочевого камня) и его ущемление
- нарушение роста тканей стенок мочевого пузыря
- нарушение оттока жидкости из выделительной системы
- застой жидкости в почечной лоханке
Врожденная и приобретенная формы всегда сопровождаются нарушенным оттоком жидкости, повышенным давлением в мочеточнике. Это проводит к еще большему растяжению его стенок, что способствует выпадению кисты в мочевой пузырь. Как правило, внутри самой кисты находится жидкость, иногда – гнойное содержимое. Реже встречаются конкременты или кровь.
Несмотря на то, что первые симптомы кажутся безобидными, уретероцеле может привести к развитию опасных осложнений. Нарушенный отток мочи из почек повышает риск инфицирования. Изменение давления жидкости приводит к попаданию инфицированной мочи в почки. Возможно развитие хронических инфекций, пиелонефрита. При отсутствии своевременного лечения инфекционные и воспалительные осложнения могут привести к потере почки.
Симптомы
Основные характерные симптомы включают в себя болезненность в поясничном отделе, а также нарушение мочеиспускания и изменение цвета мочи. Если развивается большая киста, то пациент страдает от учащенных позывов к мочеиспусканию. При этом жидкость выделяется небольшими порциями. Так происходит из-за того, что вдающаяся в мочевой пузырь киста, занимает много места, а также может давить на стенки. Если уретероцеле перекрывает устье второго мочеточника, то симптомы гораздо более явные: полностью нарушается отток жидкости из почек, развивается состояние, которое называется гидронефроз. Возникают боли, похожие на почечные колики – они приступообразные, острые и сильные.
Обычно на самых первых этапах заболевание практически никак себя не проявляет. Симптомы появляются не сразу, и их интенсивность нарастает постепенно. В этом состоит коварство заболевания, которое прогрессирует при отсутствии четкой клинической картины.
Типичные симптомы уретероцеле:
- боли в области поясницы
- болезненность в области мочевого пузыря
- при закупорке мочевыводящих путей боль резкая, приступообразная
- наблюдаются нарушения мочеиспускания: позывы в туалет учащаются, но жидкости выделяется мало
- при хроническом течении (часто встречается при врожденном уретероцеле) пациенты страдают от частых инфекционных заболеваний: циститов, пиелонефритов
- изменяются цвет и запах мочи, в ней могут быть заметны кровь и гной
У женщин среди симптомов выделяют выпадение кисты. Выпадающая киста требует своевременного лечения. Если отложить операцию надолго, то уретероцеле может ущемиться, начнется некротизация тканей.
Чаще всего заболевание проявляется неспецифическим симптомами, не позволяющими сразу поставить диагноз: ноющие боли в спине и нарушение мочеиспускания характерны для разных заболеваний выделительной и половой систем. При симптомах уретероцеле следует незамедлительно обратиться к урологу.
Наши врачи

Врач-уролог, заведующий отделением урологии, кандидат медицинских наук
Стаж 34 года
Записаться на прием
Диагностика
Уретероцеле сложно выявить без специальных методов диагностики. Как правило, его диагностируют на основании жалоб пациента и в ходе расширенного урологического обследования. Для этого заболевания характерны нарушения в общем анализе мочи: обнаруживаются гной, повышенное количество эритроцитов и лейкоцитов. При микробиологическом и бактериологическом исследованиях определяют патологическую концентрацию патогенных бактерий – типичных возбудителей мочеполовых инфекций.
Наиболее часто применяется такой метод как УЗИ мочевого пузыря. Ультразвуковая диагностика позволяет увидеть патологию, точно определить локализацию, предсказать риск различных осложнений. УЗИ мочевого пузыря часто назначают совместно с УЗИ почек, это необходимо для того, чтобы вовремя выявить гидронефроз.
Такие методы лучевой диагностики, как рентгенологическая урография и цистография позволяют уточнить диагноз. Рентгенограмма позволяет выявить дефекты наполнения мочевого пузыря, а также обнаружить сопутствующие болезни трансформации органов выделения.
Обследованием, которое позволяет подтвердить диагноз в случае сомнений, считается цистоскопия – это эндоскопический осмотр. Уретероцеле выглядит как выпячивание в мочевой пузырь дистальной части мочеточника.
Лечение
Лечение исключительно хирургическое, консервативных методов коррекции не существует. Все операции по удалению уретероцеле делятся на две группы: реконструктивные и органоудаляющие. Перед хирургическим вмешательством требуется провести антибиотикотерапию, направленную на подавлении инфекционного процесса, который сопровождает уретероцеле.
Если диагностируют нарушение функции почки, то лечение может заключаться в резекции почки или нефрэктомии. Чаще всего удаляют небольшую часть почки с воссозданием уретероцистоанастомоза. Так называется соединение лоханки и верхнего отдела мочеточника для сохранения нормальной связи почки с мочевым пузырем.
Если почки сохраняют свою функциональную активность, то возможно проведение малотравматичной эндоскопической операции, в ходе которой рассекают кисту и формируют нормальное устье мочеточника.
Такие операции на органах выделительной системы относятся к категории сложных. Поэтому разумно начинать лечение как можно раньше – чем меньше киста, тем проще ее удалить.
Осложнения и профилактика
Самое частое осложнение – это развитие гидронефроза, при котором жидкость скапливается в лоханках почек. Второе по частоте – это выпадение уретероцеле. Повышается вероятность инфицирования, а также ущемления. Может развиться пиелонефрит. Уретероцеле повышает вероятность развития мочекаменной болезни. Длительное течение болезни может привести к хронической почечной недостаточности.
Профилактика заключается, во-первых, в своевременном и полном лечении инфекционных и воспалительных заболеваний всех органов мочеполовой системы. Антибиотикотерапия обязательно должна проводиться под контролем врача до тех пор, пока в анализах не перестанет выделяться возбудитель.
При появлении любых неприятных симптомов со стороны мочеполовой системы стоит сразу же обратиться к специалисту-урологу. В многопрофильной клинике ЦЭЛТ можно пройти полное обследование и начать лечение уретероцеле.
Наши услуги
Администрация АО “ЦЭЛТ” регулярно обновляет размещенный на сайте клиники прейскурант. Однако во избежание возможных недоразумений, просим вас уточнять стоимость услуг по телефону: +7 (495) 788 33 88
Источник
