Диффузные изменения в почках хронический цистит

Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Объясняя пациентам, что означает диффузные изменения почек, выявленные в ходе их ультразвукового сканирования (УЗИ), нефрологи и урологи говорят об эхографически визуализированных патологических отклонениях в тканях и отдельных структурах данного органа. Такие патоморфологические признаки имеются при многих почечных заболеваниях, а также болезнях, дающих нефрологические осложнения.
Поэтому полученная информация очень важна для правильной диагностики и адекватного лечения. [1]
Код по МКБ-10
N25-N29 Другие болезни почки и мочеточника
Причины диффузных изменений почек
Ключевые причины диффузных изменений паренхимы почек, интерстициальной ткани их стромы, коркового и медуллярного (мозгового) вещества, синусов, мальпигиевых пирамид или тубулярных (канальцевых) структур нефронов в преимущественном большинстве случаев связаны с нефрологическими заболеваниями:
- воспалением почек – нефритом (интерстициальным, хроническим тубулоинтерстициальным, диффузно-фибропластическим, волчаночным, саркоидозным или радиационным);
- хроническим пиелонефритом, в том числе, ксантогранулематозным;
- воспалением почечных клубочков – гломерулонефритом, который имеет несколько морфологических разновидностей;
- гломерулосклерозом (с образованием рубцов в почечных клубочках);
- нефропатиями - ишемической, обструктивной, уратной, IgA-нефропатией (болезнью Берже);
- кистозными болезнями почек;
- почечнокаменной болезнью (нефролитиазом);
- поражением почек при обменных заболеваниях, в частности, нефрокальцинозе – отложении в почечной паренхиме и канальцах кристаллического кальция при гиперкальциемии или оксалатно-кальциевой кристаллурии;
- новообразованиями почек (липомой, аденомой, аденокарциномой, гипернефромой, саркомой).
Подобные изменения наблюдаются при туберкулезе почек, при артериальной гипертонии (приводящей к реноваскулярной гипертензии и нефросклерозу), при диабетической нефропатии.
Выявленные при УЗИ диффузные изменения почек у детей – также результат патологических процессов, обусловленных нефрологическими, метаболическими или аутоиммунными заболеваниями. Подробнее в публикациях:
- Основные заболевания почек у детей
- Наследственный нефрит (синдром Альпорта) у детей
- Хронический гломерулонефрит у детей
- Наследственные и обменные нефропатии у детей
В случаях таких врожденных аномалий структуры паренхимы почки, как наследственный поликистоз (мультикистозная дисплазия почек) и губчатая почка, при неонатальном и младенческом гидронефрозе, при диффузном нефробластоматозе, а также при наследственных тубулопатиях (поражениях почечных канальцев) ультрасонография может показать имеющиеся диффузные изменения почек у новорожденного ребенка. [2]
Факторы риска
Факторы, которые могут увеличить риск хронического заболевания почек с их диффузными изменениями, включают:
- наследственную предрасположенность (наличие нефрологических заболеваний в семейном анамнезе);
- диабет;
- повышенное артериальное давление;
- ревматоидный артрит;
- подагру и нарушение азотистого обмена;
- системную красную волчанку (СКВ);
- системную склеродермию;
- миеломную болезнь;
- гепатит аутоиммунной этиологии;
- нарушения метаболизма белков – амилоидоз (типов АА и AL);
- геморрагический васкулит;
- гиперпаратиреоз;
- туберкулез;
- травмы почек с нарушением их структуры;
- инвазию личинками эхинококка;
- длительный прием некоторых лекарственных препаратов (обезболивающих, антибактериальных, нестероидных противовоспалительных, мочегонных);
- иммунный дефицит;
- курение, алкоголизм, наркоманию.
Патогенез
Такой патоморфологический признак, как диффузные изменения почек, фиксируется сонографией как факт, свидетельствующий о нарушениях, которые обусловливает патогенез конкретных заболеваний.
Например, при многих разновидностях нефрита или пиелонефрите механизм появления диффузных изменений состоит в инфильтрации клеток паренхимы и интерстициальной ткани почек лейкоцитарными моноцитами и тканевыми макрофагами (максимально активными в период воспаления) и последующей альтерацией в виде очаговой или сплошной трансформации функциональных клеток в фиброзную ткань. Также см. – Патогенез интерстициального нефрита
У больных волчанкой развивается нефрит с повреждением функциональных структур и сегментарным фиброзом тканей почек из-за воздействия на клеточные мембраны и базальные мембраны стенок почечных капилляров антифосфолипидных иммуноглобулинов человека (аутоантител). [3]
Дисфункция нефронов почки при гломерулосклерозе – результат усугубляющейся гипертрофии фильтрующих клубочков (гломерул).
В сложном биохимическом механизме спровоцированного диабетом повреждения почек, которое, как утверждает клиническая статистика, возникает у трети пациентов, главная роль отводится повышенному уровню сахара в крови (гипергликемии). Под действием избыточной глюкозы происходит активизация посттрансляционной модификации мембранных белков клеток почки, которые подвергаются гликозизированию с нарушением их структуры. А одновременная гиперактивность протеинкиназных ферментов, влияя на клеточный метаболизм, повышает токсичность свободных радикалов.
Диффузные изменения печени, поджелудочной железы и почек при амилоидозе объясняют внеклеточными фиброзными отложениями нерастворимого белка амилоида в тканях этих органов. В почках этот белок накапливает в фильтрующих структурах нефронов, из-за чего развивается нефротический синдром.
См. дополнительно – Патогенез хронической почечной недостаточности
Симптомы диффузных изменений почек
Могут ли пациенты ощущать симптомы диффузных изменений почек – как характерные проявления болезни или ее первые признаки?
Как уже отмечалось выше, данные патологические изменения выявляются в ходе инструментальной диагностики – при УЗИ почек и мочеточников, представляя собой диагностические показатели широкого спектра нефрологических заболеваний или почечных осложнений других болезней. Безусловно, диффузные изменения структуры обеих почек, изменение левой или правой почки – в зависимости от стадии патологического процесса и степени его тяжести – значительно снижают работоспособность органа. Но проявляется это симптоматикой конкретного заболевания. Подробнее читайте:
- Симптомы воспаления почек
- Симптомы интерстициального нефрита
- Симптомы пиелонефрита
- Симптомы хронического гломерулонефрита
Формы
По степени выраженности на УЗ-изображении хронические диффузные изменения почек, затрагивающие весь орган или его часть, могут быть слабовыраженными или нечеткими, также определяются умеренные и выраженные диффузные изменения паренхимы и других структур.
По словам нефрологов, часто диагностическое УЗИ – из-за недостаточной специфичности гиперэхогенных изображений – не дает конкретного результата, поэтому для его интерпретации необходима клиническая корреляция. Какие виды диффузных изменений могут быть визуализированы при конкретных заболеваниях почек?
Диффузные изменения паренхимы обеих почек – с увеличением или уменьшением ее толщины – могут быть при воспалении и развитии мочекаменной болезни; при нефросклерозе и проблемах с внутрипочечными сосудами; при врожденных аномалиях, системных, обменных и иммуноопосредованных заболеваниях.
В случаях ксантогранулематозного пиелонефрита, почечной паренхиматозной малакоплакии или лимфомы может быть одностороннее диффузное изменение левой почки или только правой.
Диффузные изменения синусов почек (почечных пазух с находящейся в них системой чашек и лоханок) могут свидетельствовать о пиелите и пиелонефрите (когда вследствие воспаления ткани синусов уплотняются), а также гидронефрозе (с дилатацией заполненных мочой чашечно-лоханочных структур). При фибролипоматозе в зоне синуса, при наличии кист, конкрементов или опухолей диффузные изменения затрагивают как чашечно-лоханочную систему, так и паренхиму почки. [4]
Диффузные изменения стромы почек (образованной соединительной тканью) чаще всего обнаруживаются в случаях ее лимфоидной и макрофагальной инфильтрации при острых и хронических воспалительных заболеваниях (интерстициальном и тубулоинтерстициальном нефрите, пиелонефрите), у пациентов с метаболическими нарушениями или из-за воздействия на организм вирусных или экзогенных химических токсинов. [5]
Диффузно-очаговые изменения почки характерны для нефросклероза, развивающегося вследствие нарушения оттока мочи, а также для хронического пиелонефрита с рубцовой альтерацией тканей и множественными очагами атрофии.
Диффузно-неоднородные изменения почек с увеличением их размеров могут иметь отношение к поликистозу и амилоидозу, а локализация таких изменений в паренхиме возможна при ренальных опухолях злокачественного характера.
Диффузные неспецифические изменения почек чаще сопутствуют их инфильтративным поражениям (инфильтрации клеток) воспалительной или опухолевой этиологии. Подобные изменения (при эпителиальных новообразованиях почечной паренхимы, почечно-клеточном или медуллярном раке, саркоме, лимфопролиферативных заболеваниях) могут увеличивать почку, но не имеют четкой границы между поражением и нормальной паренхимой. [6]
Осложнения и последствия
Внутренняя способность почек ограничена, так как образование новых нефронов невозможно. Потенциальные осложнения и последствия заболеваний, при которых происходят диффузные изменения структур и тканей почек, могут проявляться:
- задержкой жидкости в организме и тканевыми отеками;
- гиперкалиемией (повышением уровня калия в крови), влияющей на работу сердечно-сосудистой системы;
- нарушением канальцевой реабсорбции электролитов;
- развитием острого и хронического нефротического синдрома;
- прогрессирующим снижением скорости клубочковой фильтрации и ухудшением почечной функции;
- уремией и хронической почечной недостаточностью, требующей перитонеального диализа;
- уремической комой;
- необратимым повреждение почек – вплоть до терминальной стадии. [7]
Диагностика диффузных изменений почек
Ультразвуковое исследование – важнейшая и достаточно информативная часть исследования почек. Изменения их тканей и структур диффузного характера визуализируются на мониторе УЗ-аппарата по-разному: в виде анаэхогенных, эхопозитивных, гипо или гиперэхогенных образований, участков и областей. [8]
Оцениваемые специалистами ультразвуковой диагностики эхопризнаки диффузных изменений почек описываются с использование медицинской терминологии и рассчитаны на врачей, а не на пациентов. Больше информации в статьях:
- УЗИ признаки патологии почек и мочеточников
- Анаэхогенное образование в почке
Однако по результатам УЗИ почек определить причину их диффузных изменений невозможно. Поэтому проводится полная диагностика – с учетом анамнеза пациента и его жалоб, с использованием всех доступных на сегодняшний день методов. [9]
В первую очередь, необходимы лабораторные исследования: анализы крови на уровень креатинина и азота мочевины, на антитела к рецептору анти-фосфолипазы А2 (PLA2R);
общий и биохимический анализы мочи, суточный анализ мочи, на белок в моче, на наличие в ней бактерий, пробы на концентрирование мочи и др. [10]
При подозрении на онкологию и при идиопатических нефрологических заболеваниях требуется гистологическое исследование образца ткани, для получения которого выполняют пункционную биопсию почки.
Кроме УЗИ, инструментальная диагностика включает:
- рентгенографию;
- экскреторную урографию с контрастным веществом;
- пиелографию;
- сцинтиграфию;
- ультразвуковую допплерографию почек;
- компьютерную томографию почек;
- магнитно-резонансную томографию (МРТ) почек.
Дифференциальная диагностика
Многие болезни почек имеют неспецифичные (похожие) симптомы, и только дифференциальная диагностика – на основе полного обследования пациента и консультаций с другими специалистами – дает возможность поставить правильный диагноз.
Лечение диффузных изменений почек
Профилактика
Рекомендуемая экспертами профилактика заболеваний почек – лечение инфекций мочевыводящих путей, особенно хронической, а также УЗИ-мониторинг пациентов с хроническими нефрологическими патологиями.
Прогноз
При выявлении диффузных изменений почек прогноз их дальнейшего состояния может зависеть только от течения вызвавших их заболеваний, многие из которых быстро прогрессируют до функциональной недостаточности почек, а некоторые – при успешной терапии – способны к частичной ремиссии с рецидивами.
Источник
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Если инфицирование мочевого пузыря постоянно повторяется, то есть периодически отмечаются рецидивы его воспаления, может быть диагностирован хронический цистит, имеющий по МКБ-10 код – N30.1-N30.2.
Урологи считают: если воспаление мочевого пузыря случается либо не менее трех раз в течение года, либо дважды за полгода, то у пациента, скорее всего, хронический рецидивирующий цистит.
[1], [2], [3], [4], [5], [6]
Код по МКБ-10
N30.2 Другой хронический цистит
Эпидемиология
Каждый год с инфекциями мочевого пузыря и мочевыводящих путей, по данным WHO, сталкиваются почти 150 млн. человек. Например, в США ежегодно к урологам обращается примерно 8-10 млн. человек.
Как показывает клиническая статистика, хронические формы цистита чаще диагностируются у женщин 30-50 лет, но наиболее подвержены этому заболеванию женщины в постклимактерическом периоде – до 5% (среди жительниц Северной Америки – до 20%).
По данным экспертов International Urogynecological Association, половина всех женщин испытывают симптомы воспаления мочевого пузыря, и у 20-30% случаются рецидивы, то есть повторная инфекция.
Среди пожилых мужчин-европейцев хронический простатит и цистит встречается почти у четверти урологических пациентов.
Хронический цистит у ребенка чаще возникает в возрасте до двух лет; у мальчиков и юношей данная патология диагностируется в редких случаях. Подробнее в материале – Хронический цистит у детей
Причины хронического цистита
Преобладающие причины хронического цистита инфекционные. Например, когда обитающие в толстой кишке Escherichia coli (кишечная палочка) попадают в уретру и мигрируют в мочевой пузырь, они начинают там размножаться и вызывают воспаление. Кроме того, хронический бактериальный цистит может быть результатом персистентной инфекции, включая Enterobacter (E. cloacae и E. agglomerans), Proteus mirabilis, Klebsiella spр., Рseudomonas aeruginosa, Chlamydia trachomatis, Streptococcus faecalis, Staphylococcus saprophyticus.
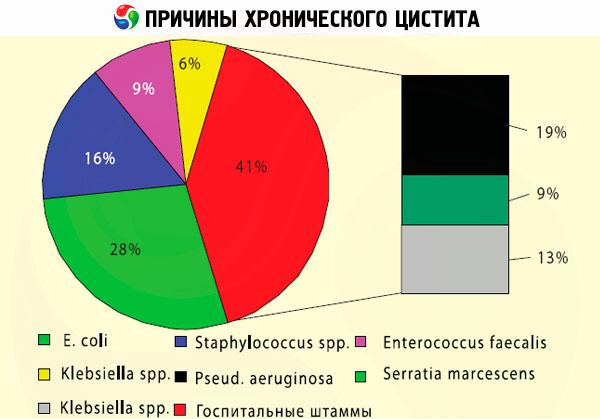
В связи с более короткой уретрой хронический цистит у женщин распространен гораздо шире, чем в мужской популяции. Нередко у женщин хроническое воспаление мочевого пузыря сочетается с бактериальным вагинозом. Также возможен цистит на фоне хронического уреаплазмоза – поражения мочеиспускательного канала, слизистых шейки матки или влагалища бактериями Ureaplasma urealyticum и Ureaplasma parvum. Показательно, что во всех случаях отмечается снижение уровня внутривлагалищной кислотности, что облегчает активизацию микроорганизмов. А физиологически обусловленная иммуносупрессия (подавляющая отторжение эмбриона) объясняет, почему бывают связаны хронический цистит и беременность. Данной теме посвящена отдельная публикация – Цистит во время беременности
Одной из причин хронического цистита у женщин, локализованного в области шейки мочевого пузыря, может быть нарушение трофики его слизистых тканей из-за плохого кровоснабжения, связанного с изменением положения вагины и/или матки после родов или при гинекологических патологиях.
Инфекция может быть нисходящей: при воспалительных процессах в почках она с мочой попадает в полость мочевого пузыря, что провоцирует одновременное течение таких урологических заболеваний, как хронический цистит и пиелонефрит.
Повторные инфекции мочевого пузыря – хронический цистит у мужчин – выявляется в десять раз реже, чем у женщин. Среди причин развития данной патологии лидируют инфекции, передающиеся половым путем, особенно хламидиоз, а также доброкачественное увеличение предстательной железы или ее воспаление – простатит. Хронический простатит и цистит обычно появляются у мужчин после 50-ти лет. Кроме того, инфекции часто развиваются сначала в мочеиспускательном канале (что может быть результатом частой установки катетеров), а затем поражают и мочевой пузырь, поэтому хронический уретрит и цистит связаны общим патогенезом. В любом случае, застой мочи при простатите или уретрите создает условия для хронического воспаления мочевого пузыря у мужчин.
Хроническая форма геморрагического цистита индуцируется лучевой или химиотерапией онкозаболеваний органов малого таза, но может быть следствием мочекаменной болезни или активизации полиомавируса (BKV и JCV).
[7], [8], [9], [10], [11], [12]
Факторы риска
К факторам риска развития хронически протекающего воспаления мочевого пузыря урологи относят:
- ослабление иммунитета;
- длительное лечение антибактериальными препаратами, подавляющими защитную облигатную микробиоту кишечника;
- хроническое воспаление почек (пиелит, пиелонефрит);
- гинекологические заболевания (вагинальные и цервикальные воспалительные процессы);
- изменения уровня гормонов у женщин в связи с беременностью и менопаузой;
- хроническую форму простатита, аденому предстательной железы у мужчин;
- камни мочевого пузыря или почек;
- наличие врожденных аномалий мочевыводящих путей или мочевого пузыря, которые мешают его полному опорожнению;
- метаболические заболевания, такие как диабет или мочекислый диатез;
- рубцы и дивертикулы в мочевом пузыре;
- любые урологические манипуляции и оперативные вмешательства (включая установку цистостомического дренажа);
- аутоиммунные заболевания в анамнезе;
- опухоли мочевого пузыря.
Пациенты, проходящие терапию с подавлением иммунной системы, подвержены риску геморрагического цистита из-за прямого воздействия цитотоксических противораковых препаратов или активации персистентной инфекции в органах мочевыделительной системы, в том числе мочевом пузыре.
Также известно, что приступы хронического цистита могут происходить при длительной гипотермии организма и частых сексуальных контактах.
[13], [14], [15], [16], [17], [18], [19]
Патогенез
Патогенез воспаления при поражении мочевого пузыря проникшей в его полость E. coli объясняется тем, что данная бактерия может связываться с гликолипидами клеточной мембраны и внедряться в клетки уротелия. Из-за размножения микроорганизма, сопровождаемого выделением токсинов, прекращается синтез белка, что приводит к разрушению клеток слизистой оболочки мочевого пузыря и развитию воспалительной реакции.
Хорошо изучен и патогенез цистита, связанного с уреаплазмой. Не вызывая симптомов, эти бактерии обитают внеклеточно в урогенитальном тракте сексуально активных женщин и мужчин и редко проникают в клетки, за исключением случаев иммуносупрессии. При ослаблении иммунитета U. urealyticum повреждают клетки слизистого эпителия, вызывая их морфологические изменения и повышение активности провоспалительных цитокинов, лейкоцитов и простагландинов, а также экспрессию фактора некроза опухолей (TNF-α).
Гипотезы относительно этиологии и патогенеза редкого инкрустирующего хронического цистита противоречивы, но наиболее популярные из них предполагают причастность грамположительной палочки Corynebacterium urealyticum. Эта комменсальная бактерия кожи с сильной уреазной активностью расщепляет мочевину, создавая в мочевом пузыре щелочную среду, благоприятную для осаждения на его слизистой неорганических солей (кристаллов струвита и фосфата кальция).
Определена роль снижения выработки эстрогена в патофизиологии инфекций мочевых путей и хронического цистита у женщин старшей возрастной категории. Женский половой гормон стимулирует пролиферацию клеток Lactobacilllus во влагалищном эпителии, а лактобациллы снижают pH и препятствует микробному обсеменению влагалища. Кроме того, при отсутствии эстрогена уменьшается объем влагалищных мышц и эластичность связок, поддерживающих дно матки, а пролапс внутренних половых органов вызывает сдавливание мочевого пузыря и застой мочи.
[20], [21], [22], [23], [24], [25], [26], [27], [28]
Симптомы хронического цистита
По словам урологов, то, как часто или насколько сильно проявляются симптомы хронического цистита, зависит от целого ряда факторов. Но первые признаки в 80% случаев связаны с учащением мочеиспусканий (поллакиурией) и малыми объемами выделяемой мочи при каждой микции.
Как правило, течение хронического цистита проходит в несколько стадий, но некоторые виды данной болезни протекают непрерывно.
Инфекция обычно проявляется постепенным началом воспалительного процесса и ухудшением в течение месяцев – с одним или несколькими симптомами, в том числе:
- дискомфортными ощущениями в мочевом пузыре;
- императивными позывами к мочеиспусканию (как днем, так и ночью);
- болью и жжением при мочеиспускании;
- спазмами мочевого пузыря;
- лихорадкой.
По клиническим наблюдениям, у 60% пациентов в стадии обострения бывают тянущие боли при хроническом цистите, ощущаемые внизу живота (над лобковой костью), в промежности и тазу, у женщин – также в области матки и придатков. Еще один симптом – диспареуния, то есть секс при хроническом цистите может быть болезненным для женщин.
Резкое похолодание, а также сезон с поздней осени до ранней весны – основное время, когда может произойти обострение хронического цистита. Причем, как выяснилось, хронический бактериальный цистит в 90% случаев обостряется в связи с новой инфекцией, возникающей после перерыва более чем через две недели после предыдущего воспаления.
После стадии стихания, когда значительно уменьшается интенсивность симптомов, бывают бессимптомные периоды, воспринимаемые как ремиссия хронического цистита, после которой через какое-то время снова наступает рецидив.
У большинства пациентов моча при хроническом цистите мутная, и анализы указывают на выраженную бактериурию. У некоторых может быть примесь гноя в моче или наличие в ней крови (гематурия).
[29], [30], [31]
Формы
В первую очередь, разделяют хронический бактериальный цистит и намного более редкий небактериальный.
Определяя хронический латентный цистит, то есть не проявляющий себя явной симптоматикой, имеют в виду скрытые, то есть латентные периоды, которыми отличается течение хронического цистита у многих пациентов.
При наличии крови в выделяемой моче определяют хронический геморрагический цистит. В случаях локализации воспалительного процесса в шейке мочевого пузыря (cervix vesicae) – области его сужения и перехода в мочеиспускательный канал – диагностируется хронический шеечный цистит мочевого пузыря у женщин и мужчин.
В зависимости от морфологических особенностей повреждения тканей внутренней оболочки мочевого пузыря, выявляемых при цистоскопии, различаются следующие виды данного заболевания:
- хронический катаральный цистит (поверхностный, затрагивающий верхние слои слизистого эпителия; сопровождается экссудацией).
- хронический фолликулярный цистит – редкое неспецифическое воспаление мочевого пузыря неопределенной этиологии; характеризуется наличием в его слизистой оболочке инфильтратов лимфоидной фолликулярной ткани. Обычно патологические изменения с отеком и гиперемией локализованы в базальной мембране тригональной зоны (мочепузырного треугольника) или у основания мочевого пузыря.
- хронический кистозный цистит – редкая форма заболевания с образованиями (так называемыми гнездами Брунна), которые вырастают в базальную мембрану (lamina propria) слизистой мочевого пузыря и в уротелии стенки мочевого пузыря трансформируются в кистозные полости (часто с жидким содержимым).
- хронический полипозный цистит также относится к редким формам неспецифической реакции слизистой с полиповидными поражениями и отечностью. В 75% случаев выявляется у мужчин при частой катетеризации мочевого пузыря.
- хронический буллезный цистит – обратимое воспаление с обширным подслизистым отеком мочевого пузыря, имитирующим опухолевые образования. Вариант полипозного цистита, но с более крупными поражениями. Может иметь асимптоматическую форму, но возможны и острые приступы хронического цистита.
- хронический гранулярный цистит – диффузное воспаление слизистой мочевого пузыря с множественными мелкоочаговыми инфильтратами в виде гранул.
Некоторые специалисты выделяют хронический гландулярный цистит, поражающий lamina propria с образованиями из столбчатых клеток эпителия, а также хронический железистый цистит (также называемый кишечной метаплазией), который имеет вид папиллярных образований из клеток, схожих с кишечным эпителием, и локализуется в области шейки мочевого пузыря и тригональной зоне.
В клинической урологии выделяется хронический интерстициальный цистит или синдром болезненного мочевого пузыря. Его этиологии, патогенезу, симптоматике и методам лечения посвящена публикация – Интерстициальный цистит.
[32], [33], [34], [35], [36]
Осложнения и последствия
Хроническое заболевание, в том числе урологическое, всегда имеет определенные последствия и осложнения.
Чем опасен хронический цистит? Поражением глубоких слоев стенки мочевого пузыря и ее деформацией, приводящей к уменьшению вместимости пузыря и его частичной дисфункции. Как следствие, появляются проблемы с выведением мочи – вплоть до энуреза.
Инфекция может распространиться на органы малого таза; у женщин это чревато нарушением месячного цикла и воспалением репродуктивных органов, поэтому они часто спрашивают, можно ли забеременеть при хроническом цистите. Действительно, проблемы могут возникнуть, если воспалительный процесс затронул придатки и/или матку.
Кроме того, возможные осложнения хронического цистита включают ток мочи в обратном направлении (везико-уретеральный рефлюкс), пиелит, пиелонефрит.
Не исключается угроза обструкции устья мочеточника сгустком крови при хроническом геморрагическом цистите (с разрывом мочевого пузыря) или уретры – при хроническом буллезном цистите (когда воспалительный очаг находится в тригональной или периуретральной зонах мочевого пузыря).
У пациентов с хроническим полипозным циститом повышен риск развития опухолей мочевого пузыря (уротелиальной карциномы).
[37], [38], [39], [40], [41], [42], [43], [44]
Диагностика хронического цистита
Для лабораторных исследований сдаются анализы:
- общий анализ крови;
- анализ крови на ЗППП;
- общий анализ мочи;
- анализы мочи на содержание лейкоцитов, эритроцитов, белка;
- посев мочи на бактерии.
Проводится инструментальная диагностика:
- контрастная цистография (рентген мочевого пузыря);
- визуализация мочевого пузыря и мочевого тракта путем ультразвукового сканирования; хронический цистит на УЗИ – детально см. УЗИ мочевого пузыря
- микционная цистоуретрография (рентгенологическое исследование во время мочеиспускания);
- цистоскопия с биопсией (эндоскопическое исследование проводят исключительно в стадии ремиссии заболевания).
[45], [46], [47], [48], [49], [50]
Дифференциальная диагностика
Только дифференциальная диагностика может исключить все патологии, при которых отмечается нарушение мочеиспускания. Например, ошибочно диагностируются как инфекция мочевого пузыря гиперактивный мочевой пузырь, хронический простатит, уретрит или боли в области таза при эндометриозе.
Хронический рецидивирующий цистит также может быть признаком рака мочевого пузыря, особенно у пожилых пациентов с гематурией и инфекцией мочевыводящих путей (поэтому и требуется биопсия).
Лечение хронического цистита
Об эффективных схемах лечения хронического цистита читайте в этой статье.
Профилактика
Предотвращение инфекции мочевого пузыря не всегда возможно. Что можно делать, чтобы минизировать риск? Урологи советуют:
- пить больше воды;
- соблюдать гигиену (общую и интимную);
- не носить тесного белья;
- увеличить количество овощей и фруктов в рационе. Это даст организму больше витаминов, повышающих иммунитет, а кишечнику – больше волокон, способствующих работе полезных лактобацилл, которые подавляют рост патогенных микроорганизмов;
- ежедневно делать хотя бы 10-минутную заряду;
- не курить и не злоупотреблять спиртным.
[51], [52], [53], [54], [55], [56], [57]
Прогноз
Сложно давать прогноз развития хронических форм заболеваний, и хронический цистит тому доказательство. Есть виды воспалений, которые трудно излечить, поскольку они связаны с другими патологиями.
[58], [59], [60], [61], [62]
Источник
