Диагностика мочевого пузыря у детей
Нейрогенный мочевой пузырь у детей — это патологическое состояние, сопровождающееся расстройствами мочеиспускания. Какие болезни провоцируют его возникновение? К какому врачу обращаться, если у ребенка не полностью опорожняется пузырь? Какие разновидности заболевания выделяют детские врачи? Как лечить дисфункцию мочевого пузыря? Что делать при экстрофии?
Нейрогенный мочевой пузырь: что это такое?
Нейрогенный мочевой пузырь у ребенка — это патология, связана с расстройствами нервной регуляции мочевого пузыря, вследствие чего происходит нарушение накопления мочи и ее выхода. Заболевание никаким образом не угрожает жизни ребенка. При этом малыш может страдать недержанием или задержкой мочи, что часто отрицательно сказываются на социальной адаптации к детскому коллективу и взаимоотношениях со сверстниками.
Процесс мочеиспускания в норме делится на две фазы — наполнения и опорожнения. Сначала мочевой пузырь наполняется до определенного уровня, сфинктер при этом сжат и не позволяет моче выходить, а мышечная стенка, которая называется детрузор, наоборот, расслаблена. Во второй фазе происходит поступление сигнала от нервной системы к детрузору, человек при этом чувствует позывы к мочеиспусканию. Во время этого процесса детрузор сокращается, сфинктер расслабляется, позволяя моче выйти.
У новорожденных малышей и детей первого года жизни процесс мочеиспускания происходит непроизвольно. После года этот безусловный рефлекс становится более сложным, поскольку позывы к мочеиспусканию начинают регулироваться нервными центрами. К 3-4 годам, когда ребенка отправляют в садик, он уже должен уметь контролировать процесс мочеиспускания. Если у малыша в этом возрасте диагностировали нейрогенный мочевой пузырь, он не сможет этому научиться, поэтому родителям не стоит ругать его за это.
Патология развивается на фоне нарушения нервной регуляции, при котором происходит несогласованность взаимодействия нервной системы и мочевого пузыря на одном из уровней — периферическом, спинальном, корковом. Органические поражения центральной нервной системы возникают вследствие таких патологий:
- высокой эстрогенной насыщенности, которой страдают девочки;
- пороков головного и спинного мозга на фоне родовых травм, ДЦП, спинномозговой грыжи, черепно-мозговой или спинальной травм;
- врожденных пороков мочевого пузыря, например экстрофии;
- добро- и злокачественных опухолей;
- воспалительных процессов в мочевом пузыре;
- ВИЧ-инфекции;
- дисфункции вегетативной нервной системы;
- слабого рефлекса, который регулирует процесс мочеиспускания.
Разновидности патологии
В педиатрии используется несколько критериев для классификации дисфункции мочевого пузыря в детском возрасте. Это степень тяжести, характер изменений, приспособленность детрузора к нарастающему объему мочи. Все разновидности патологии и их основные характеристики представлены в таблице.
| Критерий для классификации | Форма заболевания | Описание |
| 1.Степень тяжести | Легкая | Частые позывы в дневное время, в стрессовых ситуациях и ночью у ребенка наблюдается недержание мочи. |
| Умеренная | Моча не накапливается в мочевом пузыре, она сразу же выходит из организма. Позывы при этом настолько сильные, что ребенок совсем не может их терпеть. | |
| Тяжелая | Сопровождается дневным и ночным энурезом, при этом у малыша часто развиваются острые воспалительные процессы в мочевом пузыре. | |
| 2. Характер изменений пузырного рефлекса | Гипорефлекторная | Фаза наполнения удлиняется, вследствие чего позывы к мочеиспусканию возникают крайне редко — только в случае сильного переполнения мочевого пузыря, превышающего возрастную норму. На этом фоне пузырь растягивается до значительных размеров. Причина развития патологии заключается в неврологическом нарушении в крестцовой области. |
| Гиперрефлекторная | Происходит нарушение фазы наполнения — моча не удерживается в мочевом пузыре. Проявлениями гиперрефлекторной формы будут частые позывы, недержание. Возникает на фоне расстройств центральной нервной системы. | |
| Арефлекторная | Непроизвольное и неосознанное мочеиспускание из-за отсутствия рефлекса. | |
| 3.Приспособленность к объему мочи | Адаптированная | Детрузор нормально реагирует на повышение внутрипузырного давления в первой фазе. |
| Неадаптированная | Детрузор сокращается при минимальном накоплении мочи, вследствие чего у пациентов отмечается недержание, частые позывы в туалет. |
Симптомы патологии
Клинические проявления нейрогенного мочевого пузыря у детей определяются степенью тяжести протекания болезни, а также характером изменения пузырного рефлекса.
Нейрогенная гиперактивность, к которой склонны младшие дети, сопровождается следующими признаками:
- сильные и учащенные (более 8 раз за сутки) позывы к мочеиспусканию днем;
- маленькие порции мочи;
- энурез в условиях стресса и по ночам;
- неполное накопление мочи.
Стрессовое недержание мочи характерно для девочек в пубертатном возрасте. Частичный или полный самопроизвольный выход мочи отмечается также при физических нагрузках и смехе. К ночному энурезу больше склонны мальчики. При постуральном нейрогенном мочевом пузыре недержание наблюдается при смене положения — из горизонтального в вертикальное.
Гипоактивность мочевого пузыря сопровождается абсолютно другими симптомами. К их числу можно отнести:
- редкие позывы в туалет;
- тяж в мочевом пузыре;
- увеличенный объем мочи, не соответствующий возрастной норме;
- ощущение неполного опорожнения.
Методы диагностики
Если родители стали замечать у ребенка расстройства мочеиспускания, им необходимо немедленно обратиться к педиатру, который должен назначить малышу комплексное обследование у детского уролога, нефролога, психиатра и невропатолога. Для подтверждения диагноза врач обязан собрать анамнез, изучить мочевой дневник пациента, в который вносятся данные о количестве выпитой жидкости, частоте и объеме мочеиспускания, а также оценить результаты лабораторных и инструментальных диагностических мероприятий. К их числу относятся:
- общий и биохимический анализ крови;
- исследование мочи — общий анализ, проба Зимницкого, анализ по Нечипоренко, бактериологическая диагностика;
- УЗИ почек и мочевого пузыря;
- цистометрия;
- рентгенография, магнитно-резонансная и компьютерная томография органов брюшной полости, головного мозга и позвоночника.
Лечение нейрогенного мочевого пузыря у детей
Своевременное обращение к врачу — залог быстрого выздоровления без риска возникновения осложнений в будущем. Лечение нейрогенного мочевого пузыря у детей требует комплексного подхода. Составляющими эффективной комплексной терапии являются медикаментозное лечение, физио- и психотерапия, ЛФК. В случае крайней необходимости врачи прибегают к оперативному вмешательству.
Физиотерапия и ЛФК
Детям с таким диагнозом врачи сразу рекомендуют соблюдать режим дня, больше спать, чаще прогуливаться на свежем воздухе. Пациентам назначают безопасные и полезные курсы физиотерапии, которые могут включать электрофорез, магнитотерапию, электростимуляцию мочевого пузыря, лазерную терапию, тепловые процедуры, например, с использованием парафина, а также ультразвук.
Лечение нейрогенного мочевого пузыря включает и регулярное прохождение курсов ЛФК. Во время занятий упор обычно делается на следующих упражнениях:
- напряжении мышц таза по направлению вверх вовнутрь при расположении ног на ширине плеч, а рук — на мышцах ягодиц;
- напряжении и расслаблении мышц тазового дна в положении лежа на животе.
Медикаментозное лечение нейрогенного мочевого пузыря у детей
Медикаментозная терапия — основа комплексного лечения нейрогенного мочевого пузыря у детей. Пациентам с таким диагнозом обычно назначают следующие лекарственные средства:
- м-холиноблокторы для нормализации работы центральной нервной системы — Атропин, детям старше 5 лет разрешается употребление Оксибутинин;
- антидепрессанты — Мелипрамин, Имипрамин;
- антагнонисты Кальция — Теродилин, Нифедипин;
- гормональные препараты — Индометацин, Десмопрессин;
- аминокислоты — Глицин, Глутаминовая кислота;
- ноотропы — Пикамилон, Пантогам;
- фитопрепараты — настойку пустырника или валерианы;
- иммуномодуляторы — Левамизол;
- холиномиметики для нормализации работы биохимических систем организма — Ацеклидин, Дистигмина бромид, Галантамин.
Психотерапевтическое лечение
Психотерапия необходима пациенту с любой формой нейрогенного мочевого пузыря, особенно, когда речь идет о психогенной причине развития заболевания. На сегодняшний день особой популярностью пользуется музыкотерапия. Врачи советуют родителям как можно чаще включать своему чаду классическую музыку, особенно Моцарта. Сеансы психотерапевтического лечения обычно проводятся вместе с родителями, которым нужно растолковать, как правильно себя вести с детьми с таким диагнозом.
Хирургическое вмешательство
Врачи могут настаивать на операции в двух случаях — когда заболевание перетекает в тяжелую форму, или когда его причиной являются межпозвоночная грыжа, опухоль или врожденная урологическая патология, например экстрофия.
К хирургическому вмешательству следует прибегать только в том случае, когда консервативные способы терапии не оказывают желаемого результата. Эти операции, как правило, проводятся при помощи эндоскопа. Врач при этом может выполнять одно из нижеприведенных действий:
- имплантация коллагена в мочеточник для повышения его эластичности;
- резекция шейки мочевого пузыря;
- вмешательство в работу нервных ганглий, которые регулируют процесс мочеиспускания;
- увеличение размера и объема пузыря с помощью цистопластики.
Прогноз и профилактика
Профилактика нейрогенного мочевого пузыря включает предупреждение развития урологических и неврологических болезней и незамедлительное обращение к врачу в случае возникновения тревожных симптомов. При своевременном лечении прогноз врачей будет благоприятным. Пациентов с этим диагнозом ставят на учет к урологу. Это означает, что родители должны регулярно приводить малыша на осмотр к детскому специалисту, следить за частотой, объемом мочеиспускания и единожды в 3 месяца отвозить мочу ребенка на анализ.
Врач-педиатр, врач аллерголог-иммунолог, окончила Самарский государственный медицинский университет по специальности «Педиатрия». Подробнее »
Источник
Методы обследования при инфекции мочевых путей у детей
Первоочередная задача методов визуализации — обнаружить нарушения, предрасполагающие к развитию инфекции мочевых путей или препятствующие ее лечению. К ним относятся пузырно-мочеточниковый рефлюкс, расстройства мочеиспускания, частичная обструкция лоханочно-мочеточникового сегмента и кистозные болезни почек. С помощью методов визуализации можно также наблюдать за ростом почки и выявлять нефросклероз.
Сохраняются противоречивые мнения относительно того, какие группы детей, с помощью каких методов исследования и когда обследовать.
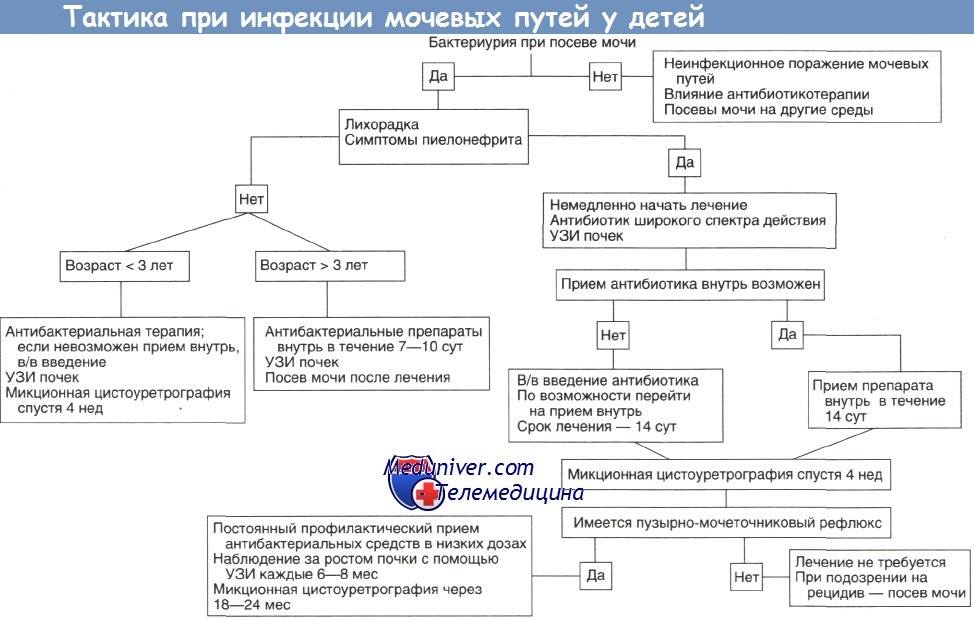
Длительное время большинство специалистов считали визуализацию необходимой во всех случаях впервые диагностированной инфекции мочевых путей. В настоящее время рекомендуется более избирательный подход:
1. УЗИ показано всем, чтобы оценить степень вовлеченности в патологический процесс мочевых путей.
2. Микционная цистоуретрография показана всем детям в возрасте до 3 лет и во всех случаях подозрения на пиелонефрит.
3. Следует отказаться от дальнейшего обследования с помощью методов визуализации у детей старше 3 лет, если при УЗИ были выявлены лишь минимальные патологические изменения, тем более — в их отсутствие.
У детей грудного и младшего возраста с инфекцией мочевых путей визуализация обязательна. Во-первых, у таких больных частота пузыр-но-мочеточникового рефлюкса составляет 35—50% (70% у детей до 1 года). Во-вторых, нефросклероз как осложнение инфекции наиболее часто развивается у больных 2—4 лет. В-третьих, симптомы зачастую настолько стерты, что без визуализации дифференциальная диагностика инфекции верхних и нижних мочевых путей невозможна.
Прежде всего необходимо решить, к какому методу визуализации прибегнуть.
Цистоскопия позволяет непосредственно увидеть мочеиспускательный канал, мочевой пузырь и устья мочеточников. Ее недостатком является инвазивность (выполнение у детей обычно требует общей анестезии). Она имеет незначительное преимущество перед цистографией у детей с инфекциями мочевых путей. Возможность развития стеноза мочеиспускательного канала у девочек с рецидивирующим циститом весьма спорна, и цистоскопию для его исключения выполнять не следует.
УЗИ повсеместно пришло на смену экскреторной урографии. УЗИ почек и мочевого пузыря просто и легко выполнимо. Метод безболезненный, не связан с ионизирующим излучением. Он позволяет получить четкие изображения, несущие сведения о размере, форме, положении, структуре почек, толщине стенок, вместимости мочевого пузыря и об объеме остаточной мочи. Эхогенность почки может быть изменена в результате как диффузного (при пиелонефрите), так и очагового (при очаговом бактериальном нефрите) воспаления.
С помощью УЗИ невозможно оценить функцию почек, достоверно подтвердить или исключить пузырно-мочеточниковый рефлюкс, а нефросклероз можно обнаружить лишь на далеко зашедших стадиях. Метод позволяет следить за ростом почки, проводя повторные обследования.
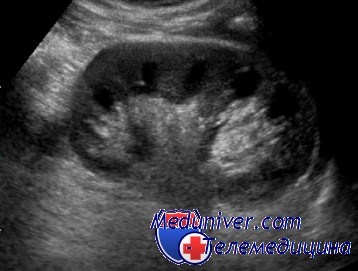
УЗИ почки
Оценка роста почки — важный компонент длительного наблюдения у детей грудного и младшего возраста с пузырно-мочеточниковым рефлюксом. Цветное допплеровское исследование позволяет оценить выраженность пузырно-мочеточникового рефлюкса, не прибегая к катетеризации и облучению. Неудобством при УЗИ мочевого пузыря является необходимость задерживать мочеиспускание.
Сцинтиграфия почек с 99mТс-димеркаптосукцинатом позволяет выявить как структурные, так и функциональные нарушения. 99mТс-димеркаптосукцинат преимущественно захватывается клетками канальцев из перитубулярных капилляров, поэтому холодные очаги соответствуют участкам нарушенной функции почечных канальцев или сниженного кровотока, что как раз и происходит в участках нефросклероза или острой инфекции паренхимы. Поскольку, с одной стороны, в опытах на животных выявлено очень хорошее соответствие между данными сцинтиграфии и наличием инфекции, а с другой — не существует других столь же информативных исследований, многие предлагают рассматривать сцинтиграфию в качестве эталонного метода для выявления очага инфекции у детей и обязательно проводить ее в случаях, когда инфекция сопровождается лихорадкой.
К сожалению, в острую фазу инфекции часты сомнительные, ложноположительные и ложноотрицательные результаты.
Недостаточные чувствительность (50— 85%) и специфичность (45—90%), дороговизна и лучевая нагрузка на корковое вещество почки ограничивают применение метода. В то же время при определенных обстоятельствах сцинтиграфия может быть полезна для диагностики нефросклероза.
При микционной цистоуретрографии катетеризируют мочевой пузырь и туго наполняют его рентгеноконтрастным веществом. Помимо первоочередной задачи — выявить или исключить пузырно-мочеточниковый рефлюкс и оценить его степень — это исследование позволяет получить информацию о строении, вместимости и функционировании мочевого пузыря. В фазу мочеиспускания можно определить наличие остаточной мочи, а у мальчиков — обнаружить клапаны задней части мочеиспускательного канала. Недостатками метода являются его инвазивность, облучение рентгеновскими лучами, риск аллергических реакций и ятрогенного инфицирования мочевых путей.
Изотопная микционная цистоуретрография сопряжена с меньшим облучением половых желез, так как не требует рентгеноскопии, и ее чувствительность при определении рефлюкса даже малых степеней не меньше; в то же время при ней хуже визуализируются мочевой пузырь и мочеиспускательный канал. Поэтому представляется логичным сначала проводить рентгеноконтрастную микционную цистоуретрографию, а для повторных исследований, при наличии показаний, — изотопную; это позволит, с одной стороны, снизить лучевую нагрузку, с другой — подробно осмотреть нижние мочевые пути.
КТ почек по информативности почти не превосходит хорошо выполненное УЗИ, но может быть полезной в редких случаях подозрения на абсцесс почки или паранефрит.
Чем в более раннем возрасте развивается инфекция мочевых путей, тем выше вероятность аномалий развития почек и мочевых путей. Следовательно, если инфекция мочевых путей возникает у ребенка младшего возраста, следует безотлагательно выполнить УЗИ, потому что в инфицированной почке с нарушенным оттоком мочи чрезвычайно высок риск необратимых изменений (пионефроза). У старших детей, особенно лечащихся амбулаторно, УЗИ может быть отсрочено, если только инфекция мочевых путей не сопровождается лихорадкой.
Сцинтиграфию с 99mТс-димеркаптосукцинатом в остром периоде следует выполнять только тогда, когда требуется выявить инфекцию паренхимы; если же цель исследования — выявить нефросклероз, то его лучше отложить на 6—24 мес. Лучший срок для микционной цистоуретрографии до сих пор не определен. Инфекция мочевых путей может нарушить перистальтику мочеточников и привести к преходящему расширению их отдельных участков или к пузырно-мочеточниковому рефлюксу, поэтому, для того чтобы не поставить ошибочный диагноз постоянного пузырно-мочеточникового рефлюкса, микционную цистоуретрографию обычно откладывают до тех пор (на 4—8 нед), пока не будет вылечена острая инфекция и не разрешится воспаление.
Всем больным выполняют посев мочи, а поскольку и забор материала для посева, и микционная цистоуретрография требуют катетеризации мочевого пузыря, их можно провести одновременно. Впрочем, объективных данных, позволяющих сделать рекомендации относительно сроков проведения микционной цистоуретрографии, пока нет.
– Также рекомендуем “Пузырно-мочеточниковый рефлюкс у детей – причины, диагностика”
Оглавление темы “Болезни мочевых путей и почек”:
- Факторы риска и сопутствующие болезни инфекции мочевых путей у детей
- Клиника инфекции мочевых путей у детей – проявления
- Методы обследования при инфекции мочевых путей у детей
- Пузырно-мочеточниковый рефлюкс у детей – причины, диагностика
- Лечение инфекции мочевых путей у детей – выбор антибиотика
- Прогноз инфекции мочевых путей у детей
- Причины острой почечной недостаточности (ОПН) у детей
- Клиника и диагностика острой почечной недостаточности (ОПН) у детей
- Лечение острой почечной недостаточности (ОПН) у детей
- Причины и диагностика гломерулопатий у детей
Источник
Нейрогенный мочевой пузырь у детей является довольно распространенной патологией, встречающейся у 10 % детского населения разных возрастных групп. Болезнь характеризуется нарушением процесса мочеиспускания на фоне нарушения регуляции работы мочевого пузыря, что вызывает частую потребность к опорожнению или, наоборот, непроизвольное мочеиспускание
Классификация
Выделяют следующие формы нейрогенного мочевого пузыря у детей:
- гипорефлекторный, развивающийся на фоне травмирования поясничного отдела спинного мозга. В этом случае ребенок не испытывает позывов при большом объеме выделяемой мочи, более 1,3 литров. Орган опорожняется самостоятельно полностью или (чаще) моча подтекает малыми порциями. На фоне застоя мочи нередко возникает инфицирование мочеполовой системы;
- арефлекторный является наиболее сложной формой дисфункции. Ребенок не в состоянии терпеть позывы и контролировать процесс мочеиспускания. Мочевой пузырь самопроизвольно сокращается в независимости от количества скопленной жидкости;
- гиперрефлекторный проявляется при наличии патологии ЦНС. Жидкость не заполняет мочевой пузырь. После того, как она доходит до органа, тут же его покидает. При гиперрефлекторном пузыре потребность к опорожнению возникает до того, как орган наберет необходимый объем жидкости.
Нейрогенный мочевой пузырь у детей проявляется дневным энурезом
Заболевание протекает в следующих формах:
- легкой. Характеризуется частым желанием к мочеиспусканию. На фоне нервного напряжения происходит недержание мочи в ночное время;
- умеренной. В этом случае жидкость не накапливается в мочевом пузыре. Данный вид характеризуется внезапным сильным позывом к мочеиспусканию;
- тяжелой. Ребенок страдает от энуреза. Для данной формы характерно скапливание жидкости в мочевом пузыре. На этом фоне развивается цистит, пиелонефрит.
Дисфункция бывает врожденной, возникающей при внутриутробном развитии или в процессе родов, и приобретенной. Урологами созданы клинические рекомендации по диагностике заболевания, в которых указывается наличие “стеснительного” органа, признаком которого является проблематичное начало опорожнения. Для этого ребенок напрягает мышцы, он боится процесса мочеиспускания.
Причины
В первый год жизни у младенцев наблюдается самопроизвольное мочеиспускание, без участия нервной системы, на рефлекторном уровне. С взрослением ребенка рефлекс контролирует ЦНС. Уже к 3 годам он сам ходит в туалет, ощущая позывы. При нейрогенных сбоях, возникающих на фоне неврологического нарушения, ребенок не в состоянии контролировать данный процесс. К причинам, вызывающим данное заболевание, относятся:
- неврологические болезни;
- новообразования позвоночника доброкачественной, злокачественной природы;
- межпозвоночные грыжи;
- энцефалит;
- повышение количества эстрогена. По этой причине заболевание чаще диагностируется у девочек, чем у мальчиков;
- структурные аномалии мочевого пузыря
Нейрогенный мочевой пузырь никогда не возникает в результате испуга или прививок.
Симптомы
Клиническая картина напрямую связана со степенью поражения ЦНС и возрастом ребенка. Обычно у детей до 3-4 лет встречается гиперактивная патология, проявляющаяся следующими симптомами:
- частыми позывами к мочеиспусканию. Дети посещают туалет более 9 раз за день;
- сильным внезапно возникающим желанием посетить туалет;
- незначительным выделением мочи;
- ночным энурезом, который при стрессовом состоянии проявляется и на протяжении дня;
- мочевой пузырь не успевает наполняться в полном объеме.
Симптомами гипорефлектроной формы являются:
- редкое проявление позывов к мочеиспусканию. Дети посещают туалет не более 3 раз за день;
- выделяется большой объем мочи;
- процесс мочеиспускания длится в течение продолжительного времени;
- после посещения туалетной комнаты отсутствует ощущение полного опорожнения;
- после мочеиспускания в органе остается большое количество мочи.
Девочки подросткового возраста не фоне гормональной перестройки страдают от капельного выделения мочи во время нервного напряжения или физической нагрузки. Если не начать своевременное лечение, то развивается хроническое воспаление мочеполовой системы с частыми рецидивами.
Нейрогенный мочевой пузырь у детей проявляется в подростковом возрасте на фоне стрессовых ситуаций
Диагностика
В клинических рекомендациях указано, что для диагностирования патологии необходимо сдать следующие лабораторные тесты:
- общий анализ мочи, который позволяет оценить кислотность, плотность, цвет мочи;
- анализ мочи по Нечипоренко, позволяющий подсчитать количество цилиндров, эритроцитов, лейкоцитов;
- анализ мочи по Зимницкому. Позволяет определить объем выделяемой мочи;
- бакпосев биологического материала, результат которого определяет возбудитель воспалительного процесса;
- биохимический анализ крови, необходимый для определения количества микроэлементов.
Для уточнения диагноза назначают следующие инструментальные методы:
- УЗИ почек и мочевыводящей системы позволяет определить наличие новообразований, воспалительных процессов, конкрементов;
- урографию, в ходе которой производится введение контрастного компонента. Исследование точно отображает диагностируемые органы;
- цистоскопию. В ходе диагностики вводится цистоскоп, оснащенный микрокамерой, в область мочевого пузыря. Просматривается изображение на мониторе;
- урофлоуметрию, позволяющую исследовать как происходит мочеиспускание посредством прикрепленных датчиков. Результаты диагностики дают информацию о скорости мочеиспускания, сколько жидкости остается в органе;
- рентген позвоночника назначают при травмировании спины, новообразованиях позвоночника;
- МРТ головного мозга дает представление о структуре головного мозга, наличии воспалительных процессов, аномалий развития.
Только после комплексной диагностики производится выбор терапевтического метода.
Терапия
При дисфункции мочевого пузыря назначается следующая медикаментозная терапия:
- антимускариновыми препаратами на основе атропина для устранения гиперреактивности органа;
- спазмолитики, которые позволяют снять мышечные спазмы;
- поливитамины для поддержания организма;
- препараты для улучшения работы мозговой деятельности.
Кроме медикаментозного лечения рекомендуется нормализовать режим сна, контролировать процесс мочеиспускания, наладить питьевой режим, исключить активное время провождение по вечерам. Одновременно с консервативной терапией назначаются физиопроцедуры:
- лазеротерапия;
- воздействие ультразвуком;
- медикаментозный электрофорез.
При структурных патологиях мочевого пузыря проводится оперативное вмешательство.
Нейрогенный мочевой пузырь – серьезная проблема, которая при своевременном обращении устраняется консервативной терапией и самоконтролем. Иначе развивается серьезное нарушение мочевыводящий системы.
Читайте далее: корь у детей
Источник
