Дарсонваль нейрогенный мочевой пузырь
Об услуге Цены
Специалисты
Дарсонваль
Дарсонвализация – физиотерапевтический метод, основанный на воздействии импульсного тока высокого напряжения, высокой частоты и малой силы. Дарсонваль-терапия применяется для лечения болезней кожи, нервной системы, половых органов.
на воздействии импульсного тока высокого напряжения, высокой частоты и малой силы. Дарсонваль-терапия применяется для лечения болезней кожи, нервной системы, половых органов.
Эффекты применения дарсонвализации:
- улучшение кровообращения и питания тканей
- насыщение клеток кислородом
- отток венозной крови и лимфы
- активация местного иммунитета
- снижение чувствительности к боли
- уменьшение проявлений аллергии, противозудный эффект
- противовоспалительный и бактерицидный эффект
- улучшение тонуса и внешнего вида кожи
- стимуляция роста волос за счет усиления обменных процессов в волосяных луковицах.
- проникновение лекарственных веществ в глубокие слои кожи
Устройство аппарата Д’Арсонваля
Аппарат Д’Арсонваля позволяет воздействовать на организм импульсным током высокой частоты и малой силы.
импульсным током высокой частоты и малой силы.
Основу аппарата для дарсонвализации составляют:
- Высокочастотный генератор, который формирует электрические импульсы колоколообразной формы со следующими параметрами:
- несущая частота 110 кГц
- длительность импульсов 100 мкс
- частота следования импульсов 50 имп/с
- сила тока в разряде 0,02 мА
- напряжение 50В
- Повышающий трансформатор, питающий высоким напряжением электроды.
- Насадки. Насадки представляют собой электрод для передачи импульсов пациенту. Электрод заключен в герметичную стеклянную колбу, заполненную разреженным воздухом. В комплект аппарата входит несколько насадок:
- грибовидная для кожи;
- Т-образная для шеи и позвоночника;
- полостные насадки – вагинальная и ректальная для лечения заболеваний половых органов и геморроя;
- «ушная» и «носовая» насадки для лечения ЛОР-органов;
- гребешковая для лечения облысения и улучшения роста волос;
- десенная для использования в стоматологии.
Механизм лечебного действия дарсонвализации
Контактная методика – электрод скользит непосредственно по поверхности кожи.
Токи раздражают чувствительные нервные волокна,  расположенные в толще кожи, что активирует циркуляцию крови. Происходит кратковременный спазм сосудов, который сменяется длительным расширением. Улучшается питание клеток и клеточное дыхание, активируются иммунная система. Лейкоциты интенсивно поглощают патогенные микроорганизмы (фагоцитоз), что приводит к скорейшему устранению воспалений. Кроме того повышается тургор кожи, уменьшается работа потовых желез
расположенные в толще кожи, что активирует циркуляцию крови. Происходит кратковременный спазм сосудов, который сменяется длительным расширением. Улучшается питание клеток и клеточное дыхание, активируются иммунная система. Лейкоциты интенсивно поглощают патогенные микроорганизмы (фагоцитоз), что приводит к скорейшему устранению воспалений. Кроме того повышается тургор кожи, уменьшается работа потовых желез
Бесконтактная методика – расстояние между электродом и поверхностью кожи составляет несколько миллиметров.
- Электрод находится над кожей на расстоянии 2-3 мм. При этом возникают множественные искровые разряды – проскакивают «холодные искры».
- Электрод удален на 0,5-1 см. Во время процедуры слышен сильный треск и проскакивают длинные искры. Этот точечный метод используют для воздействия на небольшие участки кожи, например для прижигания бородавок. При бесконтактной методике дарсонвализации лечебный эффект обеспечивается рядом реакций:
- Рефлекторная реакция. Искровые разряды воздействуют на чувствительные нервные волокна. По ним возбуждение поступает в спинной мозг. После этого возникают рефлекторные реакции органов, которые связаны с данным участком спинного мозга. Одновременно активируются клетки, блокирующие болевые импульсы из пораженного участка.
- Сосудистая реакция. Сосудистая стенка артериол и капилляров расслабляется, их просвет расширяется. При этом усиливается микроциркуляция крови и метаболизм на обрабатываемом участке. Особенность дарсонвализации – повышение тонуса вен и улучшение венозного и лимфатического оттока.
- Иммунная реакция. Поток ионизированных ионов вызывает ударные волны, при этом раздается характерный треск. В месте удара ионов клетки кожи повреждаются и гибнут. Какие очаги микронекроза стимулируют защитные реакции организма. При этом выделяются различные биологически-активные вещества: простагландины, гепарин, цитокины, гистамин, а впоследствии его ингибиторы (вещества, тормозящие его действие). В результате расслабляется гладкая мускулатура, устраняются спазмы бронхов, сосудов и желудочно-кишечного тракта, нормализуется свертываемость крови, повышается фагоцитарная активность лейкоцитов, устраняются проявления аллергии.
- Бактерицидный эффект. Под ударами заряженных ионов гибнут бактерии, находящиеся на коже. Усиливает этот эффект выделение озона и окислами азота. Мелкие воспаления подсыхают, а крупные, наполненные гноем, прорываются в кратчайшие сроки.
Процедура дарсонвализации совершенно безболезненная. При проведении сеанса по бесконтактной методике пациент ощущает легкое приятное тепло. При бесконтактной дарсонвализации появляется незначительное покалывание, в воздухе ощущается запах озона.
Показания для процедуры Дарсонваль.
- Заболевания периферической нервной системы:
- невралгии
- нарушения чувствительности – гипостезии, парастезии
- остеохондроз позвоночника
- последствия невритов
- радикулит
- Расстройства центральной нервной системы:
- неврозы
- бессонница
- мигрень
- нейроциркуляторная дистония
- энурез
- нейродермит
- Патологии кожи:
- угревая сыпь
- экссудативный диатез
- зудящие дерматозы
- воспалительные инфильтраты
- гиперфункция сальных желез
- целлюлит
- Нарушения периферического кровообращения:
- трофические язвы
- варикозное расширение вен
- грибковое и бактериальное поражение кожи
- Заболевания ЛОР-органов:
- нейросенсорная тугоухость
- воспаления слизистой оболочки рта
- вазомоторный ринит
- хронический гайморит
Дарсонваль в гинекологии:
Вагинизм:
Лечение: психологическое титанический стеноз мышц, временный теноз влагалища. Дарсонвализация области внешних половых органов и промежности, продолжительность 10 мин.
Курс лечения: до 10 процедур.
Зуд вульвы:
Лечение: дарсонвализация области матки и больших губ, промежности и бедер, продолжительность 5-8 минут. Ежедневно или через день.
Курс лечения: до 10 процедур.
Кольпит (вагинит):
Лечение: дарсонвализация влагалища, слаботепловая доза, продолжительность 15-20 минут. Ежедневно, в т.ч. при язвенном кольпите. Курс лечения: до 10 процедур.
Крауроз вульвы:
Лечение: дарсонвализация области вульвы. Продолжительность 5 минут через день или ежедневно. Курс лечения: до 10 процедур.
Послеродовое кровотечение:
Лечение: дарсонвализация области молочных желез 5-7 минут 2 раза в день.
Курс лечения: 4-6 процедур.
Разрыв промежности послеродовый:
Лечение: дарсонвализация области промежности грибовидным (при выраженной отечности) или влагалищным электродом продолжительность 6-10 минут. Ежедневно.
Курс лечения: 4-6 процедур.
Трещины сосков молочных желез:
Лечение: дарсонвализация области трещин конусовидным электродом 5-7 минут. Ежедневно.
Курс лечения: 6-10 процедур.
Фригидность:
Лечение: дарсонвализация внутривлагалищная и промежности по 5 минут. Через день.
Курс лечения: 12-15 процедур.
Цервицит. Эндоцервицит:
Лечение: дарсонвализация шейки матки 3-5 минут ежедневно или через день
Курс лечения: 10-15 процедур.
Противопоказания для проведения дарсонвализации
Абсолютные противопоказания:
- индивидуальная непереносимость электрического тока
- доброкачественные и злокачественные новообразования
- инфекционные заболевания, лихорадочные состояния
- наличие кардиостимулятора
- атеросклероз
- гипертония в 3-й стадии
- аритмии
- инфаркт миокарда
- сердечно-сосудочная недостаточность 2-3 степени
- острое нарушение мозгового кровообращения – инсульт
- болезни щитовидной железы – гипертиреоз и тиреотоксикоз
- активный туберкулез
- эпилепсия
- избыточный рост волос у женщин
- кровотечения и системные заболевания крови
- беременность
Относительные противопоказания:
- повреждения кожных покровов в зоне воздействия
- боли при введении полостных электродов
- хронические дерматозы
- ипертрихоз
- телеангиэктазии (сосудистые звездочки)
Побочные эффекты процедуры
- Избыточный рост волос на лице. Под действием импульсных токов улучшается питание волосяной луковицы. Волосы растут быстрее. Пушковые волосы превращаются в стержневые и становятся более жесткими.
- Риск развития врожденной патологии. Воздействие электромагнитного поля может вызвать нарушения в хромосомах и стать причиной развития аномалий у плода.
- Риск развития повторного инсульта. Если с момента нарушения мозгового кровообращения прошло менее 6 месяцев, то повышается вероятность повторного кровоизлияния. Риск связан с усилением общего и мозгового кровообращения.
- Местные кожные реакции. Под действием заряженных ионов высвобождается гистамин, который вызывает аллергическую реакцию у пациентов с индивидуальной непереносимостью электрического тока.
Взрослое отделение
| Код услуги | Наименование медицинской услуги | Цена (руб.) |
| B01.054.001 | Осмотр (консультация) врача-физиотерапевта | 700-00 |
| A17.01.007 | Дарсонвализация кожи (Аппарат “Искра-1”) | 220-00 |
| A17.01.007 | Дарсонвализация кожи (Аппарат “Искра-1”) – 5 процедур | 900-00 |
Детское отделение
| Код услуги | Наименование медицинской услуги | Цена (руб.) |
| B01.054.001 | Осмотр (консультация) врача-физиотерапевта | 700-00 |
| A17.01.007 | Дарсонвализация кожи (Аппарат “Искра-1”) | 170-00 |
| A17.01.007 | Дарсонвализация кожи (Аппарат “Искра-1”) – 5 процедур | 650-00 |
Источник
Гипотония мочевого пузыря
Гипотонией мочевого пузыря называют состояние, при котором нарушен процесс выведения мочи, причиной которого становится сниженный тонус гладкой мускулатуры стенок. Нормальный тонус мочевого пузыря проявляется тем, что тонус мышц обеспечивает надлежащую задержку мочеиспускания и полноценное сокращение пузыря при эвакуации его содержимого.
Причины возникновения гипотонии мочевого пузыря
К нарушению и снижению тонуса стенок мочевого пузыря приводят множество факторов. Ниже приведены наиболее часто встречаемые и распространенные причины, в силу которых возникает гипотония мочевого пузыря:
- Воспаление стенок мочевого пузыря (цистит), при котором в начальных стадиях заболевания часто наблюдается гипертонус мышц, который без своевременного лечения плавно переходит в гипотонию и атонию.
- Длительное вынужденное перерастяжение стенок мочевого пузыря, которое приводит к слабости сфинктера, удерживающего мочу в пузыре, и гипотонии. Такое состояние может быть при непроходимости мочеиспускательного канала (уретры), которое остается даже после ликвидации причины, ее вызвавшей.
- Катетеризация мочевого пузыря, которая вызывает растяжение сфинктера и гипотонию. Такое состояние бывает в послеоперационном периоде или после родов, особенно когда катетер не удаляют в течение продолжительного промежутка времени.
- Острые, хронические инфекции, вызванные бактериями, вирусами и грибками, и состояние интоксикации после них. Накопление токсинов в мышцах мочевого пузыря приводит к нарушению механизмов нервной регуляции органов мочевыделительной системы.
- Возрастные изменения, в силу которых могут также развиваться гипотония пузыря или сфинктера.
- Механические травмы пузыря, в результате которых происходит нарушение иннервации мочевого пузыря.
- Травмы головного и спинного мозга, вследствие чего нарушается регуляция опорожнения пузыря.
- Нарушение ритма и периодичности опорожнения мочевого пузыря, которое встречается, например, при аденоме предстательной железы или простатите.
- Период беременности и крупный плод, когда во время 1 периода родовой деятельности плод прижимает стенки мочевого пузыря к лону, вызывая в послеродовом периоде атонию.
- Мочекаменная болезнь (если имеется проходимость уретры).
Симптомы и признаки
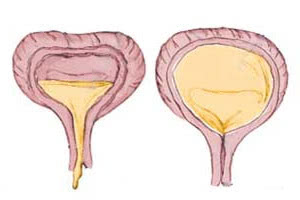
При этом состоянии снижается или отсутствует сократительная способность при наполнении и даже переполнении мочевого пузыря мочой, в результате чего наблюдается задержка мочи или вялый акт мочеиспускания. Больные во время мочеиспускания сильно тужатся, чтобы опорожнить пузырь, а в конце у них остается ощущение, что в пузыре имеется остаточная моча.
При длительной гипотонии может возникнуть растянутый мочевой пузырь, что влечет за собой появление недержания мочи, которое носит название парадоксальной ишурии. Моча может выделяться струйками или каплями, что неизбежно доставляет много неприятностей пациентам.
Застойные явления могут стать причиной многих осложнений, которые проявляются в виде камней, солей, инфицированию в мочевом пузыре. В некоторых случаях застойные явления в мочевом пузыре провоцируют пузырно-мочеточниковый рефлюкс, когда моча забрасывается обратно вверх по мочеточникам, вызывая воспаление. Задержка мочи в мочевом пузыре может стать причиной такого состояния, как гипотония мочеточника.
Особенно опасными считаются нарушения выделения мочи у детей, которые возникают после перенесенных острых или хронических инфекционных заболеваний, а также после вынужденной длительной задержки мочеиспускания. Гипотония мочевого пузыря у ребенка проявляется тем, что ребенок перестает проситься на горшок (взрослые), а маленькие дети не мочатся в течение длительного промежутка времени.
Лечение гипотонии мочевого пузыря
В первую очередь необходимо выяснить причину, которая вызвала нарушение процесса мочеотделения, и про возможности устранить ее. Иногда это сделать бывает очень трудно, так как лечить запущенные стадии аденомы предстательной железы, к примеру, можно только хирургическим путем. К тому же нет никакой гарантии, что функции мочевого пузыря и сфинктера восстановятся после удаления доброкачественной опухоли.
Сложно восстанавливать нервную регуляцию деятельности пузыря, особенно при травмах головного мозга и позвоночника. Также не представляется возможным полностью восстановить функции у пожилых людей, у которых наступают возрастные дегенеративно-дистрофические изменения в гладкой мускулатуре стенок мочевого пузыря.
Важно следить за состоянием мочевого пузыря во время беременности и родов, и не допускать появления вирусных, грибковых и бактериальных повреждений. Обычно после родов крупного плода через непродолжительное время все функции мочевого пузыря восстанавливаются, как, впрочем, и после вынужденной его катетеризации.
Лекарственные препараты при гипотонии назначают следующие:
- Снимающие интоксикацию и оказывающие противовоспалительное действие.
- Препараты, которые оказывают спазмолитическое действие.
- Препараты, обладающие мочегонным и уролитическим действием.
- Средства, восстанавливающие гормональный фон.
- Препараты для повышения иммунитета.
- Средства, нормализующие обменные процессы.
- Лекарственные препараты для регенерации тканей.
Источник
Под понятием «нейрогенный мочевой пузырь» подразумевают дисфункцию мочевого пузыря, появляющуюся по причине приобретенных или врожденных пороков нервной системы. Различают два типа этого заболевания: гипорефлекторный и гиперрефлекторный, каждый из них определяется по состоянию детрузора. Нейрогенный мочевой пузырь, симптомы которого доставляют больным много неудобств, диагностируется путем целого перечня медицинских исследований. Прежде всего, назначается полный спектр неврологических и урологических обследований. Лечение нейрогенного мочевого пузыря проходит путем медикаментозной и немедикаментозной терапии, иногда прибегают к катетеризации мочевого пузыря, в некоторых случаях требуется хирургическое вмешательство.
Такая дисфункция встречается довольно часто, она проявляется в отсутствии возможности осуществления произвольно-рефлекторного накопления, а также выделения мочи, спровоцированных функциональными, а также органическими поражениями нервных путей, центров, отвечающих за контроль этих процессов.
Нейрогенный мочевой пузырь, причины возникновения заболевания которого не всегда ясны, характеризуется расстройствами, заставляющими человека отказываться от многих проявлений социальной активности и радостей жизни, нарушающими его взаимоотношения с социумом.
Часто на фоне этого синдрома наблюдаются также синдром венозного застоя в тазовой части, миофасциальный синдром. Нередко вместе с ним появляются различные изменения мочевыделительной системы дистрофического или воспалительного характера. К примеру, пиелонефрит, уретерогидронефроз, пузырно-мочеточниковый рефлюкс, провоцирующие тяжелые заболевания, такие как хроническая почечная недостаточность, артериальная гипертензия, нефросклероз.

Причины возникновения синдрома нейрогенного мочевого пузыря

Причиной нейрогенного мочевого пузыря нередко является сбой, случившийся на одном из множества уровней регуляции мочеиспускательного процесса. Среди взрослого населения оба варианта этого синдрома нередко возникают в результате травм спинного, головного мозга, вызванных инсультом, оперативным вмешательством, сдавливанием, переломом позвоночника. Также его причиной могут стать заболевания нервной системы, в основном, воспалительно-дегенеративного характера, опухоли, к примеру, туберкулома, полинейропатия поствакцинального, диабетического или токсического происхождения, холестеатома, рассеянный энцефаломиелит и энцефалит, полирадикулоневрит.
Нейрогенный мочевой пузырь распространен среди детей. Синдром может быть последствием родовой травмы или врожденных нарушений в мочевыделительных органах, врожденных проблемах с ЦНС. После перенесенных заболеваний неврологического характера, а также цистита может снизиться эластичность мочевого пузыря, уменьшиться его вместительность, что провоцирует недержание мочи при синдроме нейрогенного мочевого пузыря.
Симптоматика нейрогенного мочевого пузыря
Распространенным симптомом гиперрефлексии детрузора, появляющейся при повреждениях, локализующихся выше центра мочеиспускания, считается более частое мочеиспускание, чем обычно. Также возникает странгурия (учащенное, затрудненное мочеиспускание, при котором возникают болевые ощущения), императивное недержание мочи. В проявлении признаков нейрогенного мочевого пузыря нет налаженной системы. Этот факт особенно сказывается на социальной активности пациентов, которые испытывают неловкость при их возникновении и страх, что симптомы проявятся в самый неподходящий момент.
Такие симптомы являются проявлением потери или уменьшения произвольного контроля над мочеиспусканием, а также угасания адаптационной функции детрузора. В результате в мочевом пузыре не может накопиться необходимый объем мочи, при этом самостоятельный мочеиспускательный акт сохраняется.
Если поражение приходится на область над крестцом, возникает гиперрефлексия детрузора, а иногда и императивное недержание мочи (например, при церебральных нарушениях). Особенность спинальных повреждений заключается еще и в том, что страдают ретикулоспинальные пути, которые играют роль в синергетической интеграции активности детрузора, а также уретрального сфинктера. Поэтому появляется непроизвольное сокращение детрузора и сокращение сфинктера уретры. При этом мочеиспускание задерживается, повышается давление внутри пузыря.
При таких поражениях спинного мозга возникает частое мочеиспускание, также бывает императивное мочеиспускание, а иногда и императивное недержание мочи, при этом зачастую наблюдается странгурия. Также популярным симптомом становится прерывистое мочеиспускание, проходящее с промежутками. При прерывании струи возникает боль в промежности и нижней части живота. В такой ситуации мочевой пузырь опорожняется не полностью, а остаточная моча может привести к различным воспалениям в мочевом пузыре и мочевых путях. В случае с такими поражениями поперечнополосатый сфинктер расслабляется не на 100%, может возникнуть его паралич, что приведет к сфинктерному недержанию мочи.
Если поражение возникает непосредственно в районе крестца, развивается угасание рефлекторного сокращения, детрузора, также способность к сокращению теряет поперечнополосатый уретральный сфинктер. В таких ситуациях у человека могут исчезнуть позывы к мочеиспусканию. Если при отсутствии позыва пациент не проводит регулярное принудительное опорожнение пузыря, он переполняется, возникает недержание мочи. Также как вариант может наблюдаться затруднение процесса мочеиспускания, оно может проходить в виде тонкой струи, при этом пузырь полностью не опустошается. В случаях крестцовых поражений нейрогенный мочевой пузырь, лечение которого не провели вовремя, может стать причиной различных заболеваний и нарушений, таких как пузырно-мочеточниковый рефлюкс, хроническая почечная недостаточность, пиелонефрит и др.
Серьезные нарушения возникают при любой денервации мочевого пузыря. Заболевание часто сочетается с циститом, который становится причиной склерозирования мочевого пузыря и его микроциста (сморщивания). В случае возникновения такого осложнения зачастую приходится прибегать к увеличению размера мочевого пузыря оперативным путем.
Обнаружили симптомы данного заболевания?
Звоните
Наши специалисты проконсультируют Вас!
Диагностика нейрогенного мочевого пузыря
Нейрогенный мочевой пузырь, симптомы которого очень разнообразные и сложные, плохо поддается диагностике. В этом случае для проведения правильного лечения нужно не только поставить диагноз, но и уточнить патогенез заболевания, уточнить, какие именно изменения в каких органах и системах произошли.
В первую очередь, специалист внимательно анализирует анамнез пациента. Это помогает узнать о характере расстройств мочеиспускания, определить, есть ли еще какие-либо симптомы: общее недомогание, чувство жажды, нарушения зрения, а также расстройство кишечника. Также необходимо прояснить информацию о том, какова динамика мочеиспускательных расстройств. Постановку диагноза упростят данные о заболеваниях нервной системы, в частности тех, которые сопровождаются параличом нижней части туловища, наличии травм головы, позвоночника, спинномозговых грыж.
На приеме врач осматривает пациента, оценивая его внешний вид. К примеру, иногда проявляется неуверенность в походке, человек переваливается с боку на бок (ее называют «утиной»). Также специалист проводит исследование рефлексов и чувствительности. Визуальный осмотр и пальпирование дают возможность выявить наличие свищей крестцового канала, спинномозговых грыж, недоразвитие копчика или крестца и прочие дефекты. Проблемы с процессами мочеиспускания и дефекации могут выдать запах, пятно на белье, гипертрофия крайней плоти. Также важно оценить состояние мочевого пузыря (растянутость), проверить болезненность почек, определить наличие или отсутствие атонии сфинктера.
Среди лабораторных исследований обязательным считается общий анализ мочи, анализ по Нечипоренко, проба по Зимницкому. Также назначают общий анализ крови (он помогает выявить анемию), различные биохимические исследования крови, дающие возможность выявить сбои в электролитном обмене, встречающиеся при хронической почечной недостаточности, проводят клиренсовые пробы.
Важным аспектом в диагностике синдрома являются рентгенологические исследования:
- Обзорная рентгенография (позволяет оценить величину контуров почек и мочевого пузыря, выявить расщепление спинномозгового канала в пояснично-крестцовом отделе, недоразвитие копчика, крестца, подтвердить наличие или отсутствие спинномозговых грыж и различных деформаций).
- Микционная и обычная уретроцистография (позволяет определить смещение мочевого пузыря, сужение или расширение уретры, ложные дивертикулы, пузырно-мочеточниково-лоханочные рефлюксы и др. нарушения).
- Экскреторная урография (дает возможность заметить изменение размера чашечно-лоханочной системы, оценить деятельность почек).
- Восходящая пиелография (к ней прибегают редко).
- Радиоизотопная ренография (оценка состояния и функционирования почек).
Также проводят ультразвуковое сканирование, различные уродинамические исследования (цистометрия, урофлоуметрия, сфинктерометрия, профилометрия).
Нейрогенный мочевой пузырь, причины которого, несмотря на проведенные исследования, остались неизвестными, называют идиопатическим.
Лечение нейрогенного мочевого пузыря
После постановки диагноза «нейрогенный мочевой пузырь» невролог и уролог проводят лечение одновременно. Терапия зависит от уровня нарушений, наличия осложнений, фоновых заболеваний, а также продолжительности дисфункции и результатов предыдущего лечения.
Заболевание предусматривает медикаментозную, немедикаментозную терапию, хирургическое вмешательство. Начинается лечение с самых щадящих методов.
Если говорить о типах дисфункции, то гиперактивный вариант лечится лучше. Обычно помогают лекарственные препараты, снимающие напряжение мышц мочевого пузыря, улучшающие местное кровообращение. Чаще всего назначают трициклические антидепрессанты (например, мелипрамин), различные альфа-адреноблокаторы, нифедипин в качестве антагониста кальция и антихолинергические препараты («Пропантелин», «Бускопан», «Оксибутинин»).
К немедикаментозным способам лечения относят ЛФК для тренировки тазовых мышц, стабилизацию питьевого режима и распорядка дня, физиотерапию, психотерапевтические методы.
Гипоактивный тип дисфункции сопряжен с риском возникновения различных инфекций. При его лечении требуется регулярно принудительно опорожнять мочевой пузырь, иногда прибегают к катетеризации. Среди лекарственных препаратов эффективны различные холиномиметики, улучшающие моторику мочевого пузыря, уменьшая объем остаточной мочи. Бывают необходимы альфа-симпатомиметики, альфа-адреноблокаторы. Обязательным является прием антибактериальных препаратов.
При гипотонии нейрогенного мочевого пузыря нередко приходится применять хирургическое вмешательство. К примеру, проводят трансуретральную воронкообразную резекцию шейки мочевого пузыря, которая даст возможность избавляться от содержимого мочевого пузыря, нажимая на него. В случае гиперактивного нейрогенного мочевого пузыря осуществляют надрез наружного сфинктера, благодаря этому уменьшается напор, а со временем корректируется функция детрузора.
При этом синдроме также хирургическим методом увеличивают мочевой пузырь, применяя пластику тканей, устраняют пузырно-мочеточниковый рефлюкс, устанавливают цистостомический дренаж, обеспечивающий опорожнение мочевого пузыря.
Для профилактики возникновения синдрома специалисты рекомендуют следить за частотой мочеиспусканий, частотой позывов, интенсивностью струи при мочеиспускании. При малейших нарушениях, а также появлении ощущения, что мочевой пузырь опустошается не полностью, необходимо записаться на прием к урологу и невропатологу. Такие мероприятия помогут выявить развитие синдрома на ранней стадии, избежать оперативного вмешательства.
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом или профессиональным медицинским советом. За диагностикой и лечением обратитесь к врачу.
Источник
