Цистит при лучевой терапии у женщин
Лучевой цистит – это реакция тканей мочевого пузыря на ионизирующее облучение, проводимое в рамках лечения злокачественных опухолей малого таза. Симптомы зависят от полученной лучевой нагрузки, варьируются от незначительного дискомфорта при мочеиспускании, частых позывов и микрогематурии до выраженных болей, появления рецидивирующего кровотечения, угрожающего жизни. Диагноз подтверждают с помощью общего анализа мочи, цистоскопии. Лечение пострадиационного цистита определяется степенью выраженности поражения, может быть консервативным или оперативным с выполнением цистэктомии, решением вопроса с отведением мочи.
Общие сведения
Лучевой цистит регистрируют у 5-21% пациентов как осложнение лучевой терапии. Наиболее часто симптомы появляются после лечения рака мочевого пузыря (18%), простаты (14%), шейки матки (5%). Патология развивается в среднем через 32 недели после лечения, у мужчин чаще, чем у женщин (2,8:1). Конформная лучевая терапия, брахитерапия сопряжены с меньшей вероятностью возникновения пострадиационного цистита по сравнению с обычной. Но даже при таком лечении случайное облучение близлежащих тканей неизбежно из-за проникновения новообразования в окружающие органы или из-за близости рака к соседним структурам таза.

Лучевой цистит
Причины
Во время лучевой терапии происходит передача энергии ионизирующего излучения молекулам опухолевых клеток и тканям соседних органов, в частности – мочевому пузырю, прямой кишке. В результате альтерации нарушается трофика, кровоснабжение, позднее развиваются фиброзно-склерозирующие изменения. Пострадиационный цистит вызывает прохождение лучевой терапии по поводу опухолей:
- предстательной железы;
- влагалища, матки, ее шейки, яичников;
- мочевого пузыря;
- толстой, прямой кишки.
Определенное значение имеют локализация новообразования, стадия болезни, ежедневная и суммарная доза облучения (количество сеансов), тип лучевой терапии. К способствующим циститу факторам относятся:
- общее снижение иммунной реактивности организма на фоне злокачественного новообразования;
- выполненное оперативное вмешательство, например, трансуретральная резекция (ТУР) простаты или стенки пузыря с опухолью;
- одновременное прохождение химиотерапии;
- урологические заболевания: сопутствующий воспалительный процесс, цистолитиаз, дивертикулы;
- патологии, предрасполагающие к плохому заживлению, локальной ишемии: СПИД, сахарный диабет, болезни сосудов;
- ожирение (ИМТ >30 кг/м2);
- проведение гормонального лечения по поводу рака простаты;
- хроническая никотиновая интоксикация (≥1 пачки в день).
Патогенез
Радиация взаимодействует с внутриклеточной жидкостью, в результате высвобождаются свободные радикалы, нарушающие синтез ДНК, что приводит к гибели клеток. На фоне терапии повреждаются мембраны как раковых, так и здоровых клеток, изменения затрагивают сосуды. Субэндотелиальная пролиферация, отек постепенно истощают кровоснабжение облученной зоны. Неоваскуляризация, неадекватная регенерация провоцируют формирование хрупких поверхностных сосудов, ответственных за макрогематурию при геморрагическом цистите.
Отложение коллагена запускает процессы рубцевания, способствует дальнейшей облитерации кровеносных сосудов, вследствие чего развивается гипоксия, некроз. В мочевом пузыре на фоне ишемии слизистой оболочки повреждается уротелий, что вызывает подслизистый фиброз, поскольку субэпителиальные ткани подвергаются едкому воздействию мочи. Образование язв, поражение нервов, пострадиационный фиброз обеспечивают появление развернутой клинической симптоматики.
Классификация
Лучевой цистит может быть ранним, возникающим в течение 4 недель или 6-12 месяцев после терапии, и поздним, с появлением симптомов спустя год или позже. Выделяют острое и хроническое течение пострадиационного воспаления. Специалисты в сфере онкоурологии используют в работе специальную шкалу для оценки степени выраженности изменений мочевого пузыря, подвергшегося лучевому воздействию:
- 1 степень подразумевает незначительную эпителиальную атрофию и расширение сосудов, обнаружение единичных эритроцитов в моче. Клинические проявления чаще отсутствуют.
- 2 степень характеризуется обнаружением множественных телеангиэктазий, эпизодами макрогематурии. Мочеиспускание учащено, появляются жалобы на недержание урины.
- 3 степень представлена видоизменением сосудов по всей поверхности, формированием микроциста (уменьшением емкости органа), стойким недержанием мочи, изнурительными позывами на мочевыделение до 40 эпизодов в сутки, включая ноктурию, рецидивирующей макрогематурией.
- 4 степень при цистоскопии обнаруживаются участки некротизации, признаки тотального геморрагического цистита с участками петехий, емкость пузыря при тугом наполнении менее 100 мл, отмечается полная утрата контроля над мочевыделением, требующая вспомогательных мер (катетеризации или цистэктомии). В моче постоянно присутствует кровь, белок, слущенный эпителий.
- 5 степень наиболее неблагоприятна в прогностическом плане, гематурия приводит к развитию угрожающей жизни анемии, формированию свищей. Определяется максимально выраженный болевой синдром, высокий риск летального исхода.
Симптомы лучевого цистита
Сразу или через несколько недель после одномоментного получения значительной дозы радиации развивается острый воспалительный процесс. Как правило, ранний цистит является самоограниченным, симптомы аналогичны острому инфекционному воспалению, включают рези при учащенном мочеиспускании и после, боли внизу живота, ургентные позывы на мочевыделение. Может присутствовать кровь в моче, но более типична микрогематурия. Отмечается хороший ответ на терапию.
Лучевой цистит, возникший спустя несколько месяцев либо лет после лечения, может проявляться постоянной дизурией, сильной болью, позывами к мочеиспусканию через каждые 10-15 минут из-за формирования микроциста, выделением урины с кровью, стойкой инконтиненцией. Макрогематурия приобретает рецидивирующий характер, обнаруживается значительная кровопотеря. Повышение температуры свидетельствует о вторичном бактериальном инфицировании.
Осложнения
Лучевой цистит осложняется присоединением инфекции с развитием бактериального воспалительного процесса в почках (пиелонефрит в 20%), прогрессирующим уменьшением емкости или рубцовым сморщиванием органа и неоплазией (менее 2%), образованием свища (2%), контрактуры шейки (3-5%). При выраженном пострадиационном воспалении возникает некупируемый хронический болевой синдром, значительно ухудшающий качество жизни.
Кровотечению из видоизмененных сосудов (геморрагический цистит в 3-5%) нередко сопутствует анемия, иногда частота и выраженность кровотечения настолько значительна, что требуется проведение цистэктомии, поскольку неоднократные коагуляции лишь усугубляют фиброзно-склеротический процесс. Гематурия может сопровождаться образованием сгустков, которые приводят к острой задержке мочеиспускания за счет гемотампонады уретры.
Диагностика
Прохождение лечения с использованием ионизирующего облучения с отсроченным появлением типичных жалоб – основной критерий, на основании которого врач-уролог выставляет предварительный диагноз лучевого цистита. Учитывая то, что данные симптомы могут свидетельствовать о ряде других патологических процессов, показано прохождение углубленного клинико-урологического обследования, которое включает:
- Лабораторные анализы. В ОАМ обнаруживают микро- или макрогематурию, белок, эпителий, иногда бактерии, лейкоциты. Бакпосев производят для исключения инфекции мочевыводящих путей. Цитология мочи обоснована при подозрении на рак мочевого пузыря. В результатах анализа крови обращают внимание на гемоглобин, гематокрит, уровень тромбоцитов. Коагулограмма позволяет исключить нарушения в работе свертывающей системы.
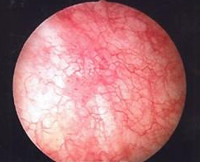
- Инструментальную диагностику. Основным исследованием является цистоскопия, которая позволяет исключить другие причины жалоб, например, камень или мочепузырную опухоль. Типичная картина – множественные телеангиэктазии на фоне отечной слизистой, на продвинутой стадии – множественные эрозии. Прочие методы визуализации (МРТ, КТ, экскреторную урографию) назначают для исключения свищей, других причин гематурии.
- Биопсию стенки пузыря. Морфологическое исследование проводят после получения неоднозначных результатов УЗИ, цистоскопии и КТ или МРТ при высокой вероятности опухолевого процесса. Перед выполнением биопсии учитывают потенциальный риск кровотечения из поверхностных сосудов в результате травматизации.
Дифференциацию осуществляют между уроцистолитиазом, распространением опухоли из малого таза в пузырь, прогрессированием рака, сопровождающегося кровотечением, болевым синдромом. КТ и МРТ становятся основными диагностическими процедурами в данной клинической ситуации.
Лечение лучевого цистита
Терапевтические мероприятия зависят от выраженности процесса, в каждом случае определяются индивидуально. Первая и вторая степени цистита после облучения требуют активной тактики только при наличии жалоб. Цистэктомия рассматривается как крайний вариант для лечения постлучевого цистита, выполняется при безуспешности консервативной терапии.
Медикаментозное лечение
Радиационно-индуцированная гематурия может быть легкой или опасной для жизни, во втором случае прибегают к реанимационным мероприятиям, переливанию компонентов крови. Перечень препаратов для лечения включает:
- антихолинергические средства;
- обезболивающие агенты;
- фибринолитики;
- лекарства, улучшающие кровообращение;
- альфа-1-адреноблокаторы.
Инстилляции в мочевой пузырь
Вливание растворов – следующий этап лечения при неэффективности пероральной терапии лучевого цистита и налаженной системы орошения. Используют следующие препараты:
- Гиалуроновая кислота. Мукополисахарид, присутствующий в соединительной и эпителиальной тканях, ингибирует образование иммунных комплексов, нейтрализует функции нейтрофилов при регуляции пролиферации фибробластов, эндотелиальных клеток. Аналогичным действием обладает хондроитин-сульфат.
- Аминокапроновая кислота. Стабилизирует процесс свертывания крови путем фибринолиза.
- Формалин. 1% раствор является тканевым фиксатором, который денатурирует поверхностный слой уротелия, обеспечивая гемостаз. Лечение сопровождается сильной болью, что требует назначения анальгетиков. Высок риск побочных эффектов.
- Соли алюминия. 1% сульфат алюминия-аммония или сульфат алюминия-калия вызывают осаждение белка на поверхности клеток и в интерстициальных пространствах, что позволяет прекратить кровоточивость.
- Плацентарный экстракт. Эффективен в эпителизации эрозий, язв.
Хирургическое лечение
Если консервативная терапия и внутрипузырные инстилляции не могут остановить кровотечение, прибегают к различным эндоскопическим или чрескожным вмешательствам. Цистоскопия с фульгурацией проблемных участков, эвакуация кровяного сгустка, выполнение электрокоагуляции являются разумными шагами в дальнейшей тактике. Виды вмешательств при лучевом цистите:
- Введение ботулинического токсина А. Препарат вводится в стенку мочевого пузыря при отсутствии эффекта от антихолинергических средств. Лечение направлено на увеличение емкости пузыря, снижение частоты мочеиспускания, купирование ургентных позывов.
- Наложение чрескожного нефростомического дренажа. Отведение мочи из ЧЛС почек способствует регенерации уротелия нижних отделов мочевого тракта. Через 3-6 месяцев восстанавливают анатомически правильный отток урины.
- Эндоскопическая склеротерапия. Введение склерозанта в кровоточащие области эффективно не в 100% случаев, но у большинства пациентов с трудноизлечимым геморрагическим циститом обеспечивает снижение выраженности симптоматики, гемостаз.
- Эмболизация сосудов. Помогает остановить кровотечение при рефрактерном пострадиационном геморрагическом цистите.
- Паллиативная цистэктомия. Органоуносящая операция показана при рецидивирующей гематурии при безуспешности всех видов лечения, формировании свища, микроцисте (объем менее 200 мл) с изнуряющими позывами на мочеиспускание, стойком болевом синдроме. Урину отводят путем создания кондуита толстой кишки или выполнения двусторонней транскутанеостомии.
Физиотерапия
Гипербарическая кислородная терапия (оксигенация) способствует нормализации ангиогенеза, мобилизации стволовых клеток, остановке кровотечения за счет активации процессов фибринолиза, разрешению ишемии. Используется как дополнительный способ лечения лучевого цистита. Проведение оксигенобаротерапии не имеет каких-либо неблагоприятных последствий.
Прогноз и профилактика
Лучевой цистит, развившийся через 4-6 недель от начала сеансов ЛТ, имеет более благоприятный прогноз. Улучшение наступает примерно через 1,5 месяца, но у 5-20% процесс переходит в стойкую форму с рецидивирующими клиническими проявлениями через несколько месяцев или даже 10-20 лет. Хронические формы менее благоприятны.
Профилактика подразумевает выбор типа лучевой терапии с максимальным воздействием на опухоль, но не на соседние ткани, выполнение инстилляций на основе гиалуроновой кислоты с превентивной целью, прием растительных диуретиков. Исследования показали уменьшение симптомов цистита при использовании добавок, содержащих клюквенный экстракт.
Источник
Лучевой цистит – большая проблема в онкоурологии. Это серьезное осложнение, развивающееся во всех слоях стенки мочевого пузыря под действием ионизирующего излучения. Изменения могут возникать как в процессе лучевой терапии, так и в отдаленные периоды. Считается, что патологические изменения, развившиеся в органе в течение 100 дней, относятся к ранним осложнениям лучевой терапии. Поздние же осложнения могут развиваться спустя несколько месяцев и даже лет после облучения.
Данный недуг представляет проблему для медиков. Сложности возникают на этапе лечения цистита, вызванного ионизирующим излучением – он трудно поддается терапии и профилактике.
Лучевой цистит – повреждение от облучения
Онкология без лучевой терапии не представляется возможной. Сам метод помогает врачам в борьбе со злокачественными опухолями, прекращая или приостанавливая их рост. Но вся проблема в том, что очень сложно осуществлять лучевую терапию целенаправленно на пораженный раком орган. Защитить рядом расположенные здоровые органы подчас невозможно. И тогда вместе с гибелью опухолевых клеток погибают и здоровые ткани.
Развитию лучевого цистита способствуют несколько факторов:
- Мочевой пузырь очень чувствителен к ионизирующему излучению;
- Наличие сопутствующих заболеваний усиливает действие радиации (анемия, сахарный диабет, хронический цистит, уретрит);
- Применение высоких доз радиации в терапии;
- Короткие интервалы между сеансами лучевой терапии;
- Проведение внутриполостного облучения (например, через влагалище при раке шейки матки);
- Недостаточное принятие мер по защите соседних с опухолью органов.
Изменения в мочевом пузыре при лучевой терапии
Ионизирующее излучение оказывает повреждающее действие не только на опухоль, но и на здоровые ткани. Выражается это в нарушении кровообращения за счет склеротических процессов в стенке сосудов, атрофии нервной ткани. На фоне нарушенного кровообращения и отсутствия иннервации развиваются некротические (омертвление тканей) и склеротические (замещение соединительной тканью) процессы в пузыре.
Изменения, развивающиеся в мочевом пузыре под воздействием облучения, можно разделить на несколько видов:
- Сосудистые изменения;
Пациент замечает учащенное мочеиспускание, при этом моча окрашена в красный цвет (гематурия). В анализе мочи обнаруживают эритроциты лейкоциты, белок. А при цистоскопии обнаруживаются кровоточащие участки кровоизлияний на стенке пузыря.
- Катаральный цистит;
Характеризуется частыми позывами в туалет (до 30 раз в день), резями во время мочеиспускания, выделением крови после опорожнения мочевого пузыря. Анализ мочи показывает наличие эритроцитов, белых клеток крови, белка. При цистоскопии на стенке мочевого пузыря отмечаются воспаление, очаговые кровоизлияния, участки изъязвления слизистой оболочки.
- Образование лучевых язв;
Пациенты жалуются на очень частые походы «по-маленькому» (до 40 раз в день), выраженные боли при мочеиспускании, кровь в моче. Также в моче обнаруживают различные примеси в виде песка, камешков, хлопьев.
При осмотре полости мочевого пузыря в цистоскоп отмечается наличие язв, дно которых обложено фибрином, тут же могут обнаруживаться сформированные конкременты. Мочевой пузырь может быть уменьшен в размере. В анализе мочи, помимо красных и белых клеток крови, обнаруживаются бактерии, белок, соли кальция.
- Инкрустирующий цистит;
Характеризуется очень частыми неотложными позывами к мочеиспусканию (свыше 40 раз за день), выраженным болевым синдромом при опорожнении мочевого пузыря. В моче присутствует кровь, песок, хлопья, камни.
При цистоскопии обнаруживается снижение объема пузыря, воспаленная слизистая оболочка покрыта язвами, фибрином, а также пластинками из солей кальция.
- Псевдорак.
На фоне длительно текущего воспаления, нормальные клетки мочевого пузыря претерпевают изменения и становятся похожими на опухолевые (воспалительная псевдоопухоль).
Осложнения цистита, вызванного облучением
Лечение цистита, вызванного лучевой терапией в последние годы имеет большие успехи, но все равно еще остается проблематичным. Осложнения цистита возникают часто и представляют собой опасные для здоровья состояния:
- Тампонада мочевого пузыря;
Происходит при массивной гематурии, когда кровь сворачивается внутри полости мочевого пузыря. Формируется задержка мочи. Состояние требует немедленной операции.
- Образование свищей (сквозных отверстий) между мочевым пузырем и влагалищем;
Происходит вследствие изъязвления стенки пузыря. Наступает недержание мочи.
- Образование конкрементов в пузыре;
Камни могут повреждать стенки пузыря, вызывая кровотечение, а также блокировать отток с развитием острой задержки мочи.
- Сморщивание мочевого пузыря.
Это состояние со временем вызывает хроническую почечную недостаточность, что может закончиться летально.
Лекарства для лечения цистита на фоне лучевой терапии
Лечение цистита у онкологических больных, получающих лучевую терапию, представляет большую проблему. Успех зависит от времени диагностики лучевого цистита, − чем раньше он выявлен, тем больше шансов на успешную терапию. На начальных этапах применяют консервативную терапию. Назначают препараты, снижающие воспалительный процесс, улучшающие регенерацию, противомикробные средства. По показаниям применяют также анальгетики, спазмолитики, а также препараты улучшающие работу печени.
При необходимости лекарства могут вводиться в полость мочевого пузыря в виде растворов.
При образовании язв, конкрементов в мочевом пузыре, с развитием грозных осложнений, консервативные меры становятся малоэффективными. Тогда прибегают к хирургическому лечению, которое включает резекцию поврежденного участка пузыря или его полное удаление.
Большое внимание должно уделяться профилактическим мерам и раннему выявлению постлучевого цистита. Для этого нужно тщательно следить за анализами мочи, регулярно проводить цистоскопию.
Источник
