Цистит девочек 7 лет

Появляются симптомы цистита у девочки значительно чаще, чем у мальчика, поскольку женская уретра шире и короче, что способствует попаданию патогенных микроорганизмов в уретру и мочевой пузырь. Лечить детский цистит у девочек необходимо в полном объеме, чтобы избежать рецидивов.
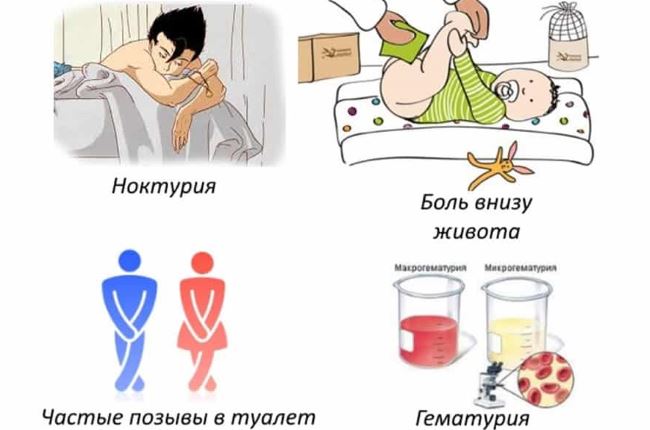
Симптомы цистита у девочек
Цистит у девочки может появиться в любом возрасте. Цистит у новорожденной девочки диагностируется чрезвычайно редко, поскольку в первые годы жизни еще силен материнский иммунитет и организм самостоятельно справляется с патогенной микрофлорой. Симптомы цистита у девочек учащаются в дошкольном возрасте, а в раннем школьном возрасте можно отметить своеобразный пик детского цистита.
Начинается цистит у маленьких девочек с характерных болей и резей при мочеиспускании. Цистит у девочки 3-4 года провоцирует болезненность внизу живота, которая усиливается при мочеиспускании. Акты мочеиспускания становятся все чаще, причем дети много раз просыпаются даже по ночам, чтобы сходить в туалет. Симптомы детского цистита у девочек проявляются не всегда успешными актами мочеиспускания. Даже при сильном желании помочиться цистит у ребенка редко заканчивается выведением определенного объема мочи. Возможно выделение незначительных объемов по 20-50 мл за один акт.
В некоторых случаях, если симптомы цистита у девочки 2 года жизни и старше сильно осложнены болевым синдромом, то у ребенка возникает острая задержка мочи, в данном случае могут появиться отеки и маленького пациента необходимо госпитализировать.
Признаки цистита у девочек
Симптоматика цистита подтверждается и признаками заболевания, которые подтверждаются анализами. Признаки цистита у девочек можно заметить не только по характеру мочеиспускания, но и по самой моче. Для этого все девочки с подозрением на цистит сдают анализ мочи, а также анализ крови.
Характерный признак – учащенное мочеиспускание с малым количеством урины. При сдаче мочи единоразовое количество урины минимальное. Также в моче определяется большое количество патогенной микрофлоры, часто это эшерихия коли, но встречаются и другие возбудители.
Цветность полученной мочи отличается от нормы за счет воспалительного процесса. Моча приобретает мутный цвет, а при обширном остром процессе признаки цистита у детей – потеря прозрачности урины, приобретение желтовато-зеленого цвета и неприятного запаха. Такие случаи цистита встречаются нечасто.
Также довольно редко детский цистит у девочек провоцирует кровь в моче, однако такие признаки свидетельствуют о развитии геморрагического цистита, осложненного внутренним кровоизлиянием.
Воспалительный процесс в мочевом пузыре провоцирует ухудшение общего состояния здоровья больного ребенка. Детский цистит сопровождается признаками интоксикации – появляется температура при цистите, головная боль, вялость ребенка.
Цистит у девочки 5-8 лет
Цистит у девочки 5-7 лет встречается довольно часто по нескольким причинам:
- цистит у девочки 10 лет может быть связан с гормональными изменениями;
- в этом возрасте цистит часто является очередной волной аллергической патологии, возникающей у ребенка обычно в 2-3 года;
- спровоцировать цистит может глистная инвазия;
- часто цистит становится результатом ослабления личной гигиены, недостаточного внимания со стороны родителей;
- цистит у девочек 5-8 лет в некоторых случаях является результатом ранее перенесенного вульвовагинита.
Типичные признаки цистита у девочек 5-8 лет – частые позывы в туалет, сопровождающиеся резкой болью при мочеиспускании. Моча выделяется в малом количестве, она имеет мутный цвет, примеси гноя. Обычно, в этом возрасте девочки уже жалуются взрослым на проблему, поэтому при своевременном обращении к врачу цистит можно вылечить на ранней стадии.

Как лечить детский цистит у девочек
Лечение цистита у девочек должно начать незамедлительно после постановки диагноза, чтобы не усугубить течение заболевания. Принципы, как лечить детский цистит у девочек, не отличаются от подходов для взрослых.
Основа терапии – назначение антибактериальных препаратов. Лечить цистит у подростка девочки можно антибиотиками для взрослых в назначенной врачом дозировке. Рекомендуют девочкам как антибиотики широкого профиля, так и узконаправленные препараты против конкретного вида возбудителя, выявленного в моче. Лечить цистит у подростка девочки можно препаратами: Фурадонин при цистите, поможет и Аугментин, Амоксиклав, Флемоксин Солютаб. Препарат Монурал можно принимать детям с пяти лет – он поможет быстро и эффективно избавиться от цистита.
Лечение цистита дома у девочки 6-8 лет предполагает постельный режим, ребенка нужно оградить от чрезмерной физической активности. Особенно важен такой режим при повышенной температуре тела. Чтобы лечить цистит у девочки 5-9 лет успешно, необходимо давать ей как можно больше питья, чтобы понизить концентрацию мочи и способствовать как можно скорейшему выведению патогенных микроорганизмов. Обычно детям дают компоты, морсы. Хорошо, если в состав напитка входит клюква. Лечение цистита у девочки 7-10 лет может потребовать консультации гинеколога, если симптоматика патологии долго не исчезает.
Лечение цистита у девочки 3-4 года
Лечение цистита у девочек 2 года жизни и старше предпочитают проводить препаратами на растительной основе. Они обладают всеми необходимыми свойствами, чтобы избавить ребенка от цистита, а вот негативных характеристик, как у антибиотиков, у них нет. Поэтому лечение цистита у девочки 3-4 года проводят лекарствами Монурель, Канефрон. Если все же вылечить цистит не удается, применяют Азитромицин, Аугментин и Сумамед – детский цистит у мальчиков и девочек наиболее безопасно лечить именно этими антибактериальными средствами.
data-full-width-responsive=”true”
Плейлист видео про цистит (выбор видео в правом верхнем углу)
Источник

Слизистые оболочки мочевого пузыря обладают защитными свойствами, не позволяющими размножаться патогенным микроорганизмам. Однако под воздействием некоторых факторов эти функции нарушаются, что приводит к развитию воспалительного процесса – цистита. Заболевание у детей старше 6 лет встречается часто. Оно имеет неприятные симптомы и приводит к развитию опасных осложнений, поэтому лечение начинают незамедлительно.

Слизистые оболочки мочевого пузыря обладают защитными свойствами, однако под воздействием некоторых факторов эти функции нарушаются, что приводит к развитию воспалительного процесса – цистита.
Разновидности болезни
Воспаление слизистой мочевого пузыря у детей классифицируют на основании типа патологических изменений и характера течения болезни. По типу воспаления цистит бывает:
- Катаральным. Имеет симптомы средней степени выраженности, патологические изменения не затрагивают глубокие ткани.
- Фолликулярным. На слизистом слое мочевого пузыря появляются доброкачественные новообразования, изменяющие структуру тканей.
- Геморрагическим. Сопровождается повреждением сосудов, вызывающим внутренние кровотечения.
- Буллезным. Ткани сильно отекают, что способствует снижению объема пузыря.
- Инкрустирующим. Развивается при наличии метаболических нарушений, сопровождающихся накоплением солей в органах выделительной системы. Вещества образуют кристаллы, оседающие на стенках пузыря.
По характеру течения выделяют следующие формы цистита у девочек:
- Острую стадию. Возникает при первичном проникновении патогенного микроорганизма, характеризуется наличием выраженных симптомов. При правильном лечении редко приводит к развитию осложнений.
- Хроническую стадию болезни. Развивается на фоне неправильной терапии предыдущей формы. Имеет волнообразное течение, при котором обострение возникает при относительно нормальном состоянии организма.
Причины
Возникновению цистита у девочки в 8 лет способствуют инфекции мочевыводящих путей, вызываемые:
- бактериями (кишечной палочкой, стафилококком, стрептококком, клебсиеллой);
- вирусами (гриппом, герпесом, аденовирусом);
- грибами рода Кандида.
Для указанных выше патогенных микроорганизмов характерны следующие пути передачи:
- Нисходящий. Бактерии в полость пузыря проникают из почек, где протекает инфекционный воспалительный процесс.
- Восходящий. Бактерии из кишечника поднимаются по уретре, проникая в полость пузыря. Реже причиной цистита становится вульвовагинит – воспалительный процесс, охватывающий область входа во влагалище и малые половые губы.
- Контактный. Этот путь инфицирования реализуется при попадании инфекции из близлежащих органов.
- Гематогенный и лимфогенный. Бактерии и вирусы в выделительную систему проникают из отдаленных очагов.
Проникновение бактерий не всегда способствует развитию цистита. Патогенные микроорганизмы длительное время пребывает в неактивном состоянии, дожидаясь воздействия провоцирующих факторов, к которым относят:
- нарушение функций иммунной системы;
- дефицит витаминов, минералов и питательных веществ в организме;
- эндокринные нарушения (гипо- и гипертиреоз);
- изменение микрофлоры кишечника и половых органов, возникающее на фоне приема антибиотиков;
- переохлаждение организма, провоцирующее спазм сосудов, делающих выделительную систему неспособной полноценно вырабатывать мочу;
- ношение тесного синтетического белья, препятствующего нормальному кровотоку и поступлению кислорода в органы малого таза;
- несоблюдение гигиенических правил (редкое или неправильное подмывание);
- застой мочи (возникает при сдерживании позывов или наличии механических препятствий оттоку урины).
Симптомы
Цистит у ребенка 7 лет имеет следующие симптомы:
- Нарушение мочеиспускания (дизурия). Этот признак помогает распознать цистит на ранних стадиях. В большинстве случаев наблюдаются частые болезненные позывы, завершающиеся выделением небольшого количества мочи. При легких формах болезни дети посещают туалет 15-20 раз в сутки, при тяжелом течении частота позывов достигает 50.
- Боли внизу живота. Возникают при накоплении жидкости в пузыре или ее выведении. При тяжелом течении заболевания принимают постоянный характер.
- Проблемы с выделением мочи. Для того чтобы начать опорожнение пузыря, девочке приходится прилагать усилия.
- Ложные болезненные позывы.
- Недержание мочи. Возникает резкий позыв, который невозможно сдержать. В таком случае моча выделяется самопроизвольно. Возможно подтекание урины при физических нагрузках, чихании и кашле.
- Задержка мочи. Возникает не всегда, объясняется спазмом тазовых мышц и сфинктера пузыря. Ребенок может сдерживать позывы и из-за страха перед болью, сопровождающей каждый поход в туалет.
- Изменение характеристик мочи. Если у здоровой девочки урина имеет светло-желтый цвет, то при цистите темнеет и становится мутной. Реже жидкость приобретает розоватый оттенок, что объясняется появлением кровянистых примесей.
- Повышение температуры тела, озноб, мышечные боли.
Диагностика заболевания
Для выявления детского цистита врачи-педиатры и урологи используют:
- Общий анализ крови. При хронической форме болезни изменений не обнаруживается, при острой – повышается уровень лейкоцитов и СОЭ.
- Общее исследование мочи. Выявляются лейкоциты, единичные или множественные эритроциты, эпителиальные и слизистые включения, бактерии. Мочу нужно собирать в утреннее время, предварительно подмывая половые органы с мылом.
- Анализ мочи по Нечипоренко. Для исследования используют среднюю порцию урины. Этот метод используется для диагностики сопутствующего цистита патологического процесса в почках.
- Бактериологическое исследование урины. Материал получают с помощью катетера и доставляют в лабораторию в стерильной пробирке. Образец помещают на питательную среду, выращивая колонии бактерий. Исследование помогает определить чувствительность микроорганизмов к антибиотикам.
- УЗИ мочевого пузыря. Помогает обнаружить изменение толщины слизистых, наличие посторонних включений в полости органа.
- Цистоскопию. Эндоскопический осмотр слизистых используется для подтверждения диагноза хронического цистита и определения характера патологических изменений.
Лечение
При легком течении воспалительного процесса лечение проводят дома. Прием лекарственных препаратов сочетают с соблюдением специального питьевого режима, выполнением гигиенических процедур, соблюдением постельного режима.
При тяжелых формах цистита девочку госпитализируют.
Медикаментозная терапия
Для комплексного лечения цистита у ребенка используют следующие препараты:
- Антибиотики. Чаще всего для лечения заболеваний мочеполовой системы используют Монурал, облегчающий состояние уже после первого приема. При цистите, сочетающемся с пиелонефритом, назначают модифицированные пенициллины (Аугментин, Флемоклав) и цефалоспорины (Цедекс, Зиннат). Таблетки принимают 2-3 раза в сутки в течение 3-7 дней.
- Спазмолитики (Спазмалгон). Снимают спазм мышц пузыря, препятствующий нормальному выделению мочи.
- Пробиотики (Аципол, Линекс). Лекарственные средства применяют с первого дня приема антибиотиков. Это помогает избежать возникновения дисбактериоза кишечника.
- Иммуномодуляторы (Виферон, Генферон). Показаны при частом обострении хронического цистита.
Фитотерапия
Растительные препараты (Канефрон, Фитолизин). Обладают противовоспалительным и антисептическим действием. Прием лекарств помогает ребенку избавиться от неприятных симптомов, предотвращает развитие опасных осложнений. Таблетки и растворы принимают в течение 2-3 месяцев, терапию не рекомендуется прекращать после начала процесса выздоровления.
Народные средства
При лечении цистита у девочек применяют:
- Ванночки с ромашкой и корой дуба. 100 г сырья кипятят в 5 л воды, охлаждают до комфортной температуры, выливают в таз. Пациентка принимает ванну 15 минут, после чего надевает чистое белье и теплые носки.
- Клюквенный морс. 200 г ягод растирают и заливают 2 л воды, доводят до кипения. Напиток употребляют в неограниченных количествах.
Осложнения
Детский цистит осложняется:
- пиелонефритом (воспаление почек развивается при забросе инфицированной урины);
- пузырно-мочеточниковым рефлюксом (заболевание характеризуется нарушением выведения мочи через уретру);
- воспалением придатков (развивается при длительном течении инфекции, характеризующемся распространением бактерий на соседние органы).
Меры профилактики
Для предотвращения цистита нужно:
- исключать переохлаждение (нельзя купаться в холодных водоемах, сидеть на холодных поверхностях, носить короткие юбки);
- соблюдать правила гигиены;
- использовать нейтральные гигиенические средства;
- носить качественное белье из натуральных тканей;
- укреплять иммунитет;
- своевременно устранять инфекционные заболевания и глистные инвазии.
Девочки, входящие в группу риска, должны регулярно обследоваться у нефролога.
Автор статьи
Доктор медицинских наук
×
Рекомендуем посмотреть
Источник

Внезапно появившееся у малыша учащенное мочеиспускание приводит родителей в полное смятение. Довольно часто развитию этого неблагоприятного симптома у детей способствует цистит. Как проводится лечение этого заболевания у малышей от 4 до 8 лет, расскажет эта статья.

Что это такое?
Воспалительная патология в мочевом пузыре называется циститом. Данная болезнь может развиться у любого ребенка. Довольно часто неблагоприятные симптомы болезни появляются у малышей в дошкольном и школьном возрасте. Согласно статистическим документам, девочки болеют этой патологией несколько чаще, чем мальчишки.
Врачи отмечают, что в структуре общей детской заболеваемости цистит находится на десятом месте.
Подавляющая причина болезни — инфекционные патологии. Воздействие вирусов и бактерий приводит к развитию у малыша воспалительного процесса в мочевом пузыре.
Преимущественный способ инфицирования у детей до 5 лет — восходящий. В этом случае инфекция из половых путей заносится в мочевой пузырь, способствуя развитию в нем сильного воспаления.

По некоторым исследованиям, практически у 25% малышей появляются симптомы цистита. Обычно он протекает у них в острой форме.
Важно отметить, что переход в хроническую форму происходит только при наличии у ребенка предрасполагающих факторов. К ним прежде всего относятся: снижение иммунитета, наличие хронических патологий внутренних органов, сахарный диабет, врожденные аномалии и дефекты.
Мальчики в возрасте 6-7 лет заболевают хроническим циститом заметно реже, чем девочки.
Основные симптомы
Клинические признаки цистита у детей 4-8 лет могут быть самыми разными. Выраженность симптомов во многом зависит от исходного общего состояния ребенка. У ослабленного малыша частыми простудными заболеваниями течение болезни может быть более тяжелым.
В 30% случаев цистит протекает в латентной форме, которая не сопровождается появлением у малыша никаких неблагоприятных симптомов.
Воспаление в мочевом пузыре у детей протекает с появлением следующих клинических признаков:
- Повышением температуры тела. При легком течении болезни у ребенка появляется субфебрилитет. В некоторых случаях он может сохраняться у заболевшего малыша на протяжении нескольких недель. Тяжелое течение заболевания сопровождается повышением температуры тела до 38-39 градусов. На фоне фебрилитета у малыша может появиться лихорадка или сильный озноб.

- Дискомфорта при мочеиспускании. Малыши могут жаловаться родителям на появление жжения или болезненности во время походов в туалет. Этот симптом может быть проявляться по-разному. При тяжелом течении выраженность симптома достаточно сильная.
- Частых позывов помочиться. Воспаление мочевого пузыря способствует появлению учащенного мочеиспускания. Заболевший ребенок может бегать в туалет до 10-20 раз в сутки. Порции мочи при этом могут не изменяться по объему. В некоторых случаях количество мочи все-таки уменьшается.
- Болезненностью в области нижних отделов живота. Боль не усиливается после приема пищи или акта дефекации. В основном она имеет тянущий характер. Положение лежа на животе вызывает у ребенка существенное усиление болевого синдрома. В некоторых случаях болезненность усиливается во время мочеиспускания.


- Ухудшением самочувствия. Воспалительный процесс способствует развитию интоксикационного синдрома. Это проявляется выраженной слабостью и быстрой утомляемостью даже после привычных ежедневных дел. Школьники не могут сконцентрироваться во время обучения в школе.
- Появлением повышенной нервозности. Частые позывы к посещению туалета делают малыша достаточно нервным. Заболевший ребенок становится более капризным и эмоциональным. Даже небольшой стресс способен вызвать у ребенка бурную ответную реакцию. У заболевшего ребенка сильно нарушается сон.
Изменением цвета мочевого осадка. Обычно моча становится более мутной и приобретает коричневый цвет. В норме она должна быть соломенно-желтого ненасыщенного оттенка.
Появление в моче различных патологических примесей также может свидетельствовать о наличии воспалительного процесса в мочевыводящих путях или мочевом пузыре.
Как лечить в домашних условиях?
Проводить лечение самостоятельно следует только после предварительного посещения врача. Заболеваниями мочевыводящих путей у детей занимаются детские урологи.
Для установления правильного диагноза следует предварительно провести целый комплекс диагностических мероприятий, в который обязательно входят анализы мочи и ультразвуковое исследование почек. В сложных клинических ситуациях может потребоваться проведение дополнительных диагностических тестов.
Для домашнего лечения врачи назначают соблюдать принципы правильного гигиенического ухода. К нему относятся проведение ванночек с использованием различных отваров лекарственных трав. Проводить их следует 1-2 раза в день. Обычно эти процедуры проводятся утром и вечером.

Длительность гигиенической ванночки с лекарственными средствами не должна превышать 10-15 минут.
Сроки домашнего лечения определяет лечащий врач. Обычно для достижения положительного эффекта требуется проведение не менее 10-15 ежедневных процедур.
В качестве лекарственных трав, которые потребуются для проведения таких ванночек, подойдет аптечная ромашка, шалфей, календула и череда. Для приготовления лечебного настоя возьмите 2 столовые ложки измельченного сырья и залейте его 1,5 стаканами кипятка. Настаивайте в стеклянной емкости в течение 30-40 минут.
Для проведения ванночки достаточно 100-150 мл такого лечебного настоя. Эти отвары также прекрасно подойдут для употребления внутрь в качестве чайного напитка.
Применяйте растительные компоненты достаточно осторожно, так как они могут вызвать у ребенка аллергические реакции.
Перед проведением такого домашнего лечения следует обязательно проконсультироваться с лечащим врачом. Доктор скажет, есть ли у заболевшего ребенка противопоказания к проведению ванночек.

Медикаментозное лечение
Основной терапией цистита у детей считается назначение лекарственных препаратов. Эти средства оказывают выраженный противовоспалительный эффект, помогают бороться с различными вирусами и бактериями, а также оказывают санирующее действие на мочу.
Регулярное использование лекарств позволяет справиться с учащенными позывами помочиться.
Если в проведенном бакпосеве у ребенка были обнаружены различные виды бактерий, то ему обязательно назначаются антибактериальные препараты.


В настоящее время врачи отдают предпочтение лекарствам, обладающим довольно широким спектром действия. Это позволяет добиваться стойкого положительного результата в течение достаточно короткого времени. Обычно лечение острых форм болезни составляет 7-10 дней.
При более тяжелом и затяжном течении патологии может проводиться более длительная терапия.
Антибактериальные средства могут назначаться в виде инъекций, таблеток или суспензий. Эти препараты обладают целым комплексом возможных побочных эффектов.
Назначение антибиотиков проводится только по строгим медицинским показаниям, которые определяет лечащий врач. Самостоятельное использование данных препаратов недопустимо, так как может привести к заметному ухудшению самочувствия малыша.

Принимать антибиотики следует согласно инструкции, которая имеется к каждому конкретному препарату. Самая распространенная ошибка родителей при назначении антибиотикотерапии — самостоятельная отмена лекарственных средств.
При улучшении самочувствия ребенка папы и мамы решают прекратить использовать антибиотики, так как якобы эти средства больше не нужны. Это в корне неверно! Досрочная отмена препаратов приводит лишь к развитию резистентности (устойчивости) бактерий в дальнейшем к действию данных препаратов.
После проведения курса антибиотикотерапии в обязательном порядке проводится лабораторный контроль эффективности.
Уменьшение количества лейкоцитов в общем анализе мочи свидетельствует об успешности проведенного лечения. Для окончательной верификации адекватности терапии проводится контрольный бакпосев мочи. В нем также должен уменьшится бактериальный рост.

Достаточно долгое время в урологической практике используются и уросептики. Эти средства помогают нормализовать показатели мочевого осадка и восстанавливают pH мочи. Назначаются данные средства также на курсовой прием.
Одним из популярных уросептиков является «Фуразолидон». Выписывается данное лекарство, как правило, на 7-10 суток. Кратность и окончательная длительность использования определяется лечащим врачом.
При наличии у ребенка выраженного спазма и болезненности при мочеиспускании используются различные виды спазмолитиков. Эти препараты оказывают довольно стойкое обезболивающее действие, которое проявляется в уменьшении интенсивности болевого синдрома.
Применяются спазмолитики обычно 2-3 раза в день. Длительное применение данных препаратов не нужно. Обычно они назначаются на 3-5 дней.

Диета
Лечебное питание является важной составляющей лечения мочевой патологии. Детский рацион в период острого периода обязательно следует тщательно планировать.
При воспалении мочевого пузыря основа питания — кисломолочные продукты, овощи и крупы.
Белки следует ограничить. Слишком интенсивное поступление в детский организм белковой пищи способствует прогрессированию заболевания и вовлечению в воспаление почек.
Режим питания должен быть дробным. Кушать малышу следует 5-6 раз в сутки небольшими порциями. Каждый прием пищи обязательно должен быть дополнен овощами или фруктами.


Хорошим действием на иммунитет малыша обладают различные кисломолочные продукты. Старайтесь выбирать кисломолочку с максимально коротким сроком годности, так как в ней содержится больше полезных лакто- и бифидобактерий.
В острый период заболевания следует готовить блюда щадящим способом. Продукты следует отваривать, запекать, тушить или готовить с использованием пара.
Отличным помощником для мам станет обычная мультиварка, в которой можно приготовить огромное количество разных полезных блюд.
При всех патологиях мочевыделительной системы в детском рационе ограничивается суточное количество поваренной соли. Врачи рекомендуют употреблять детям только 2-3 грамма хлорида натрия за весь день.
Чрезмерное содержание соли в приготовленных блюдах способствует развитию у малыша на теле выраженных отеков, которые чаще всего появляются на лице.

Соблюдение питьевого режима в лечении патологий мочевого пузыря — это необходимое условие для достижения положительного результата.
В качестве полезных напитков подойдут различные компоты или морсы, приготовленные из плодов и ягод. Отвары из сухофруктов также станут отличной альтернативой обычной кипяченой воде. Во время приготовления морсов и компотов не следует их сильно подслащивать.

Дополнительно обогатить питание витаминами и минералами, оказывающими общеукрепляющее действие, можно с помощью поливитаминных комплексов. Применять эти препараты следует в течение 1 -2 месяцев. Более длительный прием обсуждается с лечащим врачом.
Прием поливитаминных комплексов в период ремиссии хронического цистита оказывает выраженное профилактическое действие.

Так же о том, как лечить детский цистит, вы можете узнать посмотрев видео с участием известного педиатора доктора Комаровского.
Источник


