Что такое туберкулез почек и мочевого пузыря

Туберкулез почек – это внелегочная инфекция, вызываемая микобактериями туберкулеза и поражающая почечную паренхиму. Клиника неспецифична, может включать недомогание, субфебрилитет, боли в пояснице, макрогемматурию, дизурию. Туберкулез почек диагностируется с помощью лабораторных анализов мочи, туберкулинодиагностики, УЗИ почек, урографии, ретроградной уретеропиелографии, нефросцинтиграфии, морфологического исследования. Лечение предусматривает назначение специфической противотуберкулезной терапии; при деструктивном процессе в почках может потребоваться выполнение кавернэктомии или нефрэктомии.
Общие сведения
Среди органных внелегочных поражений туберкулез почек (нефротуберкулез) является наиболее распространенной формой заболевания и встречается в урологии в 30-40% наблюдений. Первоначально происходит поражение коркового слоя органа. Дальнейшее прогрессирование инфекции сопровождается распадом тканей, образованием полостей и каверн в почечной паренхиме, нарушением функционирования почек. В тяжелых случаях наблюдается развитие туберкулезного пионефроза (гнойного расплавления почечной ткани), вовлечение в инфекционный процесс лоханки, мочеточника, мочевого пузыря, половых органов.
При туберкулезе почек достаточно часто развивается генитальный туберкулез, поражающий у мужчин простату, яички, придатки яичек (туберкулезный простатит, орхит, эпидидимит); у женщин – придатки, фаллопиевы трубы, матку (туберкулезный сальпингоофорит, сальпингит, эндометрит).
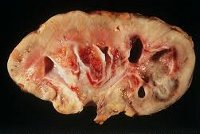
Туберкулез почек
Причины
Возбудителями туберкулеза почек являются микобактерии туберкулеза (М. tuberculosis). Как правило, патология возникает у пациентов с запущенным легочным или костным туберкулезом после 3-10 лет течения первичного туберкулезного процесса. Развитие заболевания, как правило, происходит на фоне имеющихся местных инфекционных или уродинамических процессов – хронического пиелонефрита, камней почек и др.
Патогенез
Проникновение инфекции в почку происходит преимущественно гематогенным путем. Попадая с током крови в клубочковый аппарат, микобактерии формируют множественные мельчайшие туберкулезные очаги. При хорошей местной и общей устойчивости к инфекции и малых размерах первичных очагов, последние могут подвергаться полному обратному развитию. При расстройствах уродинамики и гемодинамики, а также сниженных защитных силах из коркового слоя инфекция распространяется в мозговое вещество, вызывая специфическое воспаление почечных сосочков – туберкулезный папиллит.
По мере дальнейшего развития туберкулеза в процесс вовлекается вся толща почечных пирамид, происходит казеозный распад последних, что сопровождается образованием изолированных или сообщающихся с чашечно-лоханочными комплексами каверн. Прогрессирование туберкулеза почек может привести к формированию в почечной паренхиме множественных полостей (поликавернозная форма) и развитию пионефроза. Последующее заживление каверн протекает с обызвествлением казеозных очагов, в которых, однако, могут сохраняться жизнеспособные микобактерии туберкулеза.
Вторичное вовлечение мочевого пузыря, мочеточников и чашечно-лоханочных комплексов связано с лифогенным или уриногенным механизмом распространения туберкулезной инфекции.
Классификация
В клинической урологии принята классификация, учитывающая клинико-рентгенологические особенности туберкулеза почек. Согласно данной классификации выделяют:
- Туберкулез почечной паренхимы, сопровождающийся образованием множественных очагов в корковом и медуллярном слое почки.
- Туберкулезный папиллит, протекающий с поражением почечных сосочков.
- Кавернозный туберкулез почек, характеризующийся слиянием деструктивных очагов с инкапсуляцией (полостная форма).
- Фиброзно-кавернозный туберкулез почек, сопровождающийся облитерацией чашечек с формированием в них замкнутых деструктивно-гнойных полостей.
- Омелотворение (обызвествление) почки, выражающееся в формировании ограниченных патологических очагов с большим количеством солей кальция (казеом, туберкулем).
Симптомы туберкулеза почек
Патогномоничная симптоматика отсутствует. На ранних стадиях патология может иметь латентное течение или характеризоваться нарушениями общего самочувствия: легким недомоганием, быстрой утомляемостью, субфебрильной температурой, прогрессирующим похуданием. Деструктивные изменения в почках сопровождаются появлением безболевой тотальной гематурии, вызванной эрозией сосудов при изъязвлении почечных сосочков. Кровотечение нередко сменяется пиурией, свидетельствующей о развитии пиелита или пиелонефрита.
При кавернозном туберкулезе почек отмечаются признаки инфекционной интоксикации, боли в пояснице. Болевые ощущения, как правило, выражены умеренно, носят ноющий тупой характер, однако при нарушениях оттока мочи могут прогрессировать до почечной колики. Двустороннее нарушение уродинамики сопровождается признаками хронической почечной недостаточности. При туберкулезном цистите присоединяются дизурические явления – императивные позывы к мочеиспусканию, поллакиурия, странгурия, постоянная боль над лоном, периодическая макрогематурия. В запущенных стадиях болезни нередко развивается артериальная гипертензия.
Диагностика
Учитывая, что туберкулез почек может протекать бессимптомно или в виде различных клинических вариантов, в диагностике первостепенное значение приобретает проведение лабораторных и аппаратно-инструментальных исследований. При подозрении на туберкулез почек показано проведение туберкулиновой пробы и консультация фтизиатра. При сборе анамнеза выясняют факт наличия легочного туберкулеза у самого пациента и его родственников, контакты с туберкулезными больными. У худых больных в ряде случаев удается пропальпировать плотную, бугристую почку. Определяется ярко выраженный симптом Пастернацкого.
Характерными изменениями общего анализа мочи служат стойкая резко кислая реакция, лейкоцитурия, протеинурия, эритроцитурия, пиурия. Достоверно судить о наличии туберкулеза почек позволяет выявление микобактериурии, которая обнаруживается при помощи бактериологического посева мочи или ПЦР-исследования. Проведение ИФА позволяет обнаружить антитела к туберкулезу, гамма-интерферон (квантифероновый тест) или сенсибилизированные Т-клетки (Т-спот.ТБ). В определенных случаях требуется выполнение провокационных тестов с туберкулином. После подкожного введения туберкулезного антигена происходит обострение процесса, что сопровождается выраженной протеинурией, пиурией и микобактериурией.
УЗИ почек при их туберкулезном поражении позволяет выявлять каверны, обызвествленные очаги, оценить степень вовлечения почечной паренхимы и динамику регресса заболевания под действием проводимой терапии. Рентгеновское исследование почек (обзорная урография, экскреторная урография, ретроградная уретеропиелография и антеградная пиелография) помогают комплексно оценить состояние паренхимы и чашечно-лоханочного аппарата почек, мочеточников, мочевого пузыря. Выполнение почечной ангиографии позволяет определить внутриорганную ангиоархитектонику в случае необходимости резекции почки.
Широкими диагностическими возможностями обладают КТ почек и МРТ. Данные о функциональном состоянии почек при туберкулезе получают с помощью радиоизотопной нефросцинтиграфии. Биопсия почки опасна диссеминацией инфекционного процесса, однако по показаниям может выполняться цистоскопия с биопсией слизистой мочевого пузыря. Морфологическое исследование биопатата мочевого пузыря в ряде случаев позволяет обнаружить гигантские клетки Пирогова-Лангганса даже при отсутствии визуальных изменений слизистой. Дифференциальная диагностика необходима с гидронефрозом, неспецифическим пиелонефритом, губчатой почкой, мегакаликозом, поликистозом почки.
Лечение туберкулеза почек
Лечение при туберкулезе почек может быть медикаментозным и комбинированным (хирургическим и медикаментозным). Медикаментозное лечение нефротуберкулеза включает назначение специфических противотуберкулезных препаратов разных групп на срок от 6 до 12 месяцев (рифампицин, изониазид, этамбутол, пиразинамид, протионамид, стрептомицин и др.).
Перспективно сочетание препаратов первого ряда с фторхинолонами (офлоксацином, ципрофлоксацином, ломефлоксацином). Специфическая химиотерапия при туберкулезе почек дополняется назначением ангиопротекторов, НПВС, предотвращающих рубцовое сморщивание почечной ткани. Следует учитывать, что длительное лечение антитуберкулезными препаратами может приводить к тяжелому дисбактериозу кишечника, аллергическим реакциям.
При нарушении оттока мочи из почки требуется установка мочеточникового стента или проведение нефростомии. В случае развития локального деструктивного процесса в почке консервативную терапию дополняют санацией пораженного сегмента (кавернотомией) или частичной резекцией почки (кавернэктомией). При тотальной деструкции органа показана нефрэктомия.
Прогноз и профилактика
Основным прогностическим критерием является стадия заболевания. Раннее выявление нефротуберкулеза, отсутствие деструктивных процессов в чашечно-лоханочной системе, мочеточниках и мочевом пузыре на фоне адекватной специфической химиотерапии может сопровождаться полным излечением. Неблагоприятным в плане прогноза является двусторонний туберкулез почек с выраженным разрушением почечной паренхимы.
Все пациенты, перенесшие данное заболевание, находятся на диспансерном учете у фтизиатра и врача-нефролога с периодическим обследованием. Критериями излеченности служит нормализация показателей мочи, отсутствие рецидива нефротуберкулеза по рентгенологическим данным в течение 3-х лет. Предупреждение туберкулеза почек заключается в соблюдении мер специфической (вакцинация против туберкулеза) и неспецифической профилактики легочного туберкулезе.
Источник
Туберкулез почек и мочевыводящих путей (код по МКБ 10 А18.1) является инфекционным заболеванием, связанным с развитием в организме палочки Коха. Нефротуберкулез проявляется бугорковым поражением почек. Постепенно патология распространяется на другие части мочеполовой системы. Более других патологии подвержен ребёнок, у которого возникает первичная инфекция и еще не в полной мере сформирован иммунитет.
Особенности заболевания и его классификация

В основном туберкулезом почек и мочевыводящих путей болеют люди, у которых ранее была легочная форма заболевания. При этом женщин среди пациентов с таким диагнозом всего лишь 5-10%. У половины мужчин нефротуберкулез поражает простату и протекает в осложненной форме.
В большинстве случаев пораженной оказывается только 1 почка. Время между началом развития патологии и возникновением первых симптомов довольно длительное и в среднем составляет 7-8 лет.
Существует мнение, что почка и легкие поражаются одновременно, но в связи с особенностью развития туберкулеза почек и мочевыводящих путей, симптомы проявляются намного позже. При этом диагностирование болезни осложнено смазанной клинической картиной. Поэтому нередко патология выявляется уже на последней стадии.
Палочка Коха способна попасть в почку вместе с кровью. А строение данного органа таково, что способствует развитию палочки. Внутри почки находится много мелких сосудов и медленный кровоток, что создает для возбудителя отличные условия. В результате образуются множественные очаги.
Заболевание имеет 4 стадии развития.
Среди них выделяют:

- одно-, реже двухсторонний почечный туберкулез;
- периуретерит — рубцовое поражение мочеточника;
- поражение мочевого пузыря;
- рубцовый или язвенный процесс в уретре.
Чаще всего на первых двух стадиях заболевания туберкулез мочевыводящей системы принимают за другие патологии. Это существенно затрудняет диагностику, а к моменту выявления болезни она приводит к серьезным изменениям в организме.
Признаки заболевания и его лечение зависят от того, как оно протекает и на какой стадии выявлено.
Выделяют 2 формы патологии:
- Острая (милиарная) — возникает при проникновении в почку возбудителя. После этого в корковой зоне начинают формироваться бугорки, как показано на фото. Данная форма может проходить самостоятельно. При этом на тканях органа остаются рубцы.
- Хроническая (казеозная) — воспалительный процесс развивается медленнее. При этом микобактерии поражают ткань органа, в результате чего возникают язвы и некротические очаги. У пациента развивается почечная недостаточность и, если не начать лечение, почка может отказать.
Очень часто поставить точный диагноз врачам удается только тогда, когда патология уже перешла в хроническую форму и вызвала серьезные изменения в органе.
Причины развития
Попасть в организм человека микобактерия способна несколькими путями.
К основным причинам патологии органов мочевыделения относят:

- Длительное течение туберкулеза костей или легких. Зачастую патология выявляется на фоне хронических заболеваний мочевыделительной системы.
- Человек с открытой формой туберкулеза является заразным, и при контакте с ним здоровые люди способны заразиться палочкой, которая впоследствии поражает мочевыделитель.
- Употребление в пищу молока от зараженного скота.
В основном в почки микобактерия попадает из легких, где развивается в течение определенного периода времени. Реже всего диагностируют туберкулез после употребления зараженных молочных продуктов.
Попадая в организм человека, возбудитель не всегда приводит к туберкулезу. Если иммунная система работает без сбоев, то часто она способна самостоятельно подавить его распространение.
К факторам риска развития заболевания относят:
- сниженный иммунитет;
- неблагоприятные условия проживания и отсутствие полноценного питания;
- воспалительные процессы в мочевыделительной системе;
- лечение с использованием препаратов иммунодепрессоров, которые способствуют подавлению иммунитета.
Именно у людей с низким иммунитетом, которые неправильно питаются, диагностируют туберкулез мочевыделительной системы. Поэтому врачи для профилактики рекомендуют закаливать организм и обеспечивать себе полноценное питание.
Каким образом возбудитель может попасть в организм человека?
Выделяют несколько способов передачи инфекции:

- Воздушно-капельный. В таком случае источником заражения становятся слюна или мокроты больного.
- Контактно-бытовой. Заразиться палочкой Коха можно при рукопожатии с зараженным человеком, общении или использовании общих предметов быта (посуда, полотенце и так далее).
- Проникновение через кровь или лимфу из очага воспаления.
- Урогенный способ заключается в передаче инфекции из одной почки на другую.
Чтобы защитить себя от болезни, необходимо использовать марлевую повязку во время общения с больным человеком. Также важно регулярно проходить медицинские осмотры и ежегодно делать флюорографию. Это даст возможность выявить туберкулез в легких, откуда он через кровь и лимфу способен попасть в почку.
Симптомы заболевания
Опасным туберкулез почек считается потому, что на начальном этапе своего развития он никак себя не проявляет. А те из признаков, которые возможны в этот период, могут являться общими и связываться с перенесенной легочной формой болезни.
Среди них выделяют:

- общая слабость организма;
- незначительное повышение температуры (37,6 градусов);
- постоянная усталость;
- наличие белка в моче;
- изредка возможно снижение артериального давления;
- рвота или нарушение пищеварения (диарея, запор).
Такой симптом, как боль в области поясницы возникает только у 7-10% больных. Очень часто симптомы туберкулеза мочевыделительной системы путают с пиелонефритом, уретритом, циститом или другими патологиями, что существенно затрудняет диагностику.
После того как патология переходит в хроническую форму, пациента начинают беспокоить:
- частое мочеиспускание, особенно в ночное время;
- снижение артериального давления;
- выделение крови с мочой;
- нарушение обмена углеводов, связанное с изменением работы почек;
- потеря в весе из-за распада белков и глюкозы;
- боль в области поясницы становится постоянной;
- пигментация кожных покровов — признак почечной недостаточности.
Туберкулез мочеточника проявляется дизурией и ложными позывами к мочеиспусканию. Мочеиспускание становится болезненным, а в самой моче можно увидеть кровяные сгустки и гной.
Диагностика
 При туберкулезе почек и мочевыводящих путей диагностика затруднена. Это связано с тем, что симптом часто имеет атипичный характер, что касается не только общего самочувствия человека, но и проведения лабораторных анализов.
При туберкулезе почек и мочевыводящих путей диагностика затруднена. Это связано с тем, что симптом часто имеет атипичный характер, что касается не только общего самочувствия человека, но и проведения лабораторных анализов.
На ранних стадиях в анализе мочи отмечается незначительное количество эритроцитов и белка. При этом бактериологическое исследование не выявляет наличия патогенных микроорганизмов.
Поводом для более тщательного исследования становится факт перенесенного туберкулеза легких или контакт с больными открытой формой заболевания. Поводом для обследования ребенка становится общая слабость организма и помутнение мочи. В таком случае обязательной является проба Манту.
Лабораторные методы диагностики дают возможность выявить только косвенные признаки, среди которых:
- Наличие белка и кислая реакция мочи при отсутствии патогенной микрофлоры.
- Превышенный уровень эритроцитов на фоне отсутствия выявленной патогенной микрофлоры.
При негативных результатах анализов врач может заподозрить у человека опасное заболевание. Чтобы подтвердить или опровергнуть его, необходимо комплексное обследование.
В таких случаях пациенту назначают проведение:

- бакпосева мочи на наличие палочки Коха;
- ПЦР-диагностика;
- ИФА-диагностика дает возможность обнаружить наличие антител к возбудителю болезни;
- Туберкулинодиагностика заключается во введении подкожно туберкулина, после чего проводится исследование мочи пациента.
Дополнительно врач проводит LSI тест, который заключается в исследовании образа жизни пациента, что также помогает заподозрить наличие болезни.
Полной картины не может гарантировать и инструментальное обследование пациента:
- УЗИ на начальном этапе считается малоэффективным. Позже врач может обнаружить каверны и оценить степень поражения органа.
- Лучевая диагностика. На ранних стадиях она неэффективна из-за незначительности очагов поражения. На поздних стадиях рентген позволяет выявить уплотнение паренхим и процесс обезыствления.
- КТ или МРТ дают возможность определить каверны и оценить состояние лимфоузлов, расположенных в данной области. Обычно такие методы исследования назначают при решении вопроса о проведении оперативного вмешательства.
- Нефросцинтиграфия дает возможность оценить степень поражения и нарушения функционирования почек.
- Биопсия в таком случае считается малоэффективной.
Только комплексное обследование дает возможность поставить точный диагноз. Поэтому каждому пациенту, у которого появилось подозрение на туберкулез мочевыделительной системы, важно пройти лабораторное исследование крови и мочи, также использовать инструментальные методы.
Лечение

Методика терапии заболевания зависит от степени его развития и наличия определенных симптомов. При этом лечение может быть как консервативным, так и хирургическим. Курс лечения составляет не менее 12 месяцев, во время которых пациент должен находиться в тубдиспансере. Оперативное вмешательство проводят на поздних стадиях туберкулеза.
При выявлении туберкулеза почки или паренхимы, лечение всегда консервативное. Если каверзная форма выявлена на 3 стадии развития, то консервативную терапию могут дополнить оперативным вмешательством на отдельных участках органа. При пионефрозе или поликаверзной форме туберкулеза лечение должно быть оперативным.
Подход к терапии всегда будет индивидуальным, и зависеть от стадии протекания патологии, наличия осложнения, состояния организма и других факторов. При этом лечение всегда начинается с подавления возбудителя, для чего используется антибактериальная терапия.
При этом пациенту назначают:
- Стрептомицин;
- Этамбутол;
- Рифампицин.
Если у пациента окажется аллергия на какой-либо из этих препаратов, врач проведет замену на: Циклосерин, Этионамид, Протионамидин, Канамицин и так далее. Действие такого лечения направлено на уничтожение возбудителя туберкулеза. На месте очагов инфицирования при этом возникают рубцы. Чтобы избежать чрезмерного рубцевания тканей органа, пациенту дополнительно назначают прием нестероидных противовоспалительных средств и препаратов ангиопротекторов.
В период лечения больному проводится регулярное наблюдение за состоянием почек. При уменьшении общего количества мочи проводится стентирование или установка катетера.
На поздних этапах развития туберкулеза почки или мочевыводящих путей больной нуждается в оперативном вмешательстве. В таком случае проводится кавернэктомия — удаление той области органа, в котором выявлены очаги поражения. Если такое повреждение оказалось слишком большим, может потребоваться полное удаление органа.
Перед проведением операции больной нуждается в тщательной подготовке. Для этого врач подберет противотуберкулезный препарат, который нужно принимать в течение нескольких недель. После проведения операции курс лечения повторяется. Это даст возможность избежать перехода инфекции на здоровую почку.
Что касается народных средств, то при лечении туберкулеза почек или мочевыводящих путей они бессильны. В основе терапии является прием антибактериальных препаратов, которые губительно воздействуют на палочку Коха.
Дополнительно к медикаментозному лечению пациенту назначается специальная диета.
Профилактика
Чтобы обезопасить себя от развития туберкулеза мочевыделительной системы, врачи рекомендуют соблюдать профилактические меры:

- Детям важно проводить плановую вакцинацию БЦЖ.
- Ежегодно детям нужно ставить Манту. Взрослые вместо этого должны проходить флюорографию.
- Заниматься спортом и укреплением иммунитета.
- Правильно питаться. При этом в рационе должно быть достаточное количество витаминов и минимальное содержание консервантов.
- Неукоснительно соблюдать гигиенические правила.
- Вести здоровый образ жизни. Избегать употребления алкоголя и отказаться от курения.
- При контакте с больными нужно использовать марлевые повязки.
Если пациент находится в группе риска, врач может рекомендовать профилактический прием препарата Изониазид.
В такую группу входят:
- люди, контактирующие с человеком, у которого диагностировали туберкулез (родственники пациента, медики, которые проводят лечение таких пациентов и так далее);
- пациенты с язвой желудка или двенадцатиперстной кишки, хроническими патологиями легких, сахарным диабетом, психическими патологиями, ВИЧ-инфицированные;
- дети, у которых была положительная реакция на пробу Манту;
- пациенты, которые проходят курс лечения гормональными препаратами.
Данная профилактика также будет эффективной тогда, когда инфицирование уже произошло, но заболевание еще никак себя не проявляет, так как проходит инкубационный период.
Нефротуберкулез нельзя назвать редкой болезнью. Однако очень часто его удается диагностировать уже на поздних стадиях, когда орган подвергается значительным изменениям. Поэтому важно регулярно проходить профилактические осмотры, которые помогают выявить патологии в самом начале и начать адекватное лечение. Только так можно быть уверенным в том, что болезнь не станет причиной инвалидности или даже летального исхода.
Источник
