Что такое тампонада мочевого пузыря
Тампонада мочевого пузыря представляет собой патологическое состояние, при котором полость пузыря полностью заполнена кровяными сгустками. Такое состояние рассматривается медиками, как неотложное, ведь в связи с ним развивается нарушения мочеиспускания, а иногда и острая задержка урины.
Почему развивается?
Тампонада мочевого пузыря может стать следствием заболеваний мочеполовой системы, а также результатом травм. Основными причинами являются:
- травмы верхних мочевых путей;
- новообразования верхних отделов мочевыводящего тракта;
- новообразования мочевого пузыря;
- варикозное расширение вен мочевого резервуара и предстательной железы;
- повреждения капсулы предстательной железы вследствие того, что капсула разорвалась.

Частой причиной является рак мочевого пузыря
Механизм развития
Как развивается, процесс во многом зависит от происхождения патологии. Например, при внезапном разрыве капсулы простаты процесс протекает следующим образом. Разрыв и натяжения капсулы возникает из-за роста предстательной железы и обструкции в ней.
На мышцу, которая расслабляет мочевой пузырь, а также на его шейку постоянно оказывается давление. Оно формируется по причине того, что надо преодолеть инфравезикулярную закупорку. Изменение давления внутри пузыря и большой объем предстательной железы создают условия, которые ведут к разрыву капсулы. Как итог, случается гематурия.
Симптомы
Главные проявления тампонады пузыря будут болевые ощущения при попытке помочиться, позывы либо не дают эффекта, либо же выделяется небольшое количество урины. При пальпации над лобком определяется выпуклость, это переполненный мочевой пузырь. При малейшем надавливании на него возникает боль. Человек с тампонадой мочевого пузыря эмоционально лабилен, его поведение беспокойное.
На основании определения объема крови в мочевом пузыре устанавливают степень кровопотери. В урине есть примеси крови свежие или уже измененные. Стоит учитывать, что тампонада мочевого резервуара предполагает кровотечение. Вместительность пузыря у мужского пола составляет около 300 миллилитров, но по факту объем утерянной крови намного больше.
Поэтому у больного человека есть все признаки потери крови:
- бледные и влажные кожные покровы;
- сердцебиение;
- слабость и апатия;
- головокружение;
- увеличение частоты пульса.
Основными жалобами пациента с тампонадой будут болевые ощущения в области мочевого резервуара, неспособность к мочеиспусканию, болезненные и нерезультативные позывы, кружение головы, кровь в урине.

Анемия – одно из осложнений патологического состояния
Как диагностировать?
Тампонада мочевого пузыря определяется на основании жалоб, расспроса. Как правило, доктор выясняет, что уже имелись случаи наличия крови в урине. При осмотре на себя обращает выраженная болезненность при надавливании в области лона, бледный и нездоровый вид пациента.
В мочевой жидкости наблюдается кровь. При обследовании мужчин при помощи пальца через прямую кишку доктор определяет предстательную железу, которая превышает нормальный размер.
Лечащий врач обязательно назначает анализы крови и мочи. В общем анализе крови наблюдается снижение уровня гемоглобина, эритроцитарных элементов. Также есть выраженное повышение уровня лейкоцитов в крови, сдвиг формулы лейкоцитов влево и высокий уровень скорости оседания эритроцитов. Так происходит из-за имеющегося в мочевом пузыре воспалительном процессе.
В биохимическом анализе крови растет уровень креатинина, мочевой кислоты. Это объясняется тем, что на фоне острой задержки мочи и длительной тампонады очищающая способность почек снижается.
Для диагностики тампонады используют ультразвуковое исследование пузыря и предстательной железы, а также верхних отделов мочевого тракта и почек. На УЗИ можно увидеть увеличенную в объеме, за счет аденомы, простату. В резервуаре мочи наблюдаются сгустки крови в виде элементов разной эхогенности.
С помощью УЗИ возможно предположить достаточно точно количество крови, которое находится в полости пузыря. А вот осмотр почек позволяет диагностировать закупорку мочевых путей выше самого резервуара урины.
На ультразвуковом исследовании эта обструкция будет видна в виде расширения с двух сторон. Расширяются чашечно-лоханочная система, мочеточники. Этот вид диагностики также определяет новообразования при их наличии.
Постановка катетера не решает проблему, так как он сразу же забивается кровяными сгустками.
Лечение
Лечебные мероприятия носят оперативный характер. Различают срочное и отсроченное оперативное лечение. Срочное состоит в ревизии резервуара урины и удалении аденомы.

Гемостатики – лекарственные препараты, используемые кровотечениях при различного вида
А вот отсроченное предполагает очищение пузыря от крови через уретру параллельно с терапией антибиотиками и гемостатиками. Также применяют замещение потерянной крови. Если кровотечение остановлено, то есть время на полноценное обследование и проведение отсроченного вмешательства. Тампонада является весьма опасным состоянием, она требует незамедлительного лечения. При первых признаках обращайтесь к врачу.
Источник
vОпределение.
Острое состояние, заключающееся в полном заполнении мочевого пузыря сгустками крови
вследствие гематурии, часто вызывающее выраженную дизурию и прекращение акта мочеиспускания –
острую задержку мочеиспускания.
vЭтиология.
Причиной гематурии могут являться множественные заболевания органов мочеполовой системы,
все они могут сопровождаться тампонадой мочевого пузыря:
ª Тампонада мочевого пузыря при массивной гематурии вследствие травм верхних мочевых
путей,
ª Тампонада мочевого пузыря при массивной гематурии вследствие опухолей верхних
мочевых путей,
ª Тампонада мочевого пузыря при гематурии вследствие опухоли мочевого пузыря,
ª Тампонада мочевого пузыря при гиперплазии простаты.
§ Гематурия и тампонада обусловленная кровотечением из варикозно-расширенных
вен простаты и шейки мочевого пузыря,
§ Гематурия и тампонада обусловленная кровотечением из поврежденных участков
капсулы простаты (спонтанный разрыв капсулы, самовылущивание гиперплазированных
узлов).
vПатогенез развития при гиперплазии простаты.
Механизмы развития гематурии и тампонады при гиперплазии простаты следующие:
ªГематурия из варикозно-расширенных вен простаты.
По мере прогрессирования обструктивного процесса в простате и увеличения её объёма за счет
внутрипузырного простатического роста развивается нарушение венозного оттока крови из
органа, в результате механического сдавления вен простаты и шейки мочевого пузыря. Данное
состояние приводит к развитию варикозного расширения вен шейки мочевого пузыря с
дегенеративными изменениями их стенок. Постоянные нагрузки детрузора и шейки мочевого
пузыря по преодолению повышенного сопротивления (инфравезикальной обструкции) создают
резкие перепады внутрипузырного давления, что на фоне постоянного давления увеличенного
органа на вены способствует созданию микро-, а затем марконадрывов вен. Кровь поступает в
мочу непосредственно в мочевом пузыре. Чрезмерное поступление крови в мочевой пузырь на
первых порах выражается в гематурии неизмененной кровью, далее на фоне уже
существующей инфравезикальной обструкции кровь начинает сворачиваться, образуя сгустки.
Каждый очередной виток поступления крови увеличивает количество сгустков крови в
мочевом пузыре.
ªГематурия при спонтанном разрыве капсулы простаты.
По мере развития обструктивного процесса в простате и развития увеличения объёма простаты
чаще всего за счет внутрипузырного простатического роста кроме нарушения венозного оттока
развивается напряжение и натяжение капсулы простаты. Постоянные нагрузки детрузора и
шейки мочевого пузыря по преодолению повышенного сопротивления (инфравезикальной
обструкции) создают резкие перепады внутрипузырного давления, что на фоне постоянного
давления увеличенного органа на капсулу способствует саморазрыву капсулы с
пролабированием тканей железы в дефект капсулы и развитием гематурии. Поступающая в
мочевой пузырь кровь сворачивается, каждый очередной всплески кровотечения увеличивают
количество сгустков.
vСимптоматика и клиническая картина.
Ведущими и основными симптомами тампонады мочевого пузыря являются:
ªБоль и болезненные позывы к мочеиспусканию при тампонаде мочевого пузыря
практически не отличается о таковой при острой задержке мочеиспускания. Частые
(поллакиурия, странгурия), болезненные позывы к мочеиспусканию безрезультатны или
малорезультатны, пальпация в надлобковой области вызывает усиление болей. Больные, как
правило, крайне беспокойны.
ªГематурия. Примесь крови в моче может быть как свежей (неизменной кровью), так и
измененной кровью, гематурия тотальная.
ªОстрая задержка мочеиспускания в виде безрезультатных и болезненных позывов к
мочеиспусканию вызывает выраженные боли в области мочевого пузыря.

ªОбщие признаки кровопотери. Учитывая, что ёмкость мочевого пузыря мужчины в
среднем составляет 250–300 мл при развитии тампонады мочевого пузыря можно предполагать
минимальную кровопотерю в том же количестве. Однако, количество потерянной крови при
тампонаде мочевого пузыря, как правило, гораздо больше. В зависимости от степени
кровопотери отмечаются внешние признаки анемии: бледность кожных покровов и видимых
слизистых, частый пульс, склонность к гипотонии и т.д.
vДиагностика.
ªЖалобы. Больные жалуются на проявления основной симптоматики: отсутствие
самостоятельного мочеиспускания, поступление крови с мочой, болезненные позывы к
мочеиспусканию, общую слабость, головокружение.
ªАнамнез. В процессе опроса, как правило, выясняется, что данная гематурия не первая и
ранее возникали эпизоды самостоятельно купировавшейся макрогематурии. Также выясняется
длительный анамнез симптомов инфравезикальной обструкции.
ªОсмотр. Визуально мочевой пузырь, как правило, выпирает над лоном. Пальпируется
выпирающий над лоном, переполненный мочевой пузырь, пальпация вызывает резкую
болезненность. Поступающее из уретры на фоне переполненного мочевого пузыря небольшое
количество сгустков крови или мочи с примесью крови. Ректально определяется увеличенная,
тугоэластическая аденоматозная простата. Бледность кожных покровов и видимых слизистых,
другие внешние признаки анемии.
ªЛабораторная диагностика. В зависимости от степени кровопотери снижены показатели
красной крови: общее количество эритроцитов и гемоглобин. Сгустки крови в мочевом
пузыре и развивающаяся на фоне этого ОЗМ вызывают воспалительную реакцию крови в виде
лейкоцитоза, сдвига лейкоцитарной формулы влево, повышенного СОЭ.
При длительно текущей тампонаде мочевого пузыря на фоне ОЗМ и анемии развивается
нарушение эвакуаторной функции верхних мочевых путей, снижается очистительная функция
почек, что выражаетсяазотемией – креатинин крови может достигать цифр 150 мкмоль/л и
выше, мочевина – свыше 10 ммоль/л, остаточный азот – свыше 50 – 60 мг%.
ªУльтразвуковая диагностика.
§ УЗ сканирование мочевого пузыря и простаты. Кроме увеличенной
аденоматозной простаты в мочевом пузыре определяется большое количество сгустков
крови выполняющего весь переполненный мочевой пузырь в виде образования
смешанной эхогенности. Иногда удается визуализировать дефект капсулы с
прилежащим к нему сгустком крови. По размерам и объёму образования можно
приблизительно определить количество кровопотери.
§ УЗ сканирование почек и верхних мочевых путей. Позволяет диагностировать
иногда присоединяющуюся при тампонаде мочевого пузыря суправезикальную
обструкцию в виде двусторонней дилатации верхних мочевых путей. Степень дилатации
может достигать значительных размеров: мочеточник до 3–4 см, лоханка до 4–5 см,
чашечки до 2–2,5 см. Кроме того, ультразвуковое сканирование верхних мочевых путей
позволяет исключить или подтвердить наличие опухолевых образований почек.
4
ªКатетеризация мочевого пузыря, как правило, не позволяет полностью снять страдания
больного, т.е. полностью опорожнить мочевой пузырь; незначительное поступление
геморрагической мочи по катетеру сменяется его забиванием сгустками крови.
ªЛечение.
Развивающаяся и продолжающаяся тампонада мочевого пузыря является показанием к
оперативному лечению – ревизии мочевого пузыря, чреспузырной аденомэктомии.
− Отсроченное оперативное лечение.
На фонегемостатической,антибактериальной икровезаместительной терапии
производят отмывание мочевого пузыря от сгустков по уретральному катетеру.
Успешное выполнение последней и отсутствие продолжающегося кровотечения дает
время для системного обследования больного и подготовки к отсроченному
оперативному вмешательству.
− Срочное оперативное лечение.
Безуспешность отмывания тампонады (сгустков), повторное развитие тампонады и
продолжающееся массивное кровотечение являются показанием к срочному
оперативному вмешательству: ревизии мочевого пузыря и аденомэктомии.
Источник
Введение
В больницу скорой медицинской помощи, включающую и урологическое отделение, на УЗИ часто поступают больные с ведущим симптомом гематурии. Больные с любой формой макрогематурии (тотальной, инициальной или терминальной) проходят УЗИ непосредственно при поступлении или в ближайшие часы.
Основными причинами макрогематурии у поступающих в нашу больницу пациентов являются опухоли мочевого пузыря и почек, уролитиаз, травмы мочевыделительной системы. Однако значительный процент больных (12,3%) поступают с гематурией воспалительного характера) геморрагические циститы и, гораздо реже, после бесконтрольного приема препаратов группы антикоагулянтов.
После досадной ошибки в диагностике (большой сгусток крови был расценен как опухоль мочевого пузыря) большинству больных с макрогематурией стали проводить повторное УЗИ после “отмывания” сгустков (рис. 1, 2)
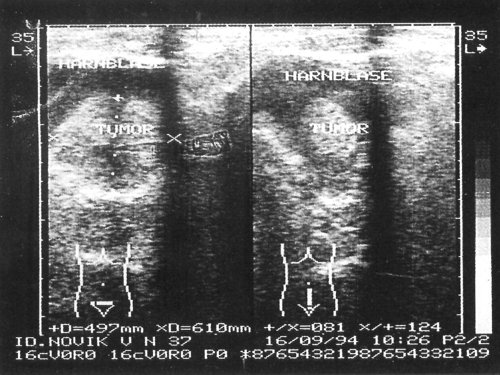
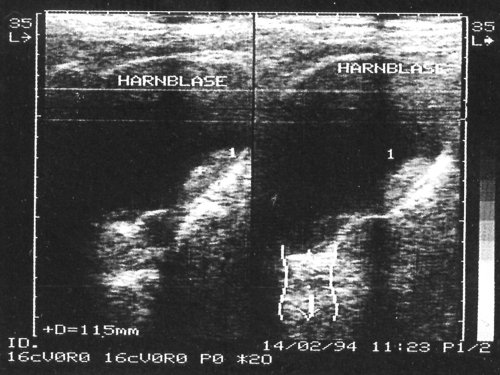
Рис. 1. На сонограммах в просвете мочевого пузыря образования повышенной эхогенности с четкими неровными контурами, занимающие 2/3 объема мочевого пузыря.
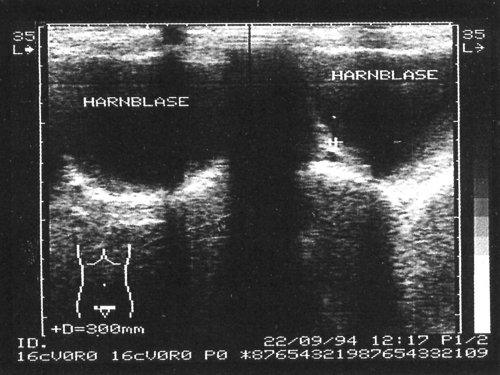
Рис. 2. На сонограммах в просвете мочевого пузыря образования повышенной эхогенности с четкими неровными контурами, занимающие 2/3 объема мочевого пузыря.
Материалы и методы
“Отмывание” от сгустков крови полости мочевого пузыря производится после эхоскопии, при которой заподозрено наличие сгустков крови. Для “отмывания” используется раствор фурацилина или 3% раствор борной кислоты объемом 1-4 литра, вводимых через металлический катетер большого диаметра, так называемый “эвакуатор” или через эпицистостому. Теплый раствор вводится шприцом Жанне до чистых “вод”. После “отмывания” сгустков проводится повторное УЗИ и цистоскопия.
Проведение этой несложной процедуры позволяет дифференцировать сгустки крови от опухолей мочевого пузыря, уточнять истинные размеры опухоли, ее локализацию и распространенность, что необходимо для выбора объема оперативного вмешательства и его результативности.
Обсуждение
На эхограммах сгустки крови визуализируются как гиперэхогенные или повышенной эхогенности образования неправильной (реже округлой или полусферической) формы с неровными контурами, неоднородной эхоструктуры с гипоэхогенными включениями в виде очагов или узких полосок, обусловленных слоистостью сгустка. Относительная однородность эхоструктуры сгустка может быть при наличии сладжа , т.е. осадка из слущенного эпителия и гемолизированной крови.
Смещение образования в мочевом пузыре при изменении положения больным свидетельствует о наличии сгустка, однако, если сгусток прилипает к стенке мочевого пузыря, отличить его от опухоли весьма трудно. На представленных сканограммах демонстрируются случаи УЗ-диагностики сгустков крови в мочевом пузыре (рис. 3-6).
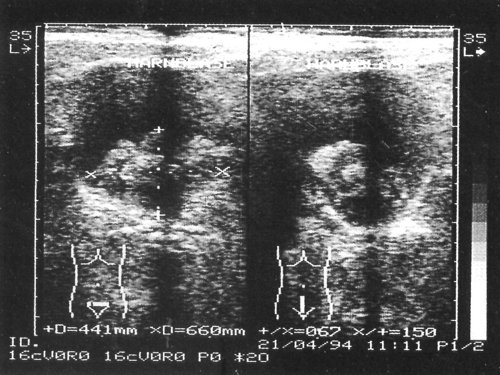
Рис. 3. В полости мочевого пузыря образование повышенной эхогенности неоднородной эхоструктуры с гипоэхогенными включениями – сгусток крови, симулирующий опухоль.
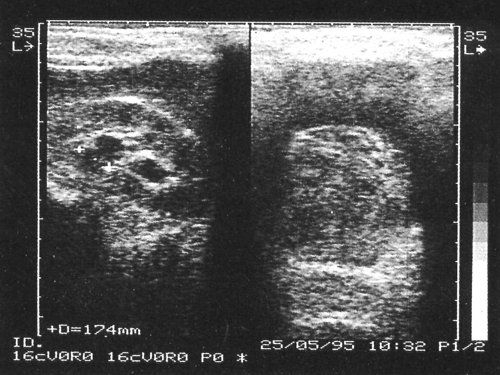
Рис. 4. Тампонада сгустком крови мочевого пузыря (справа) и расширение чашечно-лоханочной системы почки (слева), окончательный диагноз – геморрагический цистит.

Рис. 5. Вариант сгустка крови в виде “сладжа”(1 – “сладж”).
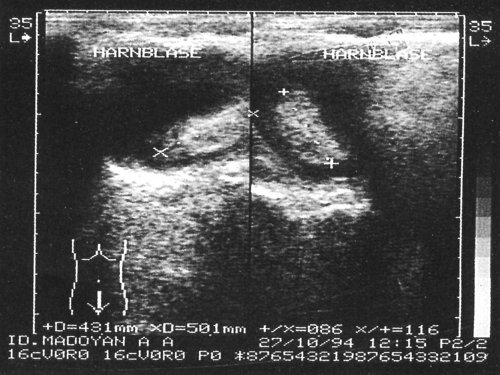
Рис. 6. Смещающийся сгусток крови в мочевом пузыре.
Выводы
Предоставленный практический материал показывает трудности дифференциальной диагностики сгустков крови и образований в мочевом пузыре. Считаем необходимым проведение “отмывания” сгустков крови в мочевом пузыре и повторного УЗИ, а затем, контрольной цистоскопии. Учитывая иногда возникающие трудности при проведении цистоскопии, повторное УЗИ позволяет поставить правильный диагноз.
В доступной литературе по УЗ-диагностике информации о значительных количествах наблюдений сгустков крови мы не встречали, поэтому списка литературы нет.
Благодарно примем критику и замечания по данному материалу.
Источник
Ситуации, требующие неотложного вмешательства, встречаются в урологической практике довольно часто. К ним относятся почечная колика, острый пиелонефрит, задержка мочи, макрогематурия. Быстрое распознавание и дифференцированное лечение этих состояний уменьшает вероятность развития осложнений и увеличивает длительность эффекта от проведенной терапии.
Как видно из табл. 1, число вызовов скорой помощи в Москве по поводу внезапных заболеваний и синдромов в урологии, требующих неотложной терапии, с 1997 по 1999 год увеличилось на 5,8%.
Эффективность лечения пациентов с острыми урологическими заболеваниями зависит от двух факторов: качества проведения комплекса мероприятий, направленных на нормализацию жизненно важных функций, и своевременной доставки пациента в специализированный стационар.
Почечная колика
Определение. Почечная колика — симптомокомплекс, возникающий при остром (внезапном) нарушении оттока мочи из почки, что приводит к развитию чашечно-лоханочной гипертензии, рефлекторному спазму артериальных почечных сосудов, венозному стазу и отеку паренхимы, ее гипоксии и перерастяжению фиброзной капсулы.
Этиология и патогенез
Чаще всего обструкции верхних мочевых путей обусловлены наличием камня (конкремента) в мочеточнике. Окклюзия мочеточника может также наступить при стриктурах, перегибах и перекрутах мочеточника, при обтурации его просвета сгустком крови, слизи или гноя, казеозными массами (при туберкулезе почки), отторгнувшимся некротизированным сосочком (см. табл. 2). Почечная колика является синдромом, который лишь свидетельствует о вовлечении в патологический процесс почки или мочеточника.
Клиническая картина. Для почечной колики характерно внезапное появление интенсивных болей в поясничной области, нередко ночью, во время сна, иногда после физической нагрузки, длительной ходьбы, тряской езды, приема большого количества жидкости или мочегонных препаратов. Обычно боль возникает в костовертебральном углу и иррадиирует в подреберье, по ходу мочеточника в половые органы, по внутренней поверхности бедра. Реже боль начинается по ходу мочеточника, а затем распространяется на область поясницы с соответствующей стороны и иррадиирует в яичко или большие половые губы. Возможна атипическая иррадиация болей (в плечо, лопатку, в область пупка), что объясняется широкими нервными связями почечного нервного сплетения. Часто наблюдаются парадоксальные боли в области здоровой почки вследствие рено-ренального рефлюкса. У некоторых пациентов превалируют болевые ощущения в месте иррадиации.
Характерно беспокойное поведение больных, которые стонут, мечутся и принимают самые невероятные позы, так как не могут найти положения, в котором бы интенсивность болей уменьшилась. Появляются бледность, холодный пот. Иногда повышается АД. Дизурические явления довольно часто (но не всегда) сопутствуют приступу почечной колики. Дизурия проявляется учащенным, болезненным мочеиспусканием: чем ближе к мочевому пузырю локализуется камень, тем резче дизурия.
Нередко почечную колику сопровождают тошнота, многократная рвота, задержка стула и газов, вздутие живота (гастроинтестинальный синдром), что затрудняет диагноз.
При бимануальной пальпации выявляется резкая болезненность в области почки, резистентность мышц на стороне заболевания. Иногда удается прощупать увеличенную и болезненную почку. В ряде случаев при почечной колике наблюдается повышение температуры, озноб, лейкоцитоз при отсутствии других признаков мочевой инфекции и острого пиелонефрита.
Постановка диагноза «почечная колика» требует от врача СМП ответа на следующие вопросы:
- Присутствуют ли в анамнезе мочекаменная болезнь, другие заболевания почек (необходимо уточнить возможную причину почечной колики)?
- Каковы условия возникновения боли (колика нередко возникает после физического напряжения, тряской езды, длительной ходьбы)?
- Каковы характер и локализация боли (характерна острая интенсивная боль в пояснице, в той или иной половине живота)?
- Какова иррадиация боли (при окклюзии конкрементом лоханки возможна иррадиация боли в поясницу и подреберье, при окклюзии на уровне границы верхней и средней трети мочеточника – в нижние отделы живота, при более низком расположении камня – в паховую область, внутреннюю поверхность бедра, гениталии)?
- Есть ли положение, в котором боль облегчается (при почечной колике пациенты ищут такое положение, но не могут его найти)?
- Имеет ли место расстройство мочеиспускания (нередко сопровождает почечную колику)?
При лечении почечной колики врач преследует две основные задачи: устранение боли и остановка (ликвидация) обструкции. Если вспомнить этапы патогенеза ПК, станет ясно, что главным препаратом, применяющимся для купирования болей при ПК, который должен быть в арсенале врача скорой медицинской помощи, является диклофенак натрия. Последний представляет собой антагонист синтеза простагландинов, что способствует снижению фильтрации и, таким образом, внутрилоханочного давления. Кроме того, диклофенак натрия уменьшает воспаление и отек в зоне окклюзии, ингибирует стимуляцию гладкой мускулатуры мочеточника, что снижает или даже блокирует его перистальтику. Эти эффекты диклофенака натрия приводят к купированию боли при ПК, причем его анальгетический эффект одинаков с таковым у морфина при его внутривенном введении.
Диклофенак натрия применяют внутримышечно, внутривенно, перорально, сублингвально и ректально.
Кроме диклофенака натрия используют индометацин, пироксикам и другие нестероидные противовоспалительные препараты.
Парентеральная дозировка диклофенака натрия составляет 75 мг, ректальные свечи содержат 100 мг препарата как диклофенака натрия, так и индометацина (детские дозы — 50 мг).
Целесообразно также применение спазмолитиков (но-шпа, папаверин, платифилин) парентерально, желательно в комбинации с диклофенаком натрия.
Следует помнить об отрицательном влиянии нестероидных противовоспалительных препаратов на лиц с заболеваниями желудочно-кишечного тракта (эрозии, язвы), особенно в период или тотчас после их обострения. В этом случае препаратами выбора становятся атропин, антидиуретики — десмопрессин (синтетический аналог вазопрессина).
Показания к госпитализации. Во время приступа почечной колики больные подлежат госпитализации в урологические или хирургические стационары.
Острая задержка мочеиспускания
Определение. Острая задержка мочи означает полное прекращение акта мочеиспускания при переполненном мочевом пузыре.
Этиология и патогенез. Задержка мочеиспускания может возникнуть вследствие ряда причин, представленных в табл. 3.
Клиническая картина и диагностические критерии
Больные страдают от переполнения мочевого пузыря: появляются мучительные и бесплодные попытки к мочеиспусканию, боль в надлобковой области; поведение пациентов характеризуется как крайне беспокойное. Иначе реагируют больные с заболеваниями центральной нервной системы и спинного мозга, которые, как правило, обездвижены и не испытывают сильных болей. При осмотре в надлобковой области определяется характерное выбухание, обусловленное переполненным мочевым пузырем («пузырный шар»), который при перкуссии дает притупление звука.
Чтобы оказать пациенту своевременную и квалифицированную помощь, необходимо четко представлять себе механизм развития острой задержки мочи в каждом отдельном случае. При острой задержке мочеиспускания необходимо срочно эвакуировать мочу из мочевого пузыря. Учитывая опасность инфицирования мочевых путей при отсутствии выраженного позыва к мочеиспусканию, катетеризацию лучше производить в условиях стационара. Выраженный болевой синдром, обусловленный перерастяжением мочевого пузыря, является показанием к катетеризации на догоспитальном этапе.
К катетеризации мочевого пузыря следует относиться как к серьезнейшей процедуре, приравнивая ее к операции. У больных без анатомических изменений нижних мочевых путей (при заболеваниях ЦНС и спинного мозга, послеоперационной ишурии и т. д.) катетеризация мочевого пузыря обычно не представляет затруднений. Для этой цели используют различные резиновые и силиконовые катетеры.
Наибольшую сложность представляет катетеризация у больных с доброкачественной гиперплазией предстательной железы (ДГПЖ). При ДГПЖ удлиняется задняя уретра и увеличивается угол между простатическим и бульбозным ее отделами. Учитывая эти изменения уретры, целесообразно использовать катетеры с кривизной Тимана или Мерсье. При грубом и насильственном введении катетера возможны серьезные осложнения: образование ложного хода в уретре и предстательной железе, уретроррагия, уретральная лихорадка. Профилактикой указанных осложнений является тщательное соблюдение асептики и техники катетеризации.
Необходимость в катетеризации часто возникает у больных пожилого возраста, а также у лиц с тяжелой сопутствующей патологией, в том числе с сахарным диабетом, нарушением кровообращения и т. д. В подобных случаях, с учетом отсутствия стерильных условий в машине СМП, при катетеризации необходимо проводить антибиотикопрофилактику инфекций мочевыводящих путей (МВП).
Основным возбудителем неосложненных инфекций МВП является E. coli — 80 — 90%, гораздо реже — S. saprophyticus (3-5%), Klebsiella spp., P. mirabilis и др. Наиболее активны к этим возбудителям фторхинолоны (ципрофлоксацин, пефлоксацин, офлоксацин и др.), уровень резистентности которых составляет менее 3%.
В качестве альтернативы можно применять амоксициллин/клавуланат или цефалоспорины II — III поколения (цефуроксим аксетил, цефаклор, цефиксим, цефтибутен).
В целях профилактики эти антибактериальные препараты можно использовать перорально.
При остром простатите (особенно с исходом в абсцесс) острая задержка мочи возникает за счет девиации и сдавления уретры воспалительным инфильтратом и отека ее слизистой. Катетеризация мочевого пузыря при этом заболевании противопоказана. Острая задержка мочи является одним из ведущих симптомов у больных с травмой уретры. В этом случае катетеризация мочевого пузыря с диагностической или лечебной целью также недопустима.
Острая задержка мочи при камнях в мочевом пузыре наступает в том случае, когда камень вклинивается в шейку мочевого пузыря или обтурирует уретру в различных ее отделах. Диагностировать камни помогает пальпация уретры. При стриктурах уретры, приведших к задержке мочи, возможна попытка катетеризации мочевого пузыря тонким эластическим катетером.
Причиной острой задержки мочи у женщин пожилого и старческого возраста может быть выпадение матки. В этих случаях необходимо восстановить нормальное анатомическое положение внутренних половых органов, и мочеиспускание также восстанавливается (обычно без предварительной катетеризации мочевого пузыря).
К казуистическим случаям острой задержки мочи относятся инородные тела в мочевом пузыре и уретре, которые травмируют или обтурируют нижние мочевые пути. Неотложная помощь заключается в удалении инородного тела; однако производить эту манипуляцию можно только в условиях стационара.
В случае рефлекторной задержки мочи (например, при послеродовой, послеоперационной ишурии) можно пытаться вызвать мочеиспускание с помощью орошения наружных половых органов теплой водой, путем переливания воды из одного сосуда в другой (звук падающей струи воды может рефлекторно вызвать мочеиспускание); при неэффективности указанных приемов и отсутствии противопоказаний вводят 1 мл 1%-ного раствора пилокарпина или 1 мл 0,05%-ного раствора прозерина подкожно; при неэффективности показана катетеризация мочевого пузыря.
Показания к госпитализации. Больные с острой задержкой мочеиспускания подлежат экстренной госпитализации.
Макрогематурия
Определение. Гематурия — появление примеси крови в моче — один из характерных симптомов многих урологических заболеваний. Различают гематурию микроскопическую и макроскопическую; возникновение интенсивной макрогематурии нередко требует неотложной помощи.
Этиология и патогенез. Возможные причины гематурии представлены в табл. 5.
Клиническая картина и классификация. Появление в моче эритроцитов придает ей мутный вид и розовую, буро-красную или красновато-черную окраску в зависимости от степени гематурии.
Макрогематурия может быть трех видов: 1) инициальная (начальная), когда только первая порция мочи окрашена кровью, остальные порции нормального цвета; 2) терминальная (конечная), при которой в первой порции мочи визуально примеси крови не обнаруживается и только последние порции мочи содержат кровь; З) тотальная, когда моча во всех порциях одинаково окрашена кровью. Возможные причины макрогематурии представлены в табл. 6.
Нередко макрогематурия сопровождается приступом болей в области почки, так как образовавшийся в мочеточнике сгусток нарушает отток мочи из почки. При опухоли почки кровотечение предшествует боли («бессимптомная гематурия»), тогда как при мочекаменной болезни боль появляется до начала гематурии. Локализация боли при гематурии также позволяет уточнить локализацию патологического процесса. Так, боль в поясничной области характерна для заболеваний почек, а в надлобковой области — для поражений мочевого пузыря. Наличие дизурии одновременно с гематурией наблюдается при поражении предстательной железы, мочевого пузыря или заднего отдела уретры. Форма кровяных сгустков также позволяет определить локализацию патологического процесса. Червеобразные сгустки, формирующиеся при прохождении крови по мочеточнику, свидетельствуют о заболевании верхних мочевых путей. Бесформенные сгустки более характерны для кровотечения из мочевого пузыря, хотя возможно их формирование в пузыре при выделении крови из почки.
При профузной тотальной гематурии мочевой пузырь нередко заполняется сгустками крови и самостоятельное мочеиспускание становится невозможным. Возникает тампонада мочевого пузыря. У пациентов появляются болезненные тенезмы, может развиться коллаптоидное состояние. Тампонада мочевого пузыря требует немедленного проведения лечебных мероприятий.
Основные направления терапии. При развитии гиповолемии и падении артериального давления показано восстановление объема циркулирующей крови — внутривенное введение кристаллоидных и коллоидных растворов. Кровоостанавливающие средства не применяются.
Показания к госпитализации. При возникновении макрогематурии показана немедленная госпитализация в урологическое отделение стационара.
Острый пиелонефрит
Определение. Пиелонефрит — неспецифический инфекционно-воспалительный процесс с преимущественным поражением интерстициальной ткани почек и ее чашечно-лоханочной системы.
Этиология и патогенез. Возбудителями пиелонефрита могут быть кишечная палочка, реже — другие грамотрицательные бактерии (например, синегнойная палочка), стафилококки, энтерококки и др. Возможные пути инфицирования почек — восходящий (уриногенный), гематогенный (в этом случае источником инфекции может быть любой гнойно-воспалительный процесс в организме — отит, тонзиллит, мастит, пневмония, сепсис и др.). Предрасполагающие факторы — иммунодефицит, обструкция мочевых путей (мочекаменная болезнь, различные аномалии почек и мочевых путей, стриктуры мочеточника и мочеиспускательного канала, аденома предстательной железы и др.), инструментальные исследования мочевых путей, беременность, сахарный диабет, пожилой возраст и др. По условиям возникновения различают пиелонефрит первичный (без каких-либо предшествующих нарушений со стороны поч?
