Что такое облучение при онкологии мочевого пузыря

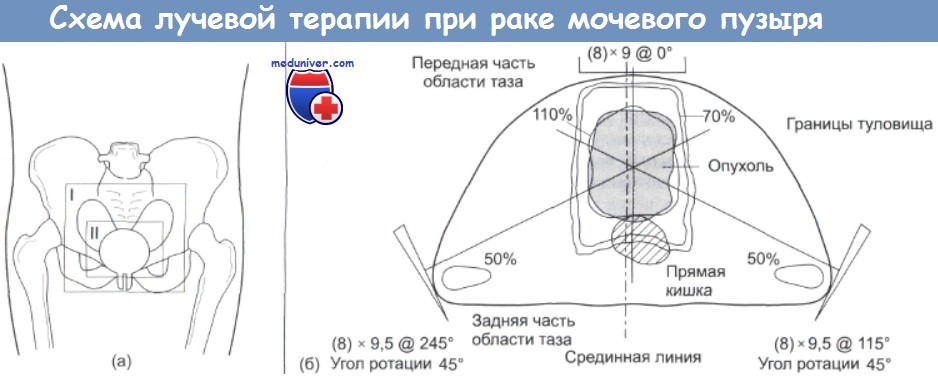
Лучевая терапия рака мочевого пузыряУчитывая эффективность радикальной лучевой терапии в лечении карциномы мочевого пузыря, правомерно задать вопрос, а нельзя ли вообще отказаться от цистэктомии как от метода первичного лечения? На этот вопрос попытались ответить в Великобритании, проведя большие совместные исследования. Были отобраны 200 больных, которые получили только курс лучевой терапии (60 Гр на протяжении 6 недель), или предоперационное облучение (40 Гр на протяжении 4 недель). Через месяц больным во второй группе провели радикальную цистэктомию. Спустя пять лет в этой группе была обнаружена тенденция в сторону увеличения выживаемости (38%) по сравнению с группой, получившей только курс радкальной лучевой терапии (29%). Хотя общий результат не достиг статистически достоверного уровня, сочетание предоперативного облучения и последующей операции оказалось более эффективным на контингенте больных молодого возраста мужского пола. Различие между группами может быть завышено, поскольку 20% больных из группы, произвольно отобранной для проведения лучевой терапии и последующей операции, не смогли завершить курс лечения. После лучевой терапии у некоторых больных отмечались случаи рецидивов опухоли, и поэтому им была проведена «спасительная цистэктомия» со впечатляющим результатом: 52% для 5-летней выживаемости. Такие же результаты были получены в США и в Дании. Недавно несколько больших коллективов сообщили о результатах радикальной лучевой терапии, которые оказались близкими к полученным после операции. Биологическая эффективность лучевой терапии при лечении рака мочевого пузыря иллюстрируется также феноменом «снижения стадии развития опухоли», который наблюдается после облучения. В нескольких исследованиях показано, что при исследовании образцов опухоли, взятых у больных после проведения курса лучевой терапии, индекс Р-стадии часто оказывается ниже, чем можно было предположить, исходя из первоначальной оценки состояния опухоли (Т-стадии). Например, в исследовании из клиники Royal Marsden этот эффект подтвердился почти для половины (47%) образцов ткани мочевого пузыря, взятых после лучевой терапии. С помощью лучевой терапии также достигается стерилизация лимфатических узлов, пораженных опухолью. В том же исследовании частота метастазирования узлов после облучения оказалась равной 23%, в то время как для необлученной опухоли в стадии Т3 ожидаемая величина должна быть порядка 40-50%. Лишь у 8% больных, перенесших лучевую терапию, было отмечено поражение регионарных лимфатических узлов, требующее проведения цистэктомии. Это позволяет предполагать, что лучевая терапия перед операцией будет особенно полезна для тех больных, у которых узлы поражены либо в ограниченной степени, либо в них присутствуют микрометастазы.
По-видимому, к числу наиболее важных результатов всех этих исследований относится вывод о том, что в случаях, когда наблюдается снижение стадии развития опухоли, 5-летняя выживаемость больных составляет 51%. Для больных, у которых этот эффект не проявлялся, 5-летняя выживаемость оказалась на уровне 22%. Хотя цистэктомия остается широко распространенным методом лечения больных с опухолями в стадии Т3, представленные выше данные, а также другие результаты позволяют предполагать, что лучевая терапия столь же эффективна, и обладает существенным преимуществом, поскольку является безболезненной процедурой. Качество жизни больных, которые перенесли операцию отвода мочи, хуже, чем у пациентов с сохраненным мочевым пузырем. Наряду с общими трудностями, больные страдают от запаха, утечки мочи, психологических трудностей, мешающих приспособиться к стоме, а также от ощущения чувства потери сексуальной привлекательности. При проведении операции на должном уровне остроту многих проблем удается снизить, однако больные, безусловно, нуждаются в поддержке и в проведении с ними разъяснительной работы как в предоперационном периоде, так и после операции. Для проведения сеансов лучевой терапии рака мочевого пузыря требуется высоковольтное оборудование. Обычно применяется метод многопольного облучения с использованием трех или четырех полей. Необходимо уделять внимание тщательному планированию схемы и режима облучения. Существуют различные точки зрения в отношении целесообразности облучения тазовых лимфатических узлов и самого мочевого пузыря. Хотя трудно продемонстрировать увеличение выживаемости больных после облучения тазовых лимфатических узлов, описанный выше феномен снижения стадии развития опухоли свидетельствует в пользу сторонников их облучения. Последствия облучения тазовой области сказываются сильнее, даже если оно проводится в относительно умеренной дозе — 40 Гр. При поражении лимфатических узлов общая 5-летняя выживаемость составляет менее 10%. Это позволяет предполагать, что при обнаружении поражения узлов распространение опухоли обычно продолжается. Большинство современных исследований (в том числе, проведенных MRC и EORTC), свидетельствуют в пользу применения новых и более обоснованных схем химиотерапии, которые используются совместно с облучением небольших участков тела. Эти схемы вполне подходят для тех же больных, у которых после облучения тазовой области проявился феномен «снижения стадии развития опухоли». Вопросы химиотерапии рака мочевого пузыря подробно рассматриваются ниже. После лучевой терапии, наряду с проявлением терапевтического эффекта, снимаются такие симптомы, как боли и гематурия. Она является наиболее ценным паллиативным методом, который применяется даже на поздних стадиях рака мочевого пузыря (стадия IV), когда практически не остается надежды на излечение.
– Также рекомендуем “Химиотерапия рака мочевого пузыря” – Вернуться в оглавление раздела “Онкология” Оглавление темы “Опухоли мочеполовой системы”:
|
Источник
 Радиотерапия лечит рак, применяя высокоэнергетические лучи для уничтожения злокачественных клеток, оказывая минимально возможный вред здоровых тканям и органам. Облучение рекомендуют, чтобы постараться вылечить болезнь, а также с целью ослабления признаков продвинутого опухолевого процесса.
Радиотерапия лечит рак, применяя высокоэнергетические лучи для уничтожения злокачественных клеток, оказывая минимально возможный вред здоровых тканям и органам. Облучение рекомендуют, чтобы постараться вылечить болезнь, а также с целью ослабления признаков продвинутого опухолевого процесса.
Новые методы лучевой терапии и мастерство позволяют израильским врачам максимально точно направлять радиационное излучение на злокачественные опухоли, обеспечивая минимально возможный ущерб здоровым клеткам. Медицинские центры Израиля предоставляют самые передовые методы радиотерапии при раке мочевого пузыря, в том числе 3D-конформную лучевую терапию и IMRT (с модулированной интенсивностью).
Наша компания, МС «Tlv.Hospital», предлагает услуги организации медицинской помощи в клиниках Израиля, частных и государственных, в короткие сроки, привлекая лучших врачей и создавая наиболее комфортные условия для пациентов.
Рассмотрим подробнее, как проводится лучевая терапия при раке мочевого пузыря в израильских больницах.
Облучение дается с помощью специального оборудования – линейного ускорителя, напоминающего большой рентгеновский аппарат. Такой вид лечения называется внешней или дистанционной радиотерапией.
Лучевая терапия, направленная на лечение заболевания
Если у пациента вторая или третья фаза заболевания, может быть предложено облучение. Радиотерапия вместо цистэктомии означает сохранение мочевого пузыря. Однако если позже болезнь вернется, может понадобиться хирургия по удалению органа. Пациент будет проходить цистоскопию примерно каждые три-четыре месяца после облучения, чтобы проверить, не возник ли рецидив.
Как проводят лучевую терапию при раке мочевого пузыря?
Облучение выполняют в отделении радиотерапии, лечение представляет собой серию коротких ежедневных процедур, как правило, амбулаторно. Длительность сеанса составляет 10-15 минут, они проходят на протяжении всей рабочей недели с отдыхом на выходные.
Курс лучевой терапии при раке мочевого пузыря может продолжаться четыре – семь недель. Врач будет подробно обсуждать с пациентом лечение и возможные побочные эффекты.
Перед облучением, возможно, потребоваться химиотерапия. Некоторым пациентам назначают лечение цитостатиками одновременно с радиотерапией, чтобы увеличить результативность лучевой терапии. Такой вид лечения называется химиолучевой терапией.
Планирование радиотерапии
Облучению должно предшествовать тщательное планирование, чтобы результаты были максимально высокими. Этим процессом занимается клинический онколог, скорее всего, будет необходимо несколько визитов.
Во время первого посещения пациент пройдет КТ. На зону обработки наносятся специальные метки (похожие на крошечные татуировки) с разрешения больного, которые должны оставаться видимыми на протяжении всего лечения.
Сеансы облучения
В начале каждой процедуры лучевой терапевт помогает пациенту занять специальную и удобную позицию, после чего оставляет для проведения лечения и наблюдает из соседней комнаты. Терапия безболезненная, требует, чтобы больной находился в неподвижном положении на протяжении нескольких минут.
После лучевой терапии при раке мочевого пузыря пациент будет проходить регулярно цистоскопию, чтобы проверить внутреннюю оболочку мочевого пузыря на наличие признаков рецидива.
Лучевая терапия при раке мочевого пузыря для контроля симптомов
Если рак распространился за пределы органа в другие части тела, облучение может быть предложено для ослабления признаков болезни. Обычно для этого требуется проведение от 1 до 5 сеансов. Побочные эффекты отмечаются редко, как правило, в мягкой форме.
Если в мочевом пузыре возникают такие симптомы, как боль или кровотечение, могут задействовать радиотерапию. В большинстве случаев проводят 3 сеанса в течение недели, каждая процедура длится 10-15 минут.
Радиотерапию также рекомендуют для лечения признаков рака, связанных с распространением опухолевого процесса в кости. Чаще всего требуется одна процедура, иногда предоставляется до пяти сеансов в течение пяти дней. Возможно, потребуется временной промежуток – от месяца до полутора, прежде чем пациент ощутит облегчение, в некоторых случаях это происходит гораздо раньше.
Возможные краткосрочные побочные эффекты
Нарушения в работе мочевого пузыря и кишечника
Лучевая терапия в области мочевого пузыря может привести к раздражению кишечника, провоцируя диарею, воспаление вокруг анального отверстия. Пища с низким содержанием клетчатки будет полезна в целях уменьшения этого побочного эффекта. Это означает, что следует избегать хлеба и макарон из непросеянной муки, сырых фруктов и овощей, круп во время и на протяжении пары недель после лечения.
Лучевая терапия при раке мочевого пузыря способна вызывать цистит – воспаления органа, что приведет к более частому посещению туалета и вызовет чувство жжения при мочеиспускании.
Врач назначает лекарства, чтобы уменьшить эти симптомы. Обильное питье (2-3 литра в день) тоже окажет помощь. Эти нарушения обычно проходят постепенно, через несколько недель после того, как закончится лечение.
Воздействие на кожу
Как правило, это побочное явление проявляется в мягкой форме. Однако во время лучевой терапии при раке мочевого пузыря не стоит использовать ароматизированное мыло, крема или дезодоранты, которые могут вызвать раздражение. Пациенту будут даны рекомендации, как ухаживать за кожей в области обработки.
Усталость
Облучение провоцирует этот симптом, как правило. У некоторых людей он отмечается в течение нескольких месяцев после окончания радиотерапии.
В процессе лечения необходимо значительно больше отдыхать, чем обычно. Однако пользу также принесут легкие упражнения – к примеру, ходьба.
После того, как терапия закончится, нужно постепенно увеличивать нагрузку, стараться сбалансировать периоды отдыха и физической активности. Это будет способствовать увеличению энергии.
Потенциальные долгосрочные побочные эффекты
Воздействие на влагалище
Лучевая терапия в области таза способна привести к сужению влагалища у женщин, что сделает секс сложным и некомфортным. Этому можно противодействовать, если поддерживать гибкость тканей влагалища.
Один из лучших способов преодоления проблемы – регулярный секс, как только пациентка будет готова к этому. В качестве альтернативы можно использовать специальные медицинские инструменты. Врач или медсестра покажет и объяснит, как ими пользоваться. Также применяются гормональные кремы.
Воздействие на способность иметь эрекцию
У мужчин лучевая терапия при раке мочевого пузыря в области таза может привести к трудностям с эрекцией. Существуют различные виды лечения, которые могут помочь.
- Медикаменты. Таблетки, такие как силденафил (виагра ®), варденафил (левитра ®) и тадалафил (сиалис ®) помогут преодолеть трудности с эрекцией при условии, что целы нервы после операции. Силденафил или варденафил обычно принимают за час до секса. Эти препараты не могут быть использованы людьми, которые принимают лекарства на основе нитрата при проблемах с сердцем.
- Гранулы и уколы. Алпростадил (MUSE) вводится трансуретрально, в уретру. Эта методика не подходит тем пациентам, у которых был удален мочеиспускательный канал во время цистэктомии. Алпростадил (Caverject ®) может вызвать эрекцию, когда вводится непосредственно в половой член с помощью тонкой иглы.
- Насосы и другие устройства. Вакуумные насосы также могут быть использованы для получения эрекции. Их применение требует определенной практики. Это вариант для людей, которые не могут принимать лекарства. Иногда задействуются имплантаты после того, как были испробованы другие методы.
Бесплодие
Лучевая терапия при раке мочевого пузыря в области малого таза способна вызвать бесплодие, как у мужчин, так и у женщин. До начала лечения следует проконсультироваться с врачом, если существуют опасения по поводу фертильности.
Влияние на кишечник и мочевой пузырь
У некоторых людей кишечник или мочевой пузырь могут необратимо пострадать от лучевой терапии. Если это происходит, симптомы обычно развиваются от шести месяцев до двух лет после лечения, хотя у некоторых людей они возникают спустя годы.
Если наблюдается поражение кишечника, появляется диарея. Мочевой пузырь может уменьшиться в размере, вследствие чего будет удерживать меньший объем, и чаще придется посещать туалет.
Кровеносные сосуды в кишечнике и мочевом пузыре могут стать более хрупкими. Если это происходит, в моче или испражнениях появляется кровь. При возникновении этих признаков необходимо сообщить доктору, чтобы была проведена диагностика и назначено соответствующее лечение.
https://tlv.hospital/sites/thebestmedic.com/files/luchevaya-terapiya-pri-rake-mochevogo-puzirya.png
Источник
Рак мочевого пузыря — заболевание, при котором в слизистой оболочке или стенке мочевого пузыря образуется злокачественное образование. Первые симптомы такого образования: кровь в моче, боль над лобком. У мужчин болезнь встречается в несколько раз чаще женщин, что связано с болезнями предстательной железы, ведущих к застою мочи. Симптомы могут долго отсутствовать, что приводит к поздней диагностике и затруднению лечения.
Лечение рака передовыми методами проводится в Юсуповской больнице. Одним из ведущих направлений клиники является онкоурология, специализирующаяся на лечении и диагностике злокачественных образований мочеполовой системы.
Причины рака мочевого пузыря
Конкретной причины, вызывающей РМК не обнаружено. Известно, что метаболиты, содержащиеся в высоких концентрациях в моче, повреждают уротелий и вызывают его озлокачествление. Такими свойствами обладают ароматические амины и их производные (бензидин, нитрозамины, аминобифенил, анилин), бензол, моющие и красящие вещества. Для возникновения новообразования потребуется около 20 лет контакта с канцерогеном. Опухоль может быстро развиваться и затрагивать глублежащие слои.
Врачи относят к факторам риска РМП следующее:
- Работу на потенциально опасных предприятиях: красильных, резиновых, текстильных, алюминиевых, пластмассовых, каучуковых и нефтяных;
- Проживание на расстоянии менее 1 км от промышленных объектов, загрязняющих окружающую среду дымом, копотью, химическими веществами;
- Работу на автомобильном и сельскохозяйственном транспорте: водители грузовиков, трактористы, комбайнеры, шоферы, заправщики;
- Курение более 10 лет. Курильщики страдают РМП в 3 раза чаще. Особенно опасны папиросы и сигареты без фильтра и черный табак из-за высокого содержания аминов;
- Постоянный мочевой катетер провоцирует нарушение воспаление слизистой и присоединение инфекции;
- Хромосомные мутации, инактивация генов-супрессоров;
- Длительное употребление больших доз спиртного;
- Воспаление органов малого таза: циститы, камни МП. Увеличение предстательной железы в размере и её поражение может привести к застою и нарушению вывода мочи.
Доказано влияние лекарственных препаратов на появление злокачественных образований МП. Анальгетики, содержащие фенацетин, при длительном применении оказывают токсическое воздействие на почки и эпителий мочевыводящего органа. По результатам международных исследований химиотерапия с применением циклофосфамида увеличивает риск РМП.
Появлению РМП у женщин способствует облучение органов малого таза по поводу рака шейки, тела матки и яичников. У мужчин причиной облучения малого таза может быть рак предстательной железы.
Установлена связь между онкологией мочевого пузыря и шистосомозом. Эта паразитарная инфекция носит эндемичный характер на Ближнем Востоке, Юго-Востоке Азии и Северной Африке.
Рак мочевого пузыря: классификация
Опухоль мочевыводящего органа соответствуют по МКБ-10 коду С67. Классификация новообразований МП по МКБ-10. По расположение РМП делят на:
- Рак треугольника МП;
- Рак шейки МП;
- Рак боковой стенки МП;
- Рак задней стенки МП;
- Рак передней стенки МП;
- Рак купола МП.
Распространение новообразования в мышечный слой делит пациентов на 2 группы:
- С мышечно-инвазивный раком;
- С мышечно-неинвазивным раком МП.
Это разделение важно для выбора стратегии лечения больных так как неинвазивные (более раннее название – поверхностные) новообразования могут быть удалены трансуретральной резекцией МП (ТУР).
Морфологическая классификация подразумевает деление согласно гистологическому строению злокачественного образования:
- Эпителиальные (карцинома);
- Неэпителиальные (саркома).
Эпителиальные новообразования мочевого пузыря
Наиболее часто диагностируется переходно-клеточный рак. Другое название патологии уротелиальная карцинома. По степени злокачественности выделяют низкодифференцированную и высокодифференцированную карциному. Низкодифференцированная уротелиома является более опасной формой, хуже поддается лечению и чаще возвращается.
Переходно-клеточная карцинома мочевого пузыря in situ (in situ – на месте) представляет неинвазивное плоское образование, ограниченное одним слоем стенки моченакопительного органа — эпителием. Злокачественная трансформация не всегда поражает все слои. Иногда патологические образования находятся лишь в поверхностном или базальном слое в виде групп, расположенных среди нормальных эпителиальных клеток. Карцинома ин ситу — первичная стадия РМП, долгое время не вызывает симптоматику и зачастую диагноз ставится случайно на профосмотре. Прогноз для пациентов с карциномой ин ситу после лечения благоприятный — сто процентная пятилетняя выживаемость.
Уротелиальная промежуточно-клеточная опухоль мочевыводящего органа — обычно изолированное образование небольшого размера, выступающее в просвет органа. Чаще бывает у мужской половины населения в возрасте, рецидивирует в 8% случаев.
Нефрогенная опухоль нередко формируется на фоне хронического цистита, после травм и операций мочевыводящего органа. Может быть по ошибке принята за рак так как растет в виде полиповидного образования.
К неэпителиальным новообразованиям МП относятся:
- Опухоли фиброзной ткани: фибромы — зрелые и фибросаркомы — незрелые;
- Опухоли из мышечной ткани.
Классификация TNM
Для установления стадии болезни в онкологии применяют типологию TNM, которая состоит из трех составляющих:
- T (от лат. tumor – опухоль). Дополнительные цифры 1-2 определяют поверхностный опухолевый процесс. Цифры 3-4 указывают на прорастание образования в мышечный и глубоколежащие слои;
- N (от лат. nodus — узел). Дополнительно обозначается цифрой 0, если метастазы в регионарных лимфоузлах никак не формируются. N1 указывает на единичный пораженный лимфоузел, N2 метастаз в 2-5 лимфоузлах;
- M (от греч. metastasis — перемещение). При помощи буквы M онкологи отмечают присутствие или недостаток дальних метастазов.
Стадии РМП:
1 стадия характеризуется наличием раковых клеток только в эпителиальном слое, метастазов нет. При своевременном лечении пятилетняя выживаемость может быть более 90%.
2 стадия. На это степень указывает распространение образования в мышечный слой. Пятилетняя выживаемость 70%.
3 стадия имеет менее благоприятный прогноз, пятилетняя выживаемость 55%. На этой степени развития помимо прорастания в мышечный слой характерно поражение региональных лимфоузлов.
На 4 стадию РМП указывают метастазы в регионарные и отдаленные лимфоузлы, опухоль неоперабельна.
Симптомы РМП
Признаки РМП:
- Гематурия;
- Боль над лобком;
- Дизурия.
На начальном этапе заболевание протекает бессимптомно. Наиболее характерный ранним симптом РМП всех стадий — кровь в моче. Существует микро- и макрогематурия. Микрогематурия обнаруживается лишь микроскопическом анализе, макрогематурию можно обнаружить самостоятельно в виде капель крови в моче. Врачи выделяют терминальную и тотальную гематурию.
Терминальная макрогематурия выявляется в конце акта мочеиспускания и наблюдается при раке шейки МП. Тотальная макрогематурия характеризуется выделением сгустков крови на протяжении всего акта мочеиспускания. Этот тип определяется при образованиях МП любого положения. При этом цвет мочи изменяется на ярко-красный. В последних стадиях формирования новообразования и его распада моча принимает вид мясных помоев.
Кровотечение зачастую появляется безболезненно и внезапно, может повторяться неоднократно несколько суток. Сгустки крови способны закрывать просвет сфинктера и вызвать затруднения оттока мочи. Частая гематурия приводит к потере крови, развитию анемии и слабости.
Течение рака мочевого пузыря сопровождается расстройствами акта мочеиспускания. Дизурия является вторым по частоте признаком РМП. Больные жалуются на учащенное до 10 раз в сутки, болезненное мочеиспускание. По мере роста объемов злокачественного образования вместительность мочевыводящего органа и количество испражнений уменьшается, частота позывов увеличивается. При закрытии просвета мочеиспускательного канала новообразованием или сгустками крови наблюдается задержка мочи и приступ почечной колики. Длительный застой мочи вызывает развитие инфекций, таких как пиелонефрит и цистит.
Боль на первых стадиях болезни появляется над лобком и с увеличением размеров опухоли усиливается.
Боль при новообразованиях в мочевом пузыре способна иррадиировать в:
- Промежность;
- Область крестца;
- Головку полового члена;
- Задний проход;
- Нижние конечности.
Общие симптомы РМП:
- Стойкое повышение температуры;
- Быстрая утомляемость;
- Истощение, потеря веса;
- Нарушение сна;
- Появление отеков ног, промежности, мошонки на поздних стадиях заболевания;
- Хронические боли в надлобковой области;
- В терминальной стадии возникает синдром полиорганной недостаточности.
Метастазами при РМП поражаются следующие органы:
- Костная ткань. Опухолевые клетки приводят к усилению активности остеокластов;
- Легкие;
- Печень;
- Половые органы.
Диагностика РМП
Важнейший фактор успешного излечения подобных болезней — ранняя диагностика. Чем раньше опухоль будет обнаружена, тем меньше риск осложнений. РМП способен рецидивировать в 50% случаев поэтому важна не только диагностика, но и полное удаление очагов раковых клеток. Диагноз ставится на основании сбора анамнеза, физикального обследования, итогах лабораторной и приборной диагностики.
Диагностика РМП включает:
- Анализ жалоб пациента и последующее физикальное обследование. Во время осмотра больного врач проводит пальпацию мочевого пузыря, возможных зон метастазирования.
- Лабораторные анализы крови и мочи. Общие и биохимические исследования крови не дают нужной информации для установления диагноза РМП. Специфичным методом является определение белка UBS – антигена РМП. При положительном результате количество белка увеличено в 15 раз. Однако возможны ложноположительные результаты при воспалительных заболеваниях мочевыводящей системы. Среди других анализов мочи используется микроисследование осадка мочи на наличие патологических клеток. В Этом случае более информативно исследование смывов со стенок пораженного органа. Цистоскопия не всегда дает возможность определить безошибочное заключение и используется при наличии противопоказаний к цистоскопии или как скрининг-тест для определения РМП на ранней стадии;
- Инструментальные исследования. Наиболее информативный способ обнаружения РМП — цистоскопия. Этот инвазивный, но высокоинформативный метод позволяет установить размер, локализацию, форму и характер роста патологического очага. Цистоскопия предоставляет возможность взятия биопсии – куска ткани для дифференциальной диагностики рака и предракового состояния. При правильном проведении биопсии МП процедура не опасна для здоровья пациента и не влияет на темпы развития новообразования.
При помощи УЗИ органов малого таза определяют форму, характер роста, размеры патологического очага, а также наличие метастазов в лимфоузлах. Исследование высокоинформативное при размерах опухоли более 5мм.
Экскреторная урография отображает проходимость мочевыводящих путей, которая может быть нарушена вследствие давления образования или сгустком крови.
КТ и МРТ при раке мочевого пузыря устанавливает наличие опухоли, прорастания в близлежащие органы. КТ помогает определять стадию формирования РМП по TNM.
Для выявления распространения образования МП на соседние органы используют тазовую артериографию (изучение сосудов таза после введения контрастного вещества).
В Юсуповской больнице имеется все необходимое для сдачи анализов и проведения диагностики РМП. Достоинством клиники является комфортные условия обследования, современное высокотехнологичное оборудование в распоряжении специалистов различных профилей, профессионалов своего дела.
Лечение рака мочевого пузыря
Лечение РМП на первой стадии, когда раковые опухоли находятся на поверхностных слоях уротелия, следует начинать с ТУР мочевого пузыря. ТУР — трансуретральная резекция. На основе такой операции выносится решение о том, проросла или нет опухоль в мышечную оболочку стенки МП. Морфологический анализ вещества, выявленный с помощью ТУР является важным шагом в определении диагноза РМП.
В основе БЦЖ терапии рака мочевого пузыря лежат длительные наблюдения за пациентами с туберкулезом. Оказалось, что они намного реже остальных страдают подобными новообразованиями. Это период и стал причиной для углубленного исследования эффективности БЦЖ. БЦЖ — вакцина от туберкулеза, которая получила свое название от сокр.: Бацилла Кальметта-Герена (фр. «Bacillus Calmette — Guerin, BCG). При контакте клеток моченакопительного органа с препаратом иммунотерапии (БЦЖ), иммунная система усиливает синтез защитных клеток организма и лучше борется с атипичными клетками. Прибегают к БЦЖ терапии при большой вероятности повторного заболевания.
К удалению МП или цистэктомии прибегают только в крайних случаях, когда ни один другой способ не помог избавиться от патологии. Для подобной операции необходимы тщательная подготовка и диагностика, а также высокий профессионализм специалиста. Но больных чаще интересует не это, а вопрос выживаемости после подобной операции.
Существует несколько видов операций — цистэктомия, при которой удаляют МП. И радикальная цистэктомия, но её используют только в крайних случаях, когда необходимо дополнительно удалить близлежащие органы.
Показания к удалению МП:
- Стадия Т3, в случае поражения жировой капсулы;
- Сморщенный мочеполовой орган;
- Стадия Т4 — наличие образования за пределы МП;
- Множественные злокачественные папилломы.
Противопоказания к цистэктомии:
- Острая форма воспалительных заболеваний мочевой системы;
- Низкая свертываемость крови;
- Люди, которые могут не выдержать продолжительный наркоз.
Подготовка к удалению МП. Больной в обязательном порядке проходит консультацию у анестезиолога, так как операция длится от 3 до 9 часов. Пациент проходит диагностику, которая включает в себя различные процедуры. За неделю-две до хирургического вмешательства больной может пройти курс пробиотиков (препараты с полезными бактериями), чтобы снизить риски инфицирования после операции. С вечера перед операцией нельзя употреблять пищу, жидкости, никотин и т.д. Перед операцией необходимо иметь гладковыбритую паховую область.
Внутрипузырная химиотерапия — метод борьбы с РМП, когда препарат вводят не внутривенно, а в полость мочевыводящего органа для непосредственного контакта с патологическим очагом. Перед проведением такой химиотерапии пациенту запрещена любая жидкость. Побочные эффекты от подобной терапии, такие как рвота, ломкость ногтей, выпадение зубов, волос, нарушение памяти отсутствуют.
Эмболизация при раке мочевого пузыря — это инновационный способ борьбы с отдаленными метастазами, когда нет возможности быстро удалить новообразование.
Прогноз и выживаемость при РМП:
| Стадия | Описание | Лечение | Прогноз | Процент выживаемости |
| 1 | В этой стадии раковые опухоли находятся в поверхностных слоях. | Уменьшить или полностью удалить раковые опухоли с помощью процедуры под названием трансуретральная резекция (ТУР МП). Использование химиотерапии или иммунотерапии. | Быстрое восстановление. | Более 91 % |
| 2 | Клетки рака входят в мышечную стенку мочевого пузыря. | Трансуретральная резекция мочевого пузыря вместе с химиотерапией (реже лучевой терапией). | Быстрое восстановление. | Более 73 % |
| 3 | Раковые клетки распространились на ближайшие органы. | Часто удаляют МП, используют химиотерапию. | После операции рак может вернуться. | 50 % могут прожить более 5 лет. |
| 4 | Метастазы в регионарные и отдаленные лимфоузлы, опухоль неоперабельна. | Удаление рака хирургическим путем невозможно. Используют непроверенные клинические испытания. | Восстановление невозможно. Выход: помочь больному справляться с проявлениями болезни. | Меньше 7 %. |
Рак мочевого пузыря – лечение в Москве
Для лечения РМП в Москве обратитесь в Юсуповскую больницу. В клинике используются только современные и эффективные методы лечения. Здесь вы можете пройти комплексное обследование «Онкопатология мочевыводительной системы». На сайте больницы вы найдете информацию о стоимости всех предоставляемых услуг. Высококвалифицированные специалисты, среди которых доктора наук, профессора и врачи высшей категории имеет опыт успешного излечения подобных заболеваний разной стадии.
Источник