Что такое эктопия мочевого пузыря

ЭКТОПИЯ МОЧЕВОГО ПУЗЫРЯ – (ectopia vesicae urinariae; греческий ektopios отдаленный, удаленный от своего места; синоним экстрофия мочевого пузыря) — сложный врожденный порок развития — отсутствие нижнесрединной части передней брюшной стенки и передней стенки мочевого пузыря. Эктопия мочевого пузыря может сочетаться с крипторхизмом (см.), гипоплазией или аплазией предстательной железы (см.), удвоением влагалища (см.), двурогой маткой (см.).
Эктопия мочевого пузыря встречается примерно в 1 случае на 30 тысяч родов, чаще у мальчиков. Она возникает у зародыша в первые 4—7 недель беременности и обусловлена каудальным смещением подовых бугорков.
Эктопия мочевого пузыря проявляется как дефект передней брюшной стенки, располагающийся над лобком, через который пролабируют задняя стенка мочевого пузыря и область мочепузырного треугольника с устьями мочеточников. Из устий мочеточников (мочеточниковых отверстий, Т.) постоянно выделяется моча. Слизистая оболочка мочевого пузыря в области краев дефекта переходит в кожу живота; мышечные слои стенки мочевого пузыря отграничены от мышц передней брюшной стенки апоневротическим кольцом. Мышцы передней брюшной стенки выше дефекта недоразвиты и замещены апоневротической мембраной, пупок отсутствует или расположен на границе кожи и слизистой оболочки пузырной стенки. Слизистая оболочка мочевого пузыря, обычно гладкая, бледно-розового цвета, вскоре после рождения ребенка становится рыхлой, отечной, легко кровоточащей; ее поверхность покрывается полипозными разрастаниями, в глубине которых скрыты устья мочеточников. В последующем слизистая оболочка мочевого пузыря постепенно уплощается, становится гладкой, а мышечный слой склерозируется и утрачивает сократительную функцию. У мальчиков половой член недоразвит, втянут, его передняя поверхность лишена кожи и выстлана слизистой оболочкой, переходящей со стенки мочевого пузыря. У девочек клитор и передняя спайка половых губ расщеплены. Эктопия мочевого пузыря всегда сопровождается расхождением костей лонного сочленения, при котором диастаз может достигать нескольких сантиметров.
Лечение только оперативное и показано в раннем возрасте (у новорожденных и грудных детей) до развития тяжелых осложнений, обусловленных гл. обр. восходящей инфекцией мочевых путей. Существуют 3 группы оперативных вмешательств при эктопии мочевого пузыря: 1) пластика мочевого пузыря из местных тканей; 2) создание изолированного мочевого пузыря из сегмента кишки; 3) отведение мочи в кишечник.
Реконструктивно-пластические операции с использованием местных тканей наиболее физиологичны, но с их помощью редко удается устранить недержание мочи. Среди этих вмешательств наибольшее распространение получила операция, предложенная Г. А. Баировым (1966). После введения полиэтиленовых катетеров в мочеточники мобилизуют края мочевого пузыря, отделяя их от влагалища прямых мышц живота и брюшины. Шейку мочевого пузыря выделяют вместе со сфинктером, отсекая от краев лобковых костей. Для создания полости мочевого пузыря сшивают мобилизованные края мочевого пузыря хромированным кетгутом, не захватывая слизистую оболочку, и накладывают надлобковый свищ (см. Цистостомия). Через прокол стенки мочевого пузыря и кожи правый мочеточниковый катетер выводят наружу, рядом с ним помещают дренажную трубку надлобкового свища. Левый мочеточниковый катетер укладывают по средней линии и сшивают на нем тонким кетгутом края уретральной пластинки и сфинктера мочевого пузыря. Созданную уретральную трубку погружают между пещеристыми телами полового члена, которые сближают редкими кетгутовыми швами. Лонные кости сближают, сдавливая таз с боков, и сшивают. Паравезикальные пространства дренируют трубками, выведенными наружу на кожу промежности. Дефект брюшной стенки послойно ушивают.
Операция противопоказана при выраженной недоношенности, тяжелых сочетанных пороках развития, значительных полипозных изменениях слизистой оболочки мочевого пузыря.
К. В. Константинова (1955) при небольших размерах мочепузырной площадки предложила создавать переднюю стенку мочевого пузыря с использованием свободного мышечно-апоневротического лоскута, который выкраивают из прямой мышцы живота и окутывают участком сальника на ножке.
Один из наиболее перспективных путей оперативного лечения эктопии мочевого пузыря — создание мочевого пузыря из сегмента кишки. Однако при использовании этого метода часто наблюдаются тяжелые послеоперационные осложнения и не всегда удается устранить недержание мочи и восстановить регулируемый акт мочеиспускания. Предложено много методов операций с использованием сегментов тонкой, слепой, сигмовидной и прямой кишок. В частности, методы М. С. Субботина (1901),
А. В. Мельникова (1924) основаны на создании изолированного мочевого пузыря из прямой кишки, которую после пересечения на границе с сигмовидной кишкой ушивают наглухо и имплантируют в нее мочеточники. Через тоннель между прямой кишкой и крестцом выводят наружу дистальный конец мобилизованной сигмовидной кишки, фиксируя его в области разреза на границе слизистой оболочки и кожи заднего прохода. В результате вмешательства достигается удержание мочи и кала наружным сфинктером заднего прохода. Операция травматична, часто осложняется частичным рубцовым сморщиванием дистального отдела перегородки, разделяющей созданный мочевой пузырь и низведенную сигмовидную кишку.
Наиболее результативной считают операцию, предложенную Хендреном (W. H. Hendren, 1976), хотя опыт ее выполнения еще не велик. Изолированный мочевой пузырь создают из сегмента сигмовидной кишки длиной около 10 см. Его проксимальный конец ушивают наглухо и фиксируют к мысу (promontorium), дистальный — выводят на переднюю брюшную стенку в надлобковой области в виде свища. Предварительно в просвет сегмента кишки имплантируют мочеточники. Операцию выполняют после предварительного (за 2—3 недели) выключения толстой кишки путем наложения свища на восходящую ободочную кишку. Второй этап операции производят спустя 6 месяцев. Сформировавшийся в надлобковой области свищ кишечного сегмента выделяют из окружающих тканей на протяжении 6—7 см; выделенный конец свища анастомозируют изоперистальтически с прямой кишкой.
Операции, направленные на отведение мочи в кишечник, производят в случае невозможности создания мочевого пузыря с использованием местных тканей или изолированного сегмента кишки; при недержании мочи после неудавшихся попыток его устранения оперативным путем. Такие вмешательства противопоказаны при недержании кала в связи с нарушением функции наружного сфинктера заднего прохода и при его слабости (неудержание жидкого кала). Однако в ряде случаев удается восстановить функцию наружного сфинктера путем электростимуляции (см.). Отведение мочи в кишечник производят путем пересадки мочеточников в кишку (см. Уретеропластика).
Прогноз в значительной мере определяется своевременностью оперативного лечения. Наиболее благоприятных результатов удается достичь с помощью пластики мочевого пузыря и создания изолированного мочевого пузыря из сегмента кишки. Операции, направленные на отведение мочи в кишечник, прогностически наименее благоприятны, так как у таких больных нередко развиваются явления стойкого гиперхлоремического ацидоза, восходящая инфекция приводит к частым обострениям хронического пиелонефрита и хронической почечной недостаточности (см.).
Библиогр.: Баиров Г. А. Реконструктивно-пластическая операция при экстрофии мочевого пузыря у новорожденных. Вестн. хир. т. 97, № 12, с. 85, 1966; Долецкий С. Я., Гаврюшов В. В. и Акопян В. Г. Хи рургия новорожденных, с. 218, М., 1976; Константинова К. В. К оперативному лечению больных экстрофией мочевого пузыря, Урология, №2, с. 71, 1955; Руководство по клинической урологии, под ред. А. Я. Пытели, с. 5, М., 1970; Суубботин М. С. Образование мочевого пузыря и уретры с жомом из прямой кишки при эктопиях, эписпадиях и вообще при недержании мочи, Первый съезд российск. хир., с. 155, М., 1901; Hendren W. Н. Exstrophy of the bladder — in alternative method of management, J. Crol. (Baltimore), v. 115, p. 195, 1976.
В. М. Державин, И. В. Казанская.
Источник
Эктопия отверстия мочеточника – это врожденная аномалия топографии мочеточника, заключающаяся в нетипичном внутрипузырном или внепузырном расположении его устья. При внепузырной эктопии отмечается непроизвольное подтекание мочи на фоне сохранного мочеиспускания; внутрипузырные виды аномалии сопровождаются развитием пиелонефрита и уретерогидронефроза. Диагностика может включать проведение УЗИ, цистоскопии и уретроскопии, экскреторной урографии, цистографии, уретеропиелографии, почечной ангиографии, гинекологического осмотра у женщин, ректороманоскопии. При сохранной функции почки проводится наложение уретероуретероанастомоза или уретеропиелоанастомоза. При утрате функции почки показана частичная или тотальная нефроуретерэктомия.
Общие сведения
При эктопии мочеточника его устье может открываться дистальнее угла треугольника Льето либо впадать в соседние органы (уретру, влагалище, матку, кишечник, семенные пузырьки). Патология в большинстве случаев сочетается с полным удвоением мочеточника и лоханки, при этом эктопированным, как правило, является мочеточник, соединяющийся с верхней лоханкой. Реже встречается неправильное расположение основания солитарного или основного мочеточника. Эктопия устья – врожденная аномалия мочеточника, которая проявляет себя уже в детском возрасте. В практической урологии данный порок развития в 4 раза чаще выявляется у девочек, чем у мальчиков.

Эктопия отверстия мочеточника
Причины
Развитие урогенитальной системы в процессе эмбриогенеза происходит между 3-ей и 8-ой неделями гестации. Первоначально зачатки мочеточников формируются из мезодермальных протоков проксимальнее области своего будущего расположения. Постепенно они мигрируют книзу для впадения в заднюю стенку мочевого пузыря в типичном месте. Под влиянием тератогенов (соматических заболеваний беременной, профессиональных вредностей, приема лекарств, наследственных факторов и прочих неблагоприятных воздействий) устья мочеточников своевременно не имплантируются в мочевой пузырь, оставаясь в зачатках мезонефрального протока.
В дальнейшем из парамезонефральных протоков у девочек формируются влагалище, матка и маточные трубы, поэтому мочеточник оказывается открывающимся в одну из этих структур, или дериваты урогенитального синуса – мочевой пузырь латеральнее треугольника Льето, уретру, шейку мочевого пузыря, парауретральную область. Все варианты эктопии у женщин обнаруживаются либо вне мочевой системы, либо ниже уровня наружного сфинктера мочевого пузыря, что клинически проявляется капельным подтеканием мочи.
Из мезонефральных зачатков у мужчин развиваются придатки яичек, семенные пузырьки и семявыносящий проток, а эктопированный мочеточник, как правило, открывается в данные структуры. Однако, поскольку указанные анатомические образования располагаются проксимальнее наружного жома мочевого пузыря, эктопия мочеточника у мужчин никогда не сопровождается недержанием мочи. Патология часто сочетается с удвоением почки и мочеточника, уретероцеле, дистопией почки, гипоплазией и поликистозом почек и др. врожденными аномалиями.
Классификация
Эктопия основания мочеточника может быть односторонней или двусторонней, интравезикальной (внутрипузырной) или экстравезикальной (внепузырной).
- Внутрипузырно-эктопированный мочеточник открывается в нетипичном месте мочевого пузыря.
- Внепузырно-эктопированный мочеточник у женщин может впадать в преддверие влагалища, уретру, влагалище, шейку или тело матки; у мужчин – в заднюю уретру, семенные пузырьки, семенной бугорок, семявыносящий проток, простату или придаток яичка.
В зависимости от локализации устья мочеточника различают:
- шеечно-пузырную
- уретральную
- парауретральную (вестибулярную)
- гименальную
- влагалищную
- маточную
- кишечную и другие виды эктопии.
Разновидность патологии обусловливает особенности клинических проявлений, диагностики и лечебной тактики при данном пороке.
Симптомы
Патогномоничным признаком внепузырной эктопии основания мочеточника у девочек и женщин служит постоянное неконтролируемое капельное выделение мочи при сохранном нормальном акте мочеиспускания. Усиление непроизвольного выделения мочи наблюдается при движениях, смене положения тела, физической активности. Кроме этого, могут отмечаться выделения из половых путей, явления вульвита и кольпита, боли в животе и пояснице, воспаление кожи промежности ввиду постоянного контакта с мочой (мочевой дерматит).
У мальчиков и мужчин эктопия в простатическую уретру проявляется рецидивирующими пиелонефритами, тупыми болями в пояснице и животе, пиурией, ургентными позывами и учащенным мочеиспусканием. При впадении эктопированного мочеточника в придаток яичка может развиваться клиника эпидидимита. Также для заболевания у мужчин характерны боли неопределенного характера в промежности и области таза, дискомфорт при эякуляции, запоры, бесплодие, асимметрия мошонки или живота, пальпируемое образование в животе или поясничной области. Наличие пузырно-мочеточникового рефлюкса обусловливает постепенное развитие гидронефроза.
Диагностика
Обследование при подозрении на эктопию основания мочеточника включает сбор жалоб, осмотр пациента, проведение инструментальных сонографических, эндоскопических, рентгенологических методов диагностики:
- Гинекологический комплекс. Парауретральная эктопия хорошо доступна наружному осмотру и не представляет сложностей в диагностике. Влагалищное расположение устья у женщин может быть обнаружено при гинекологическом исследовании и кольпоскопии с выполнением катетеризации эктопированного мочеточника. Сложнее диагностируется маточная эктопия, требующая проведения УЗИ органов малого таза, гистероскопии, иногда – диагностической лапароскопии.
- Визуализация мочевыводящей системы: УЗИ почек и мочевого пузыря, уретроскопия и цистоскопия, экскреторная урография, цистография, восходящая уретрография. Комплексное эхографическое, эндоскопическое, рентгенологическое обследование мочевой системы позволяет обнаружить анатомические аномалии почек и мочеточников – дистопию, удвоение, эктопию; оценить состояние чашечно-лоханочной системы. Для выявления осложнений и оценки функционирования почек требуется проведение сцинтиграфии, почечной ангиографии, КТ, МРТ.
- Лабораторные исследования. Лабораторные данные при эктопии устья характеризуются типичным для пиелонефрита обнаружением в общем анализе мочи лейкоцитов и бактерий. Для идентификации возбудителей, поддерживающих воспаление, проводится бактериологическое исследование мочи и мазка из уретры.
У мужчин обязательным является пальцевое обследование прямой кишки и выполнение уретроскопии. Редкие случаи кишечного расположения основания мочеточника могут быть выявлены при ректороманоскопии.
Лечение эктопии устья мочеточника
Лечение оперативное, включающее два принципиально различных подхода – органосохраняющий или органоудаляющий.
- Органосберегающие вмешательства. При сохранных функциональных характеристиках почки может быть предпринята имплантация эктопированного мочеточника в мочевой пузырь – уретероцистоанастомоз. В случае удвоения мочеточников хорошие результаты дает наложение лоханочномочеточниковых и межмочеточниковых анастомозов – уретеропиелоанастомоза и уретероуретероанастамоза. При данных вмешательствах добавочный мочеточник, имеющий эктопию устья, удаляется, а та часть почки, которую он дренировал, сохраняется.
- Радикальные операции. При внепузырной эктопии у мужчин почка довольно быстро теряет способность нормально функционировать, поэтому часто приходится прибегать к органоудаляющим вмешательствам. В случае снижения функции одной половины почки показана геминефрэктомия с уретерэктомией. При полной утрате функций почки проводится нефрэктомия.
Прогноз и профилактика
При своевременном начале лечения и отсутствии осложнений прогноз обычно благоприятный. В раннем послеоперационном периоде возможно присоединение инфекций мочевыводящих путей, длительно сохраняющаяся гематурия. У мужчин после геминефрэктомии в редких случаях наблюдаются нарушения кровоснабжения почки, требующие полного удаления органа. Пациентам обоих полов показано наблюдение врача-уролога, контроль артериального давления, периодическая сдача анализов для исключения протеинурии. Профилактические мероприятия предусматривают исключение тератогенных влияний.
Источник
Экстрофия мочевого пузыря – это порок развития мочеполовой системы, при котором формирование мочевого пузыря и передней брюшной стенки в его проекции остается незавершенным. С рождения наблюдается открытая и вывернутая наружу слизистая оболочка задней стенки мочевого пузыря, а также постоянное отделение и стекание мочи из открывающихся в нижней части органа протоков мочеточников. Экстрофия мочевого пузыря часто сочетается с пороками наружных и внутренних половых органов, мочеточников и почек. Диагностируется по характерным внешним признакам, дополнительно проводится рентгенологическое и УЗИ-обследование. Лечение оперативное, выполняются реконструктивно-пластические и заместительные операции.
Общие сведения
Экстрофия мочевого пузыря – одна из наиболее часто встречаемых аномалий развития мочеполовой системы. Частота в популяции – 1 случай на 30-50 тысяч новорожденных, примерно 1/5 часть пациентов имеет сочетанные пороки развития. В большей степени страдают мальчики, по данным разных авторов распространенность патологии среди них в 2-6 раз выше, чем среди девочек.
Специалисты в сфере педиатрии и хирургии сталкиваются с большими трудностями в лечении экстрофии мочевого пузыря, хотя первые операции для коррекции этой аномалии были предложены еще в 1960-х годах. Реконструкция и пластика не приводят к излечению. Сохраняющееся недержание мочи значительно ухудшает качество жизни ребенка, а частые восходящие инфекции становятся причиной хронической почечной недостаточности, представляющей серьезную опасность для жизни.
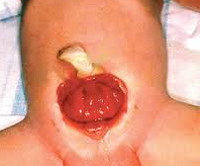
Экстрофия мочевого пузыря
Причины
Конкретной причины данной аномалии развития не выявлено, патология считается мультифакториальной. Доказана генетическая предрасположенность к некоторым сочетанным порокам органов брюшной полости, в числе которых присутствует и экстрофия мочевого пузыря. Кроме того, повышает риск развития аномалии воздействие различных токсических и инфекционных агентов во время беременности, в частности, курение, внутриутробные инфекции, некоторые медикаменты и т. д. Травмы плода также могут способствовать нарушению правильного эмбриогенеза с развитием пороков.
Патогенез
Основной патогенетический момент экстрофии мочевого пузыря – задержка обратного развития клоакальной перегородки, которая препятствует внедрению мезодермального листка между наружным и внутренним эмбриональными слоями. Это приводит к тому, что процесс формирования стенок мочевого пузыря оказывается незавершенным, и орган остается открытым и вывернутым наружу. Описанные процессы в норме протекают на 4-6 неделе эмбрионального развития, поэтому воздействие тератогенных факторов наиболее опасно в самом начале беременности. Впрочем, это касается не только экстрофии мочевого пузыря, но и большинства пороков развития.
Симптомы
Проявления порока визуально заметны сразу после рождения. Неонатолог при осмотре новорожденного обращает внимание на ярко-красную слизистую оболочку мочевого пузыря, которая замещает отсутствующую часть передней брюшной стенки. Слизистая, как правило, имеет обычную морфологию, но возможно и псевдопапилломатозное изменение. В нижней части заметны отверстия мочеточников, из которых постоянно выделяется моча.
С течением времени основной проблемой при экстрофии мочевого пузыря становится раздражение окружающих тканей мочевыми солями, постоянная мацерация вокруг открытого участка и в области бедер. Инфицирование слизистой оболочки мочевого пузыря является причиной восходящей инфекции мочеточников и почек.
Экстрофия мочевого пузыря часто сочетается с аномалиями верхних мочевыводящих путей. Кроме того, экстрофии всегда сопутствует расхождение лобкового симфиза. Вследствие анатомических различий у мальчиков и девочек наблюдаются разные изменения в соседних органах. У мальчиков встречается расщепление пещеристых тел или их редукция, у девочек – расщепление клитора, аномалии развития влагалища.
Диагностика
В последние годы активно развиваются методы антенатальной диагностики данного порока. Экстрофия мочевого пузыря может быть заметна уже на втором УЗИ-скрининге, однако такое случается не всегда. Часто аномалия развития обнаруживается только после рождения. Поскольку симптоматика специфична, диагноз не вызывает сомнений.
Обязательно проведение рентгенографии брюшной полости для выявления сочетанных пороков, в первую очередь, в мочевыделительной системе, но также в кишечнике и спинном мозге (наиболее характерные сочетания с экстрофией мочевого пузыря). С этой же целью проводится УЗИ. Рекомендована экскреторная урография, которая позволяет убедиться в целостности и правильном развитии мочеточников и почек.
Лечение экстрофии мочевого пузыря
Лечение оперативное. Тип операции зависит от степени экстрофии мочевого пузыря, а именно – от размеров вывернутой части органа и, соответственно, отсутствующего сегмента передней брюшной стенки, а также от сопутствующих пороков развития. Если размер дефекта не превышает 4 см, проводится реконструктивно-пластическое вмешательство, цель которого – закрытие дефекта с помощью близлежащих тканей и восстановление целостности мочевого пузыря. Этого достаточно, поскольку гистологически орган развит правильно, несмотря на патологию в анатомии.
В случае больших размеров дефекта создается искусственный мочевой пузырь, который может выполнять функцию резервуара и опорожняться по желанию. Также часто мочеточники выводятся в сигмовидную кишку (уретеросигмостомия) – это обязательная мера в случае их расщепления.
Большую проблему для детских хирургов представляет расхождение костей таза при экстрофии мочевого пузыря. Накопленный врачебный опыт говорит о высокой частоте неудовлетворительных результатов операций, что связано с большим количеством сочетанных пороков и значительным дефектом передней брюшной стенки.
Прогноз и профилактика
Прогноз для выздоровления сомнительный. Неоперированные пациенты редко доживают до 10 лет. Что касается успеха оперативного лечения, то 20-80% проведенных вмешательств приводят лишь к незначительному улучшению. Нарушения уродинамики продолжают прогрессировать, сохраняется недержание. Риск развития восходящей инфекции остается высоким.
Профилактика экстрофии мочевого пузыря возможна в антенатальном периоде, еще лучше – на этапе планирования беременности, чтобы максимально исключить воздействие тератогенных факторов, особенно на этапе закладки основных органов и систем, то есть в первые 4-8 недель внутриутробного развития.
Источник
