Через почки и мочевой пузырь избыток воды выводится
Почки выводят из организма конечные продукты обмена веществ и избыток воды в виде мочи. Они также регулируют водно-солевой обмен, поддерживая необходимое содержание солей натрия и кальция. В почках также вырабатываются гормоны и витамины, благоприятно воздействующие на функционирование других внутренних органов. Если водно-солевой баланс в организме нарушен, то происходят серьезные расстройства: либо вода из организма не выводится, либо вы теряете ее слишком много. Среди наиболее распространенных болезней почек – почечная недостаточность и камни в почках.
ПОЧЕЧНОКАМЕННАЯ БОЛЕЗНЬ
Почечные камни могут образовываться в любом участке мочевыводящих путей, но чаще всего они образуются в почечных лоханках. По составу камни делятся на ураты, фосфаты и оксалаты. Камень может быть маленьким, размером с песчинку, или достаточно большим, достигая размера мяча для игры в гольф. Камни в почках – болезнь, возникающая обычно в возрасте от 30 до 50 лет, она гораздо чаще встречается у мужчин, чем у женщин. Причина образования “камней” в почках до сих пор не установлена, но известны факторы, способствующие большему риску их формирования, – это недостаточное употребление жидкости, наследственность, повторяющиеся инфекционные заболевания мочевых путей, ограниченная физическая активность, беременность. Камни в почках часто образуются в одном или двух мочеточниках, в том месте, где они выходят из почек. У многих пациентов течение болезни рецидивирующее.
Симптомы. У многих больных почечнокаменная болезнь протекает бессимптомно. В других случаях симптомы очень схожи с признаками почечного инфекционного заболевания (пиелонефрит): внезапные, сильные боли в пояснице и по ходу мочеточников, высокая температура, озноб, слабость, мутная, дурно пахнущая моча, кровь в моче, тошнота, рвота, неспособность помочиться даже при ощущении, что мочевой пузырь полон. Если вы обнаружили у себя эти симптомы, немедленно обратитесь к врачу.
Диагностика. Для определения камней в почках применяется обычное рентгенологическое обследование почек и нижней части живота, специальное рентгенологическое обследование с предварительным внутривенным введением контрастного вещества, ультразвук.
Лечение. Большинство мелких камней вымывается из почек мочой через три недели после формирования, и поэтому никакого особого лечения в этом случае не требуется. В зависимости от размера камня его прохождение может быть очень болезненным. Для облегчения этого процесса пейте как можно больше жидкости, – по крайней мере, восемь стаканов в день. В некоторых случаях применяются лекарственные средства, растворяющие камни в почках.
ЛИТОТРИПСИЯ
Большую часть не выходящих самостоятельно камней можно удалить с помощью особой процедуры, так называемой литотрипсии ударной волны. Процедура обычно не требует долгого пребывания в больнице, но может быть достаточно болезненной. Вам введут внутривенно сильные успокоительные средства, такие, как эпидурал, а в редких случаях даже проводится общая анестезия. При литотрипсии на почки под разными углами направляются высокочастотные ударные волны. Они разбивают камень на мелкие кусочки, которые потом выходят вместе с мочой. До начала литотрипсии расположение камней определяется при помощи рентгеновского исследования.
При литотрипсии обычно используется водная среда для лучшего проведения ударных волн. Поэтому по время процедуры вы будете сидеть в ванне или лежать на резиновой подушке, наполненной водой. Ударные волны, направленные на камень под разными углами, сходятся на нем, и при их столкновении происходит выброс энергии, дробящий камень.
После процедуры необходимо пить как можно больше воды и больше двигаться, чтобы частички камня поскорее вышли с мочой. При прохождении через мочевые пути и удалении камней из организма вы будете испытывать определенный дискомфорт. Но в течение восьми-десяти часов они должны выйти полностью.
УДАЛЕНИЕ КАМНЕЙ ИЗ ПОЧЕК
Литотрипсия противопоказана при инфекционном заболевании почек, существующей обструкции (закупорке) мочевыводящих путей, при повреждении почек. Тогда камни можно удалить хирургическим путем. Хирург для этой цели пользуется тонкой оптической трубкой-цистоскопом, который вводится через мочеиспускательный канал и мочевой пузырь до соприкосновения с камнем в мочеточнике. Существует и другой метод. Хирург вводит цистоскоп через надрез на спине и доводит его до камня в почке или мочеточнике.
ВНУТРИВЕННАЯ ПИЕЛОГРАФИЯ
Внутривенная пиелография (ВВП) – это метод рентгенологического исследования с целью диагностирования структурных дефектов или аномалий в почках и мочевыводящих путях, а также некоторых форм почечных расстройств. С помощью ВВП выявляются разного рода закупорки (обструкции) в мочевыводящих путях, например, камни в почках.
ЛИТОТРИПСИЯ
Литотрипсия – это специальная процедура для разрушения камней в почках. Специальный аппарат – литотриптор – помещается на животе больного. Он образует высокочастотные ударные звуковые волны, кучно направляет их на камень и разрушает его на мелкие частицы.
За 8-12 часов до этой процедуры ничего нельзя пить. Чтобы врачу лучше была видна вся мочевыводящая система, включая почки, накануне придется очистить кишечник с помощью слабительного или клизмы. Пациента укладывают на стол и проводят первую серию рентгеновских снимков. После этого в вену вводят рентгеноконт-растное вещество (агент), которое по кровотоку достигает почек и выводится по мо-чевыводящим путям. Чтобы точно следить за передвижением контрастного вещества, проводятся последовательные серии рентгеноснимков – через пять, десять и двадцать минут. Когда контраст оказывается в мочевом пузыре, следует помочиться. Затем делается еще один снимок, чтобы определить, до конца ли опорожнился пузырь.
Профилактика инфекционных заболеваний мочевых путей
Ниже приводятся некоторые советы для предотвращения инфекционных заболеваний мочевых путей.
ОСТРАЯ ПОЧЕЧНАЯ НЕДОСТАТОЧНОСТЬ
При острой почечной недостаточности почки внезапно утрачивают свою способность фильтровать продукты обмена, поступающие в них с кровью. Такое заболевание довольно серьезно и угрожает жизни пациента. Тем не менее, быстрое лечение может избавить от заболевания. Наиболее распространенные причины острой почечной недостаточности – обильная кровопотеря, обезвоживание организма, шок, который может настолько снизить кровообращение, что кровоснабжение почек приостанавливается, в результате чего часть почечной ткани отмирает.
Острую почечную недостаточность могут вызывать тяжелые инфекционные заболевания, вызываемые такими бактериями, как стрептококки, ряд заболеваний, поражающих все тело больного (волчанка), или высокое, не поддающееся коррекции, артериальное давление. Почки могут “отказать”, если в пищеварительный тракт попадают токсические вещества, такие, как органические растворители или тяжелые металлы (свинец), или если почки аллергически реагируют на какой-то медицинский препарат.
Лечение. Если у вас – острая почечная недостаточность, то требуется срочная госпитализация. Если немедленно начать лечение, почечную недостаточность можно преодолеть. Многие больные выздоравливают в течение шести недель, хотя их почки не будут функционировать в полную силу еще около года. Врач будет строго следить за потреблением жидкостей, измерять объем выделяемой мочи, чтобы убедиться, что она больше не задерживается в организме. Если она все же остается, то объем потребляемых жидкостей должен быть сразу же снижен.
Вам нужна особая диета с высоким содержанием углеводов и низким потреблением белка, калия и соли. Такая диета снижает нагрузку на почки, лишает их необходимости прикладывать дополнительные усилия для расщепления белков. На ранних стадиях острой почечной недостаточности вам могут предложить другой метод лечения, так называемый гемодиализ, который берет на себя функции почек на время лечения. Диализ выводит избыточную воду и кислоты из организма, устанавливает нормальный уровень содержания калия и соли. Диализ также способен предотвратить такие осложнения при острой почечной недостаточности, как отеки, или застойную сердечную недостаточность.
ПРЕДОСТЕРЕЖЕНИЕ! Острая почечная недостаточность
Острая почечная недостаточность -это болезнь, которая требует срочной гос- питализации и лечения. Если у вас наблюдаются следующие признаки, немедленно обращайтесь к врачу.
ХРОНИЧЕСКАЯ ПОЧЕЧНАЯ НЕДОСТАТОЧНОСТЬ (ХПН)
Хроническая почечная недостаточность – это постепенное прекращение выполнения почками своих обычных функций. На ранней стадии заболевания не проявляется никаких симптомов, хроническая почечная недостаточность может развиваться на протяжении нескольких лет без точно поставленного диагноза. Но со временем она начинает оказывать вредное воздействие на большинство внутренних систем организма. В конечном итоге, они вообще прекращают работу. Хроническая почечная недостаточность – обычно следствие другого хронического заболевания, в частности, диабета. Если у вас диабет, то очень важно постоянно регулировать уровень сахара в крови, потому что высокий его уровень приводит к поражению почек. Больные волчанкой или серповидно-клеточной анемией также могут иметь хроническую почечную недостаточность. Камни в почках, высокое кровяное давление, гломерулонефрит (воспаление почек) или другие болезни, которые напрямую действуют на почки, также могут привести к хронической почечной недостаточности.
Симптомы. Симптомы хронической почечной недостаточности могут появляться постепенно, на протяжении нескольких лет. Вы не сразу заметите, что функционирование ваших почек нарушено. Такая болезнь приводит к уремии – накоплению в крови мочевины и других вредных продуктов обмена, которые обычно выводятся из организма с мочой. В результате может развиться анемия или язвенная болезнь желудка. Нарушенное содержание кальция, калия и других химических веществ обычно влияет на память, способность к концентрации внимания. Могут возникать непроизвольные мышечные сокращения в руках или ногах. Из-за вымывания из организма кальция кости становятся хрупкими и ломкими, ослабевает костная ткань. У больных хронической почечной недостаточностью -плохой запах изо рта, мучительный кожный зуд. Задержание в организме жидкости – самый распространенный симптом при хронической почечной недостаточности, которая иногда приводит к застойной сердечной недостаточности.
Диагностика. Если у вас хроническая почечная недостаточность, то при ультразвуковом обследовании может обнаружиться, что обе почки могут оказаться меньшего, чем обычно, размера. Анализ крови укажет на повышенный уровень двух продуктов обмена – мочевины и креатинина, – которые обычно выводятся из организма вместе с мочой. Путем сравнения уровней мочевины и креатинина в крови с уровнями конечных отходов в моче врачи определяют, насколько успешно ваши почки фильтруют плазму крови.
Лечение. Надежного средства для лечения острой почечной недостаточности нет, но необходимо все же принять профилактические меры для торможения процесса развития этой болезни и предупреждения осложнений. Нужно искать причины, вызывающие хроническую недостаточность, -высокое кровяное давление, инфекционные заболевания мочевых путей, диабет.
Тяжелая анемия потребует переливания крови или инъекций гормона – эритропоэтина. Эритропоэтин вырабатывается почками и подает сигналы костному мозгу вырабатывать больше элементов крови.
У больных с хронической почечной недостаточностью уровень эритропоиэтина понижен, и почки не вырабатывают этот гормон в достаточном количестве для поддержания крови на нужном уровне.
Правильное питание – важный этап лечения такой болезни. Нужно будет придерживаться такой диеты, которая ограничивает употребление жидкости, белка, калия, соли, фосфора, но, тем не менее, доставляет организму все необходимые калории и питательные вещества в нужном объеме. Снижение содержания белка позволяет подавить тошноту, рвоту, восстановить аппетит. Врач посоветует вам, как определить необходимое (безопасное) для вас потребление жидкости.
Если почки прекратили функционировать, необходим анализ на постоянной основе, т.е. такой метод лечения, при котором так называемая искусственная почка берет на себя функции бездействующих почек. Возможно проведение операции по пересадке почки. Хотя диализ – это лишь временная мера при лечении острой почечной недостаточности, он используется и при хронической форме тоже.
Диализ
Если у человека почки функционируют ненормально, то применяется специальный аппарат, диализатор, называемый также “искусственной почкой”. Он берет на себя работу почек, выводит продукты отхода и избыток воды, солей из крови и восстанавливает в организме постоянство внутренней среды. Большинству больных подключение к такому аппарату требуется три раза в неделю. Процедура занимает от 3 до 4 часов. Аппарат не только фильтрует продукты обмена и удаляет избыточную воду, но и восстанавливает баланс кальция, калия и солей в крови.
Перитонеальный диализ
Существует еще одна разновидность метода – так называемый перитонеальный диализ. Это процедура, которую вы самостоятельно можете проводить дома. При таком методе кровь фильтруется в брюшной полости без использования громоздкого аппарата. Перед лечением с помощью перитонеального диализа пластиковый катетер вводится вам в брюшную полость. К нему прикрепляется специальный мешочек с очищающей жидкостью.
Она через катетер вводится в брюшную полость и остается там в течение нескольких часов. Такая жидкость вымывает конечные продукты обмена, избыточную воду, соль, калий и прочие химические вещества из кровеносных сосудов брюшины. Через некоторое время, когда достаточное количество токсических продуктов из крови перешло в очищающую жидкость, разжимается клемма на катетере, и содержимое -смесь очищающей жидкости, избыточной воды, химических веществ и конечных продуктов обмена – через катетер поступает в мешочек.
Такой амбулаторный перитонеальный диализ нужно проводить по четыре-пять раз в день. При третьем способе перитонеального диализа (циклическом) очищающая полость живота жидкость вводится автоматически специальным аппаратом и выводится оттуда вместе со смесью различных отходов несколько раз за ночь во время сна.
ПЕРЕСАДКА ПОЧКИ
Операции по пересадке почки в большинстве случаев проходят успешно. Человек с новой почкой живет вполне нормально. Но если у вас серьезное сердечное заболевание, то трансплантация почки противопоказана.
При таких операциях всегда трудно найти нужного донора, то есть человека, чья группа крови и тип тканей сочетаются с вашими, являются совместимыми. Чтобы избежать отторжения организмом новой почки, нужно найти трансплантат с наивысшей совместимостью. Донорами прежде всего могут стать родственники больного – брат, сестра, родители. Так как для пересадки требуется только одна почка, то донор сможет спокойно жить дальше с единственной оставшейся почкой.
Если у вас нет родственника, согласившегося пожертвовать вам для пересадки свою почку, то в поисках нужной почки можно обратиться в банк внутренних органов, где собирают почки всех людей, умерших в результате каких-либо катастроф или по другим причинам. Иногда своей очереди приходится ждать довольно долго (в среднем до двух лет).
После операции по пересадке почки вам придется ежедневно принимать лекарства, чтобы не допустить отторжения ново- го органа иммунной системой. Но такие препараты одновременно подавляют способность иммунной системы бороться с проникновением в организм болезнетворных микроорганизмов, что повышает восприимчивость к разного рода инфекциям. Тем не менее, большинство больных все же выбирает операцию по пересадке, если, конечно, состояние их здоровья это позволяет, так как трансплантация почки в значительной мере возвращает человеку привычный образ жизни.
Также стоит почитать:
Медицинские центры, врачи
Опросы, голосования
Источник
Выделение
Выделение – удаление конечных продуктов обмена веществ, которые не могут быть повторно использованы организмом, а так вредных, чужеродных веществ, попавших в организм (яды, лекарства).
К органам, выполняющим функции выделения, относятся: почки, мочеточники,
мочевой пузырь, мочеиспускательный канал, а также легкие, желудочно-кишечный тракт, кожа.
Небольшая часть мочевины и мочевой кислоты, а также лекарства выводятся вместе с секретом желез желудочно-кишечного
тракта. Потовые железы кожи выделяют мочевую кислоту, соли, воду, мочевину. В процессе дыхания из легких
улетучивается углекислый газ, вода, алкоголь, эфиры.
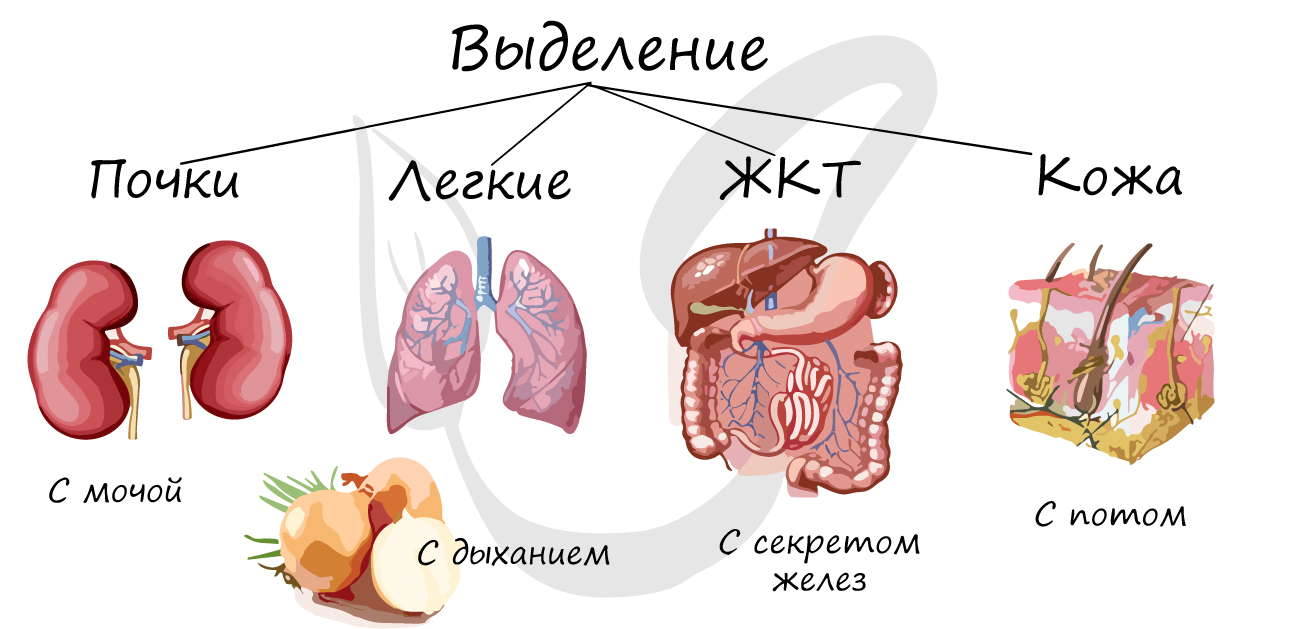
Почкам принадлежит первое место в этом списке: они – главное звено системы мочеотделения, однако при различных болезнях почек (почечной недостаточности) их функция страдает, и компенсаторно возрастает выделение
через другие органы (ЖКТ, легкие, кожа). В этом случае у пациента может появляться неприятный запах мочевины от кожи, изо рта, что доставляет неудобства самим пациентам и их окружению.

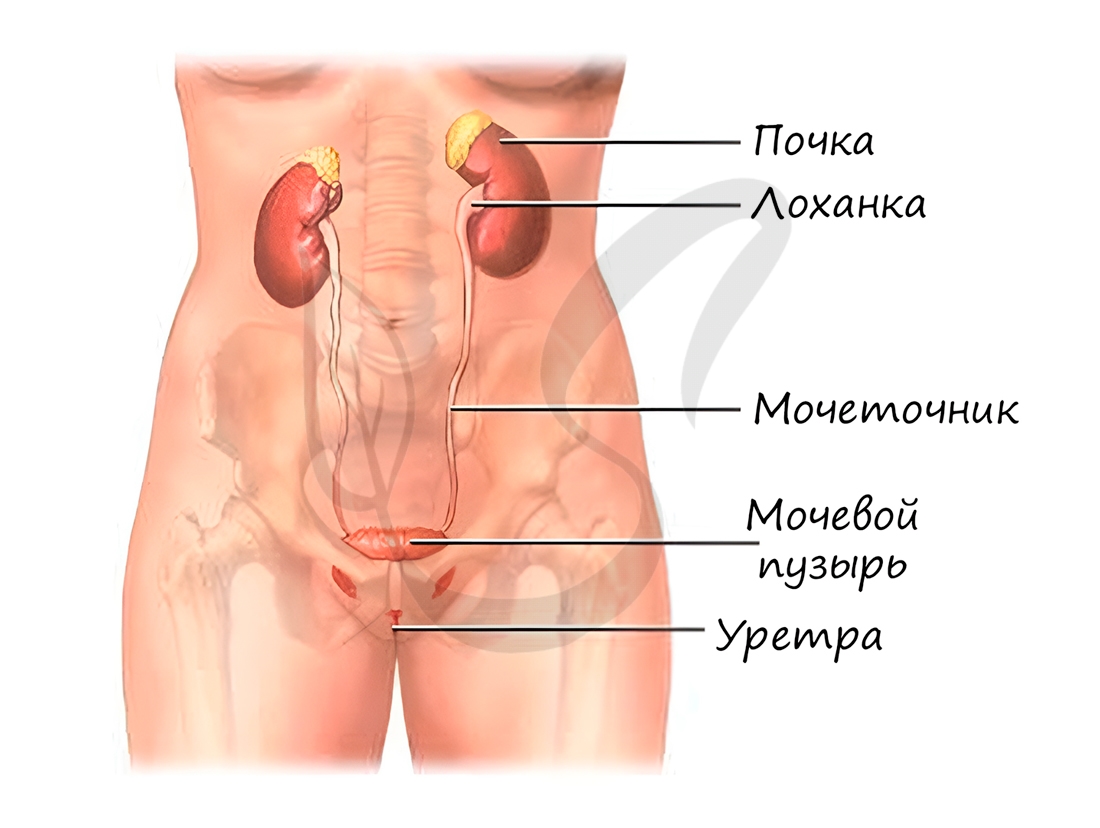
Почки
Представляют собой парные бобовидные образования, которые лежат на задней стенке брюшной полости по бокам от позвоночника.
Вес каждой почки около 150 грамм. Снаружи покрыты соединительнотканной и жировой капсулами. Через ворота в почку входит
мочеточник, почечная артерия, вена, лимфатические сосуды и нервы.

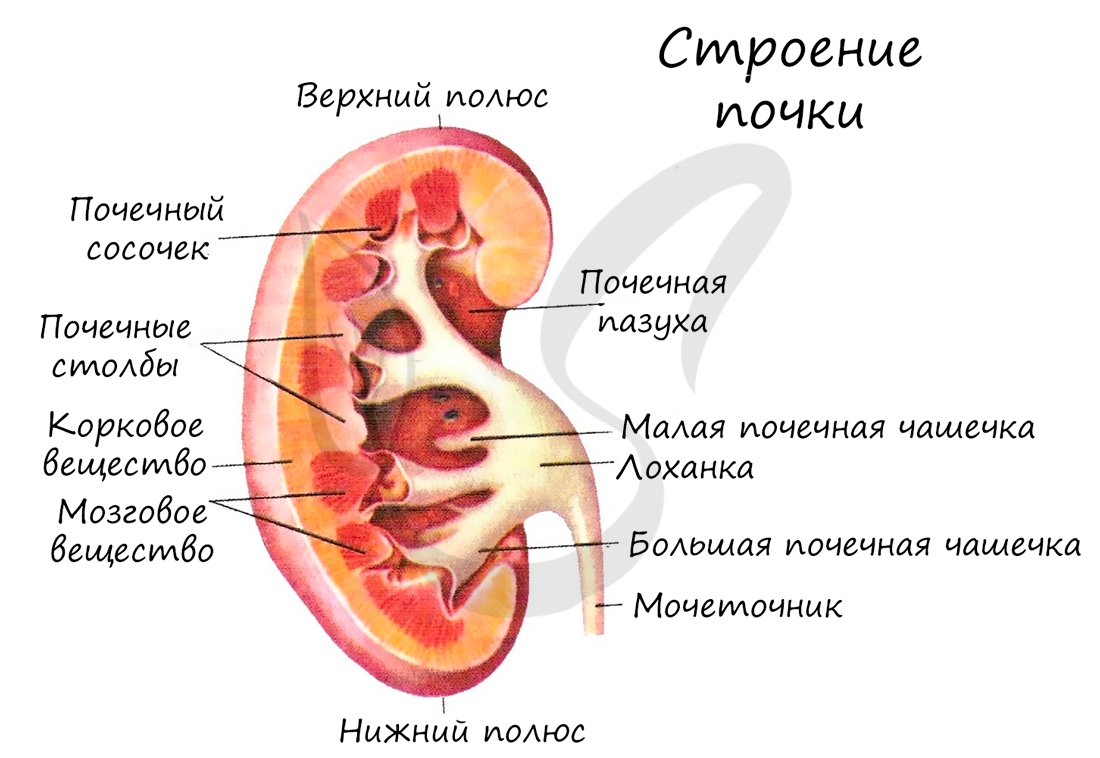
На поперечном срезе почки хорошо различаются корковое и мозговое вещество. На периферии почки располагается слой коркового вещества, под
ним глубже лежат пирамиды, образующие мозговое вещество. Между пирамидами хорошо различимы почечные столбы – участки коркового вещества,
вдающиеся вглубь почки. Пирамида вместе с почечным столбом образует почечную долю.
Верхушка почечной пирамиды, обращенная внутрь, называется сосочек. Каждый сосочек усеян мелкими отверстиями, из которых
выделяется моча и поступает в самые начальные участки мочевых путей – малые почечные чашечки. Сливаясь между собой, малые
почечные чашечки образуют большие, которые сливаются в одну большую лоханку, переходящую в мочеточник.
Выходя из ворот почек, мочеточники направляются вниз к мочевому пузырю – резервуару мочи. В мочевом пузыре моча
накапливается, его вместимость составляет около 500 мл. Далее моча направляется в мочеиспускательный канал (уретру),
который открывается во внешнюю среду наружным отверстием.

Функции почек
Вам уже известна основная функция почек – выделительная, скоро мы приступим к ее углубленному изучению, но сейчас коснемся других функций почек. Рекомендую вернуться еще раз к функциям почек по прочтении статьи.
- Удаление из организма конечных продуктов
- Регуляция артериального давления
- Регуляция эритроцитопоэза
- Обеспечение гомеостаза
- Участие в водно-солевом балансе
- Выделяя кислые или щелочные продукты, способствуют постоянству pH крови (водородный показатель)
Из организма удаляется мочевина, мочевая кислота, соли аммиака. Напомню, что мочевина образуется не в почках, а в печени, поэтому почки в данном случае играют роль фильтра.
Осуществляют регуляцию артериального давления за счет выделения биологически активного вещества – ренина (мы поговорим об этом, изучая нефрон)
Регулируют число эритроцитов, вырабатывая гормон эритропоэтин, который стимулирует образование эритроцитов
в красном костном мозге.
Поддерживают гомеостаз организма – постоянство внутренней среды.

Выделительная и кровеносная системы очень тесно взаимосвязаны, в чем мы убедимся по ходу изучения выделительной системы.
Нефрон
Нефрон (от гр. nephros – почка) – структурно-функциональная единица почки, состоящая из почечного тельца и канальцев.
В составе почечного тельца различают сосудистый клубочек (капиллярный, мальпигиев), и покрывающую его капсулу Боумена-Шумлянского.

Обращаю ваше особое внимание на разницу диаметра приносящей и выносящей артериол. Диаметр приносящей артериолы крупнее, чем
у выносящей, благодаря чему в сосудистом клубочке создается повышенное давление и осуществляется важнейший процесс – фильтрация.
Чем выше артериальное давление в сосудистом клубочке и капиллярной сети, тем интенсивнее идут процессы фильтрации и реабсорбции,
с которыми вы скоро познакомитесь.
Запомните, что в основе мочеобразования лежат три процесса: фильтрация, реабсорбция (вторичное всасывание) и секреция. Изучая их,
мы поймем, как функционирует нефрон, и разберем его строение.
- Фильтрация
- Реабсорбция (лат. re – обратное + лат. absorptio – всасывание)
- Секреция (лат. secretio – отделение)
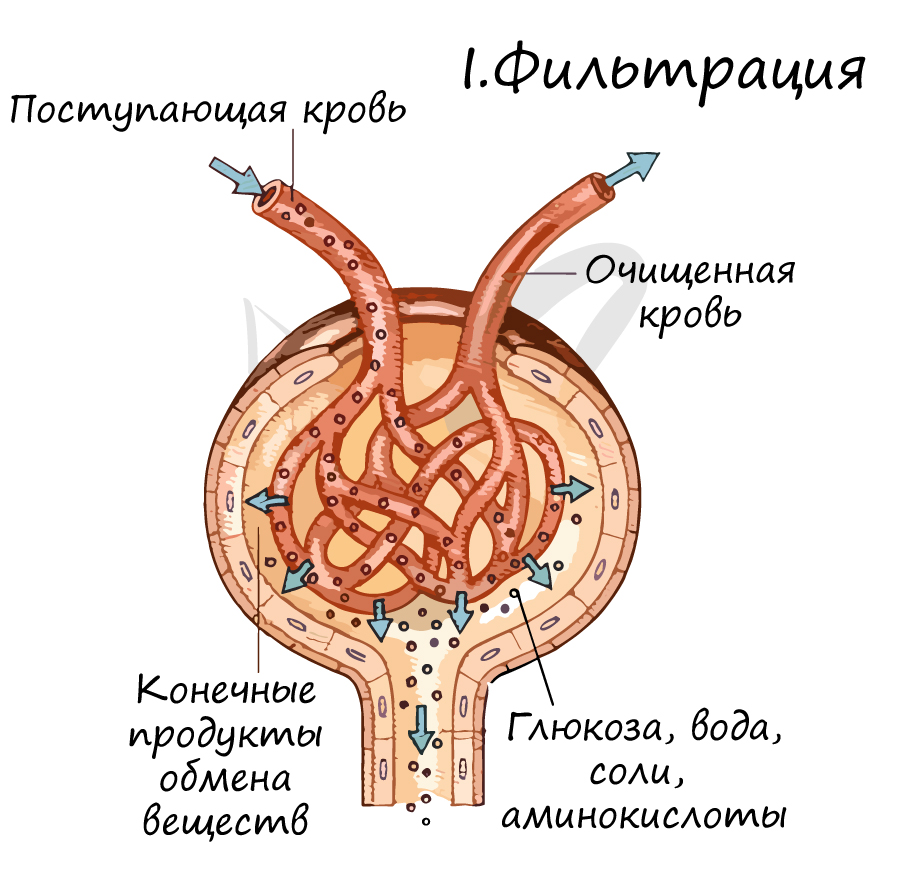
Лучше всего ассоциировать этот процесс с ситом, которое пропускает мелкие частички, а крупные не пропускает. Точно также и кровь
содержит мелкие молекулы – вода, глюкоза, мочевина и крупные компоненты – фибриноген, форменные элементы крови.
В результате процесса фильтрации получается первичная моча, не содержащая крупных белков и форменных элементов крови (эритро- ,
лейко- , тромбоцитов), близкая по составу к плазме крови. В день у человека образуется 150-180 литров первичной мочи, представляете,
если бы мы столько выделяли?
Не могу ни акцентировать ваше внимание на том факте, что в первичной моче оказывается очень много нужного и полезного нашему
организму. Вдумайтесь: через фильтр профильтровывается не только мочевина, но и глюкоза, вода, витамины, минеральные
соли. Потерять такие ценные вещества для организма было бы большой оплошностью, и следующий этап исправляет допущенную организмом “ошибку”
при фильтрации.
После прохождения капсулы Боумены-Шумлянского первичная моча попадает в проксимальные (от лат. proximus — ближний) и дистальные (от лат. distare – отстоять, далеко находиться) канальцы нефрона.
Эти канальцы оплетает густая сеть капилляров, образованная разветвленной выносящей артериолой.
Все нужные организму вещества: вода, глюкоза, соли, аминокислоты, витамины, гормоны – всасываются из просвета канальца нефрона обратно
в кровеносную систему (в капилляры, оплетающие канальцы нефрона). Таким образом, организм “исправляет ошибку” допущенную на этапе фильтрации.
Мочевина, мочевая кислота, креатинин – побочные продукты обмена веществ – обратно не всасываются, продолжая продвигаться по канальцам нефрона.
Процесс реабсорбции активно идет в изогнутой части канальцев нефрона – петле Генле, из которой в ткани мозгового вещества почки активно выходят ионы Na+, создавая высокое осмотическое давление. Это, в свою очередь, способствует перемещению воды из
просвета канальцев нефрона в кровеносную систему, то есть ее всасыванию (реабсорбции).

Мы добрались до третьего финального этапа мочеобразования. На этапе секреции происходит транспорт веществ из крови (капилляров,
оплетающих канальцы нефрона) в просвет канальцев нефрона.
Секреции подвергаются лекарственные вещества, излишки ионов K+ и Na+. Их секреция в канальцы нефрона необходима для поддержания постоянства внутренней среды – гомеостаза.
В результате реабсорбции и секреции из первичной мочи образуется вторичная, объем которой составляет 1-1,5 литра в сутки.
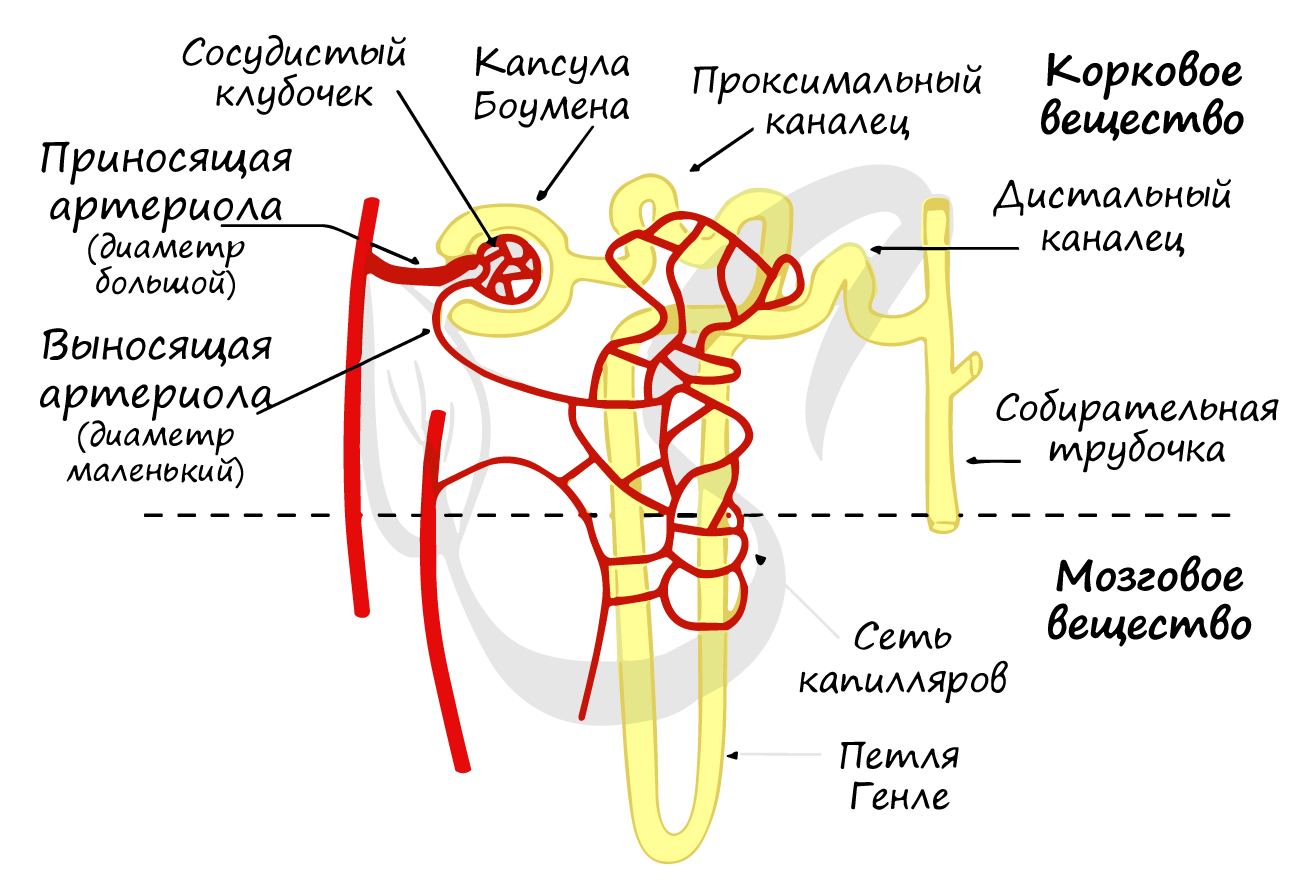
Вторичная моча через дистальные канальцы поступает в собирательные трубочки, куда таким же путем открываются дистальные канальцы
многих других нефронов. Собирательные трубочки открываются на верхушках почечных пирамид, из низ выделяется моча и поступает в малые,
затем в большие почечные чашечки, лоханку и далее в мочеточник.
Регуляция эритроцитопоэза и артериального давления
Эритроцитопоэз (от греч. «erythro — «красный» и poiesis — «делать») – процесс образования эритроцитов в красном костном
мозге. Оказывается, почки принимают в нем непосредственно участие, секретируя в кровь гормон эритропоэтин, который
способствует образованию эритроцитов в красном костном мозге.
При многих болезнях почек эритропоэтин в виде лекарственного препарата применяют, чтобы добиться увеличения числа
эритроцитов и устранить анемию (малокровие).

Почки регулируют уровень артериального давления, выделяя ренин (от лат. ren — почка). В конечном итоге это способствует
сужению кровеносных сосудов и росту артериального давления, которое играет ключевую роль в фильтрации – процессе мочеобразования.
Регуляция работы почек
На активность почек оказывают влияние симпатические и парасимпатические нервные волокна. Симпатические нервы способствуют
сужению почечных сосудов и повышению реабсорбции (количество мочи уменьшается), парасимпатические – расширению почечных сосудов и уменьшению реабсорбции (количество мочи увеличивается).
Также регуляция работы почек происходит гуморальным путем: с помощью гормонов гипофиза, надпочечников,
паращитовидных желез. Гипоталамус, тесно связанный с гипофизом, активирует высвобождение последним антидиуретического
гормона (АДГ) – вазопрессина, которые сужает почечные сосуды, тем самым повышая реабсорбцию.

Заболевания
Хорошо зная три основных процесса: фильтрацию,
реабсорбцию и секрецию, вы легко сможете предположить, на каком из этих этапов возникло нарушение работы почек.
Эффективность работы почек и их состояние можно легко оценить по анализу мочи. Сейчас вам следует ненадолго представить себя
врачом нефрологом 😉
Приходит заключение из лаборатории. В моче пациента найдены белок, кровь (эритроциты), гной (лейкоциты). Вам известно, что
форменные элементы крови и крупные белки в норме не проходят через “сито” на этапе фильтрации и не должны обнаруживаться в моче. Таким
образом, патология локализуется в почечном тельце.
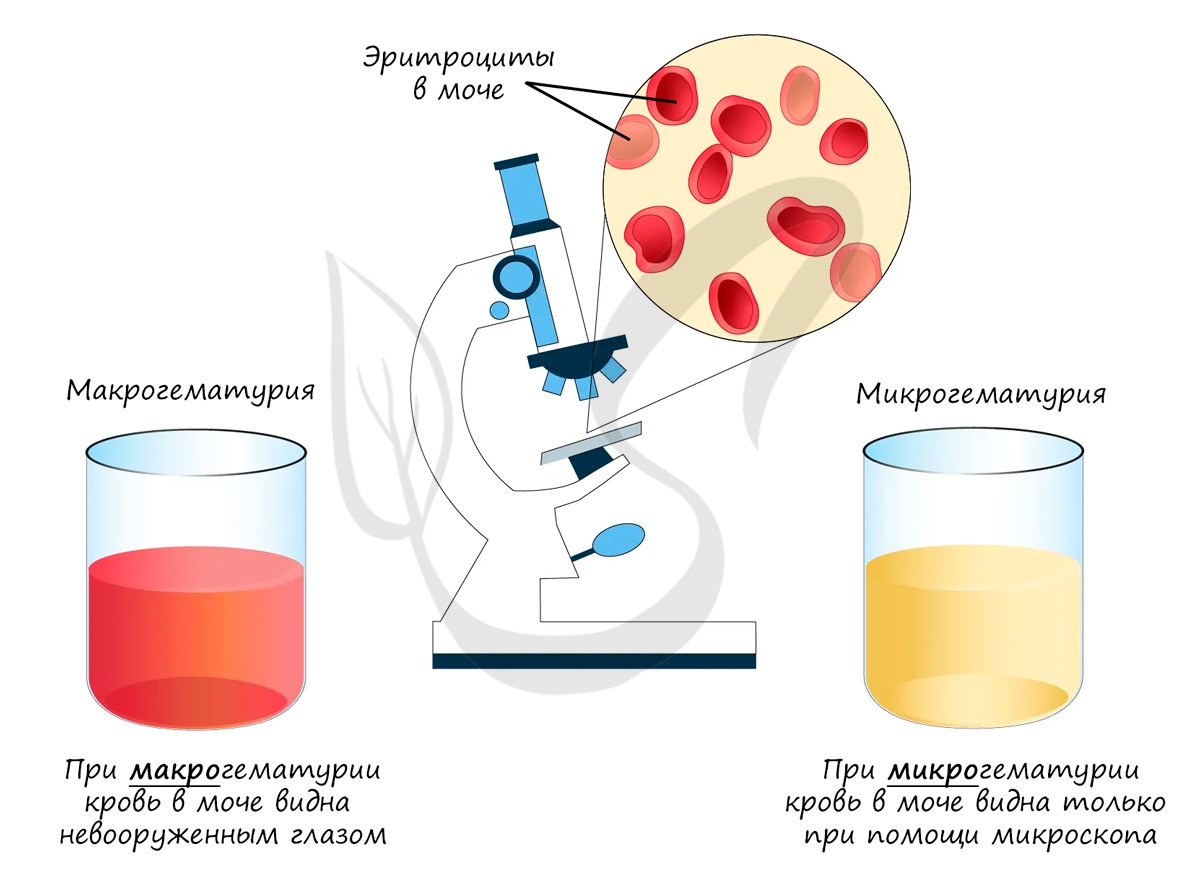
Следующее заключение, которое вам предстоит изучить, выглядит по-другому. Гноя, крови и белков в моче не обнаружено, однако
присутствует глюкоза (сахар). Такая находка может быть признаком сахарного диабета.
Зная, что глюкоза в норме профильтровывается на первом этапе – фильтрации, вы понимаете, что с фильтрацией все в порядке.
Нарушение возникло на следующей стадии – реабсорбции, ведь
глюкоза в норме должна всасываться обратно в кровь: ее не должно обнаруживаться в моче.
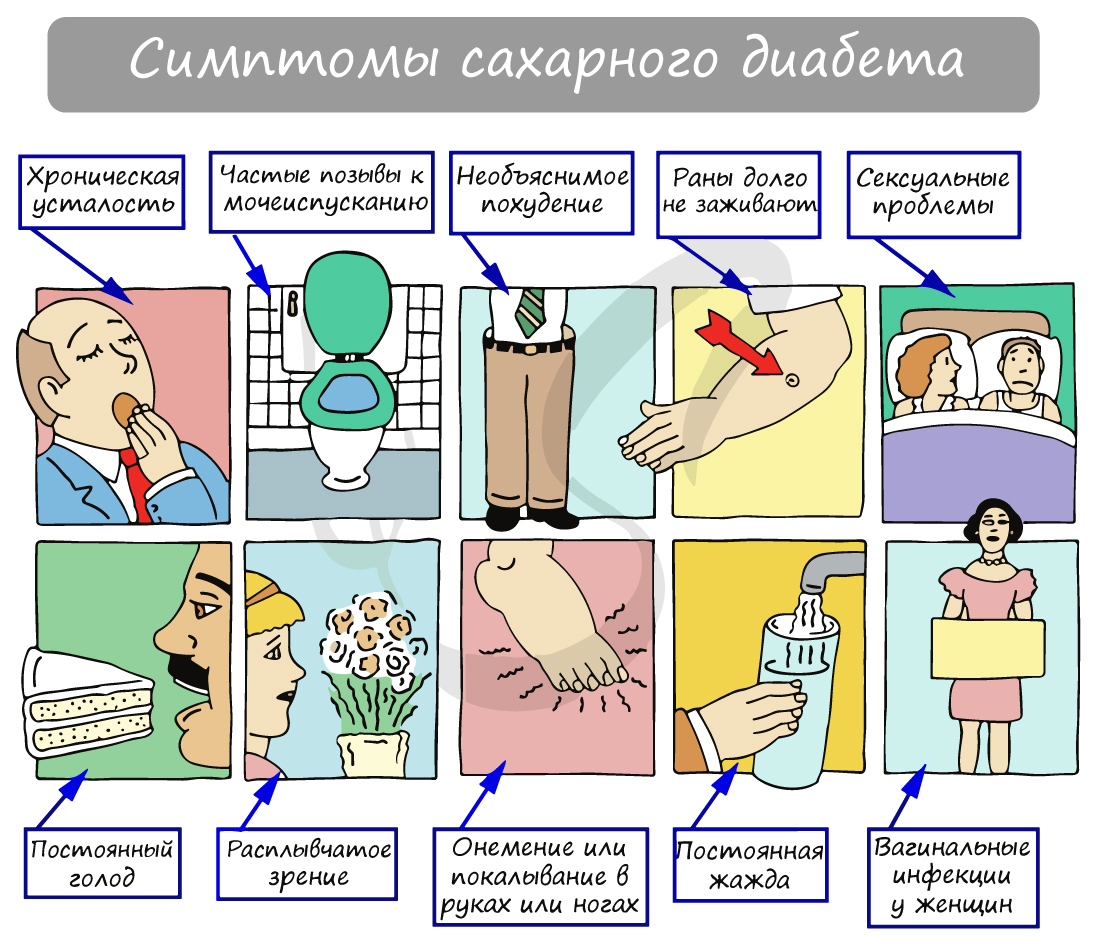
На схеме ниже вы можете наглядно увидеть симптомы, которые сопровождают сахарный диабет.
Этиологию (причины) и патогенез (механизм развития) сахарного диабета мы изучим, когда будем говорить об эндокринной
системе.
© Беллевич Юрий Сергеевич 2018-2020
Данная статья написана Беллевичем Юрием Сергеевичем и является его интеллектуальной собственностью. Копирование, распространение
(в том числе путем копирования на другие сайты и ресурсы в Интернете) или любое иное использование информации и объектов
без предварительного согласия правообладателя преследуется по закону. Для получения материалов статьи и разрешения их использования,
обратитесь, пожалуйста, к Беллевичу Юрию.
Источник
