Чем ушить мочевой пузырь

Предложено несколько методов ушивания передней стенки мочевого пузыря наглухо:
- кисетным швом, который дополнительно подкрепляется 2-3 Z-образными швами;
- непрерывным двухрядным швом в продольном или поперечном направлениях;
- узловым двухрядным швом в продольном или поперечном направлении.
Переднюю стенку мочевого пузыря ушивают двухрядным продольным швом следующим образом. На нижний и верхний углы раны накладывают тройные вворачивающиеся швы, а на остальном протяжении — узловые кетгутовые.
Заживление операционной раны мочевого пузыря во многом зависит от наложения хирургического шва. Швы накладывают с интервалом 8-10 мм. Вкол иглы делается на расстоянии 10 мм от края раны, а выкол — у края слизистой оболочки пузыря. Особое внимание уделяется ушиванию нижнего угла раны. После наложения 2-3 швов на нижний угол рапы проверяют герметичность операционного шва указательным пальцем со стороны просвета мочевого пузыря.
При наложении тройного вворачивающегося шва на нижний угол раны, когда он находится глубоко под лобковым сращением, мы пользуемся следующим приемом. Крючком Фарабефа, который вводят в просвет моченого пузыря, переднюю стенку мочевого пузыря отводят в направлении крестцового мыса. Нижний угол раны этим приемом выводится из-под лобкового сращения, создаются благоприятные условия для его ушивания под визуальным контролем.
Шов мочевого пузыря всегда подкрепляют швами околопузырной клетчатки. Ушивают тщательно 2 рядами узловых кетгутовых швов.
На прямые и пирамидальные мышцы накладывают 2-3 кетгутовых шва. По средней линии между прямыми мышцами вводят резиновый дренаж на сутки. Апоневроз зашивают редкими швами. Продольный разрез надежно сближается 5-6 швами. На кожу и подкожную основу накладывают редкие швы. Края кожной раны сопоставляют очень тщательно.
58. Особенности топографического положения блуждающих нервов на шее, в заднем средостении и брюшной полости. Стволовая и селективная ваготомия. Техника выполнения.
Блуждающий нерв выходит из продолговатого мозга 10-18 корешками позади оливы, рядом с языкоглоточным и добавочным нервами. Корешки блуждающего нерва соединяются в один ствол, идущий через переднюю часть яремного отверстия. Выйдя из отверстия, блуждающий нерв вначале располагается позади языкоглоточного нерва и кпереди от добавочного нерва и внутренней яремной вены, латеральнее и кпереди от подъязычного нерва. На шее блуждающий нерв проходит между внутренней яремной веной и внутренней сонной артерией, а ниже – между этой же веной и общей сонной артерией. Общая сонная артерия, блуждающий нерв и внутренняя яремная вена образуют на шее сосудисто-нервный пучок, окруженный общим соединительнотканным влагалищем. Затем блуждающий нерв проникает в грудную полость, в заднее средостение. Правый блуждающий нерв проходит впереди правой подключичной артерии, левый блуждающий нерв – впереди дуги аорты. Ниже блуждающий нерв идет по задней поверхности корня легкого своей стороны. Далее оба нерва прилежат к наружной поверхности пищевода. Левый блуждающий нерв постепенно смещается на переднюю поверхность пищевода, правый – на заднюю его поверхность. Блуждающие нервы вместе с пищеводом проходят через диафрагму в брюшную полость. Левый блуждающий нерв располагается на передней стенке желудка, правый – на задней.
В составе блуждающего нерва по топографическому принципу различают головной, шейный, грудной и брюшной отделы.
От головного отдела блуждающего нерва (до уровня яремного отверстия) отходят менингеальная и ушная ветви:
1. менингеальная ветвь(r. meningeus) от верхнего узла блуждающего нерва идет к твердой оболочке головного мозга в области задней черепной ямки, а затем к затылочному и поперечному синусам;
2. ушная ветвь(r. auricularis) от верхнего узла блуждающего нерва проходит в сосцевидном канальце височной кости, ин-нервирует кожу задней стенки наружного слухового прохода и наружную поверхность ушной раковины.

От шейного отдела отходит несколько ветвей:
1. глоточные ветви(rr. pharyngei, s. pharyngealis) к стенкам глотки, где вместе с ветвями язы-коглоточного нерва и верхнего симпатического узла образуют глоточное сплетение(plexus pharyngeus). Из глоточного сплетения иннервируются мышцы – констрикторы глотки; мышца, поднимающая мягкое небо; мышца язычка (небного), небно-язычная и небно-глоточная мышцы. а также щитовидную и околощитовидную железы;
2. верхние шейные сердечные ветви(rr. cardiaci cervicales superiors) спускаются вниз вдоль общей сонной артерии. Эти ветви идут по задней поверхности щитовидной железы, затем левые ветви – по передней поверхности дуги аорты и входят в состав сердечных сплетений. Верхние шейные сердечные ветви иннервируют также тимус и щитовидную железу;
3. верхний гортанный нерв(n. laryngeus superiorидет вперед по боковой поверхности глотки кзади от внутренней и наружной сонных артерий. Наружная ветвь (r. externus) иннервирует нижний констриктор глотки, перстнещитовидную мышцу, отдает волокна к щитовидной железе. Внутренняя ветвь (r. internus), чувствительная по составу, вместе с верхней гортанной артерией прободает щитопо-дъязычную мембрану и иннервирует слизистую оболочку гортани выше голосовой щели и слизистую оболочку корня языка.
4. возвратный гортанный нерв(n. laryngeus reccurens) Правый возвратный гортанный нерв отходит от блуждающего нерва на уровне подключичной артерии, огибает ее снизу и сзади, поднимается по латеральной поверхности трахеи. Левый возвратный гортанный нерв начинается на уровне дуги аорты, огибает ее снизу в передне-заднем направлении, идет вверх в борозде между пищеводом и трахеей. Конечной ветвью возвратного нерва с каждой стороны является нижний гортанный нерв(n. laryngeus inferior), который иннервирует слизистую оболочку гортани ниже голосовой щели и все мышцы гортани, кроме перстнещитовидной.
В грудном отделе от блуждающего нерва отходят ветви к внутренним органам:
1. грудные сердечные ветви(rr. cardiaci thoracici) направляются к внеорганным поверхностному и глубокому сердечным сплетениям;
2. бронхиальные ветви(rr. bronchiales) идут к корню легкого, где вместе с симпатическими нервами образуют легочное сплетение(plexus pulmonalis), которое окружает бронхи, входя вместе с ними в легкое;
3. пищеводные ветви(rr. esophageales) участвуют в образовании расположенного на поверхности пищевода пищеводного сплетения(plexus esophageus), ветви которого идут к его стенкам, мышцам и слизистой оболочке.
Брюшной отдел блуждающего нерва представлен передним и задним блуждающими стволами, выходящими из пищеводного сплетения, и их ветвями:
1. передний блуждающий ствол(truncus vagalis anterior) переходит с передней поверхности пищевода на переднюю стенку желудка, располагаясь вдоль малой его кривизны. От переднего блуждающего ствола к желудку отходят передние желудочные ветви (rr.gastricianteriores) и печеночные ветви (rr. hepatici), которые между листками малого сальника идут к печени;
2. задний блуждающий ствол(truncus vagalis posterior) переходит на заднюю стенку желудка, располагаясь преимущественно вдоль его малой кривизны. Задний блуждающий ствол отдает задние желудочные ветви (rr. gastrici posteriores) и чревные ветви (rr. coeliaci), которые вдоль левой желудочной артерии идут к чревному сплетению.
Волокна блуждающего нерва вместе с симпатическими волокнами чревного сплетения идут к печени, селезенке, поджелудочной железе, тонкой и толстой кишке (до уровня нисходящей ободочной кишки).
Ваготомия — это операция, которая заключается в пересечении стволов блуждающих нервов. Существует три варианта ваготомии:
1. Стволовая — пересечение стволов блуждающих нервов сразу же под диафрагмой, или над диафрагмой. При этом варианте денервируется не только желудок, но и печень, желчевыводящие пути, поджелудочная железа и кишечник. (Рис. 11.1).
2. Селективная — пересечение всех ветвей блуждающих нервов, идущих к желудку, с сохранением ветвей, иннервирующих печень, поджелудочную железу и кишечник. К сожалению, этот вид ваготомии не дает надежной денервации желудка, так как от печеночной и кишечной ветвей блуждающих нервов могут отходить ветви к желудку. (Рис. 11.2).
3. Проксимальная селективная желудочная ваготомия — частичная денервация желудка в пределах тех отделов, которые обладают кислотопродуцирующей функцией. Применяется для лечения язвенной болезни желудка и двенадцатиперстной кишки у людей.
Техника стволовой ваготомии.
Наиболее часто используемый для стволовой ваготомии доступ —трансумбиликальныи разрез. У большинства пациентов этот разрез необходимо расширить на 4-6 см ниже пупка.
Когда брюшина вскрыта, вводят большой постоянный ретрактор Balfour или подобный ему. Чтобы поднять передненижнюю часть грудной клетки для лучшего обзора пищеводно-диафрагмальной зоны, необходим также верхний ручной ретрактор. Перед ревизией брюшной полости для выявления сопутствующей патологии необходимо найти имеющиеся сращения большого сальника, чтобы разъединить их и избежать тракции, которая может привести к кровотечению из капсулы селезенки. Затем производят ревизию желудка и двенадцатиперстной кишки, чтобы установить локализацию язвы, ее размеры, степень пенетрации в поджелудочную железу, наличие фиброзной деформации двенадцатиперстной кишки и возможность выполнения пилоропластики. Второй ассистент захватывает желудок обеими руками и осуществляет легкую тракцию вниз и влево, как показано на рисунке. Для того чтобы сделать эту тракцию равномерной, удобно по большой кривизне разместить назогастральный зонд Levine, чтобы ассистент мог захватить его одновременно с желудком. Затем рассекают брюшину над пищеводно-желудочным переходом и методом тупого разделения тканей освобождают абдоминальный отдел пищевода. Тракция, осуществляемая вторым ассистентом, часто позволяет визуализировать передний блуждающий нерв и его печеночную ветвь до рассечения пищеводно-диафрагмальной брюшины. После вскрытия брюшины нерв не только лучше виден, его можно пропальпировать.
Абдоминальный отдел пищевода пальцами освобожден от периэзофагеальных тканей, и оба ствола блуждающего нерва, передний и задний, определены с помощью пальпации. Передний ствол уже найден. Идентифицируют задний ствол. Задний ствол относительно часто отделяется от стенки пищевода, прилегая к правой ножке диафрагмы. При обнаружении этого нерва нужно быть очень внимательным, чтобы не пропустить его, что иногда случается. Задний ствол блуждающего нерва, похожий на скрипичную струну, более толстый, чем передний, определен пальпаторно. Хирург сдвигает его вправо указательным пальцем, как показано на иллюстрации, чтобы можно было захватить его крючком для ретракции нерва. Передний блуждающий нерв иногда делится, а в некоторых случаях имеет вид сплетения.
Оба ствола блуждающего нерва сдвигают крючками: передний – влево, задний – вправо для лучшей экспозиции. Задний ствол перевязан двумя отдельными лигатурами на расстоянии 3-4 см одна от другой. Некоторые хирурги полагают, что эти лигатуры не нужны, однако после пересечения без предварительного лигирования может наблюдаться кровотечение из сопровождающих нервы кровеносных сосудов.
Источник
Правильно сделанный шов на мочевом пузыре идеально соединять края стенок, при этом способствовать быстрому заживлению раны. Сравнительный анализ нескольких способов сшивания мочевика показал, что шов, выполненный в один слой классическим непроникающим узловым способом, соответствует все нормам. Прочность сшивания, которые выполнялись в один и два последовательных слоя почти не имеют отличий.

Что нужно знать о качестве шва на мочевом пузыре
Особенности шовного материала
Материал, который используется для зашивания мочевого пузыря, должен быть прочным и устойчивым до тех пор, пока не затянется рана (2—3 недели). Он не должен провоцировать появление камней, а болезнетворные бактерии не иметь возможности влияния на скорость рассасывания использованных нитей. Накладывать не рассасывающиеся шовные материалы (полигликолевая кислота и полигластин) на мочевой пузырь противопоказано. Это связанно с их уязвимостью к инфицированной и щелочной среде, гидролиз длится от нескольких часов до 2-х дней. Поэтому рекомендуют использовать моноволокнистые нити из полигликона или полидиоксанона. Они отличаются особой устойчивостью на протяжении 1—2 недель независимо от воздействия инфекций.
Вернуться к оглавлению
Виды анастомоза
Для проведения терапии по удалению камней из мочевыделительных органов, в большинстве случаев требуется хирургическое вмешательство. Чаще операции выполняются на мочевыделительных трубках. Для соединения разрезанных концов мочетока нужно использовать 1 из 3-х доступных методов сшивания, которые выбираются в зависимости от метода удаления камней.
Вернуться к оглавлению
Анастомоз «бок в конец»
 Такой способ сшивания чаще всего применяется, когда мочеточник сужен.
Такой способ сшивания чаще всего применяется, когда мочеточник сужен.
Зачастую проводится при сужении мочеточника, например, вследствие лучевой терапии. Операция подразумевает пластику с резекцией суженной части мочеотвода и использование лоскута из мочевика для создания аностомоза. Если манипуляция выполнена верно, то натяжения не возникает, что существенно снижает риски осложнений. Недостатком шва выступает факт образования слепого мешка, что провоцирует к образованию камней и воспалительному процессу. Последовательность операции:
- После перевязывания проксимального отрезка выполняется продольное рассечение передней стенки мочеточника.
- Край дистального отрезка обрезают под косым углом. Длинна надреза должна равняться продольному разрезу другой мочевыводящей трубки.
- Края отрезков обрабатываются с помощью отдельных узловых швов, а после выполняется соединение частей мочевыводящей трубки.
Вернуться к оглавлению
Анастомоз «бок в бок»
Этот вид используют лишь тогда, когда мочеточник имеет маленький диаметр. Последовательность выполнения:
- После перевязывания краев мочеточника, проводится рассечение боковых стенок длиною 1 см.
- Края разрезов соединяют узловым швом. Обязательно нужно сохранять последовательность: сначала сшивается задняя стенка органа, затем передняя.
Вернуться к оглавлению
Способ Эммети и Ван Гуна
 Анастомоз “конец в бок” сейчас применяется чаще всего.
Анастомоз “конец в бок” сейчас применяется чаще всего.
Этот способ является самым применяемым, другие методы устарели и практически не используются. Состоит он в том, что после продольного рассечения выполняется обработка краев проксимального отрезка двумя П-подобными швами. Затем выполняется погружение отрезков мочеточника один в другой, нити завязываются. В конце пришивают узловым способом концы дальнего отрезка к пораженному.
Способ Эммети и Ван Гуна называют технику соединения отрезков мочеотвода «конец в бок».
Вернуться к оглавлению
3 важных условия для наложения швов
- Обнаружив дефект, отверстие раны в стенке мочевого пузыря нужно аккуратно растянуть поперек, используя швы-держалки и анатомические пинцеты.
- Если у раны мочевика большая апертура, то нужно визуально найти устья мочеиспускательных трубок, чтобы случайно не забрать их в шов.
- Идеальным шовным материалом для наложения сосудистых швов считаются капрон, лавсан, супрамид. Эти материалы прочные, но эластичные, с легкостью скользят, вызывая слабую тканевую реакцию.
Чтобы восстановить целостность стенок мочевика нужно применить 2 ряда швов, выполненных вертикально узловым способом. Они накладываются в 2 ряда: первый соединяет мышцы мочевого пузыря, не трогая слизистой оболочки, а второй полностью закрывает рану. Для выполнения такой техники сшивания доктора используют кетгут и круглые иглы.
Источник
Уростома — отверстие на брюшной стенке, созданное при операции и необходимое для отвода образующейся в почках мочи при отсутствии мочевого пузыря. Уростома в переводе с латыни означает мочеточниковый свищ, но не во всех случаях на кожу выводится именно мочеточник, часто «переходником» между мочеточником и кожей становится отрезок кишки.

Наш эксперт в этой сфере:
Главный хирург, онколог, эндоскопист
Позвонить врачу
Хирургическое вмешательство, при котором создается уростома, называется уростомией. Нередко уростомия — последний этап большой операции по удалению мочевого пузыря.
Показания
Уростома неестественная для организма вынужденная мера, необходимая для исключения из системы мочевыведения мочевого пузыря. У мочевого пузыря одна функция — резервуарная, то есть накопление мочи перед её выведением через уретру — мочеиспускательный канал.
При патологии пузыря стараются сохранить хоть небольшую его часть, которая со временем растягивается до приемлемого размера. Орган богато и сложно иннервирован с одной целью — сознательного контроля процесса мочеиспускания, поэтому отсутствующий мочевой пузырь невозможно заменить другим резервуаром, например, сформированным из кишки. Когда пузырь полностью удаляется или не функционирует приходится выводить мочу обходным путем — через уростому.
Необходимость в создании уростомы возникает при следующих болезнях и патологических состояниях мочевого пузыря:
- при технической невозможности резекции органа из-за распространенной карциномы, когда проведение лучевой терапии не позволит сохранить его функцию, выполняют радикальную цистэктомию — удаление мочевого пузыря с окружающими тканями;
- при запаивании пузыря в опухолевый конгломерат, исходящий из половых органов, например, при раке матки, когда единым блоком удаляются почти все анатомические структуры малого таза;
- при хронических специфических инфекционных пузырных процессах, в первую очередь, туберкулезе со сморщиванием органа и полной утратой резервуарной функции;
- при обширной травме малого таза с размозжением большей части пузыря, особенно при повреждении обеспечивающего изгнание мочи мочевого треугольника, и при невозможности воссоздания хотя бы части органа выполняется цистэктомия;
- при деформации в результате последствий травмы и главное — полном нарушении функции;
- при неэффективном лечении интерстициального цистита — воспалительного процесса, поражающего всю пузырную стенку, и рубцевании до полного сморщивания органа;
- при неврологической патологии с повышением активности — гиперрефлекторный пузырь, когда функция совершенно не контролируется нервной системой.
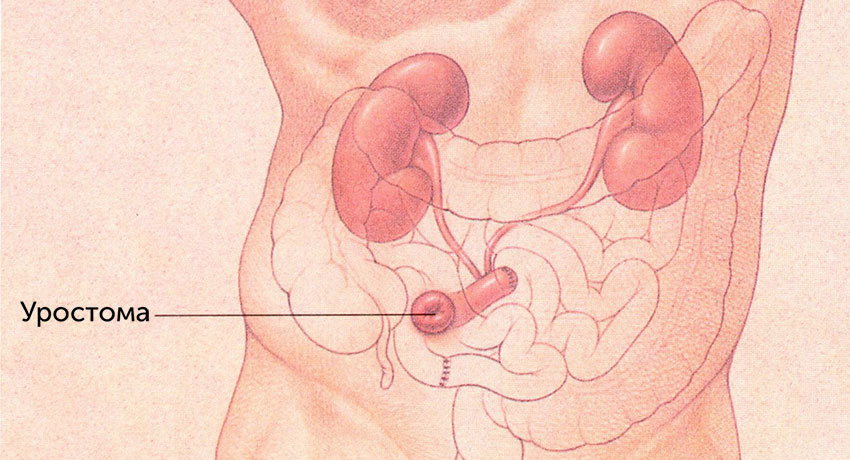
К односторонней уростоме прибегают при патологии одного мочеточника:
- сужение просвета мочеточника на длительном протяжении из-за рубцов после травмы, в том числе последствий удаления камня почки, когда невозможна его пластическая реконструкция;
- при сдавлении мочеточника опухолевыми лимфоузлами забрюшинной области выше зоны обтурации накладывается временная уростома, закрываемая хирургическим способом после эффективного лечения злокачественного процесса, например, при лимфоме или метастазах рака яичка.
Временная двухсторонняя уростома накладывается на несколько недель при необходимости исключения мочевого пузыря «из оборота» для хирургического лечения свищей между пузырем и влагалищем или прямой кишкой.
Вывод мочеточника наружу физически и психологически калечащее вмешательство, меняющее всю последующую жизнь пациента. Решение о такой операции должно быть не просто стратегически верным, а единственно правильным выходом в безальтернативной ситуации.
Установка уростомы
Этапы хирургического вмешательства определяются видом уростомы, основная цель — создать максимально возможное удобство конкретному пациенту с учётом особенностей его организма и вероятных осложнений. При патологии мочеточника уростомия выполняется только с одной стороны, при процессе в мочевом пузыре может быть одно или два наружных отверстия.
Самый «старый» вид уростомы — уретерокутанеостома, что в дословном переводе означает кожное отверстие мочеточника, то есть нижний конец мочеточника выводится на переднюю брюшную стенку чуть выше тазовых костей. В этом случае моча из почки течет постоянно и без мочеприемника жить невозможно. Сегодня от такого вида уростомии постепенно отказываются, поскольку не контролируется функция выделения мочи, возможна восходящая инфекция и развитие хронического пиелонефрита с исходом в почечную недостаточность.
Более физиологичная уростома создается с использованием отрезка кишечника в качестве временного резервуара, на первом этапе операции иссекается — резецируется участок в несколько сантиметров тонкой или толстой кишки, далее в него вшиваются оба мочеточника и наружу в правом боку выводится только кишка. Такая уростома носит название
«илеум-кондуит»
и бывает либо «сухой», либо «влажной».
При «влажной» уростоме моча оттекает по мере заполнения кишечного кондуита и требуется ношение мочеприемника со специальным клапаном.
«Сухая» уростома опорожняется с помощью катетера, поскольку оттекающая из почки по мочеточнику моча собирается в резервуаре из кишки, искусственный наружный мочеприемник не нужен. Формирование «сухой» стомы технически сложнее и продолжительнее по времени, потому что из кишечной стенки создается клапан, препятствующий самопроизвольному истечению мочи наружу.
Любой вариант уростомы формируется только после удаления мочевого пузыря, это завершающий этап цистэктомии. Полное хирургическое вмешательство состоит из двух этапов при формировании уретерокутанеостомы — цистэктомии и последовательном наложении двух наружных стом, при илеокондуите добавляется «средний» этап — резекция кишечника, а наружное отверстие только одно.
Операция длительная и требует общего наркоза. У ослабленного хроническим заболеванием пациента предпочтительно формирование уретерокутанеостом из-за меньшей длительности оперативного вмешательства и наркоза, следовательно, и восстановление проходит быстрее.
Послеоперационный период
Течение послеоперационного периода обусловлено исходным состоянием пациента, то есть каким он попал на операционный стол, характером заболевания. Цистэктомия — плановое вмешательство, перед которым обязательно проводится серьезная подготовка. При травме мочевого пузыря операция, как правило, экстренная.
Ранние послеоперационные осложнения не отличаются от таковых при других хирургических вмешательствах. Характерные «почечные» проявления — возможность развития восходящей мочевой инфекции, для профилактики которой используются антибиотики.
Восстановление и уход
В последующие после операции полтора-два месяца постепенно уменьшится отек наружного «столбика» уростомы, она станет меньше и поменяет цвет с ярко-бордового на розовый. Стекающая в мочеприемник моча, как правило, не бывает кристальной прозрачности из-за примеси выделяемой кишкой слизи, но не должна быть мутной. Помутнение — признак инфицирования и требует экстренных лечебных мероприятий.
При «влажной» уростоме можно использовать однокомпонентные уроприемники, состоящие из мешка с пластиной, или двухкомпонентные, где пластина и мешок раздельные. Время замены приемника зависит от его конструкции. При каждой замене наклеивающейся пластины проводится обмывание уростомы водой, выбор специальных очищающих средств огромен. Пациент может принимать душ и ванну с приемником и без него, главное — не использовать моющих средств, мешающих герметичному приклеиванию пластины мочеприемника.
Мы вам перезвоним
Оставьте свой номер телефона
При неприятных ощущениях около стомы необходимо обратиться к врачу, возможно раздражение кожи мочевыми солями, специалист подберет оптимальное местное лечение. При изменении прозрачности выделяемой мочи необходимо срочно провести её анализ.
Через несколько недель после операции уход за уростомой станет обыденностью, как и сама стома, тем не менее, при неестественном для организма выделении мочи в любое время может потребоваться квалифицированная медицинская помощь.
В круглосуточно работающей клинике Медицина 24/7 в любое время дня и ночи, в любой день и даже праздники доступна высококачественная медицинская помощь. Обращайтесь — мы поможем!
Материал подготовлен врачом-онкологом, эндоскопистом, главным хирургом клиники «Медицина 24/7» Рябовым Константином Юрьевичем.
Список литературы:
- Матвеев Б.П., Фигурин К.М., Карякин О.Б. /Pак мочевого пузыря// Изд. Медицина, -М; 2001.
- Урология/ Под ред. Глыбочко П.В., Аляева Ю.Г.//Изд. Феникс, Ростов-на-Дону; 2014.
- Kilciler M., Bedir S., Erdemir F., et al. /Comparison of ileal conduit and transureteroureterostomy with ureterocutaneostomy urinary diversion// Urol Int.; 2006, 77.
- Wiesner C., Bonfig R., Stein R., et al. /Continent cutaneous urinary diversion: long-termfollow-up of more than 800 patients with ileocecal reservoirs// World J Urol.; 2006.
Источник
