Чем соединяется почка с мочевым пузырем

Как устроена мочевыделительная система?
Почки – парный орган бобовидной формы длиной около 11-12 см шириной примерно 5-6 и толщиной 3-4 см. Почки располагаются справа и слева в поясничной области. У почек есть паренхима – собственно ткань почки, фильтрующая кровь и образующая мочу, и система полостей, собирающая и отводящая мочу. К полостной системе почки относятся чашечки, которые открываются в бокалы, бокалы, впадающие в лоханку и собственно лоханка, которая плавно переходит в мочеточник. Если полостная система почки расширена, это называется гидронефроз.
Мочеточники – тонкие трубочки из гладкомышечной ткани, соединяющие почки с мочевым пузырем. Место впадения мочеточника в мочевой пузырь называется устьем. Если мочеточники расширены вместе с собирателной системой почки – это уретерогидронефроз.
Мочевой пузырь – это полый округлый орган, расположенный в малом тазу. Когда мочевой пузырь наполнен его можно прощупать над лобком, непосредственно под передней брюшной стенкой. По сути он представляет собой мышечный мешок, изнутри покрытый слизистой оболочкой.
Стенка его представлена несколькими слоями разнонаправленных гладкомышечных волокон, которые формируют детрузор – мышцу стенки мочевого пузыря. Моча стекает в мочевой пузырь по мочеточникам и выходит через мочеиспускательный канал (уретру). Место сужения мочевого пузыря внизу при переходе в уретру называется шейкой мочевого пузыря. В области шейки гладкомышечные волокна имеют циркулярный ход, образуя круговую мышцу – внутренний сфинктер мочевого пузыря. Особенностью гладкомышечных волокон в нашем организме является то, что их работа подчиняется вегетативной нервной системе и не контролируется нашим сознанием.
Почки в течение суток образуют около 1,5- 2 литров мочи. Конкретный объем зависит зависит от количества выпитой жидкости по принципу: объем мочи в мл приблизительно равен объему выпитой жидкости минус 500 мл. Эти 500 мл теряются с дыханием и потом, поэтому в жаркие дни баланс может изменяться.
Мочевой пузырь способен накопить 400-500 мл мочи, но это в норме будет сопровождаться сильным позывом к мочеиспусканию. Поэтому средний объем мочи за одно мочеиспускание составляет 250- 300 мл. Количество мочеиспусканий в норме до 8 в сутки.
Из мочевого пузыря моча вытекает по уретре (мочеиспускательному каналу) . У женщин уретра короткая, всего 3-4 см. У мужчин длинная (17-18 см), так как идет через предстательную железу и половой член, открываясь наружным отверстием на головке. Уретра имеет диаметр, гораздо больший, чем может показаться. Если расправить продольные складки диаметр составит около 1 см. Как у у мужчин, так и у женщин уретра проходит через мышцы промежности, закрывающие выход из малого таза. Глубокая поперечная мышца промежности формирует круговые волокна охватывающие уретру и называемые наружным сфинктером. В отличие от внутреннего, он состоит из скелетной поперечно-полосатой мускулатуры и подконтролен нашему сознанию также, как, например, мышцы рук или ног.
Сфинктеры, наружный и внутренний, позволяют удерживать мочу в мочевом пузыре, при этом стенка мочевого пузыря (детрузор) остается расслабленной. В норме при мочеиспускании сфинктеры расслабляются, а детрузор сокращается и выталкивает мочу. Акт мочеиспускания в норме инициируется нашим сознанием при поступлении от мочевого пузыря сигналов о его наполнении. Уникальный регуляторный механизм позволяет нам мочиться в нужное время, в нужном месте, в нужной позе, легко и с удовольствием. Процесс регуляции мочеиспускания очень сложен, в нем задействованы различные структуры, среди которых кора головного мозга, подкорковые ядра, ствол мозга, мозжечок, проводящие пути и центры в спинном мозге, периферические нервы и нервные сплетения, нервные окончания. Поражения на любом из этих уровней при различных заболеваниях или травмах нервной системы приводят к возникновению разнообразных расстройств мочеиспускания под общим названием “нейрогенный мочевой пузырь”.
Екатерина Филиппова
А – мужская уретра
Б – женская уретра
Источник
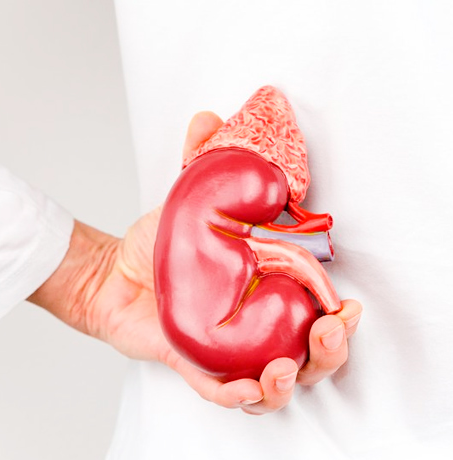 | Почки отвечают за одну из важнейших функций организма – выделительную: они выводят продукты обменных процессов. Если этого не происходит, то возникает риск гибели пациента от интоксикации теми продуктами метаболизма, которые должны покидать организм, но из-за нарушений функции почек накапливаются и оказывают отравляющее воздействие. При этом, хотя работа почек нарушается из-за разных патологий, кровь по-прежнему фильтруется, полезные элементы усваиваются организмом, а потому необходимо только обеспечить выведение продуктов метаболизма. Для обеспечения нормального выделительного процесса, врачи устанавливают нефростому. |
Что такое нефростома?

Это дренажный катетер у которого один конец фиксируется в почечной лоханке, а противоположный конец выводится наружу со стороны поясницы и соединяется с мочеприемником. Отток мочи происходит в мешок для сбора мочи – подсоединенный к катетеру напрямую или через трубку-коннектор. С помощью нефростомического катетера осуществляется опорожнение, не задействуя уретру, мочевые протоки и мочевой пузырь.
Нефростому устанавливает врач в ходе хирургической операции, которая проводится с помощью УЗИ или рентген-аппаратов для исключения риска повреждений почечной артерии или лоханки. Такая операция называется нефростомия.
Когда необходима нефростома?

Нефростомия может выступать как в роли временного решения проблем с выделением, так и паллиативной, т.е. постоянной постоперационной помощи, поддерживающей функционирование организма. Чаще всего это требуется после операций по удалению онкологических опухолей – если врачам не удалось сохранить достаточно тканей для нормальной работы органа.
Показания для нефростомии следующие:
- раковые опухоли почки или других органов мочевыделительной системы,
- гидронефроз – прогрессирующее расширение лоханки и чашечек в почках из-за нарушения оттока мочи, что приводит к атрофии тканей почек,
- мочекаменная болезнь с конкрементами (камнями) большого размера,
- метастазы опухоли, сдавливающие органы малого таза,
- непроходимость мочеточника.
Нефростомия восстанавливает выведение мочи и предотвращает развитие воспалений, которые приводят к недостаточности почек – как острой, так и хронической.
Однако у нефростомии есть и противопоказания:
- болезни, нарушающие свертываемость крови,
- прием антикоагулянтов – препаратов, разжижающих кровь;
- неконтролируемое высокое артериальное давление.
В первых двух случаях возникает риск летального кровотечения, а в третьем – у пациента может произойти инсульт и (или) кардиогенный шок.
Установка нефростомы: операция
Предварительно врач должен объяснить пациенту, как следует ухаживать за нефростомой и какие ограничения на образ жизни она накладывает. Затем доктор приступает к диагностическим процедурам. Они разделяются на 2 категории:
- лабораторные исследования (общий и биохимический анализ крови, мочи, коагулограмма – совокупность анализов, показывающих свертываемость крови),
- инструментальные исследования (экскреторная урография, УЗИ почек, компьютерная томография).
После того, как врач установит, что противопоказаний не наблюдается, назначается дата операции. Она проходит либо под общим наркозом, либо с помощью местной анестезии – в зависимости от состояния пациента. Сама процедура занимает 15-30 минут. Есть 3 техники установки нефростомы:
- открытая хирургическая операция (интраоперационный метод) – врач делает на пояснице разрез до почки, с помощью нескольких швов пришивает к коже жировую капсулу и разрезает почку, а затем – лоханку. Туда вводится трубка, которую врач тоже пришивает к коже, а затем ушивает остальной разрез,
- лапароскопическая установка дренажа – используется при лапароскопической операции по удалению опухоли. Основное отличие от первого метода – проведение операций через очень маленький разрез, до 0,5-1,5 см. Основной инструмент – лапароскоп, трубка с системой линз, присоединенная к видеокамере.
- чрескожная пункционная – наиболее распространенный, т.к. наименее травматичен. К тому же его пациенты переносят лучше всего, что важно, если речь идет о пожилых людях, детях или беременных. Врач прокалывает пункционной иглой кожу, подкожную клетчатку, мышцы и ткани почки, наблюдая за монитором, чтобы максимально точно попасть в лоханку, не нанеся ущерба остальным тканям. Следом за иглой он вводит трубку для дренажа и соединяет ее с мочеприемником.
Пациенты, как правило, быстро восстанавливаются – в первые сутки после операции они могут передвигаться по палате. Врач прописывает курс антибиотиков длительностью в 5-7 дней, чтобы не допустить развития инфекционного процесса. В течение 2-3 дней после нефростомии в мочеприемнике может появляется кровь из-за повреждения почечных сосудов, но через 3 дня кровотечение должно сойти на нет. Если в мочеприемнике все еще есть кровь спустя 3 суток, то нужно немедленно обратиться к врачу.
Уход за нефростомой в домашних условиях
Нефростома, являясь инородным предметом для человеческого организма, требует постоянного ухода, дабы предотвратить инфицирование. Кожу вокруг места введения трубки должна всегда оставаться сухой, чистой и невоспаленной. Из отверстия не должен выделяться гной – а если это происходит, то нужно немедленно вызвать врача. Уход за нефростомой включает:
| промывание физиологическим раствором и антисептиками (например, такими препаратами как хлоргексидин, или фурацилин), | |
| наложение стерильной повязки на место, где была проведена операция – при чем первые 2 недели ее меняют ежедневно – это делает медперсонал или родственники, | |
| после заживления ранки повязку нужно сменять при необходимости – когда намокла или загрязнилась, | |
| своевременное и регулярное опустошение мочеприемника, | |
| каждые 2 недели врач должен осматривать область установки нефростомы. |
Также пациентам запрещены физические упражнения и подъем тяжестей, т.е. это может привести к травмам, перегибу дренажной трубки, что, в свою очередь, будет причиной серьезных осложнений . Катетеру всегда нужно располагаться строго в одном положении.
Замена нефростомы
Смена трубки необходима потому, что моча содержит слизь, соли, фибрин, которые формируют осадок, нарушающий проходимость катетера. Врач заменяет трубку раз в 2-3 месяца, амбулаторно. А вот мочеприемник следует менять самостоятельно как минимум раз в неделю, а при появлении запаха – и чаще.
Для проверки правильного функционирования мочевыделительной системы трубка дренажа наполняется специальным раствором, который улучшает видимость соответствующих органов на рентген-снимке. Также замена нефростомы проводится в случае ее смещения или выпадения.


Но пациентам, которые не смогут перенести частные смены дренажа из-за индивидуальных физиологических особенностей или из-за поздних стадий заболеваний, можно устанавливать постоянную нефростому.
Замена дренажной трубки нефростомы:
Сколько должна стоять нефростома?
Катетер для нефростомы далеко не всегда устанавливается на всю жизнь. Во-первых, постоянная нефростома необходима лишь при определенных состояниях организма (например, поздние стадии раковых заболеваний). Во-вторых, необходимость в катетеризации может исчезнуть после успешно проведенного лечения – как хирургического, так и химиотерапии. Наконец, в-третьих, иногда дренаж вообще нужно только как временная мера при выполнении некоторых диагностических процедур на органах выделительной системы (скажем, установки стентов). Таким образом, многим пациентам спустя некоторое время потребуется операция по удалению нефростомы.
Удаление нефростомы из почки
Когда естественная работа мочевыделительной системы полностью восстановлена, и отток мочи приходит в норму, то врач удаляет нефростому. Показания к удалению дренажа таковы:
- полностью восстановился нормальный отток мочи после окончания лечения,
- пациент хорошо себя чувствует, нет ни признаков воспаления, ни симптомов интоксикации,
- моча нормального цвета и прозрачности,
- тест с анилиновым красителем подтвердил проходимость мочевыводящих путей.
Также пациент сдает анализы крови и мочи, проходит УЗИ и компьютерную либо магнитно-резонансную томографию почек. Если результаты исследований указывают на благоприятное состояние пациента, то врач осторожно вытягивает трубку из отверстия. Оно полностью заживает за 10-12 дней при правильном уходе – наложении повязки и обработке антисептиками.
Статьи по теме:
В зависимости от состояния пациента, операция по установке нефростомы может проходить как под общим наркозом, так и с помощью местной анестезии.

Операция по установке нефростомического катетера длиться около 30 минут
Предложения по теме

218040 Прикроватный мочеприемник Колопласт Конвин Басик, 2000 мл
Coloplast
230 за штуку

28300z Прикроватный мочеприемник Б.Браун Уримед Бэг, 2 л
B.Braun
125 за штуку

28150 Прикроватный мочеприемник Б.Браун (Уримед Бэг плюс), 1,5 л
B.Braun
125 за штуку
28501 Нестерильный мочеприемник Б.Браун (Уримед Бэг плюс), 500 мл
B.Braun
165 за штуку

Ремни для мочеприемников Уримед Стрэп
B.Braun
231 за упаковку

68548 Держатель для мочеприемника
B.Braun
347 за штуку
28306 Трехкамерный мочеприемник Б.Браун (Уримед Трибэг плюс), 800 мл
B.Braun
190 за штуку
предзаказ
Источник
Мочевые органыОбщие данныеВ процессе обмена веществ образуются продукты распада, которые не могут использоваться организмом и удаляются из него через органы выделения. Большая часть продуктов распада выводится в составе мочи через систему мочевых органов, являющихся главными органами выделения. В систему мочевых органов (organa urinaria) входят почки, мочеточники, мочевой пузырь и мочеиспускательный канал. В почках происходит образование мочи. Мочеточники служат для выведения мочи из почек в мочевой пузырь, который служит резервуаром. По мочеиспускательному каналу моча периодически выводится из мочевого пузыря наружу. Рис. 131. Почка (правая; вид сзади). 1 – верхний конец; 2 – нижний конец; 3 – медиальный край; 4 – латеральный край; 5 – корковое вещество почки; 6 – мозговое вещество почки; 7 – почечные столбы; 8 – почечная артерия; 9 – почечная вена; 10 – почечная лоханка; 11 – малые почечные чашки; 12 – большие почечные чашки; 13 – мочеточник Почки, выполняя функцию мочеобразования, одновременно участвуют в поддержании постоянства внутренней среды организма, в частности в сохранении ионного состава крови. В почках также вырабатываются различные вещества, например специальный фермент ренин, который принимает участие в регуляции уровня артериального давления. Кроме мочевых органов, функцию выделения выполняют кожа, легкие и кишечник. Через кожу в составе пота выводятся продукты распада и некоторые соли, через легкие удаляются из организма углекислый газ и вода (в виде водяных паров), через кишечник – некоторые соли (с калом выделяются ионы кальция, железа и др.). ПочкаПочка (rеn), правая и левая (рис. 131), массой каждая около 150 г, находятся в забрюшинном пространстве полости живота. Правая почка расположена на уровне XII грудного – верхней половины III поясничного позвонков, левая почка – на уровне нижней половины XI грудного – II поясничного позвонков. Рядом с почками находятся следующие органы: а) позади поясничная часть диафрагмы, поясничная мышца и квадратная мышца поясницы; б) впереди правой почки – правая доля печени, правый изгиб толстой кишки и нисходящая часть двенадцатиперстной кишки, впереди левой почки – желудок, хвост поджелудочной железы, селезенка; в) выше каждой почки – надпочечник. Почка покрыта собственной оболочкой – фиброзной капсулой, состоящей из соединительной ткани. Фиброзная капсула прилежит к веществу почки, но с ним сращена слабо и может быть легко отделена. Вокруг почки находится скопление жировой ткани – жировая капсула, а снаружи от нее – почечная фасция. Жировая капсула прилежит к фиброзной капсуле и больше выражена на задней поверхности почки. Почечная фасция охватывает жировую капсулу и имеет два листка – передний и задний. Брюшиной почки покрыты только спереди. Оболочки почки вместе с почечными сосудами являются ее фиксирующим аппаратом. У некоторых людей наблюдается расслабление фиксирующего аппарата почки и она смещается со своего места, оказываясь иногда в полости таза. Такая почка называется блуждающей. Почка имеет бобовидную форму. В ней различают переднюю и заднюю поверхности, латеральный и медиальный края, верхний и нижний концы. Латеральный край выпуклый, а медиальный вогнутый и имеет борозду – почечные ворота. Через ворота почки проходят почечная артерия, почечная вена, лимфатические сосуды, нервы, сопровождающие в виде сплетения почечную артерию, и мочеточник. Ворота почки продолжаются в углубление, окруженное веществом почки, – почечную пазуху. Почечная пазуха (см. рис. 131) занята малыми и большими почечными чашками, почечной лоханкой, нервами и сосудами, окруженными клетчаткой. Малых чашек 8 – 12, они имеют форму широких, но коротких трубочек. Каждая малая чашка одним концом охватывает выступ почечного вещества – почечный сосочек, а другим концом продолжается в большую чашку. Больших чашек 2 – 3; сливаясь, они образуют воронкообразную по форме почечную лоханку, которая, суживаясь, переходит в мочеточник. Стенка почечных чашек и лоханки состоит из слизистой оболочки, слоя гладких мышечных клеток и соединительнотканного слоя. Вещество почки (паренхима) (см. рис. 131) состоит из двух слоев – коркового вещества почки и мозгового вещества почки. Они различаются по цвету и микроскопическому строению. Корковое вещество светлее мозгового, располагается сплошным слоем по периферии почки и дает отростки в мозговое вещество – почечные столбы. Мозговое вещество находится внутри, имеет форму пирамид, верхушки которых обращены к почечной пазухе. Верхушки 2 – 3 пирамид соединяются между собой и образуют почечный сосочек, выступающий в малую почечную чашку. Микроскопическое строение почки. Вещество почки состоит из соединительнотканной основы, мочевых канальцев, а также из кровеносных, лимфатических сосудов и нервов. Соединительнотканная основа представлена ретикулярной тканью. Мочевые канальцы составляют большую часть вещества почки и представляют собой трубочки разных формы и диаметра. Они являются составной частью структурно-функциональной единицы почки – нефрона. Стенки мочевых канальцев состоят из почечного эпителия, представленного клетками разной формы. В одной почке около 1 млн. нефронов. Длина канальцев одного нефрона равна 18 – 50 мм, а всех нефронов почек – около 100 км. Каждый нефрон имеет следующие переходящие один в другой отделы (рис. 132): почечное тельце, проксимальный отдел, петлю нефрона и дистальный отдел. Почечное тельце представляет собой капсулу клубочка (капсула Шумлянского-Боумена) и находящийся в ней клубочек кровеносных капилляров. Капсула клубочка напоминает по форме чашу, стенки которой состоят из двух листков: наружного и внутреннего; между листками находится щелевидное пространство – полость капсулы. Проксимальный и дистальный отделы нефрона имеют форму извитых трубочек, поэтому называются также проксимальным и дистальным извитыми канальцами. Петля нефрона (петля Генле) состоит из двух частей: нисходящей и восходящей, между которыми образуется изгиб; эти части называют прямыми канальцами. Большая часть из общего количества нефронов (около 4/5) расположена в корковом веществе почки и поэтому носит название корковых нефронов. Меньшая часть нефронов называется юкстамедуллярными (околомозговыми) нефронами. Почечные тельца этих нефронов находятся в корковом веществе почек, на границе с их мозговым веществом, а другие отделы – частично в корковом и частично в мозговом веществе.
Рис. 132. Строение нефрона (схема). 1 – приносящая клубочковая артериола; 2 – сосудистый клубочек; 3 – выносящая клубочковая артериола; 4 – кровеносные капилляры, снабжающие кровью мочевые канальцы; 5 – капсула почечного тельца; 6 – проксимальные извитые канальцы; 7 – дистальные извитые канальцы; 8 – петля нефрона (петля Генле); 9 – собирательная трубочка Дистальные отделы нефронов впадают в собирательные трубки. Несколько собирательных трубок, сливаясь вместе, образуют сосоч- ковый канал, который открывается отверстием на почечном сосочке в малую почечную чашку; на каждом сосочке имеется много таких (сосочковых) отверстий. В собирательных трубках происходит частичное всасывание воды, а сосочковые каналы служат для оттока мочи из нефронов в малые почечные чашки. Кровеносная система почки. Кровеносной системе почки присущи некоторые особенности, обусловленные строением органа и его функцией мочеобразования. Почечная артерия имеет сравнительно с величиной почки большой диаметр, по ней доставляется кровь не только для кровоснабжения вещества органа, но и для образования мочи. Через почки за сутки протекает около 2000 л крови. В почечной пазухе и веществе почки происходит последовательное разделение почечной артерии на ветви меньшего калибра. Наименьшие ветви – артериолы – носят название приносящих клубочковых артериол (приносящие сосуды). Каждый приносящий сосуд подходит к капсуле клубочка и распадается на сеть капилляров, составляющих этот клубочек. Из клубочка выходит другая ар- териола – выносящая клубочковая артериола (выносящий сосуд). Диаметр выносящего сосуда в корковых нефронах меньше приносящего. Это создает условия для сравнительно высокого кровяного давления в капиллярах клубочков, что имеет важное значение в процессе мочеобразования. По приносящим сосудам, капиллярам клубочков и выносящим сосудам течет артериальная кровь. Выносящий сосуд в свою очередь делится на сеть капилляров, которые прилежат к мочевым канальцам нефронов. Протекая по этим капиллярам, кровь из артериальной становится венозной. Таким образом, в почках имеется две системы капилляров: одни капилляры образуют клубочки, входящие в состав почечных телец, и в них течет артериальная кровь; другие капилляры располагаются около мочевых канальцев нефронов, и по ним протекает венозная кровь. Кровеносная система юкстамедуллярных нефронов по сравнению с кровеносной системой корковых нефронов имеет некоторые особенности. Главная из них состоит в следующем: выносящий сосуд по диаметру не отличается от приносящего; отойдя от почечного тельца, он не делится на новую сеть капилляров и кровь из него оттекает прямо в мелкие вены. Вследствие этого роль юкстамедуллярных нефронов в мочеобразовании, по-видимому, незначительна. Сосуды этих нефронов участвуют в регуляции кровотока в почке: при большом притоке крови по ним легко и быстро протекает часть этой крови. Установлено, что в составе юкстамедуллярных нефронов имеются клетки, секретирующие ренин и некоторые другие биологически активные вещества, поступающие в кровь (эндокринная функция почки). Крупные ветви почечной артерии кровоснабжают каждая определенный отдел вещества почки – сегмент. В почке различают пять сегментов: верхний, передний верхний, передний нижний, нижний и задний. Воспаление почки – нефрит (от греч. nephros – почка), воспаление почечной лоханки – пиелит (от pyelos – лоханка). МочеточникМочеточник (ureter), правый и левый (см. рис. 129, 130), представляет собой трубку длиной около 30 см, диаметром в разных отделах от 3 до 9 мм. По выходе из почечной лоханки мочеточник забрюшинно спускается вниз, пересекает спереди подвздошные сосуды на уровне тазовой пограничной линии и переходит в малый таз. В малом тазу мочеточник достигает нижнего отдела мочевого пузыря, косо прободает его стенку и открывается в полость пузыря. В мочеточнике различают две части: брюшную и тазовую. Брюшная часть мочеточника соприкасается сзади с поясничной мышцей, а спереди ее пересекают артерия и вена – яичниковые у женщин и яичковые у мужчин. Медиально от брюшной части правого мочеточника расположена нижняя полая вена, а латеральнее – восходящая ободочная кишка и слепая кишка. Медиальнее левого мочеточника лежит брюшная аорта, а латеральнее – нисходящая ободочная кишка. Тазовая часть мочеточника находится вначале на стенке малого таза, а затем отходит от нее в переднемедиальном направлении. Перед впадением в мочевой пузырь мочеточник у мужчин перекрещивается с семявыносящим протоком, а у женщин проходит вблизи шейки матки и влагалища и перекрещивается с маточной артерией. Конечный отдел тазовой части мочеточника прободает косо стенку мочевого пузыря и открывается в него мочеточниковым отверстием. Стенка мочеточника состоит из трех оболочек: внутренней – слизистой, средней – мышечной и наружной – адвентициальной. Слизистая оболочка выстлана эпителием, содержит слизистые железки и образует продольные складки. Мышечная оболочка представлена тремя слоями гладкой мышечной ткани, сокращение которых способствует продвижению мочи из почечной лоханки и препятствует обратному ее току. Адвентициальная оболочка состоит из соединительной ткани. Брюшина покрывает мочеточники только спереди. Мочевой пузырьМочевой пузырь (vesica urinaria) – полый орган, форма его меняется в зависимости от степени наполнения мочой: если он пустой, то сплющен, а наполненный имеет яйцевидную или грушевидную форму. Вместимость мочевого пузыря индивидуально различна, в среднем у взрослых составляет 500 – 700 мл; при затруднении мочеиспускания пузырь может сильно растягиваться и вмещать больший объем мочи. Мочевой пузырь (рис. 133) расположен в полости малого таза, впереди его находится отделенный рыхлой клетчаткой лобковый симфиз, а позади расположены матка и часть влагалища у женщин, прямая кишка и семенные пузырьки у мужчин. В мочевом пузыре различают верхушку, тело, дно и шейку. Верхушка пузыря обращена кверху и кпереди, – при сильном наполнении пузыря она поднимается над уровнем лобкового симфиза и прилежит к передней брюшной стенке. Тело пузыря – средняя большая его часть – имеет переднюю, заднюю и две боковые поверхности. Дно пузыря обращено книзу и кзади и, суживаясь, переходит в шейку пузыря. Дно с шейкой – наименее смещающаяся часть органа. Под дном мочевого пузыря у мужчин находится предстательная железа, а у женщин – мочеполовая диафрагма.
Рис. 133. Мочевой пузырь и мужской мочеиспускательный канал (мужская уретра). 1 – верхушка пузыря; 2 – мышечная оболочка; 3 – слизистая оболочка; 4 – подслизистая основа; 5 – межмочеточниковая складка; 6 – мочеточниковое отверстие; 7 – мочепузырный треугольник; 8 – предстательная железа; 9 – семенной холмик; 10 – перепончатая часть уретры; 11 – луковица уретры; 12 – губчатая часть уретры; 13 – наружное отверстие уретры; 14, 16 – пещеристое тело полового члена; 15 – ладьевидная ямка; 17 – бульбоуретральная железа У новорожденного большая часть мочевого пузыря расположена в брюшной полости выше лобкового симфиза. С возрастом в связи с развитием таза пузырь опускается. Стенка мочевого пузыря состоит из внутренней слизистой оболочки с подслизистой основой, средней мышечной оболочки и наружной адвентициальной и частично серозной оболочки. Слизистая оболочка выстилает пузырь изнутри, образует многочисленные складки, которые сглаживаются по мере наполнения органа мочой. На дне мочевого пузыря имеется участок треугольной формы – мочепузырный треугольник, в области которого подслизистый слой не выражен и слизистая оболочка складок не образует. На вершинах этого треугольника расположено три отверстия: два мочеточниковых отверстия и третье – внутреннее отверстие мочеиспускательного канала. В слизистой оболочке, как и в других оболочках мочевого пузыря, много нервных волокон и их окончаний, в том числе рецепторов, воспринимающих внутрипузырное давление. Раздражение этих рецепторов вызывает рефлекторный акт мочеиспускания. Мышечная оболочка пузыря состоит из неисчерченной мышечной ткани, образующей три слоя: два продольных (наружный и внутренний) и один циркулярный (средний). Циркулярный слой самый мощный. В области шейки вокруг внутреннего отверстия мочеиспускательного канала мышечные волокна этого слоя образуют утолщение – сфинктер мочевого пузыря, сокращающийся непроизвольно. При наполнении мочевого пузыря его стенка, включая мышечную оболочку, растягивается, а сфинктер сокращен. Во время акта мочеиспускания сфинктер расслаблен, а мышечная оболочка пузыря сокращается, что приводит к опорожнению пузыря. Серозная оболочка – брюшина – покрывает только сзади тело и верхушку пузыря, на остальном протяжении пузырь покрыт адвен- тициальной (соединительнотканной) оболочкой. Воспаление мочевого пузыря – цистит (от греч. cystis – пузырь). Мочеиспускательный каналМочеиспускательный канал (urethra) служит для выведения мочи из мочевого пузыря наружу, у мужчин по нему выводится также семенная жидкость. В связи с половыми различиями женский и мужской мочеиспускательные каналы описываются отдельно. Женский мочеиспускательный канал, или женская уретра (urethra feminina) (рис. 134) имеет форму трубки длиной около 3,0 – 3,5 см, находится впереди влагалища. Канал начинается своим внутренним отверстием в области шейки мочевого пузыря, проходит кзади и книзу от лобкового симфиза и открывается наружным отверстием в преддверие влагалища. На своем пути канал прободает мочеполовую диафрагму, где он окружен мышцей – сфинктером мочеиспускательного канала, состоящим из поперечно-полосатой мышечной ткани и сокращающимся произвольно. Рис. 134. Срединный разрез женского таза. 1 – круглая связка матки; 2 – собственная связка яичника; 3 – маточная труба; 4 – яичник; 5 – матка; 6 – передняя губа; 7 – задняя губа; 8 – прямая кишка; 9 – задний проход; 10 – отверстие влагалища; 11 – мочевой пузырь; 12 – лобковый симфиз; 13 – клитор; 14 – наружное отверстие мочеиспускательного канала; 15 – большая половая губа; 16 – малая половая губа Стенка женского мочеиспускательного канала легкорастяжима, она состоит из слизистой и мышечной оболочек. Слизистая оболочка образует продольные складки, содержит многочисленные железы; на ней имеются слепые углубления – лакуны мочеиспускательного канала (уретры). Мышечная оболочка состоит из пучков гладких мышечных клеток. |
Источник

