Чем шьют мочевой пузырь

Способ Эммети и Ван Гуна. Мочеточниковые анастомозы. Шов мочевого пузыря. Сосудистый шов.
Способ Эммети и Ван Гуна – соединение отрезков мочеточника «конец в бок». Конец дистального отрезка мочеточника перевязывают, его переднюю стенку рассекают в продольном направлении. Конец проксимального отрезка прошивают двумя П-образными швами, свободными концами нитей которых прошивают со стороны просвета стенку дистального отрезка мочеточника. Нити завязывают, погру жая проксимальный отрезок мочеточника в дистальный. Края разреза дистального отрезка подшивают отдельными узловыми швами к стенке инвагинированного отрезка.
Анастомоз «бок в конец». Проксимальный отрезок мочеточника перевязывают, его переднюю стенку продольно рассекают. Конец дистального отрезка срезают косо с таким расчетом, чтобы длина среза была равна длине разреза стенки проксимального отрезка. Накладывают отдельные узловые швы вначале на углы разреза, а затем на обе полуокружности мочеточника. Существенным недостатком этого способа ушивания Мочеточника является образование в его проксимальном отрезке слепого мешка, наличие которого часто приводит к камнеобразованию и хроническому воспалению анастомоза. Более целесообразно накладывать анастомоз «конец в бок», соединяя косо срезанный конец проксимального отрезка с боковой стенкой дистального отрезка.
Анастомоз бок в бок – выполняют при очень малом диаметре мочеточника. Концы обоих отрезков мочеточника перевязывают, боковые стенки их рассекают в проксимальном направлении на протяжении 1 см. Края разреза проксимального отрезка мочеточника сшивают узловыми швами с краями разреза дистального отрезка. При этом вначале соединяют заднюю стенку анастомоза, а затем переднюю.
Мочеточниково-мочеточниковые анастомозы «бок в бок» и «бок в конец» в настоящее время применяются редко.
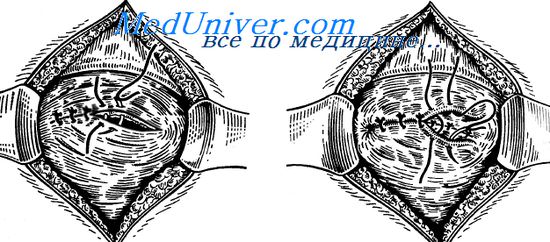
Шов мочевого пузыря. Нарушение целости стенки мочевого пузыря наблюдается при его травме, случайном повреждении во время операции при скользящих грыжах, при операциях на органах малого таза, а также на мочевом пузыре (высоком сечении, резекции мочевого пузыря).
Стенку мочевого пузыря ушивают двухрядным швом: 1-й ряд – непрерывный обвивной или узловые швы накладывают через все слои стенки мочевого пузыря. Поверх 1-го ряда накладывают 2-й – отдельные узловые швы, не проникающие в просвет пузыря.
Для соединения сосудов, восстановления целости сосудистой стенки предложено большое количество способов. По данным Г. М. Соловьева (1955), имеется более 60 модификаций сосудистого шва. Такого множества методов восстановления не разработано ни для какого другого трубчатого органа. Однако в литературе продолжают публиковать описания новых способов наложения сосудистого шва, что свидетельствует как о трудности и неполном разрешении проблемы, так и о необходимости разработки четких показаний и противопоказаний к применению каждого из существующих способов.
Мы опишем только те сосудистые швы, которые, по нашему мнению, представляют наибольший практический интерес. Следует отметить, что сосудистый шов должен быть достаточно герметичным; не суживать просвет кровеносного сосуда; в просвете кровеносного сосуда должно находиться как можно меньше шовного материала; сшиваемые участки должны соприкасаться внутренними оболочками.
В зависимости от способа наложения сосудистого шва различают механические, протезные и ручные швы. Механические сосудистые швы накладывают с помощью сосудосши-вающего аппарата. При наложении протезных швов используют внутри-или внесосудистые втулки.
Внесосудистый протезный способ наложения швов делят на: а) лигатурный, при котором концы сосудов укрепляют на протезе лигатурой, и б) безлигатурный, при котором сосуды соединяют с помощью колец Донецкого.
Все ручные способы наложения сосудистых швов делят на краевые и инвагинационные.
К числу краевых швов относят обвивные (Карреля, Морозовой, Полянцева) и выворачивающие швы (рантовидный, отдельный П-образный, матрацный, двухэтажный), а также швы, накладываемые на заднюю стенку сосуда.- швы Блелока и Мешалкина. Инвагинационные швы разделяют на швы с одинарной манжеткой (Марфи. Кривчикова) и швы с i двойной манжеткой (Данис. Соловьева). Для выполнения операций на сосудах необходим специальный инструментарий: сосудистые иглы, сосудистые зажимы (прямые и изогнутые), кровоостанавливающие зажимы типа «Москит», а также сосудистый иглодержатель, сосудистый и глазные пинцеты, препаровочные щипцы, тонкие эластические резиновые трубочки, инструменты для отжатия боковой части сосудов.
В качестве шовного материала для наложения сосудистого шва используют капрон, лавсан, супра-мид, которые по прочности не уступают шелку, легко скользят, достаточно эластичны, вызывают незначительную тканевую реакцию.
– Также рекомендуем “Основные этапы наложения сосудистого шва. Краевые сосудистые швы. Шов Карреля.”
Оглавление темы “Сосудистый шов. Соединение сухожилий и нервов.”:
1. Ушивание раны почки. Ушивание ран лоханки. Шов мочеточника.
2. Способ Эммети и Ван Гуна. Мочеточниковые анастомозы. Шов мочевого пузыря. Сосудистый шов.
3. Основные этапы наложения сосудистого шва. Краевые сосудистые швы. Шов Карреля.
4. Шов Полянцева. Шов Морозовой. Шов Сапожникова. Шов Бриана и Жабулея. Шов Дорранса. Шов Соловьева.
5. Шов Кривчикова. Шов Блелока. Протезные способы соединения сосудов. Способ Донецкого.
6. Способ Головко. Способы наложения швов на разнокалиберные сосуды. Швы сухожилий.
7. Классификация сухожильных швов. Основные виды сухожильных швов.
8. Швы нервов. Техника наложения первичного шва нерва.
9. Микрохирургия. Общие принципы микрохирургической техники.
10. Микрохирургическая техника при операциях на лимфатических сосудах и узлах. Микрохирургия нервов.
Источник
| С.В. Шкодкин Д.м.н., профессор кафедры госпитальной урологии БелГМУ (г. Белгород) |
Сергей Валентинович Шкодкин рассказал «Дайджесту урологии» о техниках надлобкового дренирования мочевых путей и случаях, когда оно может рассматриваться как опция.
Под эпицистостомией подразумевается надлобковое дренирование мочевого пузыря, промежностная и влагалищная цистостомия представляют на сегодня лишь исторический интерес.
Надлобковая пункция
Надлобковая пункция мочевого пузыря является вариантом временного дренирования, но может быть удобной опцией оказания экстренной помощи пациентам на догоспитальном этапе, особенно когда требуется транспортировка больного. К данной категории могут быть отнесеныпациентыс острой задержкой мочеиспускания вследствие гиперплазии предстательной железы при невозможности трансуретрального дренирования, а также при онкологических заболеваниях полового члена, мочеиспускательного тракта или предстательной железы. Эпицистостомия – безопасный метод временного отведения мочи, чаще всего применяемый однократно – на период транспортировки пациента в стационар.
Троакарная эпицистостомия наиболее популярна, учитывая наличие одноразовых наборов со всем необходимым для процедуры набором инструментов и расходных материалов. В ряде случаев также может применяться операционная цистостомия с высоким сечением мочевого пузыря.
Дренирование мочевого пузыря, в частности, надлобковое, применяется прежде всего в случае задержки мочеиспускания – острой или хронической – при полной, неполной или парадоксальной способности к опорожнению.
Показания для надлобкового дренирования
Причины нарушения оттока мочи, когда может применяться дренирование, подразделяются на несколько категорий:
Механические:
- доброкачественная гиперплазия предстательной железы (ДГПЖ);
- рак предстательной железы;
- гнойные формы острого простатита;
- склероз шейки мочевого пузыря;
- камни мочевого пузыря или уретры;
- сгустки крови;
- разрывы уретры;
- новообразования мочевого пузыря, уретры или полового члена;
- стриктуры уретры;
- фимоз, меастостеноз;
- распространенные опухоли колоректальной зоны, матки и вульвы;
- выпадение матки и передней стенки влагалища;
- попадание инородных тел.
Органические заболевания нервной системы:
- травмы головного и спинного мозга;
- опухоли ЦНС;
- сухотка спинного мозга;
- инфекционные миелиты;
- рассеянный склероз;
- демиелинизирующие заболевания
Другие причины:
- рефлекторные нарушения функции мочевого пузыря;
- фармакологически обусловленная задержка мочеиспускания
У пациентов с органическими заболеваниями предпочтительна интермиттирующая катетеризация. В то же время у больных с механической обструкцией эпицистостомию стоит рассматривать как вариант дренирования нижних мочевых путей.
Абсолютными показаниями к эпицистостомии при ишурии являются:
- подготовка к оперативному вмешательству (мочевые свищи у мужчин);
- аденома предстательной железы(ложный ход, полученный при катетеризации);
- стриктуры мочеиспускательного канала;
- разрывы уретры;
- опухолевые новообразования предстательной железы, шейки мочевого пузыря, уретры и полового члена;
- наличие острого уретрита или простатита;
- повреждения мочевого пузыря – как этап оперативного лечения
Относительным показанием к эпицистостомии можно считать необходимость использования постоянного катетера. В таких случаях эта мера способна снизить частоту катетеризационной травмы и риск воспалительных стриктур мочеиспускательного канала. Установка постоянного катетера сегодня не имеет преимуществ перед троакарной эпицистостомией.
Троакарная или операционная эпицистостома?
В ряде случаев возникает вопрос, каким образом предпочтительно проводить надлобковое отведение мочи: путем троакарной или операционной эпицистостомии.
Троакарный метод имеет преимущества в ряде случаев, среди которых:
- ДГПЖ, если есть вероятность восстановления мочеиспускания;
- острый уретрит или простатит у пациентов на периодической катетеризации;
- мочевые свищи у мужчин;
- стриктуры мочеиспускательного канала;
- опухолевые новообразования предстательной железы, шейки мочевого пузыря, уретры и полового члена при прогнозе на радикальный метод лечения
Операционная эпицистостомия предпочтительна в следующих случаях:
ДГПЖ при наличии камней и плохом прогнозе;
- разрывы уретры;
- опухолевые новообразования предстательной железы, шейки мочевого пузыря, уретры и полового члена в случае оказания паллиативной помощи;
- при повреждениях мочевого пузыря – как этап оперативного лечения;
- гемотампонада мочевого пузыря;
- тучность пациента.
Существуют некоторые частные случаи, когда может рассматриваться выполнение операционной эпицистостомии. Среди них – травмы мочевого пузыря, ранения кишки при уретральной хирургии, а также пузырно-влагалищные свищи. В последнем случае, однако, дренирование не способствует заживлению свища и, как отметил Сергей Валентинович, его применение обычно неоправданно. Во всех перечисленных случаях необходимость эпицистостомии должна тщательно взвешиваться.
Лектор также подчеркнул, что закрытие надлобкового свища возможно только после хирургического восстановления проходимости пузырно-уретрального сегмента, при этом не требуется никакой фистулорафии. Незаживающий надлобковый свищ обычно связан с механической или функциональной обструкцией пузырно-уретрального сегмента или атонией детрузора.
Системы для троакарных дренажей
Главные хирургические принципы эпицистостомии – адекватность диаметра дренажа, максимально краниальное его проведение через стенку мочевого пузыря в области дна и отсутствие контакта с шейкой пузыря.
Системы, используемые для троакарных дренажей, подразделяются на несколько видов по методу установки – с внутренним стилетом и проведением по внешнему кожуху, а также по способу фиксации – баллонные катетеры и катетеры «pig tail». К возможным недостаткам одноразовых систем относятся диаметр дренажа до 14 Ch, что может привести к обструкции и необходимости частой замены; возможность миграции «pig tail» катетеров или ирритативная симптоматика при их использовании; риск кровотечения в системах с кожухом, а также высокая стоимость конструкций.
Реальной альтернативой выступает использование лапароскопического троакара 12-15 мм с насечкой. Его преимущества – наличие атравматического ножа, который убирается при попадании в просвет полового органа, и насечки, обеспечивающей надежную фиксацию у передней стенки мочевого пузыря.
Сергей Валентинович еще раз подчеркнул, что при проведении операционной эпицистостомии важны адекватный диаметр дренажа, максимально краниальное проведение через стенку мочевого пузыря в области дна, отсутствие контакта с шейкой пузыря, избежание излишней герметизации с наложением лишних швов и фиксация стенки пузыря к апоневрозу прямой мышцы живота.
Кроме катетера Фолея, чаще всего используемого сейчас при троакарной эпицистостомии, доступны катетеры Пеццера и Малеко. Их применение лучше рассматривать при операционной цистостомии.
Уход за дренажами
Сергей Валентинович также перечислил основные принципы ухода за дренажами после их установки:
- обработка раны – сухая повязка;
- отказ от промывания дренажа;
- закрытая дренажная система в отсутствие позывов для сохранения емкости мочевого пузыря;
- своевременная замена дренажа;
- отказ от необоснованной антибактериальной терапии.
В заключение Сергей Валентинович заметил, что часть больных социально дезадаптирована или не имеет нужных мануальных навыков, потому лишена возможности проводить интермиттирующую катетеризацию. В таких случаях эпицистостомия может использоваться как опция для повышения качества жизни пациентов.
Материал подготовила Ю.Г. Болдырева
Статья опубликована в журнале “Дайджест урологии” №4-2019
Источник
Наиболее часто на мочевом пузыре выполняются следующие оперативные вмешательства:
– ушивание раны мочевого пузыря;
– пункция передней стенки мочевого пузыря;
– цистотомия (рассечение передней станки мочевого пузыря);
– цистостомия (наложение мочевого свища).
Ушивание раны мочевого пузыря
Полное проникающее повреждение стенки мочевого пузыря наблюдается от 0,4 до 15 % случаев.
Повреждения мочевого пузыря подразделяются на внебрюшинные и внутрибрюшинные соответственно затеку мочи в околопузырную клетчатку или истечению ее в полость брюшины.
Для обнажения стенки мочевого пузыря в клинической практике обычно применяются следующие разрезы:
1) надлобковый срединный;
2) поперечный, ниже пупка;
3) парамедианный;
4) параректальный.
В зависимости от локализации и характера повреждения стенки мочевого пузыря применяемые доступы могут быть как чрезбрюшинными, так и внебрюшинными.
После выявления дефекта раневое отверстие в стенке мочевого пузыря осторожно растягивается в поперечном направлении с помощью анатомических пинцетов или швов-держалок. При значительной апертуре раны мочевого пузыря необходимо обязательно увидеть устья мочеточников, чтобы не захватить их в шов (в ряде случаев производится предварительная катетеризация мочеточников).
Для восстановления целости стенки мочевого пузыря используется два ряда узловых швов. Первый ряд узловых швов накладывается на мышечную оболочку мочевого пузыря, не захватывая слизистой оболочки. Для этих швов используются (круглые) кишечные иглы и кетгут. Применение нерассасывающегося шовного материала может явиться основой для образования в просвете мочевого пузыря мочевых камней (инкрустация шелковых и синтетических нитей солями).
Узловые швы второго ряда располагаются в промежутке между швами первого этажа. При внебрюшинных повреждениях для этих швов используется кетгут. При внутрибрюшинных разрывах для второго ряда (серо-серозного) допустимо применение нерассасывающихся материалов.
Для проверки герметичности линии швов просвет мочевого пузыря заполняется раствором, окрашенным «метиленовым синим». Во избежание напряжения линии швов через уретру вводят катетер для постоянного оттока мочи.
Надлобковая капиллярная пункция мочевого пузыря
Показаниями для этой манипуляции являются:
– невозможность катетеризации мочевого пузыря;
– травмы уретры;
– необходимость получения мочи для клинического или бактериологического исследования.
Перед операцией следует убедиться в достаточном наполнении мочевого пузыря мочой, определить (можно перкуторно) высоту стояния мочевого пузыря над лобковым симфизом.
Пункция передней стенки мочевого пузыря через брюшную стенку должна производиться внебрюшинно. Для этого игла проводится ниже поперечной пузырной складки.
Положение больного – на спине с приподнятым тазом.
Для пункции используется игла длиной 150-200 мм и диаметром просвета около 1 мм. На канюлю иглы предварительно надевается стерильная эластичная трубка для регулирования скорости отведения мочи.
Игла вкалывается по срединной линии вертикально на 20-30 мм выше лобкового симфиза.
Прокалываются кожа, подкожная клетчатка, поверхностная фасция, белая линия живота, предпузырная клетчатка и стенка мочевого пузыря. После выведения мочи игла извлекается. Место вкола иглы обрабатывается антисептическим раствором.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Сейчас цистостома у мужчин уже не считается крайней мерой. Зачастую её ставят на 3-й день в реанимации. Раньше ждали очень долго и ставили только после начала серьёзных проблем.
 Цистостома
Цистостома
Вообще, цистостому делают, когда нельзя эвакуировать мочу из мочевого пузыря иными способами.
Операции делают и планово, и ургентно (когда появляется угроза жизни). После установки системы пациенту объясняют, как происходит уход за цистостомой, чтобы не было осложнений.
И вот обычно пишут, что цистостома мочевого пузыря у мужчин на продолжительность жизни не влияет, хотя и вносит коррективы в повседневную жизнь пациента.

Но всё не так просто.
Во-первых, цистостома имеет и недостатки, которые тоже стоит учитывать при её установке:
- у пациентов вокруг цистостомы повышается чувствительность кожи, но большинство пациентов отмечает, что дискомфорт через некоторое время проходит;
- при неправильном использовании цистостомы есть вероятность протолкнуть трубку в уретру и повредить её, (говорят, бывали случаи, однако мы с такими не сталкивались);
- у некоторых мужчин могут возникнуть проблемы с установкой при значительной массе тела, жировых отложениях в надлобковой зоне;
- место установки трубки иногда намокает, это легко устранить, если сделать повязку, а у других больных подмокание прекращается самостоятельно;
- в редких случаях надлобковый катетер вызывает спастические сокращения мочевого пузыря;
- сохраняется риск засорения трубки, поэтому мужчины должны тщательно ухаживать за системой;
По мнению некоторых пациентов, цистостома менее удобна, нежели частая катетеризация, однако эта точка зрения субъективна.
А во-вторых, вот что мы наблюдаем на практике:
- психологический дискомфорт, вплоть до того, что молодые мужчины отказываются выходить из дома;
- наличие цистостомы мешает реабилитации: как бы мы ни фиксировали мочеприёмники, во время выполнения упражнений они и перекручиваются, и травмируют кожу;
- приходится пережимать катетер и убирать мочеприемник, что добавляет риски перерастягивания мочевого пузыря;
- открытые ворота для инфекций;
- нужен дополнительный уход;
- нужно тренировать мочевой пузырь, перекрывая его на несколько часов;
- необходимость пить разные препараты, начиная с растительных (типа листа брусники), заканчивая антибиотиками;
- постепенно в мочевом пузыре начинает копиться осадок, от творожистого до камней;
- образуются пролежни вокруг воздушного баллона катетера;
- при любой задержке оттока начинается забрасывание мочи в почки;
- почки постепенно начинают разрушаться;
- происходит расширение чашечно-лоханочной системы;
- изменение структуры слизистой лоханки мочевого пузыря при сопутствующем воспалении, а этого не избежать;
- микроцист или сморщенный мочевой пузырь (функциональное или анатомическое уменьшение полости мочевого пузыря.
 Камни в мочевом пузыре
Камни в мочевом пузыре
Сначала цистостома – действительно потрясающий выход из ситуации, но постепенно по всем вышеперечисленным причинам она начинает разрушать почки.
В методичках и на умных сайтах пишут:
«Иногда выполняется уродинамическое исследование: для оценки функционально-обструктивных или функционально-необструктивных нейрогенных нарушений мочевого пузыря и сфинктеров; для определения функциональных нарушений нижних мочевых путей (урофлоуметрия, профилометрия пузырно-мочеточникового соустья и др.)
Такое тестирование особенно важно для пациентов, у которых подозревается вторичный рефлюкс (при спинномозговой грыже, или у мальчиков с клапанами задней уретры). Но в большинстве случаев у пациентов с нейрогенными дисфункциями мочеиспускания диагностика и оценка состояния в отдалённом периоде должна ограничиться неинвазивными методами (УЗИ мочевого пузыря, ритм спонтанных мочеиспусканий)».
Что показательно, ни слова о травме. Везде пишут о врожденных особенностях или межпозвонковых грыжах, и ни слова о том, что такие же проблемы начинаются после травм позвоночника.
Итак, мы получаем маршрут:

По нашим наблюдениям, от установки цистостомы до инсульта – семь-восемь лет. Увы.
Именно поэтому мы пишем о таких вот, уж точно не самых приятных, вещах. Мы хотим, чтобы вы были в курсе, мы хотим, чтобы вы знали и могли сохранить своё здоровье или здоровье своих близких.
Из всех, с кем мы сотрудничали, нам больше всего нравится отделение Урологии ФГАОУ ВО «Российский национальный исследовательский медицинский университет имени Н.И. Пирогова» Минздрава. Команда профессора Григория Георгиевича Кривоборода подбирает индивидуальные решения для каждого из наших подопечных.
Наши подопечные часто сталкиваются с такими проблемами. У Юры Павлова 350 мл камней в мочевом пузыре, а 350 мл – это хорошая кружка. У Никиты Иванченко тот самый микроцист – сморщенный мочевой пузырь, сморщенный до 50 мл, и впереди курс ботулинотерапии. У Романа Бурцева обызвествление катетера происходит очень быстро и так интенсивно, что 10-12 см катетера просто напрочь известкуются. А при смене катетера, прямо из отверстия в животе может выплыть камень.
Цистостома – это средство спасти жизнь, но она не для того, чтобы с ней жить всегда.
Источник
