Частые мочеиспускания на нервной почве у детей
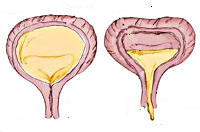
Нейрогенный мочевой пузырь у детей – функциональные расстройства наполнения и опорожнения мочевого пузыря, связанные с нарушением механизмов нервной регуляции. Нейрогенный мочевой пузырь у детей может проявляться неконтролируемыми, учащенными или редкими мочеиспусканиями, ургентными позывами, недержанием или задержкой мочи, инфекциями мочевых путей. Диагноз нейрогенного мочевого пузыря у детей ставится по данным лабораторных, ультразвуковых, рентгенологических, эндоскопических, радиоизотопных и уродинамических исследований. Нейрогенный мочевой пузырь у детей требует комплексного лечения, включающего медикаментозную терапию, физиопроцедуры, ЛФК, хирургическую коррекцию.
Общие сведения
Нейрогенный мочевой пузырь у детей – резервуарная и эвакуаторная дисфункция мочевого пузыря, обусловленная нарушением нервной регуляции мочеиспускания на центральном или периферическом уровне. Актуальность проблемы нейрогенного мочевого пузыря в педиатрии и детской урологии обусловлена высокой распространенностью заболевания в детском возрасте (около 10%) и риском развития вторичных изменений мочевыводящих органов.
Зрелый, полностью контролируемый днем и ночью, режим мочеиспускания формируется у ребенка к 3-4 годам, прогрессируя от безусловного спинального рефлекса до сложного произвольно-рефлекторного акта. В его регуляции принимают участие кортикальные и субкортикальные центры головного мозга, центры спинальной иннервации пояснично-крестцового отдела спинного мозга, периферические нервные сплетения. Нарушение иннервации при нейрогенном мочевом пузыре у детей сопровождается расстройствами его резервуарно-эвакуаторной функции и может стать причиной развития пузырно-мочеточникового рефлюкса, мегауретера, гидронефроза, цистита, пиелонефрита, хронической почечной недостаточности. Нейрогенный мочевой пузырь значительно снижает качество жизни, формирует физический и психологический дискомфорт и социальную дезадаптацию ребенка.

Нейрогенный мочевой пузырь у детей
Причины нейрогенного мочевого пузыря у детей
В основе нейрогенного мочевого пузыря у детей лежат неврологические нарушения разного уровня, приводящие к недостаточной координации активности детрузора и/или наружного сфинктера мочевого пузыря при накоплении и выделении мочи.
Нейрогенный мочевой пузырь у детей может развиваться при органическом поражении ЦНС вследствие врожденных пороков (миелодисплазии), травм, опухолевых и воспалительно-дегенеративных заболеваний позвоночника, головного и спинного мозга (родовой травме, ДЦП, спинномозговой грыже, агенезии и дисгенезии крестца и копчика и др.), приводящих к частичному или полному разобщению супраспинальных и спинальных нервных центров с мочевым пузырем.
Нейрогенный мочевой пузырь у детей может быть обусловлен неустойчивостью и функциональной слабостью сформировавшегося рефлекса управляемого мочеиспускания, а также нарушением его нейрогуморальной регуляции, связанным с гипоталамо-гипофизарной недостаточностью, задержкой созревания микционных центров, дисфункцией вегетативной нервной системы, изменением чувствительности рецепторов и растяжимости мышечной стенки мочевого пузыря. Основное значение имеет характер, уровень и степень поражения нервной системы.
Нейрогенный мочевой пузырь чаще встречается у девочек, что связано с более высокой эстрогенной насыщенностью, повышающей чувствительность рецепторов детрузора.
Классификация нейрогенного мочевого пузыря у детей
По изменению пузырного рефлекса различают гиперрефлекторный мочевой пузырь (спастическое состояние детрузора в фазу накопления), норморефлекторный и гипорефлекторный (гипотония детрузора в фазу выделения). В случае гипорефлексии детрузора рефлекс на мочеиспускание возникает при функциональном объеме мочевого пузыря, значительно превышающем возрастную норму, в случае гиперрефлексии – задолго до накопления нормального возрастного объема мочи. Наиболее тяжелой является арефлекторная форма нейрогенного мочевого пузыря у детей с невозможностью самостоятельного сокращения полного и переполненного мочевого пузыря и непроизвольным мочеиспусканием.
По приспособленности детрузора к нарастающему объему мочи нейрогенный мочевой пузырь у детей может быть адаптированный и неадаптированный (незаторможенный).
Нейрогенная дисфункция мочевого пузыря у детей может протекать в легких формах (синдром дневного частого мочеиспускания, энурез, стрессовое недержание мочи); среднетяжелых (синдром ленивого мочевого пузыря и нестабильного мочевого пузыря); тяжелых (синдром Хинмана – детрузорно-сфинктерная диссенергия, синдром Очоа – урофациальный синдром).
Симптомы нейрогенного мочевого пузыря у детей
Нейрогенный мочевой пузырь у детей характеризуется различными расстройствами акта мочеиспускания, тяжесть и частота проявлений которого определяется уровнем поражения нервной системы.
При нейрогенной гиперактивности мочевого пузыря, преобладающей у детей раннего возраста, отмечаются учащенные (> 8 раз/сутки) мочеиспускания малыми порциями, ургентные (императивные) позывы, недержание мочи, энурез.
Постуральный нейрогенный мочевой пузырь у детей проявляется только при переходе тела из горизонтального положения в вертикальное и характеризуется дневной поллакиурией, ненарушенным ночным накоплением мочи с нормальным объемом ее утренней порции.
Стрессовое недержание мочи у девочек пубертатного возраста может возникать при физической нагрузке в виде упускания небольших порций мочи. Для детрузорно-сфинктерной диссинергии характерны полная задержка мочеиспускания, микции при натуживании, неполное опорожнение мочевого пузыря.
Нейрогенная гипотония мочевого пузыря у детей проявляется отсутствующими или редкими (до 3-х раз) мочеиспусканиями при полном и переполненном (до 1500 мл) мочевом пузыре, вялым мочеиспусканием с напряжением брюшной стенки, ощущением неполного опорожнения из-за большого объема (до 400 мл) остаточной мочи. Возможна парадоксальная ишурия с неконтролируемым выделением мочи вследствие зияния наружного сфинктера, растянутого под давлением переполненного мочевого пузыря. При ленивом мочевом пузыре редкие мочеиспускания сочетаются с недержанием мочи, запорами, инфекциями мочевыводящих путей (ИМП).
Нейрогенная гипотония мочевого пузыря у детей предрасполагает к развитию хронического воспаления мочевых путей, нарушению почечного кровотока, рубцеванию почечной паренхимы и формированию вторичного сморщивания почки, нефросклероза и ХПН.
Диагностика нейрогенного мочевого пузыря у детей
При наличии расстройств мочеиспускания у ребенка необходимо проведение комплексного обследования с участием педиатра, детского уролога, детского нефролога, детского невролога и детского психолога.
Диагностика нейрогенного мочевого пузыря у детей включает сбор анамнеза (семейная отягощенность, травмы, патология нервной системы и др.), оценку результатов лабораторных и инструментальных методов исследования мочевой и нервной системы.
Для выявления ИМП и функциональных нарушений со стороны почек при нейрогенном мочевом пузыре у детей выполняют общий и биохимический анализ мочи и крови, пробу Зимницкого, Нечипоренко, бактериологическое исследование мочи.
Урологическое обследование при нейрогенном мочевом пузыре включают УЗИ почек и мочевого пузыря ребенку (с определением остаточной мочи); рентгенологическое исследование (микционную цистографию, обзорную и экскреторную урографию); КТ и МРТ почек; эндоскопию (уретроскопию, цистоскопию), радиоизотопное сканирование почек (сцинтиграфию).
Для оценки состояния мочевого пузыря у ребенка отслеживают суточный ритм (количество, время) и объем спонтанных мочеиспусканий при нормальном питьевом и температурном режиме. Высокую диагностическую значимость при нейрогенном мочевом пузыре у детей имеют уродинамическое исследование функционального состояния нижних мочевых путей: урофлоуметрия, измерение внутрипузырного давления при естественном заполнении мочевого пузыря, ретроградная цистометрия, профилометрия уретры и электромиография.
При подозрении на патологию ЦНС показано проведение ЭЭГ и Эхо-ЭГ, рентгенографии черепа и позвоночника, МРТ головного мозга ребенку.
Лечение нейрогенного мочевого пузыря у детей
В зависимости от типа, тяжести нарушений и сопутствующих заболеваний при нейрогенном мочевом пузыре у детей используют дифференцированную лечебную тактику, включающую немедикаментозную и медикаментозную терапию, хирургическое вмешательство. Показано соблюдение охранительного режима (дополнительный сон, прогулки на свежем воздухе, исключение психотравмирующих ситуаций), прохождение курсов ЛФК, физиотерапии (лекарственного электрофореза, магнитотерапии, электростимуляции мочевого пузыря, ультразвука) и психотерапии.
При гипертонусе детрузора назначают М-холиноблокаторы (атропин, детям старше 5 лет – оксибутинин), трициклические антидепрессанты (имипрамин), антагонисты Ca+ (теродилин, нифедипин), фитопрепараты (валерианы, пустырника), ноотропы (гопантеновая кислота, пикамилон). Для лечения нейрогенного мочевого пузыря с ночным энурезом у детей старше 5 лет применяют аналог антидиуретического гормона нейрогипофиза – десмопрессин.
При гипотонии мочевого пузыря рекомендованы принудительные мочеиспускания по графику (каждые 2-3 часа), периодические катетеризации, прием холиномиметиков (ацеклидин), антихолинэстеразных средств ( дистигмин), адаптогенов (элеутерококк, лимонник), глицина, лечебные ванны с морской солью.
В целях профилактики ИМП у детей с нейрогенной гипотонией мочевого пузыря назначают уросептики в малых дозах: нитрофураны (фуразидин), оксихинолоны (нитроксолин), фторхинолоны (налидиксовая кислота), иммунокорригирующую терапию (левамизол), фитосборы.
При нейрогенном мочевом пузыре у детей выполняют внутридетрузорные и внутриуретральные инъекции ботулотоксина, эндоскопические хирургические вмешательства (трансуретральную резекцию шейки мочевого пузыря, имплантацию коллагена в устье мочеточника, операции на нервных ганглиях, ответственных за мочеиспускание), проводят увеличение объема мочевого пузыря с помощью кишечной цистопластики.
Прогноз и профилактика нейрогенного мочевого пузыря у детей
При правильной лечебной и поведенческой тактике прогноз нейрогенного мочевого пузыря у детей наиболее благоприятен в случае гиперактивности детрузора. Наличие остаточной мочи при нейрогенном мочевом пузыре у детей увеличивает риск развития ИМП и функциональных нарушений почек, вплоть до ХПН.
Для профилактики осложнений важно раннее выявление и своевременное лечение нейрогенной дисфункции мочевого пузыря у детей. Детям с нейрогенным мочевым пузырем необходимо диспансерное наблюдение и периодическое исследование уродинамики.
Источник
Ваш ребенок часто мочится? В общем анализе мочи никаких изменений, симптомов дизурии, лихорадки – нет? При этом ребенок днем ходит в туалет каждые 10 минут понемногу, а ночью – спокойно спит, будто полностью здоров? Вы обратились к педиатру, и он исключил цистит?
Это поллакиурия. Вот что пишется об этом заболевании в самом авторитетном в мире, современном учебнике “Педиатрия по Нельсону” (перевод цитаты на русский язык)
Расстройство мочеиспускания без недержания
Иногда у детей наблюдается внезапное значительное увеличение частоты мочеиспусканий, иногда каждые 10-15 минут в течение всего дня, при этом отсутствуют симптомы дизурии, инфекции мочевых путей, дневного недержания мочи или никтурии.
Самый частый возраст начала этих признаков – 4-6 лет, после того, как ребенок обучается пользоваться туалетом, и подавляющее большинство больных – мальчики.
Это состояние называют «синдромом детского дневного учащенного мочеиспускания» или поллакиурией. Состояние функциональное, то есть не имеет под собой никаких анатомических или физиологических дефектов.
Часто симптомы начинаются непосредственно перед тем, как ребенок начинает посещать детский сад или если у ребенка имеет место эмоциональный стресс, обусловленный (чаще всего) проблемами в семье.
Такие дети должны быть обследованы на инфекции мочевыводящих путей, и врач должен убедиться, что ребенок полностью освобождает мочевой пузырь при мочеиспускании (для этого выполняется УЗИ мочевого пузыря после мочеиспускания)
Иногда эти признаки могут вызываться острицами.
Заболевание проходит самостоятельно, симптомы разрешаются в пределах 2-3х месяцев. Антихолинергическая терапия редко имеет эффект.
Вот так коротко рассказывается об этом заболевании врачам в учебнике. Им говорят: исключите другие болезни (цистит, сахарный диабет и еще несколько) и смело успокойте родителей, можете обещать им, что все пройдет само.
Но родителям этого обычно мало. Ведь ребенок страдает, хочется помочь. Чтобы направить старания родителей в нужное русло, я рекомендую прочесть нижеследующую переводную статью.
О поллакиурии для родителей
Поллакиурия. Этот синдром по-разному называется в разных источниках: voiding disorders without incontinence, Patter of Little Feet Syndrome, ordinary day urinary frequency in children, The day urinary frequency syndrome of childhood, pollakiuria, нейрогенная дисфункция мочевого пузыря, нейрогенный мочевой пузырь и так далее. Однако суть этого явления одна. Давайте договоримся называть его сейчас поллакиурия, для краткости.
Что такое поллакиурия?
Наиболее часто это заболевание проявляет себя в возрасте 4-5 лет. Вы заметите, что:
- Ваш ребенок вдруг начинает мочиться каждые 10 – 30 минут, а общая частота мочеиспусканий в сутки достигает 30 – 40 микций в день.
- Ваш ребенок выделяет очень небольшое количество мочи за одно мочеиспускание.
- Мочеиспускание у ребенка безболезненное.
- Ваш ребенок не мочит трусики, не писает в штанишки в течение дня.
- Ваш ребенок не пьет чрезмерного количества жидкости.
- Ваш ребенок уже обучен навыкам туалета и был опрятен – на момент начала болезни.
- Частое мочеиспускание не беспокоит ребенка во время сна (важный отличительный признак)
Причины возникновения поллакиурии
Частое мочеиспускание иногда сопровождает эмоциональное напряжение. Это означает, что ваш ребенок находится под психологическим давлением. Симптомы являются непроизвольными, не преднамеренными. Учащенное мочеиспускание может начаться через 1 или 2 дня после стрессового события или изменений в повседневном быте ребенка. Вы можете усугубить проблему, чрезмерно беспокоясь о состоянии ребенка. Наказания, упреки, насмешки – также усугубляют симптомы.
Хотя за этим состоянием крайне редко скрывается органическая патология, Ваш ребенок все же должен быть осмотрен врачом. Единственное исследование, которое потребуется – это общий анализ мочи, для исключения цистита. Необходимости в рентгенологическом обследовании нет.
Продолжительность поллакиурии
Это заболевание абсолютно безвредно и проходит самостоятельно. Иногда симптомы проходят уже спустя 1-4 недели. Но чаще заболевание длится 2 или 3 месяца. Описаны редкие случаи, когда болезнь тянулась 5 месяцев. Во всех случаях заболевание проходило самостоятельно, без каких-либо последствий. У некоторых детей могут быть рецидивы этого заболевания, то есть оно может повториться уже после полного выздоровления.
Как помочь ребенку
1. Убедите ребенка, что он физически здоров. Скажите ребенку, что его тело, почки, мочевой пузырь.., все, о чем он беспокоится – в полном порядке. Потому что члены семьи могут передать ему свое беспокойство, и он может бояться, что с его телом что-то не так, что ему что-то угрожает. Убедите его столько раз, сколько сочтете нужным – что он здоров, что скоро все пройдет без следа.
2. Объясните ребенку, что если он захочет, то он может научиться выжидать более длительные промежутки времени между мочеиспусканиями. Убедите его, что он скорее всего не описается, потому что именно этого боится ребенок. Если же он все же измочится – не стесняйтесь поговорить с ним об этом, объясните, что это иногда случается с детьми, в этом нет ничего страшного. Скажите ему, что возвращение нормальной частоты мочеиспусканий будет происходить постепенно. Если частые мочеиспускания беспокоят его во время похода по магазинам или прогулок – постарайтесь не выводить его далеко из дома в этот период.
3. Помогите ребенку расслабиться. Частота мочеиспускания может быть индикатором внутреннего напряжения. Убедитесь, что у вашего ребенка есть свободное время и есть положительные эмоции, любимые занятия каждый день. Если у него есть обязательные дела, которые он делает по расписанию – ослабьте дисциплину, немного отступите от режима. Расслабляющие упражнения могут помочь вашему ребенку, если он старше 8 лет.
4. Счастье и гармонии в доме, как правило, помогает восстановить чувство безопасности у ребенка. Попросите сотрудников школы, или детского сада, которые посещает ребенок, максимально ослабить дисциплину ребенка и ни в коем случае не ограничивать его в частоте и длительности посещения туалетной комнаты.
5. Постарайтесь выяснить, что тревожит вашего ребенка. Поговорите с другими членами семьи и продумайте все возможные стрессовые моменты, которые могли произойти за 1 или 2 дня до начала заболевания. Расспросите сотрудников школы и детского сада на эту тему. Обсудите свои мысли с ребенком, постарайтесь выявить и разрешить стрессовую ситуацию, однако помните, что усердствовать в этом не следует – ваше беспокойство и излишняя суетливость могут усугубить симптомы. Частые стрессовые события, запускающие эту болезнь:
- смерть в семье
- аварии или другие опасные для жизни события
- напряженность, ссоры между родителями и другими членами семьи
- тяжелая болезнь родителя или другого члена семьи
- поступление в начальную школу или смена школы, коллектива
- чрезмерная озабоченность по поводу энуреза, страх недержания мочи по ночам
- случаи, когда ребенок не смог удержать мочу в присутствии сверстников (одноклассников и т.д.).
6. Игнорируйте частые мочеиспускания. Когда ваш ребенок ходит в туалет очень часто – не комментируйте это. Комментарии напомнят ему, что эти симптомы беспокоят вас. Откажитесь от всяких подсчетов частоты и измерения объемов мочеиспусканий. Не собирайте анализы мочи (если их не назначил врач). Не расспрашивайте ребенка о его симптомах, не смотрите на него, когда он мочится. Не напоминайте ему, что он должен делать упражнения на растяжения мочевого пузыря, что он должен терпеть – это его собственная задача. Ваш ребенок не должен сообщать вам о каждом мочеиспускании или считать их сам – все, что вам нужно, это поддерживать самый общий контроль – становится ли ребенку лучше или симптомы пока не изменяются.
7. Убедитесь, что никто из взрослых (родители, бабушки, старший брат, воспитатель, учитель, нянечка…) не наказывают ребенка за его симптомы, не критикует, не позволяет себе насмешек над ним. Прекратите все разговоры в семье о частом мочеиспускании ребенка. Чем меньше вы будете об этом говорить, тем реже ребенок будет хотеть в туалет. Если ваш ребенок сам поднимает эту тему, заверьте его, что постепенно ему будет становиться лучше и скоро все пройдет.
8. Избегайте попадания мыла на слизистые, и других раздражителей промежности. Ванна с мыльной пеной может привести к частым мочеиспусканием у детей, особенно у девочек. Мыло может раздражать открытые слизистые мочевых путей. Гель для душа, шампунь для волос и тд – могут вызвать такие симптомы, попав в уретру. Кроме того, до наступления половой зрелости – контролируйте подмывание ребенка с теплой водой, без мыла, ежедневно (просто интересуйтесь, напоминайте), следите за тем, чтобы половые органы ребенка были в чистоте.
Источник статьи:
https://www.askthedoctoronline.co.za/…urination.html
Дополнительно почитать о заболевании можно здесь:
https://findarticles.com/p/articles/m…7/ai_13218673/
https://www.ncbi.nlm.nih.gov/pubmed/3184304
https://emedicine.medscape.com/articl…erview#showall
https://medind.nic.in/imvw/imvw17608.html
Российские традиции лечения
Ваш врач может предложить ребенку терапию м-холинолитиками (Дриптан и проч), спазмолитиками (но-шпа и проч), седативными (валерианка, пустырник и проч), физиотерапию на область промежности (УВЧ) и общую (электросон), гомеопатию, траволечение и прочее.
Следует знать, что все эти методы не имеют доказанной эффективности при этом заболевании, и побочные эффекты от них могут многократно превышать пользу от их приема. А акцентирование внимания ребенка на лечении, ожидание скорого эффекта (“Ходим-ходим на физио, пьем все таблетки – а ему не лучше” или “Ну что, ты собираешься ли поправляться то, а? Терпения уже не хватает!”) и т.д. – могут лишь усилить симптомы и затянуть болезнь.
Источник
