Частое мочеиспускание у женщин с опущением матки

У здоровой женщины частота мочеиспускания – 4-8 раз в сутки, при этом всего выделяется около 0,8-1,6 л мочи.
Существует определенная взаимосвязь между количеством принятой жидкости и суточным диурезом: объем выделенной мочи равен примерно 70 % потребляемой жидкости. Остальная вода выходит из организма через дыхательную систему и кожу, толстый кишечник, расходуется на реакции обмена веществ.
Частое мочеиспускание у женщин: что такое «поллакиурия», «полиурия» и «никтурия»
Учащенное мочеиспускание у женщин может сопровождаться увеличением выделения мочи свыше 2 л (полиурия) и нормальным суточным диурезом, при котором урина выделяется небольшими порциями (поллакиурия). Ночью мочевыделение в норме либо отсутствует, либо не превышает одного раза. Ночное учащенное мочеиспускание называется «никтурия».
Поллакиурия может сочетаться с болезненными ощущениями и дискомфортом при мочевыделении, болью в пояснице, изменением общего состояния с повышением температуры, что наиболее характерно для воспалительных заболеваний мочевого пузыря, мочеточников, пиелонефрита, обострения мочекаменной болезни.
Существует множество состояний, при которых частое мочеиспускание у женщин не сопровождается болью. Это:
- группа физиологических состояний;
- эндокринные заболевания, когда дисфункция гормонов влияет на процесс образования и выделения мочи;
- патология почек и мочевыводящих путей;
- гинекологические проблемы.
Рассмотрим все эти причины подробнее.
Физиологические причины частого мочеиспускания у женщин
Закономерно, что при увеличении количества выпитой жидкости, употреблении кофеиносодержащих или алкогольных напитков (особенно пива) мочеиспускание учащается. При переохлаждении организма, купании в водоемах и бассейнах позывы помочиться тоже становятся более частыми. Употребление в пищу большого количества водянистых продуктов (арбузов, дынь, огурцов, клюквы) приводит к учащению мочеиспускания, так как они увеличивают водную нагрузку на организм и обладают мочегонным эффектом. Подобным действием отличаются различные травяные сборы, содержащие липу, чабрец, лист брусники, полевой хвощ, мяту и другие.
Также некоторые лекарства, которые используются в лечении гипертонии и заболеваний сердца, увеличивают объем и частоту суточного диуреза благодаря мочегонному эффекту. Выводя излишки жидкости из организма, эти препараты стабилизируют артериальное давление.
Беременность – состояние, когда частота мочеиспускания увеличивается. На первых сроках беременности это обусловлено гормональной перестройкой организма женщины и выработкой хорионического гонадотропина (ХГЧ), который увеличивает в десятки раз образование женских половых гормонов – прогестерона и эстрогена.
Прогестерон способствует накоплению жидкости в тканях и расслабляет мышцы мочевого пузыря и мочеиспускательного канала. Как результат изменения уровня гормонов – учащение мочеиспускания уже на первых неделях беременности. В последние три месяца беременности мочевыделение учащается за счет давления увеличенной матки на мочевой пузырь, наличия у плода функционирующих почек, увеличения количества околоплодных вод и жидкости в организме будущей мамы.
При климаксе за счет эндокринных изменений в организме женщины снижается тонус мочевого пузыря и мышц тазового дна. Мочеиспускания у женщины после 55 лет становятся более частыми, возможно также неконтролируемое выделение урины по каплям в результате недержания мочи.
На выработку и выделение урины оказывает влияние высшая нервная деятельность. При страхе, сильных волнениях, стрессовых ситуациях ее выработка усиливается, что приводит к кратковременному учащению мочеиспускания.
Механизм регуляции мочеобразования и мочевыделения
Ведущая роль в формировании мочи принадлежит почкам. Основная структурная единица почек – нефрон, который состоит из почечного клубочка и системы канальцев с собирательной трубочкой.
В нефроне при образовании урины происходят следующие процессы:
- Фильтрация крови и образование первичной мочи до 180 л в сутки. При этом фильтруется жидкая часть крови с растворенными в ней глюкозой, аминокислотами, ионами натрия, калия, кальция, фосфора, солями и другими соединениями.
Почечный фильтр в норме не пропускает клетки крови и белки. Процесс фильтрации проходит в почечном клубочке, который представляет собой скопление мелких капилляров.
- Реабсорбция – это обратное всасывание компонентов первичной мочи (воды, глюкозы, аминокислот, ионов натрия, витаминов) в организм из просвета почечных канальцев. Объем реабсорбции в сутки в среднем составляет 178-179 л, а объем остаточной урины – 1-1,6 л. На процесс реабсорбции решающее влияние оказывают антидиуретический гормон (АДГ или вазопрессин) и альдостерон. Эти вещества регулируют обратное всасывание воды и ионов натрия из первичной мочи. Любые «поломки» в выработке этих гормонов могут привести к изменению объема и частоты мочеиспускания.
- Секреция – выделение во вторичную мочу вредных продуктов обмена (креатинина, мочевины, ионов калия, аммиака, остатков лекарственных веществ, оксалатов, уратов, токсинов). Осуществляется эпителиальными клетками почечных канальцев.
Органы мочевыделения – почки, мочеточники, мочевой пузырь и уретра. Функция мочеобразования и мочевыделения регулируется слаженной работой коры головного мозга, симпатической и парасимпатической нервной систем, гормонами.
Поэтому к частому мочеиспусканию без боли могут приводить как болезни почек, так и заболевания нервной и эндокринной систем. Атония мочевого пузыря и гиперактивный мочевой пузырь – результаты нарушения нервной регуляции мочеиспускания.
Болезни женской половой сферы в ряде случаев тоже могут влиять на мочевыделение ввиду анатомической близости.
Эндокринные болезни
На работу почек оказывают влияние вазопрессин (антидиуретический гормон – АДГ), альдостерон, а также инсулин, тироксин. К учащенному мочеиспусканию приводят следующие эндокринные патологии:
- Сахарный диабет. Основной симптом этого заболевания – повышение уровня глюкозы крови натощак за счет абсолютной или относительной недостаточности гормона инсулина. При гликемии более 10 ммоль/л в выделяемой моче присутствует глюкоза, чего в норме быть не должно. Сахар «тянет на себя воду» и приводит к увеличению объема выделяемой урины, из-за чего учащается мочевыделение. Этот симптом сочетается с жаждой и увеличением количества выпиваемой жидкости. Характерно также возникновение у женщины зуда и воспаления наружных половых органов (вульвита), который дополнительно может провоцировать частые позывы к мочеиспусканию.
- Несахарный диабет (мочеизнурение) – тяжелая болезнь, которая вызвана недостаточной выработкой антидиуретического гормона (АДГ). Это вещество образуется в гипоталамусе и гипофизе головного мозга – центрах выработки многих гормонов организма. Основное действие АДГ связано с обратным всасыванием воды из первичной мочи в почечных канальцах и обеспечением определенной концентрации урины. При поражении гипоталамо-гипофизарной зоны опухолью, после нейрохирургических вмешательств, при воспалительных заболеваниях головного мозга любой природы (вирусной, туберкулезной), нарушении кровоснабжения может появиться дефицит выработки АДГ. Как результат этого состояния – полиурия до 20-40 л мочи в сутки, учащенное безболезненное мочевыделение, при этом урина имеет слабую концентрацию, светлая. Сочетается такое состояние с выраженной жаждой.
Какие заболевания почек могут привести к частому мочеиспусканию без боли?
Любые заболевания почек с прогнозом формирования хронической почечной недостаточности (ХПН) могут стать причиной частого безболезненного мочеиспускания у женщин.
При ХПН происходит постепенное замещение нефронов рубцовой тканью. В начальных стадиях недостаточности возникает учащение позывов по ночам, увеличение суточного диуреза до 2-3 л, при этом моча светлеет и показатель удельного веса в общем анализе снижается. При прогрессировании ХПН объем суточной мочи становится менее 500 мл, частота мочеиспускания уменьшается. Почки перестают справляться с выведением из организма вредных веществ обмена.
К хронической почечной недостаточности могут привести:
- Хронический гломерулонефрит – поражение клубочкового аппарата почек. Гломерулонефрит провоцируется переохлаждением, перенесенными бактериальными и вирусными инфекциями (скарлатиной, ангиной, стрептодермией, ветряной оспой и др.), аутоиммунными болезнями (красная волчанка, васкулиты). Ведущие симптомы гломерулонефрита – отеки, повышение артериального давления и специфическая патология в общем анализе мочи (наличие белка и выщелоченных эритроцитов).
- Хронические пиелонефриты и нефриты – поражение почечных канальцев и соединительной ткани почек в результате длительных воспалений, токсического действия лекарств (особенно анальгетиков и нестероидных противовоспалительных препаратов).
- Болезни обмена веществ: подагра, мочекаменная болезнь, сахарный диабет, амилоидоз. Подагра сопровождается отложением кристаллов мочевой кислоты и формированием камней (уролитиаза) с образованием «подагрической почки», когда полноценное функционирование органа невозможно. При длительном течении сахарного диабета возникает склеротическое поражение клубочков почек – диабетический нефросклероз, который приводит к формированию хронической почечной недостаточности. Амилоидоз почек характеризуется нарушением белково-углеводного обмена и отложением в почечной ткани белка амилоида с возможностью развития в дальнейшем ХПН.
- Наследственные заболевания и аномалии почек: поликистоз и различные наследственные тубулопатии. Поликистоз проявляется замещением почечной ткани кистами. Тубулопатии развиваются в результате наследственного или приобретенного дефекта ферментов, которые обеспечивают адекватную реабсорбцию первичной мочи. Это почечная глюкозурия, когда с уриной выделяется глюкоза при нормальном уровне сахара крови; почечный несахарный диабет, когда чувствительность почечных канальцев снижена по отношению к антидиуретическому гормону. Сопровождаются полиурией и учащенным безболезненным мочевыделением.
Какие гинекологические болезни могут привести к частому мочеиспусканию?
Наиболее частые причины поллакиурии у женщин – это опухоли и опущение матки, при которых происходит давление на мочевой пузырь, возникают позывы к мочеиспусканию при меньшем объеме наполнения.
Из всех опухолей матки наиболее частые – фибромиомы. Их ведущие признаки – нарушения менструального цикла у женщины в виде длительных кровотечений, боли внизу живота, признаки анемии (слабость, сонливость, головокружение, бледности кожи и слизистых).
Опущение матки – состояние, которое может возникнуть у рожавших женщин после 40 лет. Предрасполагающие факторы для опущения матки – тяжелый физический труд с поднятием тяжестей, избыточный вес, склонность к запорам, разрывы в родах, крупный плод при беременности, слабость мышц тазового дна. Частое мочевыделение появляется при опущении передней стенки матки. Кроме этого симптома, возникают периодические боли внизу живота, крестца и поясницы, дискомфорт в интимной жизни.
Параллельно с опущением матки и передней стенки влагалища возникает цистоцеле – опущение мочевого пузыря. Цистоцеле развивается в результате слабости мышц тазового дна, разрывов промежности в родах, аномальном расположении матки. Основные жалобы женщины при цистоцеле – частые позывы, затрудненное мочеиспускание, недержание мочи при натуживании, неполное опорожнение мочевого пузыря.
Возможные осложнения
Прогнозы учащенного мочеиспускания без боли у женщин зависят от причинного заболевания, своевременной его диагностики, адекватной терапии, выполнения пациенткой лечебных рекомендаций.
Самый неблагоприятный возможный исход – это формирование хронической почечной недостаточности. При необратимости этого состояния процедуры гемодиализа и трансплантации почки для спасения жизни неизбежны.
К каким врачам обращаться?
Для первичной диагностики причины частого мочеиспускания женщине необходимо обратиться к терапевту. Последующая тактика будет зависеть от многих нюансов: сочетания симптома с изменениями мочи, наличия ночного мочевыделения, жажды, отеков, изменения уровня АД, количества суточного диуреза, болевого синдрома в анамнезе, данных объективного клинического осмотра, ЭКГ.
Осмотр гинеколога обязателен для любой женщины с данным симптомом. В случае выявления сахарного диабета основные назначения по лечению и питанию сделает эндокринолог. При гиперактивном мочевом пузыре или атонии, несахарном мочеизнурении понадобится консультация невропатолога и даже нейрохирурга.
Нефролог – специалист по лечению заболеваний почек и мочевыводящих путей. Помощь уролога потребуется при необходимости оперативных вмешательств на органах мочевыделительной системы. Если ночное частое мочеиспускание вызвано сердечной патологией, лечить такую пациентку будет кардиолог.
Диагностические мероприятия
При наличии симптома учащенного мочевыделения без боли специалист порекомендует женщине следующие обследования:
- Анализ мочи общий, по Нечипоренко (определяет клеточный состав 1 мл осадка мочи), по Зимницкому (оценка дневного и ночного диуреза и степени концентрации урины). В некоторых случаях понадобится бакпосев для определения микрофлоры и чувствительности к антибиотикам.
- Клинический анализ крови для оценки воспалительной реакции организма, выявления анемии как проявления болезней почек.
- Биохимический анализ крови для оценки уровня сахара, показателей азотистого обмена – уровня креатинина, мочевины, мочевой кислоты, а также белка и белковых фракций крови.
- Определение уровня гормонов (по показаниям).
- Гинекологический осмотр.
- УЗИ почек, мочевого пузыря, матки и придатков.
- Рентгеновские исследования при необходимости: с введением контраста в вену и бесконтрастные.
- Биопсия почки. Это исследование назначается под контролем УЗИ для дифференциальной диагностики гломерулонефритов и патологии в анализе мочи при невозможности установления точного диагноза другими методами, а также при подозрении на тубулопатии.
Как лечить частое мочеиспускание у женщин?
Эффект лечения будет зависеть от точности установления диагноза.
Для лечения заболеваний почек и мочевыводящих путей как причинных факторов частого мочевыделения применяется антибактериальная и спазмолитическая терапия, лечение стероидными гормонами и цитостатиками (при гломерулонефритах это жизненно важно), антигипертензивными с целью коррекции АД, сосудистыми препаратами.
Если причина симптома вызвана сахарным диабетом, основное лечение будет связано с применением сахароснижающих таблетированных препаратов или инсулина. При несахарном диабете важна заместительная терапия антидиуретическим гормоном. Если причинный фактор несахарного диабета – заболевание головного мозга, то лечение может быть оперативным (при опухоли) и консервативным (при воспалительных заболеваниях головного мозга). Если причина частого мочеиспускания вызвана миомой матки или ее опущением, то эффект наступит после соответствующей гинекологической операции.
Какой бы ни была причина патологического частого мочевыделения и прогнозы заболевания, нужно своевременно обратиться к специалистам для назначения адекватного лечения.
В клиниках «МедЦентрСервис» есть все условия для качественной диагностики: опытные врачи и современная база для лабораторных и инструментальных исследований.
Даже если боли не беспокоят, но есть другие неприятные симптомы, записывайтесь на прием к врачу. Своевременное обращение поможет на ранних этапах поставить правильный диагноз и получить нужное лечение.
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом или профессиональным медицинским советом. За диагностикой и лечением обратитесь к врачу.
Источник
Автор: Цельмер Н.Е., акушер-гинеколог, первая квалификационная категория.
Май, 2019.
Опущение и выпадение внутренних половых органов – это изменение положения матки и стенок влагалища относительно входа во влагалище. При опущении, стенки влагалища и матки достигают уровня половой щели, при выпадении – выходят за ее пределы.
- Цистоцеле – изолированное опущение только передней стенки влагалища.
- Ректоцеле – изолированное опущение задней стенки влагалища.
- Элонгация шейки матки – изолированное удлинение и опущение шейки матки до уровня половой щели или за ее пределы.
Распространенность заболевания
Чаще всего к гинекологу с проблемой опущения матки и стенок влагалища приходят пациентки старшего и пожилого возраста. Здесь на развитие пролапса гениталий влияет сразу множество факторов – накопленные травмы тазового дна во время родов, ослабление упругости соединительной ткани и связок на фоне климакса и дефицита эстрогенов, а у многих еще присутствует лишний вес и многолетняя работа, связанная с поднятием тяжестей.
По данным на 2016 год, в России количество пациенток с синдромом опущения промежности составляет 15-30% от всех обратившихся к гинекологу. Из них примерно треть имеет цистоцеле, 20% – ректоцеле и 15% – опущение матки.
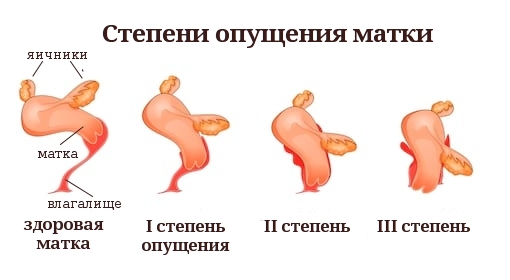
Степени пролапса (опущения) гениталий
I – половая щель зияет, стенки опущены незначительно;
II – опущение стенок влагалища и шейки матки до уровня входа во влагалище, не выходя за его границы;
III – шейка матки и стенки влагалища располагаются при натуживании или в покое за пределами входа во влагалище, но матка не опускается ниже половой щели;
IV – матка и стенки влагалища за пределами половой щели в виде грыжеобразного мешка.
Выпадать также может культя (купол) влагалища с его стенками после ранее проведенного удаления матки.
Дополняет картину пролапса гениталий синдром недостаточности мышц тазового дна, рубцовые изменения мышц тазового дна старыми разрывами.
Причины опущения матки и недостаточности мышц тазового дна
Повреждение мышц тазового дна при травматичных родах крупным плодом, при оперативном пособии в родах – наложении акушерских щипцов, проведении эпизиотомии, глубокие разрывы промежности, быстрые и стремительные роды.
Экзогенные причины, приводящие к хроническому повышению внутрибрюшного давления. К этой группе пациенток можно отнести работниц тяжелого физического труда (например, кухонных работниц, поднимающих тяжелые кастрюли, или доярок , передвигающих фляги с молоком), а также спортсменок, чей спорт связан с поднятием тяжестей.
Эндогенные причины, приводящие к хроническому повышению внутрибрюшного давления. Это могут быть хроническая склонность к запорам, чрезмерное усилие при попытке опорожнения кишечника, а также хроническая патология легких, сопровождающаяся сильным неуемным кашлем.
Ожирение с индексом массы тела (ИМТ) более 30 увеличивает риск развития синдрома опущения тазового дна на 40-75% (по данным исследований, проведенных американской организацией Women’s Health Initiative в 2002г и подтвержденных позднее1).
Врожденная слабость связочного аппарата из-за особенностей соединительной ткани. Об этом говорят случаи опущения гениталий у молодых не рожавших худеньких девушек, у которых не было ни одной причины для возникновения пролапса половых органов.
Нарушение иннервации мышц мочеполовой диафрагмы (spina bifida с параличом III и IV крестцовых нервов – опущение матки в детском возрасте, рассеянный склероз);
Состояние после удаления матки (ослабляются фиксирующие стенки влагалища связки).
Изменения соединительной ткани в условиях климакса и снижения уровня половых гормонов, в частности – эстрогена. Эстрогены влияют на количество содержания коллагена в соединительной ткани, на ее упругость, эластичность.
Проявления опущения матки
Пациентки с 1 степенью опущения могут не испытывать никаких неудобств в обычной жизни. Пациентки после родов с небольшим снижением тонуса мышц и опущением первой степени могут жаловаться на запоры.
По мере прогрессирования пролапса гениталий появляется чувство инородного тела во влагалище, особенно при натуживании, в запущенной форме пациентки могут сами ощупывать рукой грыжевое выпячивание во влагалище.
Так как связки, фиксирующие половые органы, удлиняются, появляется болевой синдром – тянущие, ноющие боли внизу живота и пояснице.
Для заболевания характерны болезненность и дискомфорт при половом акте.
По мере прогрессирования опущения присоединяются симптомы со стороны мочевыделительной системы: недержание мочи при натуживании, кашле, физическом усилии, частые позывы к мочеиспусканию, при этом возникает чувство опорожнения мочевого пузыря «не до конца». Это происходит из-за того, что при опущении стенок влагалища деформируется ход мочеиспускательного канала. Иногда при полном выпадении матки и стенок влагалища грыжевой мешок создает механическое препятствие к опорожнению мочевого пузыря.
Также для синдрома опущения и недостаточности мышц тазового дна характерно ослабление мышечного кольца вокруг ануса и недостаточность анального сфинктера. Клинически это может проявляться недержанием газов или кала. Снижение тонуса мышц тазового дна и опущение задней стенки влагалища проявляются также хроническими запорами.
У пациенток с рубцовыми изменениями промежности и стенок влагалища из-за их недостаточности возникает дискомфорт и трудности в половой жизни, что часто требует проведения пластической операции на промежности.
Опущение матки после родов
Сама по себе беременность не является причиной пролапса, только неудачные роды. До беременности опущение может произойти (как уже выше описывалось) из-за врожденных особенностей соединительной ткани, при подъеме тяжестей и ожирении.
Опущение после родов может присутствовать в начальной 1-2 степени и проявляться снижением тонуса стенок влагалища и зиянием входа во влагалище, но может быть выраженным и до 3 степени (например, в виде удлинения (элонгации) шейки матки до уровня половой щели. Женщина может даже нащупывать ее рукой при гигиенических процедурах, при подмывании.
Способствуют этому крупные размеры плода в родах, длительный потужной период, либо, наоборот, стремительные роды, когда головка ребенка травмирует тазовое дно.
Несостоятельности мышц тазового дна после родов также могут способствовать глубокие разрывы промежности. Любой разрыв промежности и стенки влагалища или проведенная в родах эпизиотомия должны быть качественно и послойно ушиты после родов (эпизиотомия – это разрез промежности, который делается при угрозе разрыва, например, при крупном плоде, или для укорочения потужного периода родов, по показаниям со стороны матери и плода).
Забеременеть при наличии опущения 1-2 степени возможно без проблем, а вот при пролапсе 3-4 степени, скорее всего, женщине захочется в первую очередь улучшить качество своей жизни, чем снова дарить жизнь другому существу.
Рекомендации при родах и после них
В родах очень важно слушать команды акушерки и врача.
Например, в конце первого периода родов при раскрытии шейки матки близко к полному у любой женщины появляется желание подтуживать. Но с момента полного раскрытия шейки матки до момента, когда уже можно начать активно тужиться, в среднем проходит около часа – за это время головка плода опускается на тазовое дно. Это один из самых ответственных периодов родов, когда акушерка командует роженице сдерживать потуги, заставляет правильно дышать.
Если не слушать команды и начать тужиться раньше времени, пока головка ребенка еще высоко, то можно получить опущение стенок влагалища после родов.
После родов восстановление тонуса мышц промежности и стенок влагалища занимает до 6 месяцев. За это время опущение 1-2 степени может регрессировать. Если в результате травматичных родов сформировалось опущение 3 степени или имеются грубые рубцовые изменения влагалища и промежности, то через 6 месяцев можно будет принять решение о методе и возможности хирургической коррекции пролапса. Опущения 4 степени (полное выпадение матки и влагалища) сразу после родов практически не случается, для этого должна быть еще и врожденная патология соединительной ткани. Но вот со временем, через несколько лет (или десятков лет) даже небольшое опущение после неудачных родов может прогрессировать и достигнуть 4 степени.
Чтобы восстановить тонус мышц влагалища и промежности после родов рекомендованы уражнения Кегеля (читайте о них подробнее ниже в разделе о лечении опущения). Делать эти упражнения можно уже в роддоме через 1-2 суток после родов и продолжать их после выписки (чем чаще, тем лучше). При наличии швов на промежности упражняться можно начать через 5-7 дней после родов, даже если в это время врач еще не разрешил полностью присаживаться (при наличии швов на промежности иногда не разрешено сидеть до 2 недель).
Через 2 месяца после родов при опущении можно начать половую жизнь с партнером. Начальные стадии опущения могут никак не повлиять на занятия сексом, особенно если тонус мышц вернулся через пару месяцев. Если из-за опущения 3 степени или рубцовой деформации промежности страдает качество половой жизни, то об этом нужно сказать на приеме у гинеколога (возможно, показана пластическая операция).
Диагностика
Основной метод диагностики – визуальный осмотр на гинекологическом кресле и влагалищное исследование, помогает определиться со степенью и разновидностью опущения гениталий, а также выбрать метод лечения .
УЗИ органов малого таза назначается всем пациенткам для исключения другой гинекологической патологии, результаты обследования также могут повлиять на выбор метода лечения.
Кашлевая проба с полным мочевым пузырем и анкетирование
При проведении кашлевой пробы пациентка с наполненным мочевым пузырем при осмотре на гинекологическом кресле демонстрирует недержание мочи при натуживании (при кашле).
Ответы на вопросы анкеты помогают узнать, какой именно тип недержания мочи присутствует у пациентки. Это важно, так как возникает в результате пролапса гениталий только тип недержания мочи при напряжении («стрессовое недержание мочи»), и только такой тип недержания эффективно лечится с помощью операции. Если тип недержания мочи связан с нарушением нервной регуляции мочевого пузыря или исключительно с недостатком эстрогенов в менопаузе, то оперативное лечение недержания и опущения не поможет его преодолеть.
Консультация уролога назначается при сопутствующем недержании мочи. Уролог проводит цистоскопию (эндоскопическое исследование мочевого пузыря), оценивает анализы мочи, назначает УЗИ почек и мочевого пузыря, исключает другие причины недержания.
Консультация проктолога и ректоскопия при наличии несостоятельности анального сфинктера.
Лечение опущения матки
Лечение опушения матки и стенок влагалища может быть консервативным и хирургическим.
Консервативное лечение может быть рекомендовано на 1-2 стадии опущения, при отсутствии симптомов недержания мочи и недостаточности анального сфинктера. Также консервативное лечение можно применять при временном ослаблении тонуса мышц тазового дна у недавно рожавших женщин (в отсутствие повреждения промежности послеродовое ослабление мышц обратимо).
Консервативные методы лечения
Гимнастика для мышц тазового дна (по методике Кегеля)
- Этот комплекс упражнений включает сочетания сжатия и расслабления мышц промежности и таза в разном темпе и разных позах. Сначала пациентке нужно потренироваться чувствовать мышечное кольцо входа во влагалище. Можно даже попробовать ввести во влагалище палец и произвести небольшое сжатие и приподнимание мускулов в нижней части таза внутрь тела. Пациентка должна ощутить сжатие мышц вагинального кольца, при этом другие мышцы (например, ягодичные) сокращать не нужно. Затем следует научиться выполнять медленные сжатия мышц (на 5-20 секунд) с последующим плавным расслаблением.
- Еще одно упражнение – сокращения мышц и расслабления в максимально быстром темпе. Еще вариант: после 30 сокращений мышц удерживайте их в напряжении 30-100-120 секунд, затем перерыв 30 секунд, повторить снова. Упражнения следует выполнять как можно чаще, стоя, сидя, лежа. Их можно делать во время просмотра телевизора, сидя за рабочим столом или принимая душ.
При климаксе и недостаточности половых гормонов возможно применение заместительной гормональной терапии или фитоэстрогенов (их назначает врач, так как у этих препаратов существует много противопоказаний для применения).
- Гормональная терапия улучшает обмен веществ, синтез коллагена и кровообращение в соединительной ткани промежности и укрепляет связочный аппарат. Кроме того, если недержание мочи связано больше с проявлениями климакса, его симптомы могут пройти на фоне лечения.
Исключение физической нагрузки, связанной с поднятием тяжести.
Профилактика запоров (диета, употребление большого количества клетчатки и воды, каши).
Иногда пациентке при полном и неполном выпадении матки показано сделать операцию, но из-за пожилого возраста и сопутствующих заболеваний (например, сердечная недостаточность) возникает большой риск при выполнении наркоза и хирургического лечения. В таких случаях от операции воздерживаются и применяют для поддержания нормальной анатомии половых органов пессарий – влагалищное пластиковое кольцо. Такие пессарии поддерживают матку и избавляют пациентку от постоянного выпадения гениталий. Влагалищные кольца необходимо вынимать 1-2 раза в месяц, обрабатывать от инфекции, применять смягчающие мази (например, наносить на кольцо иногда мазь с левомеколью).

Фото: разнообразие пессариев, применяемых в гинекологии
Хирургическое лечение опущения матки и стенок влагалища
Оперативное лечение показано в случае 3 и 4 степени пролапса гениталий (неполного и полного выпадения матки), элонгации шейки матки, при наличии недержания мочи при напряжении, при недостаточности анального сфинктера, при тяжелых рубцовых изменениях влагалища и промежности, ухудшающих половую жизнь женщины.
Виды операций при пролапсе гениталий:
Операция с применением сетчатых имплантов подразумевает укрепление тазового дна с помощью специальной сетки (из полипропилена). Матка при такой операции сохраняется, при необходимости выполняется еще пластика стенок влагалища и влагалищного кольца. До установления сетчатого импланта проводят предоперационную подготовку влагалища, применяют санирующие вагинальные свечи, а для женщин в менопаузе – гормональные свечи с эстрогенами для улучшения кровоснабжения в слизистой. Наркоз для такой операции обычно – спинальная анестезия, укол в спину, пациентка находится в сознании. В послеоперационном периоде проводят обработку швов, в стационаре пациентка проводит обычно около 7-10 дней. Амбулаторный больничный лист может быть продлен до 27-40 дней, после операции пациентка применяет курс гормональных и ранозаживляющих влагалищных свечей.
При недержании мочи существует строго определенный сетчатый имплант, импланты также различаются для операции при опущении передней стенки и задней стенки влагалища.
При полном выпадении матки возможно ее влагалищное удаление. Эта операция проводится обычно под общим эндотрахеальным наркозом (пациентка спит и дышит через эндотрахеальную трубку), матка удаляется через влагалище достаточно легко, так как связочный аппарат растянут и не держит орган. При пожилом возрасте и отсутствии половой жизни можно также прибегнуть к влагалищному удалению матки и иссечению опущенных стенок (срединная кольпоррафия).
Органосохраняющее лечение способом лапароскопического (с помощью проколов брюшной стенки в трех местах) подшивания матки к сакральным связкам (связкам в полости малого таза).
При изолированном удлинении шейки матки может быть проведена ее ампутация с сохранением матки, дополнительно также может быть установлен сетчатый имплант.
При рубцовой деформации влагалища и промежности проводят кольпоррафию (иссечение опущенной стенки и ушивание) и леваторопластику (укрепление мышц промежности вокруг влагалищного кольца и мышц, поднимающих задний проход). В случае такой пластической операции в послеоперационном периоде пациентке запрещается сидеть до 2 недель (можно присаживаться аккуратно на бок).
Запрет на половую жизнь после оперативного лечения опущения назначают на 7-8 недель. В любом случае после оперативного лечения ограничивается физическая нагрузка до 1-2 месяцев, затем поднимать рекомендовано не более 8-10 кг. Также необходимо проводить профилактику запоров, применять тонизирующие упражнения для мышц тазового дна (начиная через 2-3 недели после операции). Если операция по опущению половых органов сделана молодой женщине, то в случае ее следующей беременности роды рекомендованы кесаревым сечением.
Прогноз после лечения
В случае соблюдения всех рекомендаций прогноз при 3-4 степени (после операции) и при 1-2 степени опущения благоприятный. При возвращении к тяжелым нагрузкам, поднятию тяжестей, при хроническим тяжелых запорах, при увеличении веса и при прогрессировании симптомов климакса могут возникать рецидивы пролапса гениталий.
Каким спортом можно заниматься при опущении и после лечения по поводу пролапса гениталий
Запрещаются некоторые виды спорта, такие как велосипед, занятия в тренажерном зале с поднятием тяжестей больше 8-10 кг. Приседать с собственным весом и бегать можно, но не раньше, чем через 2-3 месяца после оперативного лечения. Качать пресс не рекомендовано, мышцы живота можно укреплять, активно плавая в бассейне. Не рекомендована верховая езда. Посещения аэробики и аквааэробики разрешено, упражнения рекомендуются функциональные с собственным весом. Полезна йога для укрепления связочного аппарата (также не раньше 2-3 месяцев после лечения).
Осложнения
Осложнения опущения и выпадения матки при отсутствии должного лечения и выполнения рекомендаций:
- прогрессирование степени опущения,
- усугубление симптомов недержания мочи и кала, присоединение инфекции мочевых путей (цистита, пиелонефрита),
- разлад в семейной жизни по причине снижения качества или отсутствия половой жизни из-за пролапса гениталий и рубцовой деформации тазового дна,
- слизистая грыжевого мешка при выпадении в результате хронической микротравматизации может высыхать, на ней появляются изъязвления, так называемые «трофические язвы»,
- ущемление матки в грыжевом мешке с нарушением сосудистого кровообращения, болевым синдромом может привести к экстренной операции удаления матки.
Источники:
- 1. Young N., Atan I.K. Obesity: how much does it matter for female pelvic organ prolapse? – International Urogynecology Journal, Sep, 2015
- Федеральные клинические рекомендации: Ректоцеле у взрослых
- Гинекология: Национальное руководство, – под редакцией Т.И. Савельевой, Г.Т. Сухова, В.Н.Серова, В.Е. Радзинского, И.Б. Лапухина. Издание второе, перераб. и дополненное.-М: Гэотар-Медицина, 2017 год.
Источник
