Частое мочеиспускание несахарного диабета
Частое мочеиспускание – это позывы к походу в туалет по-маленькому, которые наблюдаются у взрослого человека более 10 раз в сутки при условии, что он выпивает не более 2 литра жидкости в день. У детей до 12-14 лет нормальная частота мочеиспусканий превышает таковую у взрослых и зависит от возраста.
Частые позывы к мочеиспусканию должны заставить задуматься над причиной этого явления
Увеличиваться количество и/или объем выделяемой суточной мочи может при различных болезнях. Так, подобную симптоматику могут вызывать заболевания простаты у мужчин и матки – у женщин, воспаление почек и даже опухоль мозга. Разбираться с причинами и назначить соответствующее лечение должны врачи узких специальностей: уролог, нефролог, гинеколог, эндокринолог и невролог. Цель же нашей публикации – сориентировать, какого специалиста нужно посетить первым.
Норма походов в туалет по-маленькому
Перед тем, как рассматривать причины частого мочеиспускания, нужно оценить, действительно ли речь идет об учащенном мочеиспускании. Для этого ознакомьтесь с физиологическими нормами:
Пол, возраст | Частота мочеиспусканий в сутки | Суточный объем мочи | Средний объем мочи за 1 мочеиспускание |
Взрослые мужчины | 4-6 | 750-1600 (75% выпитой за сутки жидкости) | 200-300 мл |
Взрослые женщины | 4-8 | Столько же, повышается в период беременности | Столько же, растет при беременности |
Дети 0-28 дней | до 25 | 170-500 мл | Должно быть 2-2,5 мл/кг/час, который делят на количество мочеиспусканий |
Это – значения, которые должны наблюдаться в следующих условиях:
- температура тела человека – 36,2-36,9°C;
- температура окружающей среды – менее 30°C ;
- было выпито жидкости 30-40 мл/кг веса (эта цифра будет другой у детей до года жизни);
- не употреблялись мочегонные средства в таблетках, а также отвар шиповника, кофе, зеленый чай в большом количестве;
- нет одышки и/или учащенного дыхания.
При этом ночью мочиться человек не должен, максимум – 1 раз, и объем выделенной мочи не должен превышать 200-300 мл у взрослого.
Совет! Если цифры ваши или вашего ребенка больше указанной выше нормы, то, чтобы разобраться в этиологии этого состояния, вам нужно замерить общий объем суточной мочи, а также обратить внимание на сопутствующие симптомы. Дальше мы будем рассматривать частые позывы в туалет именно в совокупности с этими признаками.
Если мочеиспускание учащено и болезненно
Появление этого симптома свидетельствует о проблемах мочеполовой сферы как у женщин, так и мужчин. На причину косвенно указывает локализация боли, так мы и рассмотрим.
Болезненность в поясничной области
Если болят почки и частое мочеиспускание отмечается, это обычно говорит о таких патологиях:
- Пиелонефрит. Острый процесс трудно не заметить: отмечается повышение температуры и выраженная боль в пояснице, которая может отдавать в живот. При обострении же хронического вялотекущего пиелонефрита на первый план как раз и выходят частое мочеиспускание и боль в области почек и нижних отделах живота. Кроме этого будет также повышен объем суточной мочи, а разовые порции, наоборот, уменьшены. Цвет урины обычно не изменен.
- Мочекаменная болезнь. Разовые порции мочи уменьшены, цвет или обычный, или видна примесь крови. Люди чаще мочатся днем, но ходить по-маленькому несколько раз можно и в ночное время. Также при этом зачастую повышается температура, а моча мутнеет.
Болезненность внизу живота
Боль внизу живота, сопровождающая частое мочеиспускание, говорит о проблемах шейки мочевого пузыря и уретры
Если болит мочевой пузырь и частое мочеиспускание, это свидетельствует о патологии нижних отделов мочеиспускательной системы:
- Воспалении мочеиспускательного канала (уретрите). При этом увеличивается суточный объем мочи, сама она становится мутной, в ней «невооруженным глазом» можно заметить слизь, гной или кровь. Характерный симптом – при всей болезненности процесса мочеиспускания есть настойчивое желание мочиться в самом его конце (когда весь объем мочи выделился).
- Цистите. Это заболевание – самая распространенная причина частых позывов к мочеиспусканию. При этом: моча красноватая, иногда в ней виден гной, выделяется она с болезненностью в области лобка, малыми порциями, с императивными позывами. Температура тела повышена, наблюдаются симптомы интоксикации: слабость, тошнота, снижение аппетита.
- Опухоли в области шейки мочевого пузыря может иметь проявления, сходные с циститом, но здесь не будет симптомов интоксикации, гноя в моче и повышения температуры тела.
- Камни в мочевом пузыре могут иметь сходные проявления, если конкремент перекрывает выход моче. Повышение температуры возможно, но не будет симптомов интоксикации. Боль может пройти при приеме спазмолитиков и изменении положения тела.
- Аденоме простаты. В этом случае позыв к мочеиспусканию не болезненный, но сам процесс ощущается болью в надлобковой области, чувством неполного опорожнения мочевого пузыря. Отмечается и ночное мочеиспускание.
- Нейрогенном (гиперактивном) мочевом пузыре. В этом случае состояние человека не нарушается, моча цвет не меняет, но частое мочеиспускание возникает после сильного позыва, болезненно.
- Сужении уретры вследствие приобретенных или врожденных причин. Кроме затрудненного и болезненного мочеиспускания других симптомов нет.
Учащенное и безболезненное мочеиспускание
Частое мочеиспускание без боли – симптом огромного количества заболеваний. Попробуем рассмотреть часть из них.
Физиологические причины у взрослых и детей
Участиться мочеиспускание может при:
- приеме большого количества острой, кислой и соленой пищи, алкоголя. Боли не будет, выделяется увеличенный объем светлой мочи, более 200 мл за один раз. Из других симптомов – только легкое щекотание в мочеиспускательном канале во время мочеиспускания;
- стрессе, напряжении, волнении: выделяется большое суточное количество мочи обычного цвета, при этом разовый объем мочеиспускания не увеличен. Бывает ощущение, что нужно помочиться еще, хотя человек только что сходил в туалет;
- беременности: в этом случае будут наблюдаться и другие признаки, свидетельствующие об этом состоянии;
- вместе с менструацией;
- после замерзания – в течение нескольких часов.
Патологические причины
Их можно условно разделить на те, которые вызывают преимущественно ночное, и повышенное круглые сутки мочеиспускание.
Частое мочеиспускание ночью могут вызывать:
- Сердечно-сосудистая недостаточность. При этом будут отмечаться отеки на ногах, иногда – и выше (на животе), перебои в работе сердца или боли в нем, одышка.
- Сахарный диабет. Отмечаются также повышенная жажда, сухость во рту; кожа становится сухой, на ней легко появляются раны и трещины, которые плохо заживают.
- Аденома и карцинома простаты. Других симптомов, кроме ночного мочеиспускания, может и не замечаться. Днем мужчина может вполне хорошо себя чувствовать, только мочиться малыми порциями.
Одинаково часто мочиться как днем, так и ночью, человек будет при:
- несахарном диабете. При этом его постоянно мучает жажда и он много пьет, но, в отличие от сахарного «собрата», нет сухости во рту, сухости и зуда кожи;
- цистоцеле (опущении мочевого пузыря): чаще наблюдается у женщин, которые рожали. Кроме безболезненного частого мочеиспускания будет отмечаться также недержание мочи: при кашле, подъеме тяжестей, смехе, позже – и при половых контактах;
- травмах и опухолях спинного мозга;
- слабостью мышц, составляющих стенку мочевого пузыря. Заболевание начинается еще в детстве, характеризуется отсутствием изменений со стороны общего состояния, а только лишь учащенным мочеиспусканием малыми порциями мочи, а также сильными позывами к мочеиспусканию;
- миоме матки. В этом случае будут отмечаться также болезненные месячные, межменструальные кровотечения, большой объем ежемесячно теряемой крови;
- приеме мочегонных препаратов.
Что делать при учащенном мочеиспускании
Лечение поллакиурии назначает врач, так как оно напрямую зависит от причины этого состояния
Учитывая большое количество различных причин этого состояния, лечение частого мочеиспускания должен назначать врач:
- циститы, уретриты и пиелонефрит лечатся антибиотиками, реже – противовирусными средствами;
- несахарный диабет лечится синтетическим вазопрессином;
- цистоцеле – хирургическим путем;
- при сахарном диабете назначают либо инсулин, либо таблетированные сахароснижающие препараты;
- при мочекаменной болезни терапией выбора является дробление камней лазером или ультразвуком;
- аденома и рак простаты лечатся операцией, только объем у вмешательств будет разным.
Совет! Ни в коем случае не ограничивайте питьевой режим! В сутки в организм, для его нормального функционирования, должно поступать не менее 2 литров жидкости. Для избавления от такого неприятного симптома, как частое мочеиспускание, в домашних условиях вы можете только ввести диету, ограничив соленые, копченые блюда и алкоголь.
Источник: https://ozhivote.ru/
Источник
Дата публикации 11 октября 2019Обновлено 3 декабря 2020
Определение болезни. Причины заболевания
Несахарный диабет — это заболевание, при котором почки перестают концентрировать жидкость (всасывать её и возвращать обратно в кровоток). Болезнь сопровождается выделением большого объёма неконцентрированной мочи, а также сильным чувством жажды.
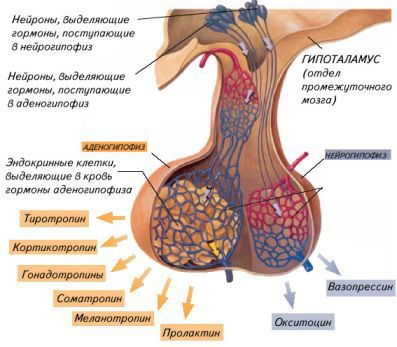
Этот тип диабета связан с гормоном вазопрессином (антидиуретическим гормоном), регулирующим способность почек концентрировать мочу. Он синтезируется нервными клетками переднего гипоталамуса и выделяется в кровь нейрогипофизом — задней долей гипофиза, одной из главных эндокринных желёз.
Снижение продукции вазопрессина (при центральном несахарном диабете) или нечувствительность рецепторов почек к нему (при нефрогенном несахарном диабете) лежат в основе заболевания.

Эпидемиология
Центральный несахарный диабет встречается со средней частотой 1:25 000. Болезнь может выявляться в любом возрасте, однако чаще развивается в интервале от 20 до 40 лет, поражает мужчин и женщин одинаково часто [2].
Этиология
Причины заболевания не всегда удаётся выяснить точно. К заболеванию могут приводить как генетические причины, так инфекционные заболевания или воспалительные процессы.
Наследственный, или первичный, сахарный диабет
Наследственные формы центрального несахарного диабета, вызванные генетическими причинами, встречаются не более чем в 30 % случаев. Остальные случаи приходятся на приобретённый, или вторичный, несахарный диабет.
Приобретённый, или вторичный, сахарный диабет
Выделяют следующие возможные причины приобретённого центрального несахарного диабета:
- аутоиммунные процессы, обусловленные агрессией иммунной системы против клеток, продуцирующих вазопрессин;
- инфекционные заболевани — грипп, ветряная оспа, эпидемический паротит, коклюш, ВИЧ, среди хронических – тонзиллит и другие очаговые инфекции носоглотки;
- опухоли гипофизарной области;
- нейроинфекции — менингит, энцефалит, нейросифилис, полиомиелит;
- инфаркт нейрогипофиза, перекрут ножки гипофиза (синдром Шиена);
- лейкемия;
- черепно-мозговая травма — черепно-мозговые травмы, сопровождаемые травмой нейрогипофиза, гипоталамуса, ножки гипофиза;
- оперативные вмешательства — операции на гипоталамо-гипофизарной области (макроанедома, акромегалия – соматотропинома), после трансназальной аденомэктомии несахарный диабет встречается в 7,2 % случаев [3].
У детей ошибочно принимать первичный энурез за признак несахарного диабета, так как ночное недержание мочи в большинстве случаев проходит с возрастом
Причины нефрогенного несахарного диабета:
- наследственные (генетические), чаще встречаются у мужчин;
- почечная недостаточность.
Если причину несахарного диабета выяснить не удаётся, говорят об идиопатическом несахарном диабете.
Несахарный диабет развивается стремительно, первый раз проявляется спонтанно на фоне относительного или полного здоровья. Ранних симптомов, предвещающих скорое начало заболевания, не существует.
Врождённые формы несахарного диабета встречаются редко. У детей до 1 года диагностика затруднена, так как ранний возраст в целом характеризуется незрелостью почек.
Группа риска
В неё входят пациенты, имеющие отягощённую наследственность по несахарному диабету, множественные черепно-мозговые травмы, особенно тяжёлые и требующие госпитализации, опухоли гипофиза (пролактинома, соматотропинома и др.).
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы несахарного диабета
В основе данного заболевания лежит синдром полидипсии (неестественной, неутолимой жажды) и полиурии (образования мочи в больших количествах). Он проявляется следующими симптомами:
- жажда, заставляющая человека выпивать огромное количество жидкости, до 18 литров в сутки. Характерно предпочтение больными простой холодной (ледяной) воды. Пациент за один раз не напивается 1-2 стаканами воды;
- выделение мочи более 3 литров в сутки;
- учащённое мочеиспускание большими порциями мочи (до 2,5 литров) по 10-15 раз в сутки;
- сухость кожи и слизистых;
- низкое артериальное давление;
- учащённое сердцебиение;
- общая слабость;
- задержки стула, нарушения работы желудочно-кишечного тракта (связано с растяжением желудка большими объёмами воды).

В норме секреция вазопрессина в ночной период резко возрастает, благодаря чему концентрирующая функция почек тоже возрастает, урежается мочеиспускание, и человек не встаёт ночью мочиться. А вот симптомы несахарного диабета не зависят от времени суток: жажда и учащённое мочеиспускание выражены так же сильно ночью, как и в дневные часы.
Из-за постоянной жажды и частого мочеиспускания нарушается сон, привычный образ жизни, ухудшается её качество. При средней и тяжёлой степени несахарного диабета человек не может надолго отлучиться из дома, не может выспаться, его беспокоит постоянная усталость. При лёгких формах пациент привыкает часто пить и мочиться, поэтому не предъявляет жалоб.
Симптомы несахарного диабета схожи у мужчин и женщин. Симптомы нарушения половой сфере могут возникать, если патологический процесс захватывает переднюю долю гипофиза. Изолированный дефицит вазопрессина таких нарушений не вызывает, поскольку он не относится к гормонам, регулирующим половую функцию.
Симптомы несахарного диабета у детей
- тяжёлые влажные подгузники;
- ночное недержание мочи;
- проблемы со сном;
- высокая температура;
- рвота;
- запор;
- задержка роста;
- потеря веса [11].
У детей мочеиспускание происходит чаще, поскольку у них меньше объём мочевого пузыря. Однако тревожным признаком и поводом обратиться к детскому эндокринологу является мочеиспускание чаще 10 раз в день [12].
При несахарном диабете, возникшем после нейрохирургических вмешательств или травмы головы, могут присоединяться симптомы дефицита других гормонов гипофиза:
- тиреотропного гормона (клиника гипотиреоза: сухость кожи, сильная слабость, отёки, сонливость, заторможенность);
- адренокортикотропного гормона (проявления надпочечниковой недостаточности);
- гонадотропинов (нарушения репродуктивной функции).
Существует крайне редкое генетическое заболевание — синдром Вольфрама (DIDMOAD – diabetes insipidus, diabetes mellitus, optic atrophy, deafness), передающееся аутосомно-рецессивно. Это сочетание сахарного диабета 1 типа, центрального несахарного диабета, глухоты (не у всех пациентов) и атрофии зрительных нервов. Соответственно, симптомы этого состояния будут включать симптомы сахарного и несахарного диабетов, глухоту и слепоту. Часто такие больные страдают психическими расстройствами [12].
Патогенез несахарного диабета
Секреция вазопрессина напрямую зависит от осмолярности всех растворённых частиц плазмы (суммарной концентрации натрия, глюкозы, калия, мочевины), объёма циркулирующей крови и артериального давления. Колебания осмолярного состава крови более чем на 1 % от исходного чётко улавливается осморецепторами, расположенными в гипоталамусе. В норме повышение осмолярности крови (повышение уровня натрия) стимулирует выделение в кровоток вазопрессина для удержания жидкости в организме. Снижение осмолярности плазмы, вызванное приёмом избыточного количества жидкости, подавляет секрецию вазопрессина.
В физиологических условиях осмолярность плазмы находится в пределах 282–295 мосм/л. Главный физиологический эффект вазопрессина заключается в стимуляции обратного всасывания воды в собирательных канальцах почек. В клетках канальцев вазопрессин действует через так называемые V2-рецепторы: эти рецепторы в норме реагируют на воздействие вазопрессина встраиванием водных каналов (аквапоринов) в мембрану клеток канальцев, благодаря чему через эти каналы происходит обратный ток воды (реабсорбция) обратно в кровяное русло. В результате моча выделяется концентрированной [4].
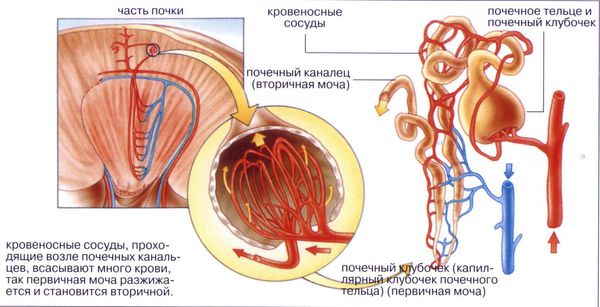
Отсутствие или снижение воздействия вазопрессина на V2-рецепторы почек и является основой патогенеза несахарного диабета: обратное всасывание воды не происходит, организм теряет слишком много воды через очень разведённую мочу, кровь концентрируется, повышается уровень натрия в крови, через воздействие на осморецепторы появляется чувство жажды, заставляющее человека пить больше воды.
Классификация и стадии развития несахарного диабета
Различают три основных типа несахарного диабета: центральный, почечный, гестационный.
Центральный несахарный диабет
Бывает гипоталамический или гипофизарный. Заболевание связано с нарушением продукции вазопрессина.
Почечный несахарный диабет
Другие названия — нефрогенный, вазопрессин-резистентный. При заболевании почки оказываются нечувствительны к действию вазопрессина. Паталогия может быть как наследственной, так и приобретённой в результате приёма лекарств или как осложнение после других заболеваний, в частности болезней почек и эндокринных заболеваний. При нефрогенном типе несахарного диабета нарушается строение мозгового вещества или дистальных нефронов и, как следствие, концентрационная способность мочи.
Гестационный несахарный диабет
Возникает у женщин во время беременности. Это транзиторное состояние, связанное с ускорением метаболизма вазопрессина: вазопрессин вследствие особенностей гормональных перестроек быстро разрушается, а нейрогипофиз не успевает восполнить возрастающую потребность [5];
Отдельно выделяют функциональный несахарный диабет, который возникает у детей до года, обусловлен незрелостью концентрационного механизма почек.
Следует отличать несахарный диабет от первичной полидипсии — патологической жажды или компульсивного желания пить (психогенная полидипсия), которые подавляют физиологическую секрецию вазопрессина, что приводит к симптомам несахарного диабета. При искусственном обезвоживании организма производство вазопрессина восстанавливается.
По тяжести течения выделяют несколько форм:
- лёгкая (выделение до 6–8 л мочи в сутки);
- средняя (выделение 8–14 л мочи в сутки);
- тяжёлая (выделение более 14 л мочи в сутки).
Центральный (гипофизарный) несахарный диабет, возникающий из-за острой инфекции или травмы, обычно проявляется сразу после воздействия причинного фактора или спустя 2–4 недели. Хронические инфекционные заболевания вызывают несахарный диабет, как правило, спустя 1–2 года [6].
Осложнения несахарного диабета
У ряда пациентов с несахарным диабетом и нарушением чувства жажды при отсутствии своевременного приёма жидкости может развиться обезвоживание. Учитывая то, что головной мозг практически на 80 % состоит из воды, такое состояние приводит к уменьшению его объёма в черепе, из-за чего происходят кровотечения в ткани и оболочках мозга. Всё это очень негативно сказывается на функции центральной нервной системы, могут развиваться ступор, судороги и кома.
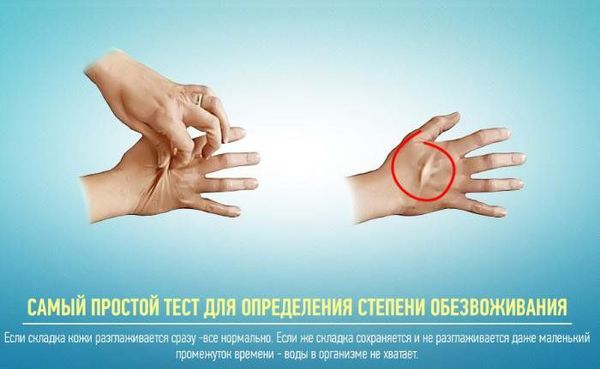
К счастью, у пациентов с сохранёнными механизмами восприятия жажды эти угрожающие жизни проявления гипернатриемии (повышения уровня натрия крови) обычно не происходят, и само по себе отсутствие вазопрессина не опасно, если вовремя утоляется жажда. Опасными считаются случаи, когда в силу возрастных изменений или нарушений сознания пациент не может вовремя отреагировать на жажду [3].
При данной патологии осложнений, связанных с избыточным потреблением жидкости, не развивается, так как из-за особенностей патогенеза заболевания вода практически не задерживается в организме.
Диагностика несахарного диабета
Показания к консультациям специалистов
- пациент испытывает жажду и потребляет большое количество жидкости (более 3 литров в сутки чистой питьевой воды);
- учащенного ночного мочеиспускания (более 1 раза) большими порциями мочи;
- сухость во рту;
- потеря веса.
Какие анализы необходимо сдать при подозрении на заболевание
Диагностика несахарного диабета выполняется в несколько этапов:
I этап. Врач собирает жалобы и анамнез. Если они соответствуют клинике несахарного диабета, то назначаются: анализ мочи для подсчёта выделяемой жидкости за сутки, определение удельной плотности всех порций мочи за сутки (проба по Зимницкому), определение осмолярности мочи. Поводом заподозрить наличие несахарного диабета является подтверждение гипотонической полиурии:
- постоянное выделение мочи более 3 литров в сутки (или более 40 мл на 1 кг массы тела);
- низкая удельная плотность мочи по Зимницкому.
II этап. После подтверждения гипотонической полиурии требуется исключение других её причин.
Для этого проводится дифференциальная диагностика со следующими заболеваниями:
- сахарный диабет (исследуется уровень глюкозы);
- гиперпаратиреоз (сдаются анализы на паратиреоидный гормон, кальций, фосфор);
- почечная недостаточность (исследуется скорость клубочковой фильтрации, проводится УЗИ почек).
III этап. После исключения вышеперечисленных состояний определяется осмолярность крови и мочи: гиперосмолярность крови более 300 мОсм/кг в сочетании с низкой осмолярностью мочи менее 300 мОсм/кг соответствует диагнозу несахарного диабета.
IV этап. Необходим в сомнительных случаях, требующих дифференциального диагноза: проводится проба с сухоядением (тест с ограничением жидкости) — исследование изменений осмолярности плазмы и мочи пациента на фоне ограничения его в жидкости (разрешается есть твёрдую пищу). Проводится в стационарных условиях для исключения первичной полидипсии (не связанной с несахарным диабетом). При несахарном диабете быстро наступает обезвоживание, подтверждаемое резким нарастанием осмолярности крови.
Эффективность тестов с вазопрессином
Затем проводится тест с десмопрессином (синтетическим аналогом вазопрессина): при введении в организм лекарства через 2-4 часа наступает резкое улучшение самочувствия и повышение концентрации мочи [2]. Тест информативен и часто применяется при диагностике несахарного диабета. Для теста часто используется препарат “Минирин”, поэтому иногда тест называют минириновым. Это наименование некорректное, поскольку “Минирин” — торговое название препарата.
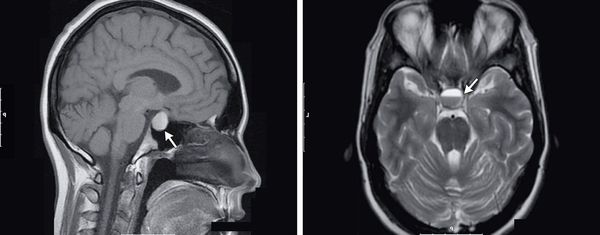
Помимо лабораторной диагностики требуется проведение МРТ гипофиза с контрастным усилением для исключения объёмных образований гипоталамо-гипофизарной области, УЗИ почек для исключения структурной патологии почек, способной привести к нефрогенному несахарному диабету. В некоторых случаях нужна консультация психиатра для исключения первичной полидипсии — компульсивного (навязчивого) употребления большого количества воды, связанного с психическими расстройствами.
Лечение несахарного диабета
Лечение несахарного диабета будет зависеть от первопричины, вызвавшей заболевание.
Консервативное лечение
Лечение центрального несахарного диабета проводится синтетическим аналогом вазопрессина — десмопрессином. Десмопрессин обладает более выраженным антидиуретическим (антимочегонным) эффектом и большей продолжительностью действия по сравнению с натуральным вазопрессином. Основная цель лечения десмопрессином — подбор минимально эффективной дозы препарата для устранения избыточной жажды и полиурии. Подбор дозы проводится индивидуально с учётом клинических проявлений — уменьшения эпизодов жажды и полиурии. Имеются следующие формы лекарственных средств для лечения больных несахарным диабетом: назальный спрей, назальные капли, пероральные формы (для приема внутрь или рассасывания).
При наличии сопутствующего образования гипофиза или гипоталамуса (например опухоли), вызвавшего центральный несахарный диабет, проводится лечение этой патологии.
Для предотвращения растяжения и в дальнейшем дисфункции мочевого пузыря всем пациентам с выраженной полиурией рекомендуется частое “двойное” мочеиспускание — после мочеиспускания необходимо подождать несколько минут, а затем попробовать ещё раз опорожнить мочевой пузырь полностью.
При нефрогенном несахарном диабете рекомендуется достаточное потребление воды для предотвращения обезвоживания. Могут применяться тиазидные диуретики или нестероидные противовоспалительные препараты [9]. Лечение нефрогенного несахарного диабета предполагает также лечение эндокринного заболевания или заболевания почек, которое вызывает этот вид диабета. Диета с пониженным содержанием натрия в сочетании с приёмом тиазидных диуретиков парадоксальным образом ведёт к уменьшению полиурии. При свободном доступе к воде серьёзные осложнения у пациента при этом типе заболевания развиваются редко.
При лечении первичной полидипсии предпочтение отдается ограничению жидкости, но в случае психогенной полидипсии могут возникать трудности с выполнением этой рекомендации. Психиатрические расстройства, которые могут лежать в основе состояния, требуют соответствующей терапии. В случае психогенной полидипсии нельзя применять препараты десмопрессина, это может привести к водной интоксикации. Пациентам с неадекватным восприятием чувства жажды (дипсогенной полидипсией) может быть рекомендована замена избыточного употребления жидкости на кислые леденцы и ледяную крошку (воздействие кислым или холодным на рецепторы языка снижает чувство жажды).
Лечение народными средствами
Подбором препаратов занимается врач-эндокринолог, самолечение средствами народной медицины не только неэффективно, но и опасно.
Режим питания
Специфического режима питания или диеты при несахарном диабете нет, рекомендуется придерживаться принципов правильного питания. При нефрогенном несахарном диабете ограничивают потребление соли и белковой пищи.
Прогноз. Профилактика
Без лечения несахарный диабет не несёт непосредственной угрозы жизни при наличии достаточного количества питьевой воды, однако может значительно снижать качество жизни, трудоспособность и адаптацию в обществе.
Заместительная терапия препаратами десмопрессина способна полностью нормализовать состояние больных с центральным несахарным диабетом. Излечение от центрального несахарного диабета возможно (и ожидаемо) после устранения известной непосредственной причины, вызвавшей его, например опухоли, сдавливающей гипофиз, или инфекции. Врач принимает решение о прекращении медикаментозного лечения по объективному состоянию пациента, его жалобам и лабораторным анализам.
Центральный несахарный диабет очень сложно предотвратить, поэтому специфической профилактики для него не существует. Определённое значение имеет рекомендация избегать черепно-мозговых травм, как возможных причин приобретенного гипофизарного несахарного диабета.
Прогноз при приобретенном несахарном диабете определяется основным заболеванием, приведшем к поражению гипофиза или гипоталамуса.
Лечение несахарного диабета длительное. В случаях идиопатического, наследственного или аутоиммунного несахарного диабета требуется пожизненное лечение [3].
Источник
