Боли при папилломе мочевого пузыря
Доброкачественные новообразования (папилломы) мочевого пузыря занимают около 1% от всех заболеваний данной локализации. Длительное время они могут никак не проявлять себя клинически. В редких случаях приводят к нарушению мочеиспускания и изменению нормального состава мочи. Несмотря на невысокую распространенность и отсутствие симптоматики со стороны мочевыводящих путей, папилломатозные выросты могут представлять серьёзную опасность из-за имеющегося риска трансформации в злокачественную опухоль.
Онкогенный потенциал папиллом различен и зависит от множества внешних и внутренних факторов. Правильная тактика заключается в обязательном удалении обнаруженных во время обследования доброкачественных новообразований мочевого пузыря и последующем проведении профилактических осмотров пациента.
Общая информация
Нормальная слизистая оболочка мочевого пузыря покрыта многослойным эпителием из плоских клеток. Количество слоев может быть от 3 до 6. Поверхностно расположенные клетки являются крупными и секретируют большое количество муцина, подобно железистому эпителию. Такие особенности слизистого покрова мочевого пузыря привели к появлению терминов «переходный эпителий» или «уротелий» в отношении эпителиальной выстилки органа.
Папиллома по своему строению представляет собой вырост на слизистой оболочке мочевого пузыря, исходящий из клеток эпителиального слоя. Она может иметь различную форму, но чаще всего представлена одиночным узловым образованием, расположенным на широком основании или тонкой ножке, идущей к поверхности слизистой. Сверху доброкачественное новообразование покрыто нормальным уротелием.
Все папилломатозные выросты относят к доброкачественным новообразованиям, имеющим онкогенный потенциал различной степени. Риск трансформации в злокачественную опухоль зависит от множества факторов: длительное воздействие неблагоприятных факторов (канцерогены химического происхождения, ионизирующее излучение), нарушение уродинамики, хронические воспалительные процессы в стенке пузыря и некоторые другие. При этом в эпителиальном слое происходят изменения, приводящие к нарушению нормального клеточного и тканевого состава — атипия и дисплазия. Выраженность этих процессов напрямую влияет на риск злокачественной трансформации.
Причины
Точные причины появления папиллом мочевого пузыря остаются неизвестными, однако существуют факторы риска, которые увеличивают вероятность развития заболевания. К ним относятся:
- престарелый и старческий возраст;
- снижение местного иммунитета слизистой оболочки;
- хронические воспалительные заболевания мочеполовой системы;
- нарушение пассажа мочи;
- врожденные и приобретенные иммунодефицитные состояния.
В последнее время активно изучается влияние цитопатогенных вирусов на слизистую оболочку мочевого пузыря: папилломавирусная инфекция, вирусы простого герпеса, цитомегаловирусная инфекция, вирус Эпштейна-Барр. Присутствие данных возбудителей в организме длительное время остается незамеченным, они выявляют себя при стойком снижении иммунной сопротивляемости организма, одним из проявлений которых может являться усиление тканевой пролиферации и рост новообразований.
Виды
В подавляющем большинстве случаев доброкачественные эпителиальные выросты представлены двумя типами: переходно-клеточным и плоскоклеточным. Переходно-клеточная (уротелиальная) папиллома составляет до 4% от всех новообразований мочевого пузыря. Она представляет собой сосочковое разрастание с рыхлой соединительной тканью, внутри которой имеются мельчайшие кровеносные сосуды. Покрыто новообразование уротелием, выстилающим поверхность всего органа изнутри. Встречается уротелиальная папиллома у пациентов старше 50 лет. Она имеет крайне низкий риск рецидива и озлокачествления. Новообразование чаще всего представлено изолированными эпителиальными выростами на тонкой ножке или широком плоском основании, но может иметь и диффузный (рассыпной) характер расположения.
Один из ее морфологических вариантов — папиллома погружного типа. Она обладает теми же гистологическими характеристиками, но располагается иначе. Рост новообразования происходит преимущественно в толщу слизистой оболочки. Таким образом, основная часть папилломы глубоко прорастает в стенку мочевого пузыря, а в просвете органа расположен лишь небольшой экзофитный компонент. Встречается папиллома погружного типа менее, чем в 1% случаев и обычно наблюдается у пациентов старше 65-70 лет. Она характеризуется медленным ростом и доброкачественным клиническим течением, редко подвергается злокачественной трансформации. Большинство таких новообразований одиночные, локализуются в области шейки или треугольника Льето мочевого пузыря.
Плоскоклеточная папиллома — новообразование, в отношении которого до сих пор имеется множество разногласий со стороны клиницистов и исследователей. В ряде случаев доброкачественный эпителиальный вырост имеет высокий онкогенный потенциал. Истинная доброкачественная плоскоклеточная папиллома встречается в 2-3% случаев. Она имеет вид одиночной нежной ворсины, выступающей в просвет пузыря. Покрыт вырост неизмененным уротелием, который содержит не более 6 слоев клеток. О высоком риске злокачественной трансформации говорят в том случае, когда увеличивается количество слоев в эпителиальном пласте и появляется клеточная атипия.
Возможные симптомы
Единичные и небольшие полипы могут никак не проявлять себя клинически и длительное время растут в просвет мочевого пузыря. В некоторых случаях возможно появление дизурического синдрома — комплекса симптомов, связанного с нарушением мочеиспускания. К ним относятся:
- субъективный дискомфорт во время и после мочеиспускания;
- ощущение неполного опорожнения мочевого пузыря;
- рези при мочеиспускании.
Большие папилломы погружного типа могут стать причиной гематурии — появления крови в моче. Как правило, наблюдается микрогематурия (выявляется только лабораторно по наличию эритроцитов в моче), но иногда встречается и макрогематурия — примесь крови, определяемая визуально. Моча при этом имеет багрово-алый оттенок.
Диагностика и лечение
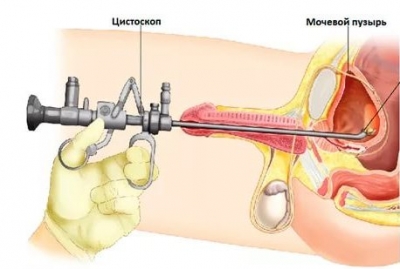
Из-за скудной клинической симптоматики доброкачественные новообразования часто становятся случайной диагностической находкой. Лишь небольшая часть пациентов проходит обследование в связи с появлением дизурии или гематурии. Основное исследование, позволяющее выявить папилломатозные выросты — цистоскопия. Метод подразумевает осмотр слизистой выстилки мочевого пузыря при помощи эндоскопического оборудования (оптическая система и источник света). При выявлении папилломы врач определяет ее локализацию, размеры, тип основания, поверхность выстилки. На этом этапе эндоскопист может лишь предположить вид папилломы исходя из своего клинического опыта. Для достоверного определения клеточного и тканевого строения необходимо провести забор биопсийного материала и отправить его на гистологическое исследование. Врач-патоморфолог детально изучает тонкие срезы папилломы под микроскопом и выносит окончательное заключение.
Как правило, в клинической практике диагностическая цистоскопия сразу же переходит в лечебную — обнаруженное новообразование удаляется, а в месте повреждения слизистой оболочки проводится эндоскопический гемостаз (профилактика кровотечения). Полученный папилломатозный вырост сразу отправляется на гистологическое исследование.
Вспомогательную роль в диагностике играют контрастные рентгенологические исследования и УЗИ мочевыводящих путей, методы компьютерной и магнитно-резонансной томографии. В обязательный минимум обследования входят анализы крови и мочи, при необходимости лечащий врач может назначить мазки из уретры и влагалища, а также расширенные исследования мочи (по Каковскому-Аддису, Нечипоренко, посев на микрофлору и другие).
Дальнейшая тактика
Цистоскопия — амбулаторная манипуляция, поэтому пациент может в тот же день вернуться к привычному образу жизни. В течение 1-3 дней после эндоскопического исследования возможно учащение мочеиспускания и появление неприятных ощущений в виде резей. Это связано с непосредственной травматизацией чувствительной слизистой оболочки уретры и мочевого пузыря во время процедуры. Слизистые покровы обладают высокой регенераторной способностью и быстро заживают самостоятельно. В течение первых суток после удаления полипов возможно появление незначительной примеси крови в моче или слизисто-кровянистого отделяемого из уретры.
После полипэктомии пациенту рекомендуется планово проходить медицинское обследование. Его кратность определяется лечащим врачом. Как правило, после цистоскопии врач назначает пациенту контрольное исследование крови и мочи. Через 6-12 месяцев следует пройти повторное эндоскопическое исследование, чтобы исключить рецидивы и оценить состояние слизистой мочевого пузыря.
Источник
Содержание статьи:
Папилломой мочевого пузыря называется образование, которое исходит из переходно-клеточного эпителия слизистой оболочки органа, доброкачественного характера.
Этиология и патогенез развития папилломы окончательно не выяснены.
При начальной стадии папиллома располагается на слизистой мочевого пузыря, в случае распространения процесса клетки папилломы могут распространяться вглубь тканей мочевого пузыря, проникая через подслизистый слой.
Диагноз встречается достаточно редко, в 10 % случаев от всех заболеваний мочевыделительной системы. В молодом возрасте встречается реже, чем в возрасте 45-70 лет.
Отмечено негативное влияние длительного контакта организма с лакокрасочными веществами, особенно с анилиновыми красителями.
Существует мнение, что травматизация стенок мочевого пузыря инородным телом, конкрементом в ряде случаев, может приводить к образованию папилломы, но абсолютных доказательств влияния травматического агента на опухолевый процесс до сих пор не приведено, также, как не нашла подтверждения вирусная теория патогенеза.
Диагноз папилломы мочевого пузыря у мужчин встречается чаще, причина такой приверженности до настоящего времени не доказана, но некоторые урологи считают, что это связано с развитием симптомов инфравезикальной обструкции. На фоне доброкачественной гиперплазии предстательной железы происходит видоизменение слизистой оболочки мочевого пузыря, дополнительным провоцирующим фактором является присоединение воспаления на фоне постоянного застоя мочи.
Провоцируют развитие папилломы хронические рецидивирующие циститы, особенно без применения адекватной терапии, что способствует образованию эрозивных дефектов на слизистой оболочке мочевого пузыря.
К вредным привычкам, которые провоцирует развитие всех опухолей в целом, и, в том числе, папилломы мочевого пузыря, относят злоупотребление спиртными напитками, курение.
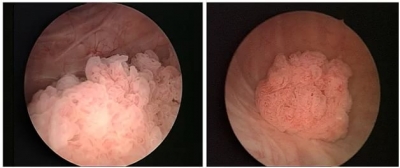
Папиллома мочевого пузыря
Несмотря на то, что гистологически (по клеточному составу) опухоль считается доброкачественной, при определенных обстоятельствах (каких – вопрос дискутабелен) папиллома мочевого пузыря может озлокачествляться.
В большинстве случаев папиллома развивается в мочевом пузыре одиночно, но могут быть и множественные папилломы (папилломатоз), в ряде случаев диагностируются новообразования мочеиспускательного канала.
К наиболее частым доброкачественным опухолям уретры относится карункул – разновидность полипа уретры. Лечение полипа уретры опреативное – электроэксцизия, которая позволяет нормализовать струю мочи.
Папиллома мочевого пузыря: симптоматика
Подобное новообразование клинически себя не проявляет.
Заподозрить опухолевое образование в мочевом пузыре позволяют рецидивирующие (повторяющиеся) эпизоды безболевой тотальной гематурии (примесь крови в моче, моча окрашена равномерно) в анамнезе.
Могут быть дизурические расстройства:
1. рези, дискомфорт,
2. частое мочеиспускание,
3. чувство тяжести внизу живота,
4. императивные позывы на мочеиспускание.
Дифференциальная диагностика проводится с острым геморрагическим циститом, гломерулонефритом геморрагической формой, злокачественным новообразованием мочевого пузыря.
Диагностика папилломы мочевого пузыря
Диагностика делится на лабораторную и инструментальную.
Лабораторная диагностика заключается в выполнении следующих анализов:
1. Общий анализ крови, общий анализ мочи.
В ОАМ, как правило, данных за воспаление нет. В ОАК обращают внимание на гемоглобин, он может быть снижен из-за периодического выделения крови с мочой.
2. Проба Нечипоренко.
Позволяет оценить степень выраженности скрытой лейкоцитурии и гематурии.
3. Биохимия крови: мочевина, креатинин, сахар.
У мужчин, с папилломой мочевого пузыря на фоне гиперплазии простаты, из-за симптомов инфравезикальной обструкции может присоединиться хроническая почечная недостаточность, при которой уровень мочевины и креатинина крови повышен.
4. Кровь на простатспецифический антиген для мужчин.
Позволяет подтвердить или опровергнуть наличие злокачественного опухолевого процесса в предстательной железе.
5. Мазок отделяемого мочеиспускательного канала на заболевания, передающиеся половым путем.
Постоянное присутствие микробного агента (уреаплазма, микоплазма, хламидия, ВПЧ, трихомонада, гарднерелла) поддерживает воспалительный процесс.
6. Посев мочи на флору и чувствительность к антибиотикам.
Информация пригодится в послеоперационный период, когда с профилактической целью назначается проведение антибактериальной терапии.
Если планируется госпитализация для оперативного лечения, то понадобятся следующие анализы:
1. кровь на ВИЧ – инфекцию,
2. кровь на вирусные гепатиты В и С,
3. кал на гельминты,
4. кровь на сифилис методом ИФА.
Инструментальная диагностика
Диагноз папилломы устанавливается во время цистоскопии (осмотра наполненного мочевого пузыря с помощью специальной оптики).
Ряд современных цистоскопов позволяет взять биопсию из подозрительного участка с последующим гистологическим исследованием.

В условиях амбулаторного приема проведение цистоскопии у женщины вполне возможно. Осуществление биопсии лучше проводить в стационарных условиях, так как имеется риск развития кровотечения.
Мужчинам, из-за особенностей анатомического строения уретры, цистоскопию проводят в условиях стационара.
Проведение УЗИ мочевого пузыря позволяет разглядеть образование на стенке органа, но судить о доброкачественности или злокачественности процесса только по данным УЗИ не представляется возможным. На начальных стадиях и папиллома, и опухоль мочевого пузыря дают приблизительно одинаковую сонографическую картину.
Как выглядит папиллома
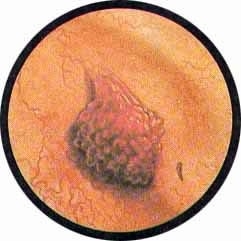
На начальной стадии развития папиллома напоминает небольшой нарост на тонкой ножке, в процессе дальнейшего развития может распространяться со слизистого на подслизистый и мышечные слои мочевого пузыря.
Итак, типичные признаки папилломы:
1. экзофитный рост (рост вглубь тканей),
2. бело-розовая окраска,
3. ворсинчатая поверхность,
4. мягкая консистенция.
Лечение
Лечение папилломы мочевого пузыря – только оперативное, так как велик риск малигнизации (перерождения в злокачественную опухоль). Консервативная терапия проводится в качестве предоперационной подготовки, например, для ликвидации воспалительного процесса в органах мочеполовой системы.
Предпочтение отдается эндоскопическим операциям, в частности, хороших результатов для удаления папилломы стенки пузыря позволяет добиться трансуретральная резекция (ТУР).
К преимуществам эндоскопического высокотехнологического лечения относят:
• малую инвазивность,
• бескровность,
• возможность повторного выполнения,
• минимальный риск развития кровотечений,
• возможность взятия материала с патологического участка на биопсию,
• малый срок нахождения уретрального дренажа в мочевом пузыре,
• возможность осуществления манипуляции пациентам с выраженной экстрагенитальной патологией.
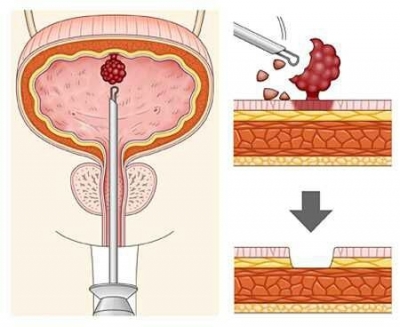
Сама операция осуществляется без разреза, так как доступ к папилломе мочевого пузыря обеспечивает мочеиспускательный канал, через который вводят резектоскоп с лазерным наконечником. С помощью лазерного луча послойно специальной петлей срезается патологическая ткань с одновременной коагуляцией кровоточащих сосудов. По окончании резекции устанавливают через уретру эластический катетер для отвода мочи.
Противопоказания к проведению ТУР
Тяжелые заболевания сердечно-сосудистой системы (инфаркт миокарда в остром периоде, инсульты).
Коагулопатии (заболевания свертывающей системы крови).
Острые воспалительные процессы мочеполовых органов: пиелонефрит, цистит, кольпит у женщин; простатит, везикулит, уретрит, орхоэпидидимит у мужчин.
Инфекционные, вирусные заболевания в острой фазе.
Заболевания тазобедренных суставов, не позволяющие принять необходимое положение для осуществления манипуляции.
Послеоперационный период
В период после выполнения трансуретральной резекции обычно протекает гладко, катетер снимают на 3-4 сутки, и самостоятельное мочеиспускание восстанавливается.
Для профилактики присоединения вторичной инфекции назначается антибактериальная терапия одним из антибиотиков широкого спектра действия, если до операции не выполнялся анализ на посев и чувствительность к антибиотикам.
Обращаем внимание, что, несмотря на то, что трансуретральная резекция считается “золотым стандартом” эндоскопической урологии, если папиллома расположена в глубине шейки, то предпочтительнее будет открытая операция с последующей криодеструкцией опухолевой ткани.
Обычно на 9-11 сутки пациент выписывается из стационара и еще несколько недель находится под наблюдением уролога из поликлиники. При гистологическом подтверждении рака мочевого пузыря дальнейшее лечение осуществляется у врача-онколога.
Профилактика
Для профилактики опухолевой патологии мочевого пузыря и прочих органов мочеполовой системы, что мужчине, что женщине необходимо раз в год проходить осмотр, сдавать анализы мочи, и при изменениях проходить УЗ диагностику.
Для профилактики инфекций, передающихся половым путем, пользоваться презервативом, особенно при случайных половых связях.
Мужчинам с диагнозом доброкачественная гиперплазия предстательной железы не допускать развития хронической задержки мочеиспускания, принимать лекарственные препараты по назначению врача.
Отказаться от приема алкоголя и курения.
Автор
Врач-уролог Виктория Мишина
Дата публикации
05.04.2017
Источник
