Болезни с похожими симптомами цистита
Такая патология опасна тем, что при нерациональном самостоятельном лечении она может хронизироваться, приводя к обострениям. К тому же те, кто пытается самостоятельно поставить себе диагноз, нередко ошибаются, путая цистит с другими патологическими состояниями, начинают самолечение, которое только усугубляет ситуацию.
Запишитесь на консультацию к урологу!
Врач проведет диагностику не только цистита, но и других урологических заболеваний
Оставьте свой номер телефона.
Вам перезвонит администратор клиники.

Запишитесь на прием
Прием уролога
1290 руб.
Неспецифические признаки циститов
Острое воспаление слизистой мочевого пузыря начинается с дизурических явлений.
- Возникают нестерпимые позывы к мочеиспусканию каждые 10, 20 или 30 минут, но выделяется при этом небольшое количество мочи – всего 10 – 20 мл.
- Процесс опорожнения мочевого пузыря сопровождается режущей болью в уретре, которая усиливается в конце акта мочеиспускания. Также присутствует боль над лобком, которая может отдавать в промежность и усиливаться при легком надавливании на мочевой пузырь.
- Часто пациенты отмечают, что с последними каплями мочи выделяется несколько капель крови.
Надо сказать, что частота мочеиспусканий, а также интенсивность болей, напрямую зависят от тяжести воспалительного процесса. Хроническое воспаление мочевого пузыря характеризуется такими же симптомами, но менее выраженными.
Анализы мочи при циститах, как правило, выявляют лейкоцитурию – наличие «белых» клеток – лейкоцитов, которые мигрируют в ткани в ответ на воспаление. Также в моче обнаруживаются в разном количестве эритроциты, практически всегда высевают бактерии – возбудителей заболевания.
Такие симптомы и лабораторные показатели весьма неспецифичны, ведь частые мочеиспускания могут наблюдаться и при других заболеваниях, например, в случае уретрита или простатита у мужчин, а также при пиелонефрите. А эритроциты в моче можно обнаружить при гломерулонефрите, мочекаменной болезни или онкологических процессах. Поэтому самостоятельно поставить себе диагноз не получится, и симптомы нужно рассматривать вместе с результатами исследований.
О чем может сказать задержка мочеиспускания
- Иногда воспаление мочевого пузыря сопровождается рефлекторным спазмом гладких мышц сфинктера уретры и тазового дна, в таком случае имеет место задержка мочеиспускания (чаще всего такой симптом бывает у детей), одновременно появляются ноющие боли в промежности и заднем проходе. Данное состояние можно перепутать с острой почечной недостаточностью, когда почки просто перестают вырабатывать мочу, но на помощь приходит общий анализ крови. Нормальный уровень креатинина и мочевины подскажет о том, что с почками проблем нет.
- Также задержка мочи бывает характерна для крупных камней в почечной лоханке или мочеточнике, которые препятствуют оттоку мочи. Это состояние легко подтвердить или опровергнуть с помощью рентгенологического или ультразвукового исследования.
- Кроме того, задержка мочеиспускания наблюдается у мужчин при простатите или аденоме, ведь увеличенная предстательная железа сдавливает проходящую через нее уретру. Но прежде чем возникает анурия (отсутствие мочи), струя становится тонкой и прерывистой, для опорожнения требуется натужиться, но даже после этого часто остается ощущение не до конца опорожненного мочевого пузыря. Отличить рефлекторную задержку мочеиспускания при цистите от механической при увеличении простаты помогают пальпация железы через задний проход и ультразвуковое исследование.
Аппендицит или цистит?
Мало кто может подумать, но бывали случаи, когда цистит путали с аппендицитом. Иногда расположение червеобразного отростка бывает аномальным, и он уходит в сторону малого таза, где как раз и находится мочевой пузырь. Так что боль при аппендиците в таком случае будет ощущаться в надлобковой зоне, а частые позывы к мочеиспусканию возникают рефлекторно.
Однако при аппендиците и цистите различаются результаты анализов мочи. В обоих случаях имеет место лейкоцитурия, но никаких бактерий, слизи или большого количества эпителия при воспалении червеобразного отростка не обнаруживают. Аппендицит также характерен повышением температуры тела, а при воспалении мочевого пузыря лихорадки в подавляющем большинстве случае не бывает. В сомнительных случаях требуется консультация у хирурга, который пропальпирует живот и определит, в каком состоянии находится червеобразный отросток.
Цистит и мочекаменная болезнь
Боль при циститах бывает несколько похожа на ощущения при мочекаменной болезни, когда конкремент находится в мочевом пузыре. Она также носит режущий характер, иррадиирует в промежность или головку полового члена у мужчин. Однако камень нередко перекрывает вход в уретру, поэтому процесс мочеиспускания в таком случае резко прерывается, остается чувство неполного опорожнения, но если изменить положение тела, конкремент сдвинется и мочеиспускание возобновиться. При циститах симптома «закладывания» не возникает.
Воспаление мочевого пузыря и гломерулонефрит
Иногда воспаление слизистой мочевого пузыря бывает настолько острым и глубоким, что поражаются глубжележащие сосуды, и в результате возникает кровотечение. Моча в таком случае приобретает цвет «мясных помоев», что характерно для гломерулонефрита. Но при гломерулонефрите также имеет место протеинурия, которая при циститах незначительна. Нарушение функции почек также сопровождается сильным недомоганием и повышением артериального давления.
Цистит и пиелонефрит – как отличить?
Картины цистита и пиелонефрита на первый взгляд весьма схожи, более того, инфекция из мочевого пузыря может подниматься в лоханки почек, в таком случае разовьется настоящий пиелонефрит. Поэтому важно устранить воспаление в мочевом пузыре прежде, чем оно даст подобные осложнения.
- Как и цистит, пиелонефрит может сопровождаться часто возникающими позывами к мочеиспусканию, неприятными ощущениями в процессе и наличием лейкоцитов в моче.
- Примечательно, что протеинурия (белок в моче) тоже бывает при обоих заболеваниях (хотя при воспалении мочевого пузыря это явление редкое, но все же возможное), однако степень ее выраженности различается: в случае цистита она минимальна, а при пиелонефрите она бывает очень выраженной.
- Отличительными особенностями является то, что в случае воспаления мочевого пузыря боль локализуется в надлобковой зоне, а при воспалении чашечно-лоханочной системы почек она возникает в поясничной области.
- Как упоминалось ранее, для циститов не характерны повышение температуры тела и явления интоксикации в виде слабости, тошноты и головной боли, а вот в случае пиелонефрита эти признаки всегда присутствуют.
- Так как при пиелонефрите имеет место некоторое нарушение работы почек, может меняться картина в анализе крови, а при воспалении мочевого пузыря такого обычно не бывает.
- Воспалительный процесс в почках и в мочевом пузыре проявляется также наличием бактерий в моче, но при пиелонефрите возбудители имеют специфический вид под микроскопом, чего не бывает при цистите.
Разумеется, это далеко не все заболевания, которые можно перепутать с циститом, есть также онкологические процессы, болезни, передающиеся половым путем, гинекологические патологии, которые в некоторой степени схожи с воспалением мочевого пузыря. Поэтому поставить правильный диагноз сможет только врач, не стоит пытаться сделать это самостоятельно, даже если у вас на руках есть результаты анализов и исследований. Каждое из заболеваний предусматривает свою терапию, неправильное или неполное лечение может быть чревато появлением осложнений.
Источник
Принято считать, что боль при мочеиспускании – достоверный признак цистита. Однако, «неприятность» может быть связана с воспалением только нижних мочевых путей, и своим возникновением обязана специфической флоре. Выявить таких возбудителей общим анализом мочи, часто, не представляется возможным. А лечение популярными антибиотиками, в большинстве случаев, не помогает.
Цистит или уретрит
«Мочевые» инфекции могут «базироваться» на любом уровне мочевыделительной системы.
Поражение только мочеиспускательного канала имеет название «уретрит» и может быть обусловлено:
- специфической микрофлорой = бактериями и вирусами, передающимися половым путем (гонококки, герпес, уреаплазмы, микоплазмы, трихоманады и хламидии);
- условно-патогенной микрофлорой = кишечная палочка, энтеро-, стафило- и стрептококки, а также грибы рода Candida, являющиеся «известными обитателями» кишечника, кожи и дыхательных путей.
Воспаление может быть обусловлено также ранением мочевого канала, влиянием токсических и физических факторов (облучение, ожоги и так далее). Хотя, надо признать, такие ситуации все же редки.
Основными признаками уретрита становятся:
- жжение,
- боль,
- зуд
- и выделения из мочеиспускательного канала,
- а в некоторых случаях – повышение температуры тела до 38,0-39,0 градусов.
При этом учащения мочеиспускания или чувства переполненного мочевого пузыря, характерных для цистита, при изолированном уретрите не возникает.
Воспаление мочевого пузыря чаще имеет «классическую» бактериальную природу и провоцируется представителями условно-патогенной микрофлоры.
Последние могут попасть в мочевые пути как «извне», так и «изнутри», мигрируя из кишечника по лимфатическим путям.
Таким «микробным путешествиям» способствуют:
- сидячий и малоподвижный образ жизни, создающий условия для застоя лимфы в органах малого таза и миграции возбудителей;
- дисбиоз кишечника и половых путей;
- системное и/или локальное снижение иммунитета, провоцирующее длительное вялотекущее воспаление и хронизацию процесса.
Кстати, диагноз «хронический рецидивирующий цистит» правомочен уже в случае 2-х обострений в течении полугода, или 3-х – всего за год. В этом случае риск бактериальных осложнений «на почки» и соседние органы – значительно возрастает. И лечение, в большинстве случаев, приобретает междисциплинарный характер (при участии врачей разных специальностей).
Диагностика
1.Ставший уже «классическим», общий анализ мочи представляет первую линию диагностики. Скорость его выполнения и достаточно широкий спектр показателей служит обоснование для назначения лечения в самые короткие сроки.
Однако такое лечение – эмпирическое.
До получения результатов микробиологического исследования оценить качество, количество и чувствительность бактерий к антибиотикам – не представляется возможным. А это означает, что антибиотик назначается «вслепую», исходя из спектра действия препарата, и может оказаться не эффективен против микрофлоры в конкретном случае.
2. Повысить «эффективность» лечения можно выяснив природу возбудителя.
Для этого необходимо:
- провести анализ посева мочи с определением чувствительности к антибиотикам
- и сдать мазок из уретры на возбудителей ИППП (ПЦР-6).
Материал из мазка, в отличие от посева, позволяет выделить внутриклеточные и «капризные» к выращиванию микроорганизмы (уреаплазмы, микоплазмы, хламидии, трихомонады и прочие), а также вирусы. А посев, в свою очередь, дает представление о чувствительности условно-патогенной флоры.
И тот, и другой анализ по отдельности не позволяют составить максимально полную картину. Тогда как вместе охватывают гораздо больший спектр возможных возбудителей.
3. Разумеется, не стоит забывать о системной реакции организма на воспаление, оценить которую можно в общем анализе крови с лейкоцитарной формулой. А смещение формулы в сторону нейтрофилов или лимфоцитов служит указанием на бактериальную или вирусную природу инфекции, соответственно.
Источник
Инфекционно-воспалительные заболевания мочеполовой системы наиболее распространены из всех инфекционных патологий бактериального происхождения. Чаще выявляются у женщин – 50% пациенток переболело ими минимум 1 раз в течение жизни. Среди мужчин до 35 лет – 15%, после 50 лет эти патологии развиваются намного чаще, в основном за счет заболеваний простаты. Также встречаются и у детей – у 2% мальчиков и 8% девочек.
Лечением мочеполовых инфекций занимаются гинекологи, урологи, нефрологи и врачи общей практики. При наличии тревожных симптомов важно не откладывать визит к доктору, так как дальнейшее прогрессирование заболевания может привести к осложнениям.
Органы мочеполовой системы
Мочеполовой системой называют совокупность органов мочевыделительной и половой систем. Также существуют органы, которые выполняют сразу обе функции: и мочевыделительную, и половую. К ним относится, например, уретра у мужчин.
Органы мочевыделительной системы:
- Почки – парный орган, находящийся в поясничной области и осуществляющий выведение из крови вредных и ненужных веществ, участвующий в процессе образования эритроцитов и поддержании артериального давления.
- Мочеточники – доставляют мочу (избыток жидкости, выводимый из организма почками вместе с вредными веществами) в мочевой пузырь.
- Мочевой пузырь – служит накопителем мочи.
- Мочеиспускательный канал (уретра) – выводит урину из мочевого пузыря.
Органы мочевыделительной системы у мужчин и женщин одинаковы (разве что мочеиспускательный канал имеет неодинаковое строение), а органы репродуктивной системы – разные. К органам половой системы у мужчин относятся:
- Яички и их придатки.
- Семявыводящие и семявыбрасывающие протоки.
- Семенные пузырьки.
- Уретра.
- Предстательная железа (простата).
Половая система женщин состоит из следующих органов:
- Яичников и их придатков.
- Матки, шейки матки и маточных труб.
- Влагалища.
К наружным органам репродуктивной системы у мужчин относятся мошонка и половой член, у женщин – большие и малые половые губы, клитор.
Инфекция мочевыводящих путей: специфика развития у женщин и мужчин
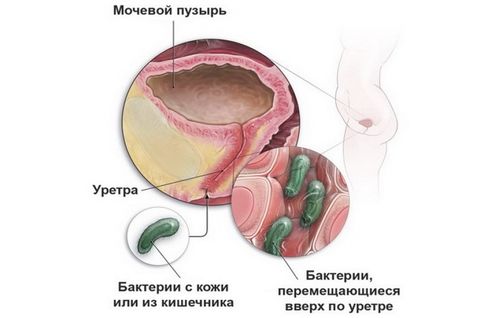
Из-за отличий в анатомическом строении заболевания мочевыводящих путей у женщин и мужчин возникают по-разному.
Инфекции у женщин обусловлены строением мочеиспускательного канала: он более широкий и короткий, чем у мужчин. Поэтому инфекции легче проникнуть не только в уретру, но и в мочевой пузырь. Уретрит (воспаление мочеиспускательного канала) и цистит (воспаление мочевого пузыря) возникают у женщин чаще, чем у мужчин. Этому также способствует тесное соседство заднего прохода, влагалища и уретры. Инфекции могут быть занесены в мочеиспускательный канал как из заднего прохода (при недостаточной или неправильной гигиене), так и из влагалища, во время полового акта.
У мужчин уретра выполняет и половую функцию (по ней проходит семенная жидкость при эякуляции), поэтому она более длинная и узкая, чем у женщин. В мочевой канал открываются, помимо мочевого пузыря, и протоки яичек. Уретра проходит через предстательную железу – орган, участвующий в выработке полового секрета, семенной жидкости. Инфекции у мужчин возникают при заражении во время полового акта, а также при патологическом увеличении предстательной железы, когда верхняя часть уретры сдавливается, возникает застой мочи и, как следствие, воспалительный процесс.
Общие признаки мочеполовых инфекций
Несмотря на то, что каждое заболевание имеет свой «набор» симптомов, выделяют симптомы, характерные для многих мочеполовых инфекций:
- Сильные и частые позывы к мочеиспусканию.
- Изменение цвета и запаха урины, ее помутнение, появление в ней осадка.
- Боли в области поясницы и внизу живота.
- Недоопорожненность мочевого пузыря (урина выделяется небольшими количествами).
- Дискомфорт при мочеиспускании: боли, жжение.
Справка! Вышеперечисленные симптомы могут сопровождаться повышением температуры тела, рвотой, тошнотой.
Классификация мочеполовых инфекций
Инфекции мочевыводящих путей (ИМП) классифицируют по следующим критериям:
- Локализации.
- Характеру течения.
По локализации различают инфекции:
- Верхних отделов мочевыводящих путей (почек и мочеточников).
- Нижних отделов МВП (мочевого пузыря, уретры).
Справка! Чаще всего патологические процессы возникают в нижних отделах мочевыводящих путей.
По характеру течения заболевания бывают:
- Неосложненными (без нарушений оттока мочи, структурных изменений мочевыводящих путей, сопутствующих заболеваний).
- Осложненными.
Осложненными считаются любые инфекции мочевыводящих путей у мужчин. У женщин осложненными являются ИМП:
- Возбудителем которых стал атипичный микроорганизм.
- С функциональным или анатомическим нарушением, из-за чего возникает препятствие для оттока мочи или снижается местный или системный иммунитет.
Также выделяют специфические и неспецифические инфекции. Специфические мочеполовые инфекции передаются половым путем и вызываются гонококком, уреаплазмой, трихомонадами, вирусом герпеса, хламидиями, микоплазмами и т.д. Неспецифические возникают из-за повышенной активности условно-патогенных (то есть провоцирующими развитие патологических процессов лишь при определенных условиях) микроорганизмов: стафилококков, кишечных палочек, стрептококков и т.д.
Распространенные возбудители мочеполовых инфекций
Возбудителями мочеполовых инфекций могут быть бактерии, вирусы, грибки, простейшие.
Возбудители неспецифических инфекций
Неосложненные инфекции чаще всего (в 95% случаев) вызываются следующими микроорганизмами:
- E.coli (кишечная палочка) – до 90% случаев.
- Staphylococcus saprophyticus (стафилококк сапрофитный) – до 5% случаев.
- Proteus mirabilis (протей мирабилис).
- Klebsiella spp. (клебсиелла).
Справка! Обычно неосложненные инфекции провоцирует один вид бактерий.
Осложненные инфекции могут провоцировать сразу несколько видов микробов. Чаще всего это бактерии Klebsiella spp., Pseudomonas spp (синегнойная палочка), Proteus spp., иногда грибки (чаще всего C.albicans).
Наиболее распространенные специфические инфекции и их возбудители
Наиболее распространенными специфическими инфекциями являются гонорея, хламидиоз, трихомоноз. Их возбудители способны также вызывать следующие мочеполовые патологии: эпидидимит, уретрит, простатит, аднексит, везикулит, вагинит, сальпингит, цистит.
Гонорея
Возбудителем гонореи является гонококк Нейссера (по фамилии ученого, открывшего эту бактерию в 1879 году). Воспалительный процесс обычно развивается в мочеполовых органах:
- Слизистой оболочке уретры у мужчин.
- Слизистой оболочке уретры, цервикальном канале, железе преддверия влагалища у женщин.
Также гонококк Нейссера может поражать прямую кишку (у женщин из-за соседства анального отверстия и влагалища, у мужчин – если они являются пассивными гомосексуалистами), глаза, слизистую оболочку ротовой полости, миндалины, глотки. Такие патологические процессы возникают при вторичном занесении инфекции (заноса руками из половых органов).
В среднем инкубационный период гонореи длится 3-5 дней, в некоторых случаях 10 дней. Также встречается скрытое течение заболевания, когда оно не проявляется симптомами, на протяжении от 1 дня до месяца.
Симптомы гонореи:
- Болезненные мочеиспускания.
- Гнойные выделения из мочеиспускательного канала.
- Сильные боли при мочеиспускании.
- Частые мочеиспускания.
При подостром течении заболевания признаки те же, но выражены менее ярко.
Хламидиоз
Вызывается хламидиями (Chlamydia trachomatis). Заболевание часто протекает бессимптомно или со слабо выраженными признаками, к которым относятся:
- Дискомфорт при мочеиспускании.
- Зуд в промежности.
- Патологические выделения из половых органов.
- Боли в пояснице или внизу живота.
Справка! Хламидиоз наблюдается в 20% случаев всех инфекций, передающихся половым путем.
Трихомоноз
Возбудителем инфекции являются простейшие Trichomonas vaginalis. У женщин патологический процесс обычно возникает в нижних половых путях, у мужчин – в уретре. В 70% случаев трихомоноз протекает бессимптомно. К его признакам относятся:
- Зуд в области наружных половых органов.
- Жжение во время мочеиспускания.
- Боли во время или после полового акта.
- Отеки паховой области.
- Учащенные мочеиспускания.
У женщин заболевание также проявляется вагинальными выделениями (пенистыми, с неприятным запахом, имеющими белую, желтоватую, сероватую, зеленоватую окраску или кровянистыми). У мужчин наблюдаются выделения из уретры.
Справка! Инкубационный период заболевания – от 3 до 28 дней.
Наиболее распространенные инфекции мочеполовой системы
Заболевания мочеполовой системы могут возникать у пациентов любых возрастных категорий, однако существует группа риска, в которую входят:
- Женщины (особенно в период менопаузы и пациентки, пользующиеся для контрацепции вагинальными колпачками).
- Пациенты с аномалиями развития органов мочевыделительной системы.
- Пациенты с заболеваниями, затрудняющими отток мочи (камнями в почках, аденомой простаты и т.д.).
- Пациенты с иммунодефицитными состояниями и патологиями, снижающими иммунитет (например, сахарным диабетом).
Справка! Также в группе риска находятся люди с мочевым катетером.
Уретрит
Уретрит – это воспаление мочеиспускательного канала. Оно может быть как специфическим, так и неспецифическим.
Симптомы заболевания:
- Жжение при мочеиспускании.
- Выделения из уретры (чаще у мужчин, чем у женщин).
- Учащенные мочеиспускания.
Если уретрит не лечить, он может привести к стриктуре (сужению) мочеиспускательного канала и распространению инфекции на почки или мочевой пузырь.
Цистит
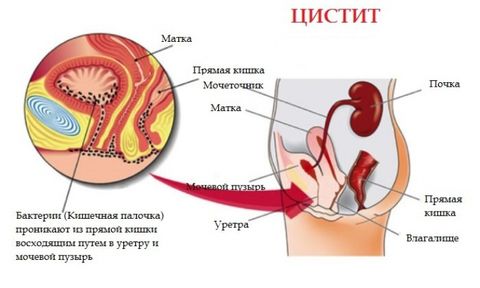
Цистит – это воспаление мочевого пузыря. Также может быть специфическим и неспецифическим. Различают первичный и вторичный (возникающий на фоне патологий простаты, мочевого пузыря) цистит. Наиболее распространенным возбудителем инфекции является кишечная палочка.
К симптомам цистита относят:
- Учащенные мочеиспускания.
- Дискомфорт в конце мочеиспускания (боли, рези, жжение).
- Чувство недоопорожненности мочевого пузыря.
- Боли в области прямой кишки у мужчин и внизу живота у женщин.
- Потемнение, помутнение мочи.
- Примеси крови в урине.
При отсутствии лечения заболевание может перетечь в хроническую форму.
Пиелонефрит
Пиелонефрит является одним из самых распространенных заболеваний почек. Это неспецифический воспалительный инфекционный процесс. Основными его возбудителями являются кишечная палочка, протей и стафилококк. В большинстве случаев пиелонефрит вызывается не одной, а сразу несколькими бактериями.
Патология может быть первичной или вторичной (возникает на фоне мочекаменной болезни, гинекологических заболеваний, опухолей органов малого таза, сахарного диабета, аденомы простаты). Наиболее часто пиелонефрит развивается у молодых женщин, мужчин старше 55 лет и детей до 7 лет. Может носить острый или хронический характер.
Симптомами пиелонефрита являются:
- Учащенные мочеиспускания.
- Повышение температуры тела.
- Тупые боли в области поясницы.
- Потливость.
- Жажда.
Хронический пиелонефрит выражен менее ярко, его легко спутать с обычной простудой. Главными симптомами являются головные боли, повышение температуры тела, мышечная слабость. Эпизодически могут наблюдаться учащенные мочеиспускания, сухость во рту, ноющие боли в пояснице, отеки, побледнение кожных покровов, изменение цвета мочи.
Вагинит
Вагинит (кольпит) – воспаление влагалища. Может быть как неспецифическим, так и специфическим, острым или хроническим.
Симптомами вагинита являются:
- Зуд и жжение в области половых органов, обычно усиливающиеся во время полового акта или мочеиспускания.
- Вагинальные выделения с неприятным запахом, имеют беловатую или зеленоватую окраску.
Вагинит может иметь и неинфекционное происхождение: возникать из-за микротравм влагалища, гормональных изменений, аллергии, эндокринных нарушений, снижения местного иммунитета.
Аднексит
Аднекситом называют воспалительный процесс в маточных трубах и яичниках. Он может быть односторонним или двустронним, специфическим и неспецифическим. Обычно возникает на фоне снижения иммунитета вследствие стрессов, общих инфекционных заболеваний или гормональных сбоев. Симптомы аднексита:
- Боли внизу живота (с одной или двух сторон, в зависимости от локализации патологического процесса).
- Признаки интоксикации организма: слабость, учащенное сердцебиение, озноб, головные и мышечные боли.
- Повышение температуры тела.
- Нарушения мочеиспускания.
При хроническом аднексите симптомы проявляются лишь в стадии обострения, во время ремиссии их не наблюдается.
Сальпингит
Сальпингит – это воспаление фаллопиевых (маточных) труб. Как самостоятельное заболевание наблюдается лишь в 30% случаев. В остальных случаях сопровождается воспалением яичников (то есть перетекает в аднексит). Бывает одно- и двусторонним. Чаще всего развивается у женщин репродуктивного возраста, однако возникает и в период менопаузы.
К симптомам сальпингита относятся:
- Повышение температуры тела, лихорадочные состояния.
- Учащенные и болезненные мочеиспускания.
- Боли разной степени выраженности внизу живота.
- Вагинальные выделения: зловонные, гнойные или серозно-гнойные.
- Нарушения менструального цикла.
- Тошнота.
- Бесплодие.
- Головные боли и головокружения.
При хроническом сальпингите нередко наблюдаются лишь боли внизу живота в течение длительного времени.
Простатит
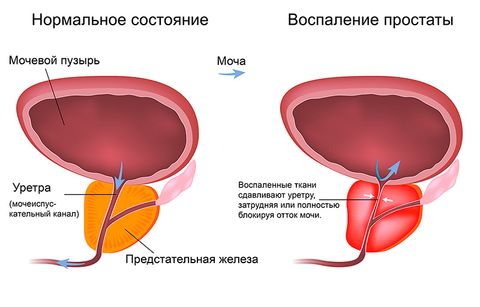
Простатит – воспаление предстательной железы. Бывает специфическим и неспецифическим. Вызывается вирусами, бактериями, грибками. Может иметь острое и хроническое течение. Общими симптомами (характерными для обеих форм) простатита являются:
- Нарушения мочеиспускания: боли, задержки, слабый напор струи, учащенные позывы.
- Половая дисфункция.
- Выделения из уретры.
- Уменьшение количества или снижение качества спермы.
- Боли в области живота, мошонки, промежности.
Справка! Встречаются неинфекционные разновидности простатита, они возникают из-за застойных явлений в области малого таза.
Везикулит
Везикулит – это воспаление семенных пузырьков у мужчин. Может быть специфическим и неспецифическим. Часто является осложнением других мочеполовых инфекций: простатита, уретрита, эпидидимита. Симптомами везикулита являются:
- Боли внизу живота, усиливающиеся при мочеиспускании и эякуляции.
- Примеси крови в эякуляте.
- Признаки интоксикации организма: головные и мышечные боли, слабость.
- Общее ухудшение самочувствия.
- Неконтролируемые эякуляции.
Если заболевание перешло в хроническую форму, то симптомы меняются. Наблюдаются нарушения мочеиспускания, боли в области крестца.
Эпидидимит
Эпидидимит – воспаление яичка. Бывает односторонним и двусторонним, специфическим и неспецифическим. Возбудителями заболевания преимущественно являются бактерии. Может развиваться вследствие воспалительных процессов в других органах мочеполовой системы.
Симптомы эпидидимита:
- Боли в области мошонки, с одной или обеих сторон.
- Повышение температуры тела.
- Отеки мошонки, уплотнения.
- Боли при мочеиспускании, примеси крови в урине.
При хроническом эпидидимите температура не повышается, а боли умеренные или незначительные.
Диагностика

При любом заболевании органов мочеполовой системы сначала проводится сбор анамнеза и осмотр пациента. Затем, в зависимости от клинической картины, назначаются диагностические исследования, среди которых могут быть:
- Анализы мочи: общий, по Нечипоренко.
- Общий анализ крови.
- Посев мочи на флору (для определения чувствительности возбудителей инфекции к антибиотикам).
- Креатинин и мочевина в сыворотке крови.
- Скорость оседания эритроцитов.
- УЗИ почек и мочевого пузыря.
- Внутривенная урография.
- Компьютерная томография органов малого таза.
Справка! Дополнительно может быть назначена цистоскопия – эндоскопическое исследование, в ходе которого осуществляется осмотр внутренней поверхности мочевого пузыря.
Лечение
Инфекционные заболевания органов мочеполовой системы лечат антибиотиками. Они могут вводиться перорально, внутримышечно, внутривенно. Разновидности антибактериальных препаратов, длительность курса и метод введения выбираются врачом в зависимости от особенностей течения патологии и состояния организма пациента.
Если у вас наблюдаются признаки инфекции мочевыводящих путей или других органов малого таза, запишитесь на прием в Поликлинику Отрадное. Благодаря современным и точным методам диагностики причина заболевания будет выявлена в кратчайшие сроки. Для вас разработают индивидуальный план лечения, благодаря которому вы скоро вернетесь к привычному образу жизни.
Источник
