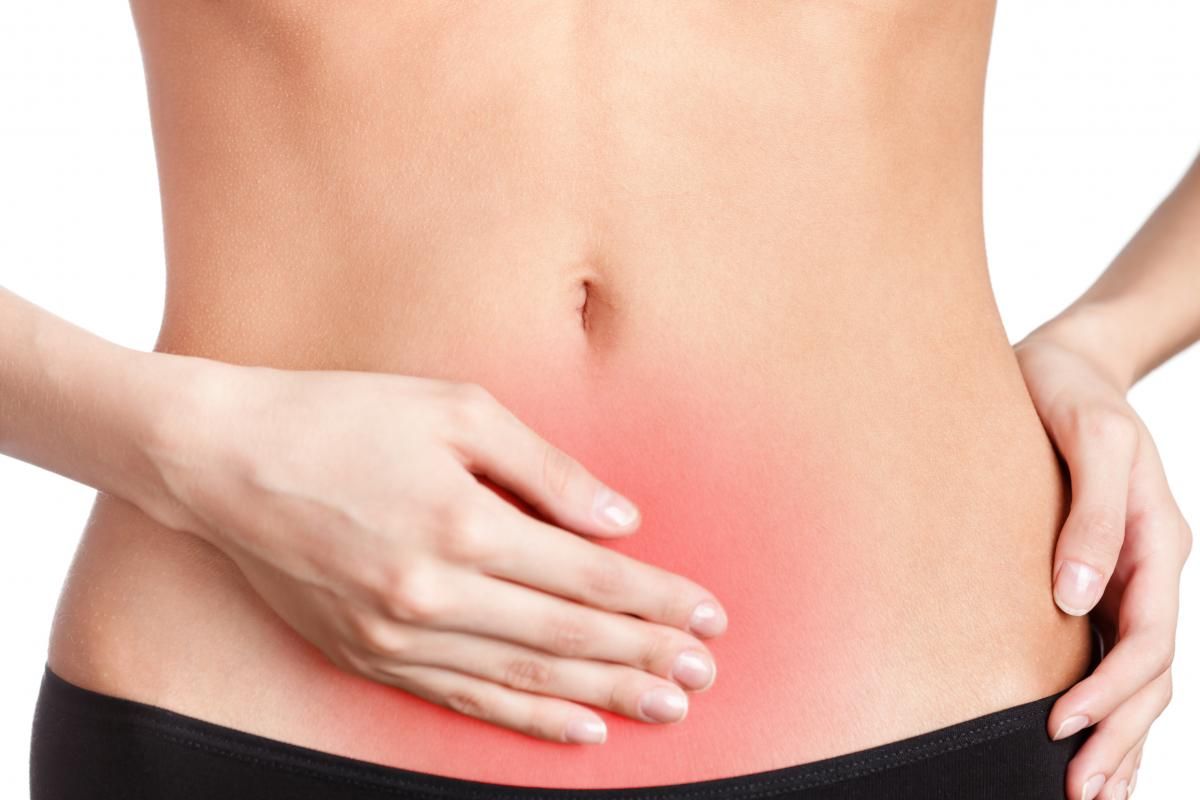
Болезненность мочевого пузыря при пальпации

Наиболее распространенная причина боли в мочевом пузыре — воспаление. Причиной инфекции мочевыводящих путей являются бактерии, чаще всего кишечная палочка. Дополнительные симптомы включают в себя: срочность позывов к мочеиспусканию, боль при мочеиспускании и поллакиурию. Результаты анализов также показывают лейкоциты и кровь в моче. При болях в мочевом пузыре необходимо принимать антибактериальные препараты, а иногда и сильные антибиотики.
Почему и как болит мочевой пузырь?
Боль в мочевом пузыре чаще всего вызывается инфекцией мочевыводящих путей, приводящей к воспалению органа. В большинстве случаев инфекция мочевыводящих путей поражает женщин, которые из-за анатомических состояний чаще заражаются патогенными микроорганизмами. Короткая уретра и близкое расположение уретрального отверстия возле влагалища предрасполагают к более легкому проникновению бактерий в мочевые пути.
Развитие заболевания происходит в результате проникновения и размножения патогенных микроорганизмов в мочевыводящих путях. Наиболее распространенный патоген, ответственный за развитие заболевания — Escherichia coli. Помимо боли, цистит характеризуется жжением при мочеиспускании, ощущением срочности и частым мочеиспусканием.
Каковы симптомы цистита?
Цистит дает ряд характерных симптомов, которые в профессиональной терминологии описываются как дизурические признаки. Помимо боли в надлобковой области, воспаление характеризуется появлением таких симптомов, как:
- боль или жжение при мочеиспускании;
- давление на мочевой пузырь;
- частое мочеиспускание (поллакиурия);
- необходимость немедленно помочиться;
- неконтролируемое мочеиспускание;
- кровь в моче (гематурия).

Частое мочеиспускание

Кровь в моче
В дополнение к боли в мочевом пузыре может диагностироваться красная или коричневая моча. Моча может быть мутной и густой. Это результат наличия крови в моче, вызванный циститом. Без лечения цистит увеличивает риск почечной инфекции. В этой ситуации наблюдается высокая температура, боль в поясничной области, тошнота и рвота,
Больной мочевой пузырь — какие анализы делать?
Чтобы узнать причину боли в мочевом пузыре, необходимы дополнительные анализы. Обычно достаточно для диагностики цистита характерной истории болезни и общего анализа мочи. Но так как цистит — не единственная причина болей в мочевом пузыре, они могут быть связаны, например, с опухолью, уролог обязательно назначает УЗИ малого таза с детальным осмотром мочевого пузыря.
 УЗИ малого таза
УЗИ малого таза
При инфекции мочевыводящих путей в моче обнаруживаются лейкоциты, плоскоклеточный эпителий и многочисленные бактерии. Кроме того, культуральный анализ дает ответ на вопрос, является ли возбудителем инфекции кишечная палочка.
Если несмотря на терапию симптомы сохраняются или у пациента возникает частый повторный цистит, необходимо выполнить другой анализ — посев мочи, то есть провести бактериологическое исследование. Это поможет обнаружить бактериальные штаммы, ответственные за развитие болезни, а также определить антибиотик, к которому чувствительны эти патогены.
Моча для культивирования должна собираться в стерильный контейнер. Перед взятием пробы необходимо тщательно вымыть область мочеиспускательного канала, а затем отпустить первую порцию мочи в туалет, чтобы в контейнер попала моча только среднего потока.
При подозрении на цистит обязательно проводятся анализы крови, показывающие признаки воспаления: высокий уровень СРБ или лейкоцитоз (увеличение лейкоцитов).
Также полезно при диагностике боли в мочевом пузыре выполнить УЗИ брюшной полости. Обследование позволит исключить наличие камней в почках, препятствий в оттоке мочи или нарушений в анатомии мочевой системы.
Как лечить воспаленный мочевой пузырь?
Лечение цистита и боли в мочевом пузыре основано на применении антибактериальных препаратов (например, фурагина) в течение нескольких дней. В случае обострения заболевания также назначается антибиотик. В большинстве случаев рекомендуются препараты, эффективные против кишечной палочки: триметоприм с сульфаметоксазолом или нитрофурантоином. Если во время диагностики цистита проводился посев мочи, выбирается антибиотик, к которому бактерии чувствительны.
 Антибактериальные препараты
Антибактериальные препараты
Терапия обычно длится несколько дней — с 3 до 7, тогда как исчезновение симптомов можно наблюдать уже на второй или третий день после начала лечения. Если симптомы сохраняются или ухудшаются, обратитесь к урологу снова. Может быть необходимо изменить используемый антибиотик или расширить диагноз.
Человек, страдающий циститом, должен пить большое количество жидкости, чтобы выводить бактерии и их токсины, являющиеся причиной заболевания. При сильной боли можно принимать обезболивающее.
Боль в мочевом пузыре — как ее предотвратить?
Чтобы предотвратить рецидив инфекции мочевыводящих путей, рекомендуется запомнить несколько правил.
- При воспаленном мочевом пузыре выпивайте не менее 1,5 литра жидкости в день. Женщинам рекомендуется выпить стакан воды непосредственно перед половым актом.
- Не удерживайте мочу в мочевом пузыре — необходимо идти в туалет, как только вам нужно помочиться. Женщины должны мочиться сразу после полового акта.
- Нужно обеспечить ежедневную гигиену интимных мест.
- Не подмывайтесь и не вытирайте область промежности спереди назад. Таким образом, бактерии могут быть перенесены из анальной области к уретре.
- Рекомендуется избегать купания в общественных бассейнах и джакузи.
Хороший способ предотвратить цистит — употребление клюквенного сока. Он обладает эффектом ингибирования (подавления) адгезии бактерий к слизистой оболочке мочевыводящих путей, вследствие чего эти микроорганизмы не задерживаясь выводятся с мочой.
ОНЛАЙН-ЗАПИСЬ в клинику ДИАНА
Вы можете записаться по бесплатному номеру телефона 8-800-707-15-60 или заполнить контактную форму. В этом случае мы свяжемся с вами сами.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
Поделиться ссылкой:
Источник
 Синдром болезненного мочевого пузыря, или интерстициальный цистит – это хроническое заболевание, при котором пациенты испытывают боль в области мочевого пузыря, в области малого таза, учащенные, сильные позывы к мочеиспусканию (ургентность), ночное мочеиспускание. Интерстициальный цистит (ИЦ) чаще возникает у женщин и приводит к значительному снижению качества жизни.
Синдром болезненного мочевого пузыря, или интерстициальный цистит – это хроническое заболевание, при котором пациенты испытывают боль в области мочевого пузыря, в области малого таза, учащенные, сильные позывы к мочеиспусканию (ургентность), ночное мочеиспускание. Интерстициальный цистит (ИЦ) чаще возникает у женщин и приводит к значительному снижению качества жизни.
Симптомы интерстициального цистита
Симптомы и проявления интерстициального циститы сильно варьируют у каждого пациента. Также симптомы могут меняться с течением заболевания, усиливаясь, к примеру, во время менструации, при сидячем положении, во время стресса или полового контакта.
Симптомы включают в себя:
боль в области малого таза или между влагалищем и анусом у женщин и между мошонкой и анусом у мужчин (область промежности);
хроническая тазовая боль;
постоянный, нестерпимый позыв к мочеиспусканию;
учащенное мочеиспускание, часто малыми порциями. Пациенты с выраженными симптомами могут мочиться до 100 раз в день;
ночное мочеиспускание;
боль и дискомфорт во время наполнения мочевого пузыря. Обычно опорожнение мочевого пузыря приносит облегчение;
боль во время полового акта.
Диагностика интерстициального цистита
Анамнез и дневник мочеиспускания. Доктор детально расспросит вас о ваших симптомах, попросит заполнить дневник мочеиспускания – это подробная запись каждого мочеиспускания, количества выпитой жидкости, а также описание симптомов, сопровождающих мочеиспускание в течение минимум 2-3 дней.
Осмотр в гинекологическом кресле. Во время осмотра доктор обследует область наружных гениталий, влагалище, шейку матки, наружное отверстие мочеиспускательного канала, через живот проводится обследование мочевого пузыря и матки. Так же осматривается прямая кишка и анальное отверстие.
Анализ мочи. Исследуется так же бактериологический посев мочи с антибиотикограммой с целью исключения мочевой инфекции.
Тест на чувствительность с раствором Калия. Суть теста заключается во введении в мочевой пузырь обычной воды и раствора Калия друг за другом. Пациента просят оценить по 5-и бальной шкале степень боли и позыва к мочеиспусканию. Если боль возникает на введение раствора Калия – это признак интерстициального цистита. У здоровых людей оба раствора реакции не вызывают.
Цистоскопия — это оптический осмотр мочевого пузыря с помощью специального инструмента цистоскопа, который вводится в мочевой пузырь через мочеиспускательный канал (уретру) под местной или общей анестезией. При введении цистоскопа через уретру может быть произведен и ее осмотр — уретроскопия. Данные инструментальные исследования являются одними из самых важных в урологии и служат для диагностики заболеваний уретры, мочевого пузыря и почек. С помощью уретроскопии можно выявить хронические воспалительные процессы уретры.
Биопсия мочевого пузыря. Проводится во время цистоскопии с анестезией. Доктор производит забор кусочка ткани мочевого пузыря или мочеиспускательного канала для гистологического исследования под микроскопом. Это позволяет исключить рак мочевого пузыря и другие причины боли в мочевом пузыре.
Лечение интерстициального цистита
На сегодняшний день не существует единой принятой схемы лечения интерстициального цистита, подходящей для каждого пациента. Чаще всего лечение комплексное. И может потребоваться время, прежде чем будет подобрана индивидуальная терапия с хорошим эффектом.
Физиотерапия
Может помочь уменьшить болевой синдром, если он вызван спазмом мышц тазового дна. Проводится на аппарате Уростим – терапия обратной биологической связи с электростимуляцией мышц тазового дна.
Медикаментозная терапия
Нестероидные противовоспалительные средства, такие как ибупрофен, помогают уменьшить болевой синдром.
Трициклические антидепрессанты, такие как амитриптилин и имипрамин, помогают расслабить мочевой пузырь и снять боль.
Антигистаминные препараты, такие как Кларитин, помогают уменьшить симптомы учащенного мочеиспускания и снять сильные позывы – ургентность.
Пентосан полисульфат (Элмирон) – это препарат, одобренный FDA для лечения интерстициального цистита. Механизм действия препарата не до конца изучен, однако он восстанавливает внутреннюю поверхность мочевого пузыря – уротелий, защищая таким образом мочевой пузырь от токсических раздрожающих веществ, содержащихся в моче. Лечение данным препаратом продолжается обычно в течение 2-4 месяцев прежде, чем наступает улучшение.
Нейростимуляция
Чрескожная нейростимуляция. Выполняется при помощи накожных электродов. Электрические импульсы усиливают кровоток в мочевом пузыре, укрепляют мышцы, что позволяет лучше контролировать свой мочевой пузырь, сдерживать позывы к мочеиспусканию. Электроды устанавливаются либо в области поясницы, либо над лоном – время и продолжительность лечения подбирается индивидуально.
Сакральная нейромодуляция. Крестцовые нервные сплетения осуществляют связь нервов мочевого пузыря с позвоночником. Стимуляция этих нервных сплетений помогает уменьшить ургентные позывы к мочеиспусканию. С этой целью специальное электронное устройство устанавливается вблизи крестцового нервного сплетения, электрические импульсы которого воздействуют на нервы. Если данный вид терапии является эффективным, то это электронное устройство имплантируется в область крестца хирургическим путем и работает в дальнейшем аналогично кардиостимуляторы.
Гидродистензия (гидробужирование) мочевого пузыря
Некоторые пациенты отмечают временный эффект от этой процедуры, суть которой заключается в растяжении мочевого пузыря при введении жидкости под давлением. Процедура выполняется под наркозом и позволяет добиться увеличения емкости мочевого пузыря. Гидродистензию можно повторять многократно при наличие положительного эффекта.
Инстилляции мочевого пузыря
Суть инстилляций заключается в введении лекарственных растворов непосредственно в мочевой пузырь – так называемое местное лечение мочевого пузыря.
Хирургическое лечение
К хирургическому лечению интерстициального цистита прибегают крайне редко. Однако оно показано тем пациентам, у которых не эффективны терапевтические методы лечения, болевой синдром приводит к резкому снижению качества жизни.
К хирургическим методам лечения относятся:
Электрокоагуляция или лазерная коагуляция язвы мочевого пузыря (при язвенной форме цистита)
Резекция. Малоинвазивная операция, суть которой в удалении язвы мочевого пузыря.
Аугментационная пластика мочевого пузыря. Замещение мочевого пузыря частью кишки. Однако результат не всегда приводит к избавлению от болей. Часто после этой операции пациенты находятся на самокатетеризации.
Источник
 При любом патологическом состоянии мочевыделительной системы прием больного начинается с визуального осмотра, сбора анамнеза, аускультации, перкуссии, а также пальпации органов.
При любом патологическом состоянии мочевыделительной системы прием больного начинается с визуального осмотра, сбора анамнеза, аускультации, перкуссии, а также пальпации органов.
Последние 2 способа выполняются с помощью рук. Для ясности понимания, перкуссия – постукивание, пальпация – прощупывание.
Такие методы известны еще с давних времен. Они не несут пациенту какого-либо вреда и совершенно безболезненны. С их помощью врач получает представление о состоянии организма и негативных изменениях в исследуемых органах.
Для чего проводится перкуссия мочевого пузыря
Мочевой пузырь – внутренняя часть тела, способствующая выведению жидкости из организма, нарушение деятельности которого ведет к развитию заболеваний. При обнаружении следующих симптомов, необходимо обязательно обратиться в медицинское учреждение для выяснения причины:
-
 боль в нижней части живота;
боль в нижней части живота; - сильные рези;
- частые позывы к опустошению пузыря;
- болезненный процесс мочеотделения, либо его нарушение;
- повышение температуры, связанное с проблемами органов мочеиспускательной сферы.
На приеме, врач проведет ряд первичных исследований. Основным показателем для проведения перкуссии является нарушение мочевыделения. В медицинской практике данное понятие подразумевает под собой обследование, заключающееся в простукивании определенных областей тела, и анализировании звука, появившегося при этом. Описываемая методика проводится при большом количестве скопившейся урины в мочевом резервуаре.
Виды проведения пальпации
Исследование может проводиться несколькими способами. Главное условие – опорожненный мочевой пузырь. В противном случае, диагноз будет неверным. Методы пальпации:
-
 внешняя – определяется общее состояние органа;
внешняя – определяется общее состояние органа; - внутренняя – помогает обнаружить опухоль, разрывы, конкременты.
У обоих полов процедура происходит по-разному:
- мужчины – ректально;
- женщины – вагинально.
Техника обследования:
- Человек ложится, либо становится на четвереньки.
- Врач одной рукой надавливает на лобковую область, палец второй руки вводит в анус (влагалище) и надавливает им на пузырь.
Норма мочевого пузыря при прощупывании
При отсутствии патологий пустой пузырь невозможно прощупать, поскольку он находится за лоном. При наполненности орган ощущается, его норма составляет 2-3 см над костью лобка. При наличии воспалительного процесса в органе, он прощупывается за пределами лона, а пациент чувствует боль при надавливании.
Техника выполнения процедуры
Метод пальпации основан на возникновении ощущений, испытываемых пациентом при надавливании на соответствующий орган. С помощью этого способа можно определить текущее состояние мочеполовых органов.
Прощупывая низ живота, можно четко определить силу напряжения брюшных мышц. В период, когда в медицине еще не было современных диагностических аппаратов (УЗИ, КТ, рентген), данный метод был довольно актуальным. Однако в современной практике пальпация все также актуальна.
Выполнение перкуссии пошагово:
- Больного укладывают на спину.
- Действие осуществляется от пупка к лону (сверху вниз). Палец (плессиметр) кладется на живот, второй рукой врач наносит по нему легкие удары при постепенном снижении на 2 см. Дно органа определяется возникновением притупления.
 Для диагностирования некоторых видов патологий используют специальную методику – «симптом Пастернацкого». Для этого человек должен сесть или стоять. Способ выявление симптома: врач проводит перкуссию в месте 12 ребра и движется к позвоночному столбу. При появлении боли у пациента можно предположить о наличии патологии мочевого пузыря.
Для диагностирования некоторых видов патологий используют специальную методику – «симптом Пастернацкого». Для этого человек должен сесть или стоять. Способ выявление симптома: врач проводит перкуссию в месте 12 ребра и движется к позвоночному столбу. При появлении боли у пациента можно предположить о наличии патологии мочевого пузыря.
Чтоб обследовать внутренние органы мочеполовой сферы, используется способ глубокой пальпации. Когда мочевой пузырь человека здоровый и опустошен, его трудно прощупать, поэтому перед процедурой его необходимо опорожнить. Как проводится пальпация:
- Больной принимает положение лежа, расслабляется.
- Доктор осторожно надавливает рукой на нижнюю часть живота, постепенно увеличивая нажим в пупочной зоне, для ощупывания контура органа.
Во время процесса больной должен рассказывать о том, что чувствует (локализация болевого синдрома, как проявляется).
Особенности проведения у женского пола
Поскольку строение малого таза у женщин особенное, диагностика осуществляется 2 раза:
- С наполненным мочевым пузырем.
- С опустошенным органом.
 Диагностика в 2 этапа необходима, чтобы не перепутать исследуемый орган с маткой, растягиваемой при вынашивании малыша, либо опухоли. Нередко практикуется метод бимануальной вагинальной пальпации. Суть заключается в следующем: одна рука находится во влагалище женщины, другая давит на лобковую зону.
Диагностика в 2 этапа необходима, чтобы не перепутать исследуемый орган с маткой, растягиваемой при вынашивании малыша, либо опухоли. Нередко практикуется метод бимануальной вагинальной пальпации. Суть заключается в следующем: одна рука находится во влагалище женщины, другая давит на лобковую зону.
Данная техника позволяет обнаружить новообразования, уплотнение органа, выяснить плотность, определиться со схемой терапии. Следует отметить, появление боли не всегда указывает на развитие патологии.
Пальпация мочевого пузыря у маленьких детей
В детском возрасте пальпация пузыря осуществляется врачом посредством обеих рук одновременно. Перед обследованием ребенок должен сходить в туалет. При острой, хронической задержке мочеотделения орган пальпируется как гибкое, флюктуирующее образование, верхушка которого порой доходит до пупка. В норме полный пузырь прощупывается у детей-грудничков.
Пальпирование почек у взрослых и детей
Почки здорового человека пальпации не поддаются, при прощупывании отсутствует дискомфорт. Осмотру подвержены только увеличенные в размере органы, а также смещенные. Процедура проводится врачом при:
-
 новообразованиях;
новообразованиях; - нефроптозе;
- поликистозе.
Однако пальпация может проводиться у худощавых людей и пациентов с тонкой брюшиной. Исследование проводится только справой стороны, так как правая почка ниже уровня левой почки.
К детям данная процедура тоже применима. Техника обследования аналогична прощупыванию у взрослого человека. При отсутствии заболевании, почки не удается прощупать. Пальпация может проводиться в стоячем положении, лежа на спине, боку.
Пальпация почек в норме
В нормальном состоянии, при отсутствии развития патологий орган не удается прощупать, процедура не доставляет боли, какого-либо дискомфорта. При патологиях органов мочеотведения почки пальпируются. Немаловажно проанализировать гибкость, гладкость почечных капсул, консистенцию, имеются ли уплотнения, болезненность. От собранных данных будет зависеть предположительный диагноз.
Симптом Пастернацкого
Большое значение при исследовании отводится определению симптома Пастернацкого. Методика необходима для оценки болезненности. Во время сеанса медицинский работник становится за спину больного. Левую руку ставит в зону 12 ребра, левее позвоночного столба. Ребром ладони правой руки осуществляет серию коротких легких ударов по левой руке. Выраженность боли характеризует тип симптома: отрицательный, положительный, слабовыраженный. Положительный эффект наблюдается при:
- мочекаменной болезни;
- воспалении почек;
- паранефрите.

Не стоит исключать и прочие причины болезненности – остеохондроз, болезни ребер, поясничных мышц, заболевания желчного пузыря, панкреатит.
Исследование органов лежа на спине
Алгоритм прощупывания в лежачем положении:
- Пациент ложится на кушетку и полностью расслабляется, глубоко дышит.
- Врач становится по правую сторону больного, левую руку располагает под телом исследуемого в поясничной зоне ближе к позвоночнику.
- Правую руку ставит на живот под ребрами перпендикулярно брюшине.
- Когда пациент выдыхает, правая рука врача плавно погружается, пытаясь достигнуть задней стенки живота, стремясь приблизиться к пальцам левой руки.

Если почка нормального размера, то обе руки доктора почти сойдутся, особенно это касается худых людей. При увеличенном размере органа его нижний край либо целую почку можно ощутить пальцами.
Процедура с левой почкой аналогична. Исследование помогает определить:
- размер увеличенного органа;
- форму;
- подвижность;
- консистенцию;
- болезненность.
Пальпирование лежа на боку
Плотным пациентам больше подходит способ прощупывания, лежа на боку. Для обследования органа слева, пациент ложится на правый бок. Техника проведения процедуры такая, как и лежа на спине. Отличие в том, что врач сидит, а пациент лежит лицом к нему, тело немного наклонено, мышцы полностью расслаблены.

Пальпация пациента стоя
Пальпация стоя применима для худых людей и детей. Техника проведения:
- Пациент становится лицом к доктору и расслабляет мышцы живота.
- Врач садится на стул, левую руку ставит на поясницу больного, пальцы правой руки в месте органа.
- При глубоком выдохе пациента, пальцы доктора продавливают стенку живота в направлении задней стенки, формируя складку.
- Затем пациент глубоко вдыхает, почка опускается, становясь доступной для прощупывания.

Метод исследования помогает проанализировать:
- состояние почек и капсулы;
- выраженность болезненности;
- локализацию – смещение, опущение.
И в заключении
Физиологические способы обследования пациента дают возможность обнаружить разнообразные заболевания органов мочевыделительной системы. Благодаря методикам можно определить важные составляющие, указывающие на наличие заболевания.
Помимо визуального осмотра, перкуссии и пальпации врач назначает пациенту клинический анализ мочи и по необходимости другие методы обследования. На основании полученных результатов выносится окончательный диагноз.
Источник
