Боль в животе при инфекции мочевого пузыря
Наиболее распространенная причина боли в мочевом пузыре — воспаление. Причиной инфекции мочевыводящих путей являются бактерии, чаще всего кишечная палочка. Дополнительные симптомы включают в себя: срочность позывов к мочеиспусканию, боль при мочеиспускании и поллакиурию. Результаты анализов также показывают лейкоциты и кровь в моче. При болях в мочевом пузыре необходимо принимать антибактериальные препараты, а иногда и сильные антибиотики.
Почему и как болит мочевой пузырь?
Боль в мочевом пузыре чаще всего вызывается инфекцией мочевыводящих путей, приводящей к воспалению органа. В большинстве случаев инфекция мочевыводящих путей поражает женщин, которые из-за анатомических состояний чаще заражаются патогенными микроорганизмами. Короткая уретра и близкое расположение уретрального отверстия возле влагалища предрасполагают к более легкому проникновению бактерий в мочевые пути.
Развитие заболевания происходит в результате проникновения и размножения патогенных микроорганизмов в мочевыводящих путях. Наиболее распространенный патоген, ответственный за развитие заболевания — Escherichia coli. Помимо боли, цистит характеризуется жжением при мочеиспускании, ощущением срочности и частым мочеиспусканием.
Каковы симптомы цистита?
Цистит дает ряд характерных симптомов, которые в профессиональной терминологии описываются как дизурические признаки. Помимо боли в надлобковой области, воспаление характеризуется появлением таких симптомов, как:
- боль или жжение при мочеиспускании;
- давление на мочевой пузырь;
- частое мочеиспускание (поллакиурия);
- необходимость немедленно помочиться;
- неконтролируемое мочеиспускание;
- кровь в моче (гематурия).

Частое мочеиспускание

Кровь в моче
В дополнение к боли в мочевом пузыре может диагностироваться красная или коричневая моча. Моча может быть мутной и густой. Это результат наличия крови в моче, вызванный циститом. Без лечения цистит увеличивает риск почечной инфекции. В этой ситуации наблюдается высокая температура, боль в поясничной области, тошнота и рвота,
Больной мочевой пузырь — какие анализы делать?
Чтобы узнать причину боли в мочевом пузыре, необходимы дополнительные анализы. Обычно достаточно для диагностики цистита характерной истории болезни и общего анализа мочи. Но так как цистит — не единственная причина болей в мочевом пузыре, они могут быть связаны, например, с опухолью, уролог обязательно назначает УЗИ малого таза с детальным осмотром мочевого пузыря.
 УЗИ малого таза
УЗИ малого таза
При инфекции мочевыводящих путей в моче обнаруживаются лейкоциты, плоскоклеточный эпителий и многочисленные бактерии. Кроме того, культуральный анализ дает ответ на вопрос, является ли возбудителем инфекции кишечная палочка.
Если несмотря на терапию симптомы сохраняются или у пациента возникает частый повторный цистит, необходимо выполнить другой анализ — посев мочи, то есть провести бактериологическое исследование. Это поможет обнаружить бактериальные штаммы, ответственные за развитие болезни, а также определить антибиотик, к которому чувствительны эти патогены.
Моча для культивирования должна собираться в стерильный контейнер. Перед взятием пробы необходимо тщательно вымыть область мочеиспускательного канала, а затем отпустить первую порцию мочи в туалет, чтобы в контейнер попала моча только среднего потока.
При подозрении на цистит обязательно проводятся анализы крови, показывающие признаки воспаления: высокий уровень СРБ или лейкоцитоз (увеличение лейкоцитов).
Также полезно при диагностике боли в мочевом пузыре выполнить УЗИ брюшной полости. Обследование позволит исключить наличие камней в почках, препятствий в оттоке мочи или нарушений в анатомии мочевой системы.
Как лечить воспаленный мочевой пузырь?
Лечение цистита и боли в мочевом пузыре основано на применении антибактериальных препаратов (например, фурагина) в течение нескольких дней. В случае обострения заболевания также назначается антибиотик. В большинстве случаев рекомендуются препараты, эффективные против кишечной палочки: триметоприм с сульфаметоксазолом или нитрофурантоином. Если во время диагностики цистита проводился посев мочи, выбирается антибиотик, к которому бактерии чувствительны.
 Антибактериальные препараты
Антибактериальные препараты
Терапия обычно длится несколько дней — с 3 до 7, тогда как исчезновение симптомов можно наблюдать уже на второй или третий день после начала лечения. Если симптомы сохраняются или ухудшаются, обратитесь к урологу снова. Может быть необходимо изменить используемый антибиотик или расширить диагноз.
Человек, страдающий циститом, должен пить большое количество жидкости, чтобы выводить бактерии и их токсины, являющиеся причиной заболевания. При сильной боли можно принимать обезболивающее.
Боль в мочевом пузыре — как ее предотвратить?
Чтобы предотвратить рецидив инфекции мочевыводящих путей, рекомендуется запомнить несколько правил.
- При воспаленном мочевом пузыре выпивайте не менее 1,5 литра жидкости в день. Женщинам рекомендуется выпить стакан воды непосредственно перед половым актом.
- Не удерживайте мочу в мочевом пузыре — необходимо идти в туалет, как только вам нужно помочиться. Женщины должны мочиться сразу после полового акта.
- Нужно обеспечить ежедневную гигиену интимных мест.
- Не подмывайтесь и не вытирайте область промежности спереди назад. Таким образом, бактерии могут быть перенесены из анальной области к уретре.
- Рекомендуется избегать купания в общественных бассейнах и джакузи.
Хороший способ предотвратить цистит — употребление клюквенного сока. Он обладает эффектом ингибирования (подавления) адгезии бактерий к слизистой оболочке мочевыводящих путей, вследствие чего эти микроорганизмы не задерживаясь выводятся с мочой.
ОНЛАЙН-ЗАПИСЬ в клинику ДИАНА
Вы можете записаться по бесплатному номеру телефона 8-800-707-15-60 или заполнить контактную форму. В этом случае мы свяжемся с вами сами.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
Поделиться ссылкой:
Источник
Боль внизу живота различной типологии и интенсивности сигнализирует об негативных изменениях в органах, расположенных в малом тазу. Симптом могут вызвать кишечные колики, венерические болезни, патологии мочеполовой системы. Если она сопровождается нарушениями опорожнения мочевого пузыря – это свидетельствует о его воспалении, или цистите. Так, при цистите болит низ живота, и это является только одним из симптомов данного заболевания.
Какая боль бывает при цистите
 Сильная, кинжальная боль внизу живота, которая усиливается при окончании процесса опорожнения, характерна для острой формы цистита.
Сильная, кинжальная боль внизу живота, которая усиливается при окончании процесса опорожнения, характерна для острой формы цистита.
Ее объясняет растяжение воспаленных стенок пузыря при наполнении резервуара мочой и сокращение их при выделении ее.
Дополняют чувство боли:
- частые позывы к мочеиспусканию;
- неполное опорожнение пузыря;
- жжение и зуд;
- повышение температуры;
- раздражительность;
- кровь в моче.
При отсутствии лечения или прерывании его на стадии мнимого улучшения цистит переходит в хроническую форму. При ней сильно болеть низ живота не будет, но появится постоянное чувство тяжести из-за отсутствия полного опорожнения. Симптомы частых позывов будут периодически возвращаться.
Если при вышеописанных жалобах ноет спина, поясница — это свидетельствует о подключении к процессу воспаления почек.
Пиелонефрит, гломерулонефрит, мочекаменная болезнь могут стать причиною цистита. И наоборот, пораженный мочевой пузырь способен инфицировать почки.
Как определить причину
Какие симптомы воспаленного мочевого пузыря считаются основными? При цистите болит низ живота, учащается мочеиспускание, выделение урины происходит маленькими порциями, человек ощущает зуд и жжение во время этого процесса.
Если появились указанные признаки, важно точно установить причину, их вызвавшую. Потому что проявления цистита часто схожи с другими заболеваниями мочеполовой сферы.
Правильно проведенная диагностика сыграет основную роль в выборе способа лечения. Взрослые способны сформулировать свои жалобы, что позволяет доктору сделать предварительное заключение о возможном заболевании.
Ребёнок младшего возраста не может сообщить, что его беспокоит. Он становится капризным, отказывается от еды, показывает на живот.
Маленькому пациенту нужно подвергнуться ряду различных лабораторных и инструментальных исследований для установления точной причины болей:
- общий анализ мочи;
-
 клинический и биохимический анализ крови;
клинический и биохимический анализ крови; - цистоскопию для визуального осмотра пораженных стенок органа;
- посев мочи для определения природы возбудителя;
- урофлоуметрию;
- УЗИ для определения параметров мочевого пузыря.
Женщина должна пройти осмотр гинеколога, мужчина — уролога. Это необходимо сделать с целью исключения патологий половых органов и венерических болезней.
Растущий мальчик часто подвержен сужению крайней плоти. Это приводит к нарушению оттока мочи и провоцирует цистит. Установить данную причину воспаления способен осмотр уролога.
Беременность способна изменить гормональный фон, снизить иммунные реакции, сдавливать мочевой пузырь. Эти процессы провоцируют появление цистита.
Программа лечения
Начинают лечить цистит с устранения причины, его спровоцировавшей. Каждому виду болезни (бактериальному, гормональному, вызванному вирусом, паразитами, грибами) соответствует свой медикаментозный препарат.
Какие группы лекарств используются:
- Антибиотики. При бактериальной природе воспаления.
- Кортикостероиды. Для стабилизации фона при гормональном цистите.
-
 Иммуностимуляторы. При вирусном поражении.
Иммуностимуляторы. При вирусном поражении. - Противопаразитарные препараты. При глистной инвазии.
- Противогрибковые средства. Подавляют грибковую флору.
- Спазмолитические средства. Способны обезболить.
- Уросептики. Для прекращения воспаления.
- Медикаментозные фито препараты. Для восстановления и укрепления стенок пузыря и мочевых путей.
Одна таблетка или целый курс приема лекарств не способны избавить от цистита, нужна комплексная терапия, включающая в себя физиопроцедуры, лечебную физкультуру, фитолечение.
Важным средством терапии является бессолевая щадящая диета. Она положительно влияет на желудок и предотвращает раздражения слизистых оболочек мочевыделительной системы.
Также необходимо обильное питье для вымывания бактерий.
Народные болеутоляющие средства и методы
Кратковременно и быстро снять боль дома, до обращения к врачу, поможет поза «Эмбриона». Она позволяет расслабить брюшные мышцы и создать условия, при которых мочевой пузырь не требует полного расширения стенок во время наполнения. Сгруппировавшись, лежа на боку, прижав колени к животу, можно значительно облегчить состояние.
Сухое тепло хорошо помогает снять боли (тканевый мешочек с прокаленным речным песком или солью). Можно приложить пластиковую бутылку с водой или резиновую грелку на низ живота, предварительно обернув полотенцем. Но температура воды не должна быть очень горячей. Такое лечение станет способствовать размножению микробов.

Нельзя пользоваться этим методом беременным, женщинам в период менструации и больным с признаками восходящей инфекции, сопровождаемой повышением температуры тела.
Эффективными народными методами являются отвары из трав, которые стимулируют кровообращение и обладают противовоспалительными, мочегонными действиями.
К ним относятся:
- медвежьи ушки;
- кукурузные рыльца;
- почечный чай;
- полевой хвощ;
- листья брусники;
- почки березы.
 Для быстрейшего восстановления важен полноценный спокойный сон. Это невозможно при постоянных позывах в туалет. Поэтому в состав лекарственных трав входят успокоительные компоненты.
Для быстрейшего восстановления важен полноценный спокойный сон. Это невозможно при постоянных позывах в туалет. Поэтому в состав лекарственных трав входят успокоительные компоненты.
В период ремиссии (улучшения) необходимо не пить много жидкости за пару часов до сна. Справа или слева от себя можно положить теплую грелку, это поможет расслабиться.
Что делать, чтобы боль не вернулась
Чтобы защитить себя от боли в животе при цистите, нужно однажды возникшее воспаление не перевести в хроническую стадию. Для этого необходимо полностью пройти курс лечения до момента выздоровления.
В дальнейшем соблюдать следующие рекомендации:
- избегать переохлаждения;
- следить за чистотой тела и нижнего белья;
- женщинам во время месячных стоит тщательно соблюдать гигиену;
- не терпеть, а опорожнять мочевой пузырь при возникшем желании;
- остерегаться частой смены полового партнера и незащищенного секса.
При первых признаках важно своевременно обратиться к врачу. Пролечить сопутствующие заболевания мочеполовой сферы.
Во время прохождения манипуляций, связанных с катетеризацией мочевого пузыря, установкой урологического стента, нужно соблюдать должный режим стерильности. Его выполнение зависит не только от медицинского персонала, но и от пациентов.
Источник

Инфекционно-воспалительные заболевания мочеполовой системы наиболее распространены из всех инфекционных патологий бактериального происхождения. Чаще выявляются у женщин – 50% пациенток переболело ими минимум 1 раз в течение жизни. Среди мужчин до 35 лет – 15%, после 50 лет эти патологии развиваются намного чаще, в основном за счет заболеваний простаты. Также встречаются и у детей – у 2% мальчиков и 8% девочек.
Лечением мочеполовых инфекций занимаются гинекологи, урологи, нефрологи и врачи общей практики. При наличии тревожных симптомов важно не откладывать визит к доктору, так как дальнейшее прогрессирование заболевания может привести к осложнениям.
Органы мочеполовой системы
Мочеполовой системой называют совокупность органов мочевыделительной и половой систем. Также существуют органы, которые выполняют сразу обе функции: и мочевыделительную, и половую. К ним относится, например, уретра у мужчин.
Органы мочевыделительной системы:
- Почки – парный орган, находящийся в поясничной области и осуществляющий выведение из крови вредных и ненужных веществ, участвующий в процессе образования эритроцитов и поддержании артериального давления.
- Мочеточники – доставляют мочу (избыток жидкости, выводимый из организма почками вместе с вредными веществами) в мочевой пузырь.
- Мочевой пузырь – служит накопителем мочи.
- Мочеиспускательный канал (уретра) – выводит урину из мочевого пузыря.
Органы мочевыделительной системы у мужчин и женщин одинаковы (разве что мочеиспускательный канал имеет неодинаковое строение), а органы репродуктивной системы – разные. К органам половой системы у мужчин относятся:
- Яички и их придатки.
- Семявыводящие и семявыбрасывающие протоки.
- Семенные пузырьки.
- Уретра.
- Предстательная железа (простата).
Половая система женщин состоит из следующих органов:
- Яичников и их придатков.
- Матки, шейки матки и маточных труб.
- Влагалища.
К наружным органам репродуктивной системы у мужчин относятся мошонка и половой член, у женщин – большие и малые половые губы, клитор.
Инфекция мочевыводящих путей: специфика развития у женщин и мужчин
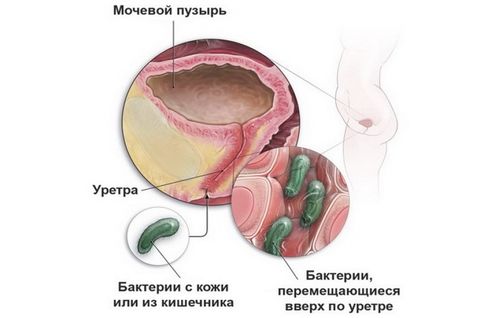
Из-за отличий в анатомическом строении заболевания мочевыводящих путей у женщин и мужчин возникают по-разному.
Инфекции у женщин обусловлены строением мочеиспускательного канала: он более широкий и короткий, чем у мужчин. Поэтому инфекции легче проникнуть не только в уретру, но и в мочевой пузырь. Уретрит (воспаление мочеиспускательного канала) и цистит (воспаление мочевого пузыря) возникают у женщин чаще, чем у мужчин. Этому также способствует тесное соседство заднего прохода, влагалища и уретры. Инфекции могут быть занесены в мочеиспускательный канал как из заднего прохода (при недостаточной или неправильной гигиене), так и из влагалища, во время полового акта.
У мужчин уретра выполняет и половую функцию (по ней проходит семенная жидкость при эякуляции), поэтому она более длинная и узкая, чем у женщин. В мочевой канал открываются, помимо мочевого пузыря, и протоки яичек. Уретра проходит через предстательную железу – орган, участвующий в выработке полового секрета, семенной жидкости. Инфекции у мужчин возникают при заражении во время полового акта, а также при патологическом увеличении предстательной железы, когда верхняя часть уретры сдавливается, возникает застой мочи и, как следствие, воспалительный процесс.
Общие признаки мочеполовых инфекций
Несмотря на то, что каждое заболевание имеет свой «набор» симптомов, выделяют симптомы, характерные для многих мочеполовых инфекций:
- Сильные и частые позывы к мочеиспусканию.
- Изменение цвета и запаха урины, ее помутнение, появление в ней осадка.
- Боли в области поясницы и внизу живота.
- Недоопорожненность мочевого пузыря (урина выделяется небольшими количествами).
- Дискомфорт при мочеиспускании: боли, жжение.
Справка! Вышеперечисленные симптомы могут сопровождаться повышением температуры тела, рвотой, тошнотой.
Классификация мочеполовых инфекций
Инфекции мочевыводящих путей (ИМП) классифицируют по следующим критериям:
- Локализации.
- Характеру течения.
По локализации различают инфекции:
- Верхних отделов мочевыводящих путей (почек и мочеточников).
- Нижних отделов МВП (мочевого пузыря, уретры).
Справка! Чаще всего патологические процессы возникают в нижних отделах мочевыводящих путей.
По характеру течения заболевания бывают:
- Неосложненными (без нарушений оттока мочи, структурных изменений мочевыводящих путей, сопутствующих заболеваний).
- Осложненными.
Осложненными считаются любые инфекции мочевыводящих путей у мужчин. У женщин осложненными являются ИМП:
- Возбудителем которых стал атипичный микроорганизм.
- С функциональным или анатомическим нарушением, из-за чего возникает препятствие для оттока мочи или снижается местный или системный иммунитет.
Также выделяют специфические и неспецифические инфекции. Специфические мочеполовые инфекции передаются половым путем и вызываются гонококком, уреаплазмой, трихомонадами, вирусом герпеса, хламидиями, микоплазмами и т.д. Неспецифические возникают из-за повышенной активности условно-патогенных (то есть провоцирующими развитие патологических процессов лишь при определенных условиях) микроорганизмов: стафилококков, кишечных палочек, стрептококков и т.д.
Распространенные возбудители мочеполовых инфекций
Возбудителями мочеполовых инфекций могут быть бактерии, вирусы, грибки, простейшие.
Возбудители неспецифических инфекций
Неосложненные инфекции чаще всего (в 95% случаев) вызываются следующими микроорганизмами:
- E.coli (кишечная палочка) – до 90% случаев.
- Staphylococcus saprophyticus (стафилококк сапрофитный) – до 5% случаев.
- Proteus mirabilis (протей мирабилис).
- Klebsiella spp. (клебсиелла).
Справка! Обычно неосложненные инфекции провоцирует один вид бактерий.
Осложненные инфекции могут провоцировать сразу несколько видов микробов. Чаще всего это бактерии Klebsiella spp., Pseudomonas spp (синегнойная палочка), Proteus spp., иногда грибки (чаще всего C.albicans).
Наиболее распространенные специфические инфекции и их возбудители
Наиболее распространенными специфическими инфекциями являются гонорея, хламидиоз, трихомоноз. Их возбудители способны также вызывать следующие мочеполовые патологии: эпидидимит, уретрит, простатит, аднексит, везикулит, вагинит, сальпингит, цистит.
Гонорея
Возбудителем гонореи является гонококк Нейссера (по фамилии ученого, открывшего эту бактерию в 1879 году). Воспалительный процесс обычно развивается в мочеполовых органах:
- Слизистой оболочке уретры у мужчин.
- Слизистой оболочке уретры, цервикальном канале, железе преддверия влагалища у женщин.
Также гонококк Нейссера может поражать прямую кишку (у женщин из-за соседства анального отверстия и влагалища, у мужчин – если они являются пассивными гомосексуалистами), глаза, слизистую оболочку ротовой полости, миндалины, глотки. Такие патологические процессы возникают при вторичном занесении инфекции (заноса руками из половых органов).
В среднем инкубационный период гонореи длится 3—5 дней, в некоторых случаях 10 дней. Также встречается скрытое течение заболевания, когда оно не проявляется симптомами, на протяжении от 1 дня до месяца.
Симптомы гонореи:
- Болезненные мочеиспускания.
- Гнойные выделения из мочеиспускательного канала.
- Сильные боли при мочеиспускании.
- Частые мочеиспускания.
При подостром течении заболевания признаки те же, но выражены менее ярко.
Хламидиоз
Вызывается хламидиями (Chlamydia trachomatis). Заболевание часто протекает бессимптомно или со слабо выраженными признаками, к которым относятся:
- Дискомфорт при мочеиспускании.
- Зуд в промежности.
- Патологические выделения из половых органов.
- Боли в пояснице или внизу живота.
Справка! Хламидиоз наблюдается в 20% случаев всех инфекций, передающихся половым путем.
Трихомоноз
Возбудителем инфекции являются простейшие Trichomonas vaginalis. У женщин патологический процесс обычно возникает в нижних половых путях, у мужчин – в уретре. В 70% случаев трихомоноз протекает бессимптомно. К его признакам относятся:
- Зуд в области наружных половых органов.
- Жжение во время мочеиспускания.
- Боли во время или после полового акта.
- Отеки паховой области.
- Учащенные мочеиспускания.
У женщин заболевание также проявляется вагинальными выделениями (пенистыми, с неприятным запахом, имеющими белую, желтоватую, сероватую, зеленоватую окраску или кровянистыми). У мужчин наблюдаются выделения из уретры.
Справка! Инкубационный период заболевания – от 3 до 28 дней.
Наиболее распространенные инфекции мочеполовой системы
Заболевания мочеполовой системы могут возникать у пациентов любых возрастных категорий, однако существует группа риска, в которую входят:
- Женщины (особенно в период менопаузы и пациентки, пользующиеся для контрацепции вагинальными колпачками).
- Пациенты с аномалиями развития органов мочевыделительной системы.
- Пациенты с заболеваниями, затрудняющими отток мочи (камнями в почках, аденомой простаты и т.д.).
- Пациенты с иммунодефицитными состояниями и патологиями, снижающими иммунитет (например, сахарным диабетом).
Справка! Также в группе риска находятся люди с мочевым катетером.
Уретрит
Уретрит – это воспаление мочеиспускательного канала. Оно может быть как специфическим, так и неспецифическим.
Симптомы заболевания:
- Жжение при мочеиспускании.
- Выделения из уретры (чаще у мужчин, чем у женщин).
- Учащенные мочеиспускания.
Если уретрит не лечить, он может привести к стриктуре (сужению) мочеиспускательного канала и распространению инфекции на почки или мочевой пузырь.
Цистит
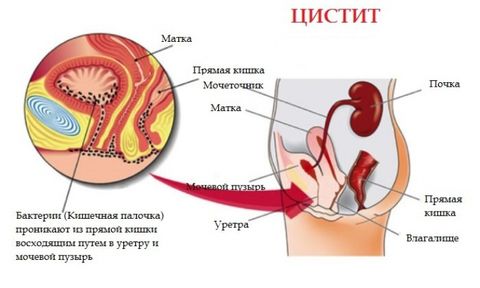
Цистит – это воспаление мочевого пузыря. Также может быть специфическим и неспецифическим. Различают первичный и вторичный (возникающий на фоне патологий простаты, мочевого пузыря) цистит. Наиболее распространенным возбудителем инфекции является кишечная палочка.
К симптомам цистита относят:
- Учащенные мочеиспускания.
- Дискомфорт в конце мочеиспускания (боли, рези, жжение).
- Чувство недоопорожненности мочевого пузыря.
- Боли в области прямой кишки у мужчин и внизу живота у женщин.
- Потемнение, помутнение мочи.
- Примеси крови в урине.
При отсутствии лечения заболевание может перетечь в хроническую форму.
Пиелонефрит
Пиелонефрит является одним из самых распространенных заболеваний почек. Это неспецифический воспалительный инфекционный процесс. Основными его возбудителями являются кишечная палочка, протей и стафилококк. В большинстве случаев пиелонефрит вызывается не одной, а сразу несколькими бактериями.
Патология может быть первичной или вторичной (возникает на фоне мочекаменной болезни, гинекологических заболеваний, опухолей органов малого таза, сахарного диабета, аденомы простаты). Наиболее часто пиелонефрит развивается у молодых женщин, мужчин старше 55 лет и детей до 7 лет. Может носить острый или хронический характер.
Симптомами пиелонефрита являются:
- Учащенные мочеиспускания.
- Повышение температуры тела.
- Тупые боли в области поясницы.
- Потливость.
- Жажда.
Хронический пиелонефрит выражен менее ярко, его легко спутать с обычной простудой. Главными симптомами являются головные боли, повышение температуры тела, мышечная слабость. Эпизодически могут наблюдаться учащенные мочеиспускания, сухость во рту, ноющие боли в пояснице, отеки, побледнение кожных покровов, изменение цвета мочи.
Вагинит
Вагинит (кольпит) – воспаление влагалища. Может быть как неспецифическим, так и специфическим, острым или хроническим.
Симптомами вагинита являются:
- Зуд и жжение в области половых органов, обычно усиливающиеся во время полового акта или мочеиспускания.
- Вагинальные выделения с неприятным запахом, имеют беловатую или зеленоватую окраску.
Вагинит может иметь и неинфекционное происхождение: возникать из-за микротравм влагалища, гормональных изменений, аллергии, эндокринных нарушений, снижения местного иммунитета.
Аднексит
Аднекситом называют воспалительный процесс в маточных трубах и яичниках. Он может быть односторонним или двустронним, специфическим и неспецифическим. Обычно возникает на фоне снижения иммунитета вследствие стрессов, общих инфекционных заболеваний или гормональных сбоев. Симптомы аднексита:
- Боли внизу живота (с одной или двух сторон, в зависимости от локализации патологического процесса).
- Признаки интоксикации организма: слабость, учащенное сердцебиение, озноб, головные и мышечные боли.
- Повышение температуры тела.
- Нарушения мочеиспускания.
При хроническом аднексите симптомы проявляются лишь в стадии обострения, во время ремиссии их не наблюдается.
Сальпингит
Сальпингит – это воспаление фаллопиевых (маточных) труб. Как самостоятельное заболевание наблюдается лишь в 30% случаев. В остальных случаях сопровождается воспалением яичников (то есть перетекает в аднексит). Бывает одно- и двусторонним. Чаще всего развивается у женщин репродуктивного возраста, однако возникает и в период менопаузы.
К симптомам сальпингита относятся:
- Повышение температуры тела, лихорадочные состояния.
- Учащенные и болезненные мочеиспускания.
- Боли разной степени выраженности внизу живота.
- Вагинальные выделения: зловонные, гнойные или серозно-гнойные.
- Нарушения менструального цикла.
- Тошнота.
- Бесплодие.
- Головные боли и головокружения.
При хроническом сальпингите нередко наблюдаются лишь боли внизу живота в течение длительного времени.
Простатит
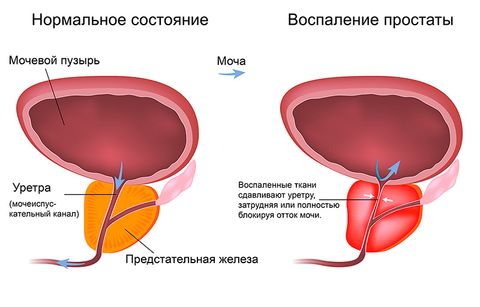
Простатит – воспаление предстательной железы. Бывает специфическим и неспецифическим. Вызывается вирусами, бактериями, грибками. Может иметь острое и хроническое течение. Общими симптомами (характерными для обеих форм) простатита являются:
- Нарушения мочеиспускания: боли, задержки, слабый напор струи, учащенные позывы.
- Половая дисфункция.
- Выделения из уретры.
- Уменьшение количества или снижение качества спермы.
- Боли в области живота, мошонки, промежности.
Справка! Встречаются неинфекционные разновидности простатита, они возникают из-за застойных явлений в области малого таза.
Везикулит
Везикулит – это воспаление семенных пузырьков у мужчин. Может быть специфическим и неспецифическим. Часто является осложнением других мочеполовых инфекций: простатита, уретрита, эпидидимита. Симптомами везикулита являются:
- Боли внизу живота, усиливающиеся при мочеиспускании и эякуляции.
- Примеси крови в эякуляте.
- Признаки интоксикации организма: головные и мышечные боли, слабость.
- Общее ухудшение самочувствия.
- Неконтролируемые эякуляции.
Если заболевание перешло в хроническую форму, то симптомы меняются. Наблюдаются нарушения мочеиспускания, боли в области крестца.
Эпидидимит
Эпидидимит – воспаление яичка. Бывает односторонним и двусторонним, специфическим и неспецифическим. Возбудителями заболевания преимущественно являются бактерии. Может развиваться вследствие воспалительных процессов в других органах мочеполовой системы.
Симптомы эпидидимита:
- Боли в области мошонки, с одной или обеих сторон.
- Повышение температуры тела.
- Отеки мошонки, уплотнения.
- Боли при мочеиспускании, примеси крови в урине.
При хроническом эпидидимите температура не повышается, а боли умеренные или незначительные.
Диагностика
При любом заболевании органов мочеполовой системы сначала проводится сбор анамнеза и осмотр пациента. Затем, в зависимости от клинической картины, назначаются диагностические исследования, среди которых могут быть:
- Анализы мочи: общий, по Нечипоренко.
- Общий анализ крови.
- Посев мочи на флору (для определения чувствительности возбудителей инфекции к антибиотикам).
- Креатинин и мочевина в сыворотке крови.
- Скорость оседания эритроцитов.
- УЗИ почек и мочевого пузыря.
- Внутривенная урография.
- Компьютерная томография органов малого таза.
Справка! Дополнительно может быть назначена цистоскопия – эндоскопическое исследование, в ходе которого осуществляется осмотр внутренней поверхности мочевого пузыря.
Лечение
Инфекционные заболевания органов мочеполовой системы лечат антибиотиками. Они могут вводиться перорально, внутримышечно, внутривенно. Разновидности антибактериальных препаратов, длительность курса и метод введения выбираются врачом в зависимости от особенностей течения патологии и состояния организма пациента.
Если у вас наблюдаются признаки инфекции мочевыводящих путей или других органов малого таза, запишитесь на прием в Поликлинику Отрадное. Благодаря современным и точным методам диагностики причина заболевания будет выявлена в кратчайшие сроки.
