Боль в мочевом пузыре бактериурия

Бактериурия – это лабораторный симптом, характеризующий присутствием бактерий в моче. Чаще всего это свидетельствует об инфекции мочевыводящих путей (почек, мочевого пузыря), однако может являться безобидной лабораторной находкой. Клинические проявления могут быть разнообразными – от абсолютно бессимптомного течения до ярко выраженных признаков (повышения температуры тела, боли в пояснице, расстройства мочеиспускания). Наличие бактериальной флоры в моче исследуется несколькими способами – физико-химическими, бактериологическими и т.д. Коррекция бактериурии осуществляется назначением антибактериальных препаратов.
Классификация
В зависимости от количества бактерий некоторые специалисты условно выделяют незначительную и выраженную бактериурию. В клинической практике используется только одна классификация, позволяющая определить тактику лечения пациента:
- Бессимптомная бактериурия. Характеризуется обнаружением в моче бактерий при отсутствии у пациента каких-либо жалоб и других лабораторных признаков инфекций мочевыводящей системы (лейкоцитурии и пр.).
- Симптоматическая бактериурия. Сочетание клинических симптомов и выявления бактерий в образце мочи.
Причины бактериурии
Нарушение подготовки к анализу
Довольно распространенная причина бактериурии. Неправильная подготовка к сдаче анализа мочи, особенно невыполнение или нетщательный туалет наружных половых органов может привести к ложноположительным результатам. Также неправильной считается сдача анализа мочи в период менструации. Кровь, являясь питательной средой для бактерий, создает благоприятную среду для их размножения.
При использовании нестерильной посуды для сбора мочи возможна контаминация пробы посторонней флорой. Для сдачи мочи в бактериологическую лабораторию на посев рекомендуется применять специальные пробирки с консервантами (борной кислотой, формиатом и боратом натрия), стабилизирующими бактериальный состав мочи.
Бессимптомная бактериурия
Обнаружение в моче бактериальной флоры без клинико-лабораторных признаков инфекционно-воспалительных заболеваний МВП встречается у 1-5% здоровых женщин пременопаузального возраста, у 2-10% беременных, у 4-20% здоровых пожилых мужчин и женщин. У молодых здоровых мужчин бессимптомная бактериурия практически никогда не наблюдается.
Такие возрастно-половые особенности бактериурии связаны с анатомо-физиологическими особенностями женской урогенитальной системы, изменениями гормонального фона в период беременности и наступления менопаузы, а также с возрастными изменениями местного иммунитета. Бессимптомная бактериурия является доброкачественным состоянием и не требует никакого вмешательства, за исключением некоторых пациентов, входящих в группу высокого риска по развитию инфекции МВП.

Бактериурия
Инфекции мочевых путей
Наиболее частая причина бактериурии – острые, хронические и рецидивирующие формы инфекций МВП. Возбудителями данных патологий выступают преимущественно грамотрицательные энтеробактерии – кишечная палочка, клебсиелла, протеи. Очень редко инфекции мочеполовой системы вызываются грамположительной флорой – стафилококками, энтерококками. Инфицирование происходит несколькими путями. Самым распространенным признан восходящий путь – через мочеиспускательный канал в мочевой пузырь и/или почки.
Реже возможен гематогенный или лимфогенный путь. Данный вариант возникает при наличии в организме дополнительного очага инфекции – пневмония, инфекции ротовой полости, ЛОР-органов. Степень бактериурии может быть различной, она не коррелирует с тяжестью заболевания и исчезает практически с первых дней лечения при правильно подобранных антибактериальных препаратах.
- Пиелонефрит. Это инфекционное воспаление чашечно-лоханочной системы почек с вовлечением интерстициальной ткани. Развивается преимущественно у молодых женщин (в 5-6 раз чаще, чем у мужчин).
- Цистит. Воспаление слизистой оболочки мочевого пузыря. Однократный эпизод цистита возникает у половины женщин во всем мире.
- Неспецифический уретрит. Воспаление мочеиспускательного канала, напротив, более характерно для мужчин вследствие более длинной и узкой уретры.
Инфекции половых органов
Бактериурия при инфекциях мужских и женских половых органов встречаются очень редко. Они вызываются неспецифической условно-патогенной грамотрицательной и грамположительной флорой (кишечной палочкой, энтерококками, анаэробными бактериями) и часто протекают совместно с циститом, уретритом. Выраженность бактериурии никак не связана с интенсивностью воспалительного процесса.
- Инфекции мужской половой сферы. К ним относятся бактериальный простатит (занимает около 10% от всех случаев воспаления предстательной железы), и крайне редко, орхит и эпидидимит (воспаления яичка и его придатка), баланопостит (воспаление головки и крайней плоти полового члена).
- Инфекции женской половой сферы. Данные инфекции включают воспаления влагалища и/или вульвы (вагинит, вульвовагинит), шейки матки (цервицит).
Стоит отметить, что в случае инфекционных заболеваний половых органов, вызванных бактериями, провоцирующими венерические болезни, такие как хламидиоз, микоплазмоз, гонорея, бактериурия не развивается. Данные инфекции диагностируются другими специальными методами исследования.
Факторы риска бактериурии
К данной группе относятся заболевания или состояния, способствующие появлению в моче микроорганизмов:
- Глюкозурия: плохо контролируемая гипергликемия при сахарном диабете, длительный прием глюкокортикостероидов, различные эндокринные расстройства (болезнь/синдром Иценко-Кушинга, феохромоцитома, глюкагонома).
- Ранее перенесенные ИМП.
- Нарушение оттока мочи: мочекаменная болезнь, врожденные аномалии строения мочевыделительной системы, стеноз мочеточников.
- Обратный заброс мочи: мочепузырно-мочеточниково-лоханочный рефлюкс.
- Наличие установленного мочевого катетера.
- Смещение pH мочи в щелочную сторону: особенности питания, прием лекарственных препаратов.
Диагностика
Существует несколько диагностических способов для выявления бактериурии. Необходимая правильная подготовка перед сдачей анализа. В конкретной клинической ситуации лечащим врачом выбирается определенное исследование либо комбинация методов:
- Микроскопия. Обнаружение бактерий при непосредственном микроскопическом исследовании осадка отцентрифугированной мочи. Метод имеет крайне низкую диагностическую ценность. При микроскопии могут выявляться признаки неправильной подготовки пациента – обилие разнообразной флоры, большое количество слизи и клеток плоского эпителия.
- Тест на нитриты. В процессе жизнедеятельности бактерии, колонизирующие мочеполовой тракт, превращают нитраты, поступающие с пищей, в нитриты. Мочевые тест-полоски имеют специальную реагентную зону, окрашивающуюся в присутствии нитритов. Тест может быть ложноотрицательным при отсутствии в рационе пациента нитратов, инфицировании бактериями, не образующими нитритов (стрептококки), высоком содержании в моче аскорбиновой кислоты.
- Бактериологический посев. Данный способ считается золотым стандартом диагностики бактериурии. В лаборатории выполняется посев образца мочи на питательные среды для определенных бактерий. Для подтверждения диагноза «бессимптомная бактериурия» необходим как минимум 2-кратный посев с промежутком 24 часа. Недостатком метода является длительное время ожидания результата – 2 или 3 дня.
- Проточная цитофлуометрия. Некоторые современные автоматические анализаторы способны проводить подробную оценку клеточного состава пробы мочи, в том числе они подсчитывают количество бактерий.
Микроскопия, нитритный тест и проточная цитометрия считаются ориентировочными методами выявления бактериурии, а микробиологический посев и – подтверждающим. Важный момент – в случае получения роста бактерий, достигающих клинически значимого титра (выше 10х5 колониеобразующих единиц на мл) при посеве, обязательно определяется чувствительность к антибактериальным препаратам. Это необходимо для подбора терапии.
Помимо обнаружения бактериурии, для дифференцирования этиологии ее возникновения, требуются дополнительные исследования:
- Анализ мочи. Показатели ОАМ помогают выяснить причину бактериурии. Например, наличие лейкоцитов и щелочная реакция мочи с высокой вероятностью исключает бессимптомную бактериурию; увеличение содержания белка, эритроцитов может указывать на пиелонефрит. Обнаружение при микроскопии клеток переходного эпителия свидетельствует о поражении мочевого пузыря или уретры, а почечного эпителия и большого числа цилиндров – о поражении почек.
- УЗИ. На УЗИ почек при пиелонефрите отмечается расширение ЧЛС, также можно выявить аномалии строения мочеточников. При простатите на УЗИ предстательной железы выявляется увеличение ее размеров, снижение эхогенности. При эпидидимите на УЗИ яичка визуализируется увеличение придатка, диффузные изменения.
- Осмотр гинеколога. При подозрении на гинекологическое заболевание нужна консультация гинеколога, который проводит осмотр половых органов, бимануальное влагалищное исследование, кольпоскопию. При необходимости выполняется забор мазка со слизистых или отделяемого для культурального исследования.
- Осмотр уролога. Аналогичным образом при наличии показаний мужчинам назначается консультация уролога для пальцевого ректального исследования, забора простатической жидкости или эякулята.

Бакпосев мочи на питательные среды
Коррекция
При обнаружении бактериурии требуется обращение к врачу для проведения коррекции. Бессимтомная бактериурия в подавляющем большинстве случаев не требует лечения. Исключение составляют беременные женщины, пациенты с установленными мочевыми катетерами, больные с плохо контролируемым сахарным диабетом – данным больным показана антибактериальная терапия. При симптоматической бактериурии рекомендуется следующее лечение:
- Пиелонефрит. Препаратами первой линии выступают пециниллины (амоксициллин/квавуланат), цефалоспорины (цефиксим, цефтибутен). При резистентных к ним штаммах прибегают к фторхинолонам (левофлоксацин, ципрофлоксацин), цефалоспоринам нового поколения (цефепим).
- Цистит. Применяются фосфомицина трометамол либо нитрофураны (нитрофурантоин, фуразолидон). При рецидивирующем цистите назначаются препараты на основе экстракта клюквы, D-манноза, растительные средства (канефрон). Также при рецидивах некоторые специалисты рекомендуют лиофилизат бактериального лизата кишечной палочки.
- Инфекции половых путей. При простатите, эпидидимите используются фторхинолоны, макролиды (азитромицин), при вульвовагинитах, цервицитах – инстилляции растворами антисептиков и антибиотики, активные против анаэробной флоры (метронидазол, клиндамицин).
Прогноз
Бактериурия сама по себе не может служить предиктором клинического исхода. Прогноз напрямую определяется основным заболеванием – наиболее благоприятный при бессимптомной бактериурии, циститах, уретритах. Часто возникающий пиелонефрит способствует формированию конкрементов в почках. При тяжелом двустороннем пиелонефрите могут развиться серьезные жизнеугрожающие осложнения – карбункул, абсцесс почки, гидронефроз. Крайне редким и наиболее фатальным последствием пиелонефрита является уросепсис.
Источник
Наиболее распространенная причина боли в мочевом пузыре – воспаление. Причиной инфекции мочевыводящих путей являются бактерии, чаще всего кишечная палочка. Дополнительные симптомы включают в себя: срочность позывов к мочеиспусканию, боль при мочеиспускании и поллакиурию. Результаты анализов также показывают лейкоциты и кровь в моче. При болях в мочевом пузыре необходимо принимать антибактериальные препараты, а иногда и сильные антибиотики.
Почему и как болит мочевой пузырь?
Боль в мочевом пузыре чаще всего вызывается инфекцией мочевыводящих путей, приводящей к воспалению органа. В большинстве случаев инфекция мочевыводящих путей поражает женщин, которые из-за анатомических состояний чаще заражаются патогенными микроорганизмами. Короткая уретра и близкое расположение уретрального отверстия возле влагалища предрасполагают к более легкому проникновению бактерий в мочевые пути.
Развитие заболевания происходит в результате проникновения и размножения патогенных микроорганизмов в мочевыводящих путях. Наиболее распространенный патоген, ответственный за развитие заболевания – Escherichia coli. Помимо боли, цистит характеризуется жжением при мочеиспускании, ощущением срочности и частым мочеиспусканием.
Каковы симптомы цистита?
Цистит дает ряд характерных симптомов, которые в профессиональной терминологии описываются как дизурические признаки. Помимо боли в надлобковой области, воспаление характеризуется появлением таких симптомов, как:
- боль или жжение при мочеиспускании;
- давление на мочевой пузырь;
- частое мочеиспускание (поллакиурия);
- необходимость немедленно помочиться;
- неконтролируемое мочеиспускание;
- кровь в моче (гематурия).

Частое мочеиспускание

Кровь в моче
В дополнение к боли в мочевом пузыре может диагностироваться красная или коричневая моча. Моча может быть мутной и густой. Это результат наличия крови в моче, вызванный циститом. Без лечения цистит увеличивает риск почечной инфекции. В этой ситуации наблюдается высокая температура, боль в поясничной области, тошнота и рвота,
Больной мочевой пузырь – какие анализы делать?
Чтобы узнать причину боли в мочевом пузыре, необходимы дополнительные анализы. Обычно достаточно для диагностики цистита характерной истории болезни и общего анализа мочи. Но так как цистит – не единственная причина болей в мочевом пузыре, они могут быть связаны, например, с опухолью, уролог обязательно назначает УЗИ малого таза с детальным осмотром мочевого пузыря.
 УЗИ малого таза
УЗИ малого таза
При инфекции мочевыводящих путей в моче обнаруживаются лейкоциты, плоскоклеточный эпителий и многочисленные бактерии. Кроме того, культуральный анализ дает ответ на вопрос, является ли возбудителем инфекции кишечная палочка.
Если несмотря на терапию симптомы сохраняются или у пациента возникает частый повторный цистит, необходимо выполнить другой анализ – посев мочи, то есть провести бактериологическое исследование. Это поможет обнаружить бактериальные штаммы, ответственные за развитие болезни, а также определить антибиотик, к которому чувствительны эти патогены.
Моча для культивирования должна собираться в стерильный контейнер. Перед взятием пробы необходимо тщательно вымыть область мочеиспускательного канала, а затем отпустить первую порцию мочи в туалет, чтобы в контейнер попала моча только среднего потока.
При подозрении на цистит обязательно проводятся анализы крови, показывающие признаки воспаления: высокий уровень СРБ или лейкоцитоз (увеличение лейкоцитов).
Также полезно при диагностике боли в мочевом пузыре выполнить УЗИ брюшной полости. Обследование позволит исключить наличие камней в почках, препятствий в оттоке мочи или нарушений в анатомии мочевой системы.
Как лечить воспаленный мочевой пузырь?
Лечение цистита и боли в мочевом пузыре основано на применении антибактериальных препаратов (например, фурагина) в течение нескольких дней. В случае обострения заболевания также назначается антибиотик. В большинстве случаев рекомендуются препараты, эффективные против кишечной палочки: триметоприм с сульфаметоксазолом или нитрофурантоином. Если во время диагностики цистита проводился посев мочи, выбирается антибиотик, к которому бактерии чувствительны.
 Антибактериальные препараты
Антибактериальные препараты
Терапия обычно длится несколько дней – с 3 до 7, тогда как исчезновение симптомов можно наблюдать уже на второй или третий день после начала лечения. Если симптомы сохраняются или ухудшаются, обратитесь к урологу снова. Может быть необходимо изменить используемый антибиотик или расширить диагноз.
Человек, страдающий циститом, должен пить большое количество жидкости, чтобы выводить бактерии и их токсины, являющиеся причиной заболевания. При сильной боли можно принимать обезболивающее.
Боль в мочевом пузыре – как ее предотвратить?
Чтобы предотвратить рецидив инфекции мочевыводящих путей, рекомендуется запомнить несколько правил.
- При воспаленном мочевом пузыре выпивайте не менее 1,5 литра жидкости в день. Женщинам рекомендуется выпить стакан воды непосредственно перед половым актом.
- Не удерживайте мочу в мочевом пузыре – необходимо идти в туалет, как только вам нужно помочиться. Женщины должны мочиться сразу после полового акта.
- Нужно обеспечить ежедневную гигиену интимных мест.
- Не подмывайтесь и не вытирайте область промежности спереди назад. Таким образом, бактерии могут быть перенесены из анальной области к уретре.
- Рекомендуется избегать купания в общественных бассейнах и джакузи.
Хороший способ предотвратить цистит – употребление клюквенного сока. Он обладает эффектом ингибирования (подавления) адгезии бактерий к слизистой оболочке мочевыводящих путей, вследствие чего эти микроорганизмы не задерживаясь выводятся с мочой.
ОНЛАЙН-ЗАПИСЬ в клинику ДИАНА
Вы можете записаться по бесплатному номеру телефона 8-800-707-15-60 или заполнить контактную форму. В этом случае мы свяжемся с вами сами.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
Поделиться ссылкой:
Источник
Здравствуйте! Сегодня мы с вами пообщаемся об инфекциях половых путей, а именно: о бессимптомной бактериурии, о неосложненном цистите и неосложненном пиелонефрите.
Инфекции мочевых путей очень актуальны для урологов, поскольку практикующий врач ежедневно сталкивается с подобной проблемой. Когда мы говорим об инфекции мочевых путей, мы должны говорить о том, что воспалительный процесс присутствует, но при этом нет явных признаков болезней почек.

Если мы говорим о бактериурии (присутствии бактерий в моче), то мы должны сказать, что данные бактерии в моче не только имеются, но и активно размножаются.
Классификация инфекций
Существует большое количество классификаций инфекций мочевых путей.
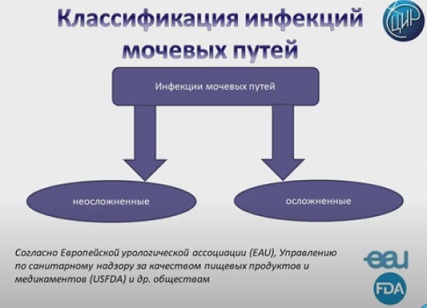
Согласно европейской рекомендации урологов, различают осложненную и неосложненную инфекцию мочевых путей. Всемирно известная Food and Drug Administration (FDA) также придерживается данной классификации.

Инфекция мочевых путей, если мы говорим о неосложненной, подразумевает присутствие воспалительного процесса в нижних мочевых путях – это мы говорим о цистите, либо верхних мочевых путях – это пиелонефрит у небеременных женщин без явных признаков анатомо-функциональных изменений со стороны органов мочевой системы.
Если мы говорим об осложненной инфекции мочевых путей, мы должны говорить о всех других инфекциях. Это инфекции у беременных женщин, у мужчин, у лиц с иммунодефицитом, у пациентов с сахарным диабетом.
Также разделяют катетеро-ассоциированную инфекцию. Она заключается в том, что данная инфекция у людей возникает после катетеризации в течение 72 часов, либо на фоне имеющегося постоянного дренажа, катетера. Это может быть нефростомический дренаж, например, установка беременной женщине по поводу острого гестационного пиелонефрита с нарушением пассажа мочи.
Также выделяют уросепсис. Это острое состояние на фоне инфекции мочевых путей у мужчин с катетером, которая угрожает жизни. Связано это с полиорганной недостаточностью, гипотомией и тканевой гипоксией.
Бессимптомная бактериурия
Бессимптомная бактериурия, или асимптоматическая бактериурия. Эта ситуация не угрожает человеку, однако присутствие бактерий – это уже комменсальная колонизация. Бессимптомная бактериурия защищает от суперинфекции вирулентными уропатогенами.

* Если говорить о статистике и этиологии возникновения бессимптомной бактериурии, то бессимптомная бактериурия наблюдается у 1% до 5% всех здоровых женщин пременопаузального периода.
* Если мы говорим о мужчинах, либо о пожилых женщинах, то этот показатель возрастает до 19%.
* Если мы говорим о пациентах с сахарным диабетом, то этот показатель находится в интервале от 0,7% до 27% случаев.
* Если мы говорим о спинальных пациентах, то этот показатель находится в интервале от 30% до 60% случаев.
Критерии диагностики бессимптомной бактериурии

Бессимптомная бактериурия – это наличие двух положительных тестов присутствия бактерий в посеве мочи, взятых с интервалом 24 часа. При этом клинически значимым ростом является 10*5 КОЕ/мл в средней порции мочи.
* Если мы говорим о мужчинах, то достаточно одной порции мочи (тоже средней).
* Если мы говорим о том, что посев на микробиологическое исследование был взят
с помощью некого уретрального катетера, то репрезентативным является содержание бактерий в моче превышающее 10*3 КОЕ/мл.
При этом бессимптомная бактериурия со стороны ультразвуковой диагностики не имеет характерных изменений. Максимум, что мы можем увидеть при адекватном наполнении мочевого пузыря (а это физиологическая емкость должна соответствовать не менее 250-300 мл) некую гиперэхогенную взвесь. Толщина стенки мочевого пузыря не увеличена, и верхние мочевые пути не вовлечены в процесс. То есть почки не имеют изменений со стороны ультразвука.
Эндоскопическое исследование для постановки диагноза не требуется.
Рентгенологическое исследование для постановки диагноза также не требуется.
При этом диагностическим тестом для подтверждения бессимптомной бактериурии может использоваться ультразвуковое исследование мочевого пузыря с определением остаточной мочи.
Присутствие остаточной мочи может провоцировать рост микроорганизмов в мочевой системе. Антибактериальная терапия заключается в эрадикации возбудителя.
Если мы говорим о бессимптомной бактериурии у беременных женщин, то это очень важный скрининг, и его необходимо в обязательном порядке рекомендовать.

Лечение бессимптомной бактериурии позволяет снизить риск рождение детей с низкой массой тела и преждевременных родов.
Лечение бессимптомной бактериурии
На сегодняшний день существует несколько видов антибактериальной терапии.
1 . Монодоза – использования препарата однократно, и данный вид лечения эффективный, однако существует научная работа о том, что использование монодозы может приводить так называемому рождению детей с низкой массой тела. Это требует ещё доказательной медицины, однако вот такие работы существуют.
2. Короткий курс антибактериальной терапии 2 до 7 дней.
3. Длительное использование антибиотиков от 8 до 14 дней.
4. Непрерывный курс – это антибактериальная терапия при сохранности возбудителя в клинически значимом титре и присутствие угрозы со стороны плода в том, что воспалительный
процесс сохраняется, и снизить его мы не можем. То есть анализы мочи не всегда
с выраженной лейкоцитурией и бактериурией в содержании не менее 10*5 КОЕ/мл.

Сахарный диабет и бессимптомная бактериурия
Сахарный диабет (даже компенсированный) повышает риск присутствия бессимптомной бактериурии. При этом нелеченная и бессимптомная бактериурия не может быть причиной диабетической нефропатии.
Скрининг с хорошо контролируем сахарным диабетом на бессимптомную бактериурию не требуется.
Асимптомная бактериурия после катетера
Что касается присутствия воспалительного процесса в анализах у людей с бессимптомной бактерией, которые находятся с постоянным катетером? Это больше характерно для мужчин после задержки мочи. Антибактериальная терапия в данной ситуации не показана, поскольку на тренажах присутствует биофильт, который постоянно будет поддерживать микробную массу.
При наличии у пациента бессимптомной бактериурии и жалоб на запах мочи с умеренной дизурией, может быть рекомендовано использование препарата Уротропина, плюс обильное питье.
Неосложненный бактериальный цистит
Неосложненный бактериальный цистит – остро возникшая ситуация, либо внезапно, либо рецидивирующая после переохлаждения у небеременных женщин пременопаузального периода.
Половина женщин во всем мире хотя бы один раз в жизни испытывали неосложненной форму цистита. До 24 лет минимум одна из трех женщин могла иметь цистит.
Факторы риска: половой акт, применение спермицидных смазок, смена полового партнера, инфекция мочевых путей в детстве, наличие воспалительного процесса, наличие цистита у матери.

Клинический диагноз не несложен, поскольку он основывается на жалобах. Это острая возникшая ситуация, нарушения в мочевом пузыре и это болезненное мочеиспускание режущего характера, жжение.

Если по площади поражён большой объем слизистой мочевого пузыря, может возникать эпизод геморрагического цистита, то есть примеси крови в моче. В данной ситуации эндоскопический метод подтверждения острого неосложненного цистита не требуется, цистоскопии не требуется, рентгенологические методы диагностики тоже не требуются.
Лечение: назначается антибактериальная терапия короткого курса.
Если антибактериальная терапия не помогает, и сохраняется воспалительный процесс, в данной ситуации требуется подтверждение микробиологическими исследованиями роста бактерий и проведение антибиотикотерапии согласно результатам посева.
Пути возникновения:
* восходящий путь инфицирования – из мочеиспускательного канала;
* гематогенный – может возникать после перенесенного респираторного заболевания. могут возникать эпизода цистита.
Цистит у беременных женщин
Цистит у беременных ничем не отличается от цистита у небеременных. Антибактериальная терапия проводится согласно антибиотикограмме, но только мы вынуждены ограничить спектр назначаемых антибиотиков согласно состоянию беременности.
Рецидивирующая инфекция мочевых путей – это такое состояние, когда возникает 2 повторяющихся эпизода воспалительного процесса в течение 6 месяцев, либо 3 эпизода в течении одного года.

Факторы риска такие же, как и при неосложненной форме инфекции мочевых путей. Это инфекция мочевых путей в детском возрасте, наличие воспаления со стороны гинекологии.
При этом мы лечим воспалительный процесс и стараемся рекомендовать лечение у гинеколога, лечение кольпитов, кандидоза.
Инфекции мочевых путей у женщин в постменопаузе

Если мы говорим об инфекции мочевых путей у женщин в постменопаузальном периоде, здесь важно упомянуть о таких состояниях, как недержание мочи, атрофический вагинит, вследствие эстрогена дефицита, цистоцеле, наличие остаточной мочи.
Лечение заключается в том, что всегда идет выявление и устранение факторов риска, антимикробная профилактика. Также в
лечении используется иммунноактивная профилактика, использование препаратов, которые повышают устойчивость и защитный характер слизистой мочевого пузыря. Могут быть использованы интерфероны, могут бы использованы для лечения пробиотики, препараты, содержащие витамин C, растительными препаратами. Хорошо себя зарекомендовал препарат растительного происхождения Канефрон, который сейчас многим назначается.

Неосложненный пиелонефрит
Неосложненный пиелонефрит – остро возникшая ситуация болезненности в поясничной области на стороне поражения, с резким подъемом температуры тела до фебрильных цифр и болезненным мочеиспусканием. Данная ситуация, если она неосложненной формы, может лечиться амбулаторно.
На первый план в рамках диагностики выходит ультразвуковое исследование со стороны мочевых путей. Характерными изменением воспалительного процесса является отек паренхимы почки, снижение эхогенности паренхимы. Мы должны оценить нарушение адекватного оттока мочи по верхним мочевым путям. Смотрим отсутствие расширения чашечно-лоханочной системы.
Если чашечно-лоханочная система расширена, это обструктивная ситуация, при которой мы должны оценить степень расширения.
При незначительном расширении – 1-2 см – можно вести амбулаторно. Если имеется расширение более 2 см, даже если это связано с обструкцией мочеточника беременной маткой (в моей практике была обструкции 5 см), здесь необходима госпитализации для установки внутреннего дренажа.
Воспалительный процесс в почке – для подтверждения диагноза мы можем использовать магнитно-резонансную томографию, компьютерную томографию. Магнитно-резонансная томография используется у беременных.
Компьютерная томография используется с целью исключения причин обструкции, допустим, наличия камня где-нибудь в мочеточнике.
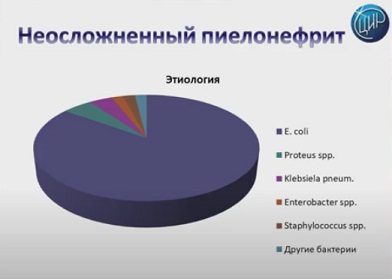
В обязательном порядке назначаются микробиологические исследования анализа мочи. Могут быть в 90 % случаев диагностированы кишечная флора: это кишечная палочка, энтерококк, клебсиелла, стафилококк, стрептококк, уреаза продуцирующие микроорганизмы.
Лечение всегда должно заключаться в адекватной антибактериальной терапии. Здесь могут быть профилактика антибиотиком и лечение до 14 дней под контролем общего состояния здоровья.
В принципе, это то, что я хотел рассказать.
Вопросы от пациентов эфира
Вопрос 1.
«Может ли хронический пиелонефрит повлиять на эпизод не развивающейся беременности?»
Мы не считаем, что хронический пиелонефрит может быть причиной эпизода неразвивающейся беременности. Хронический пиелонефрит – это хроническое заболевание. В данной ситуации это постоянный очаг инфекции. Любой провоцирующий фактор (это может быть переохлаждение, отсутствие адекватного мочеиспускания, когда женщина долго терпит) может спровоцировать активность этого хронического пиелонефрита.
Но хронический пиелонефрит не может влиять на эпизод неразвивающейся беременности.
Вопрос 2.
“Как отличить цистит от уретрита? Частые приступы, постоянно антибиотики.”
Очень х
