Атрофия мочевого пузыря лечение

Недержание мочи существенно снижает качество жизни. Женщина не может свободно находиться в коллективе людей, так как постоянно боится, ненароком, опозорить себя. Такая проблема возникает вследствие вступления дамы в период постменопаузы. В это время наблюдается дефицит женских гормонов, что становится причиной атрофии слизистой мочевыводящих путей и влагалища.
Постменопауза
Если взглянуть на жизнь женщины несколько иначе, то можно понять, что она вертится вокруг продуцирования половых гормонов и делится на несколько этапов:
- пременопауза – временной промежуток, когда начинается и заканчивается менструация;
- перименопауза – этап до и после менопаузы;
- менопауза. Вступлением в этот период считаются последние месячные, которые были у женщины;
- постменопауза – это этап женской жизни, который начинается спустя год после менопаузы и продолжается до ее конца.
Когда женщина вступает в постменопаузу, до окончания ее жизненного цикла отмечается дефицит половых гормонов. Первыми симптомами того, что выработка гормонов идет на снижение, являются:
- излишняя потливость в ночное время суток;
- сильная раздражительность;
- временные приливы, сопровождающиеся ощущением жара в области верхней части тела;
- покраснение кожных покровов на лице и на груди;
- тахикардия;
- частые смены настроения.
Такие симптомы продолжаются в течении 3-5 лет, затем полностью исчезают.
 Постменопауза
Постменопауза
После того, как женщина вступила в постменопаузальный период, ее начинают тревожить еще одни симптомы:
- чрезмерная сухость во влагалище, что, естественно, становится причиной зудящих ощущений в этой области;
- снижение сексуального либидо;
- болевые ощущения во время испускания мочи;
- неприятная боль, возникающая при осуществлении полового акта;
- учащенное мочеиспускание;
- усиленные позывы к испусканию биологической жидкости в ночное время суток.
Все вышеперечисленные признаки появляются по причине увядания урогенитального тракта. Данный процесс может прогрессировать в двух направлениях и спровоцировать образование атрофического вагинита или цистоуретрита.
Вагинит атрофического характера
Он развивается вследствие нехватки эстрогена, что вызывает:
- резкое истончение слизистой стенки влагалища;
- быстрый спад пролиферативных действий в эпителии влагалища;
- спад выработки гликогена клетками эпителия;
- снижение количества лактобацилл или их полная гибель;
- увеличение PH влагалищной жидкости.
Вагинит атрофического характера проявляется сильной сухостью и зудом в области влагалища, чрезмерным выходом выделений с прожилками крови, появлением боли до и после полового акта.
 Вагинальная атрофия
Вагинальная атрофия
Атрофический цистоуретрит
Данная патология проявляется таким образом:
- частое и очень болезненное испускание мочи, которое сопровождается появлением жжения и резей;
- позывы частые, в том числе и ночью, и сильные, а мочи, при этом, мало;
- пропадает способность сдерживать урину при кашле, чихании и прочих действиях;
- полное недержание мочи, она вытекает без каких-либо потуг и сдержать данный процесс не представляется возможным.
Лечение
Проведение лечебных мероприятий назначается сугубо индивидуально. Терапия атрофического цистоуретрита и вагинита осуществляется посредством приема женских половых гормонов. Самый лучший результат обеспечивает комплекс интравагинальных препаратов с системными эстрогенами. Данные медикаментозные средства, позволяют в течении быстрого времени восстановить микрофлору влагалища, достичь пролиферации эпителиальных клеток влагалища, уретры и мочевого пузыря. Кроме того, лекарства дают возможность нормализовать выработку влагалищной слизи и сделать ткани урогенитальных органов более эластичными.
Если во время проведения диагностики, у пациентки было выявлено присутствие бактерий, назначаются антибактериальные препараты. Выбор антибиотика зависит от возбудителя и степени его чувствительности к определенному лекарственному средству.
Во время лечения, большое внимание уделяется противовоспалительным препаратам нестероидного характера. Они гасят интенсивность воспалительного процесса и уменьшают болевые ощущения.
Не менее полезны и лекарства, способствующие улучшению кровообращения. Для лечения урогенитальных патологий, вызванных постменопаузой, применяются препараты, изготовленные на основе производных пурина. Они способствуют улучшению перфузии тканей, что помогает намного быстрее восстановить поврежденную слизистую.
Как правило, если пациентка своевременно обращается к специалисту и проходит курс лечения, улучшение наступает довольно быстро, поэтому при возникновении каких-либо из вышеперечисленных симптомов, следует сразу обращаться в больницу.
Видео: Менопауза. Что важно знать женщине
Источники
- Атрофический вагинит (Vidal)
- Атрофический вагинит как осложнение инволюционных изменений
- Симптомы климакса у женщин
- ГЕНИТОУРИНАРНЫЙ СИНДРОМ И ЕГО МЕДИКАМЕНТОЗНАЯ КОРРЕКЦИЯ
Поделиться:
Источник
Сморщенный мочевой пузырь — это функциональное или анатомическое уменьшение полости мочевика, возникшее на фоне других заболеваний. Проявляется поллакиурией, никтурией, реже — тяжестью и болью над лобком, интенсивность которых уменьшается после мочеиспускания. Диагностируется с помощью сонографии мочевого пузыря, ретроградной цистографии, уродинамических исследований. Для коррекции расстройства показаны лечение М-холинолитиками, медикаментозная и хирургическая денервация детрузора, гидродилатация, цистопластика после частичной либо радикальной цистэктомии.
Общие сведения
Сморщенный мочевик (микроцистис) обычно осложняет течение других заболеваний и патологических состояний, приводящих к нарушению иннервации мочевого пузыря, воспалительным процессам в слизистом и мышечном слоях его стенки. У детей и пациентов молодого возраста чаще диагностируют нейрогенный вариант расстройства. В старших возрастных контингентах преобладает органическое рубцово-склеротическое сморщивание органа. Актуальность своевременного выявления патологии обусловлена существенным ухудшением качества жизни больных и высоким риском вторичного нарушения функции почек.
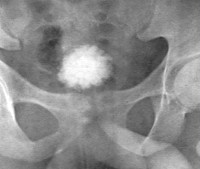
Сморщенный мочевой пузырь
Причины
Уменьшение функциональной и анатомической емкости мочевика может быть обусловлено как нарушением иннервации мышечного слоя, так и органическими повреждениями стенки. Нейрогенный вариант заболевания, вызванный гиперактивностью мочевого пузыря, наблюдается у 15,6%-16% пациентов-мужчин и у 16,9-17,4% заболевших женщин. В его основе лежит временная или постоянная дисфункция спинальных либо краниальных отделов нервной системы, приводящая к гипертонусу мочепузырных мышечных волокон. Основными органическими причинами расстройства являются:
- Бактериальное и паразитарное воспаление. Более чем в 60% случаев сморщивание мочевого пузыря происходит при поражении мочевыделительных органов микобактерией туберкулеза. При этом рубцово-склеротическая деформация органа зачастую усугубляется его гиперрефлексией вследствие постоянного раздражения рецепторного аппарата патогенным микроорганизмом. Сморщенный мочевик также выявляется у пациентов с шистосомозом (бильгарциозом).
- Неинфекционные циститы. Распространенной причиной уменьшения объема мочевого пузыря является интерстициальный цистит, в основе которого, вероятнее всего, лежат аутоиммунные и аллергические процессы. Кроме того, поствоспалительная деформация мочепузырной стенки наблюдается в результате перенесенного лучевого цистита, осложняющего радиотерапию злокачественных новообразований тазовых органов (рака простаты, шейки матки и т. п.).
- Длительное искусственное отведение мочи. При катетеризации и цистостомии мочевого пузыря мочевыделение происходит самопроизвольно без напряжения детрузора. Поскольку моча в органе фактически не накапливается, его объем естественным образом уменьшается. Дополнительной предпосылкой к сморщиванию становятся укорочение, гипотрофия, а в крайних случаях и атрофия мышечных волокон, продолжительное время не испытывающих функциональной нагрузки.
Патогенез
Механизм формирования сморщенного мочевого пузыря зависит от причин, спровоцировавших заболевание. Патогенез функционального микроцистиса обусловлен стойким спазмом гладкомышечных волокон на фоне патологической эфферентной импульсации из пораженного участка спинного или головного мозга. При органической форме расстройства воспалительное поражение уровезикальной стенки завершается ее фиброзом, рубцовой деформацией с атрофией мышечных волокон, их замещением соединительной тканью. Фиброзно-измененный детрузор обладает меньшей эластичностью, что приводит к анатомическому уменьшению объема мочевика.
Симптомы
Заболевание проявляется непреодолимыми позывами к мочеиспусканию, возникающими до 18-23 раз в сутки, в том числе от 6 раз и более ночью. Отмечается уменьшение объема выделившейся мочи в каждой порции. Часть пациентов предъявляет жалобы на ощущение тяжести или сдавливание в надлобоковой области. В редких случаях возникает болезненность внизу живота, интенсивность которой несколько уменьшается после отхождения мочи. Возможно развитие невротической симптоматики с ощущением постоянной усталости, быстрой утомляемостью, раздражительностью, плаксивостью, снижением настроения, тревожностью.
Осложнения
При длительном течении заболевания, развитии склероза в области мочепузырного треугольника со стенозом устьев мочеточников нарушается естественный пассаж мочи. У 75-77% пациентов со сморщенным мочевиком застойные процессы, обусловленные органическими причинами, завершаются развитием гидроуретеронефроза, снижением функциональных возможностей почек, нарастанием признаков хронической почечной недостаточности, осаждением солей в чашечно-лоханочной системе (мочекаменной болезнью). Возникновение пузырно-мочеточникового рефлюкса способствует распространению инфекции на расположенные выше отделы мочевыделительной системы, развитию хронического пиелонефрита.
Диагностика
Диагностический поиск у больных с подозрением на сморщенный мочевой пузырь направлен на оценку емкости органа, функциональной состоятельности детрузора, определение варианта заболевания, выявление причин, приведших к снижению анатомической или функциональной емкости. Больным назначают комплексное инструментальное обследование, включающее такие рекомендованные методы диагностики, как:
- Сонография. Проведение УЗИ мочевого пузыря может быть затруднено из-за необходимости выполнения исследования на наполненном мочевике, поэтому в ряде случаев предпочтительным оказывается трансвагинальный, трансректальный, трансуретральный методы сканирования. Объем сморщенного органа оказывается существенно уменьшенным. После опорожнения в нем определяется нормальное или сниженное количество остаточной мочи.
- Ретроградная цистография. Введение в полость мочевого пузыря рентгеноконтрастного вещества при цистографии позволяет точнее оценить его емкость по объему инстиллированного препарата. На рентгеновском снимке определяются резкое уменьшение размеров органа, возможные изменения его формы и расположения, выявляются специфические дефекты слизистой оболочки, характерные для туберкулезного процесса, новообразования, камни, признаки воспаления.
- Уродинамические исследования. С помощью урофлоуметрии и цистометрии опорожнения удается обнаружить первичную или вторичную гиперрефлексию детрузора при отсутствии обструкции нижних отделов мочевыделительной системы. Цистометрия наполнения выявляет снижение объема жидкости, при котором возникает позыв к мочеиспусканию. В качестве дополнительного метода рекомендовано видеоуродинамическое исследование.
Информативным методом выявления возможных причин сморщенного мочевика является цистоскопия, позволяющая оценить состояние слизистой оболочки, обнаружить признаки склеротических процессов, получить образцы тканей для последующего гистологического исследования биоптата. У части пациентов с микроцистисом в общем анализе мочи определяются воспалительные изменения (лейкоцитурия, бактериурия), возбудитель цистита может быть выявлен с помощью посева мочи на микрофлору.
По показаниям для исключения возможной почечной патологии выполняют УЗИ почек, экскреторную урографию, нефросцинтиграфию, биохимический анализ крови, нефрологический комплекс. При подозрении на нейрогенный характер заболевания рекомендованы КТ черепа, МСКТ позвоночника, МРТ головного мозга, пояснично-крестцового отдела позвоночного столба.
Дифференциальная диагностика проводится между функциональной и органической формой расстройства, заболеваниями, которые способны спровоцировать развитие патологии, а также с эндофитным раком мочевого пузыря. По решению врача-уролога больному назначают консультации фтизиатра, инфекциониста, паразитолога, невропатолога, нейрохирурга, онколога.
Лечение сморщенного мочевого пузыря
Основными задачами при ведении больных с микроцистисом является уменьшение частоты мочеиспусканий, увеличение накопительной способности, устранение причин, вызвавших и поддерживающих заболевание. При точном установлении фактора, который спровоцировал расстройство, назначают соответствующее этиопатогенетическое лечение. Для купирования симптоматики в практической урологии применяют следующие терапевтические и хирургические подходы:
- Медикаментозное расслабление детрузора. Лечение начинают с консервативной терапии блокаторами М-холинорецепторов. Обладая спазмолитическим эффектом, препараты этой группы снижают тонус мышечного слоя мочевого пузыря, за счет чего уменьшается частота мочеиспусканий и увеличивается емкость сморщенного органа. В качестве альтернативы может быть предложена инъекция ботулотоксина в детрузор, приводящая к обратимой атрофии нервных окончаний. Лекарственная терапия более эффективна при функциональном типе расстройства.
- Гидродилатация. Метод широко применяется для безоперационного увеличения емкости сморщенного мочевика путем нагнетания в него жидкости. При адекватном проведении процедуры возникает кратковременная ишемия рецепторов мышечных волокон с уменьшением первичной и вторичной гиперреактивности детрузора. В ходе гидродилатации также удается более точно оценить растяжимость стенки мочевого пузыря, его резервуарную функцию, перспективы восстановления емкости органа при наличии склеротических изменений.
- Пересечение нервных волокон. Наиболее часто частичная денервация сморщенного мочевика выполняется в ходе трансуретральной детрузоротомии. Снижение интенсивности патологической импульсации позволяет избавиться от императивных позывов к мочеиспусканию и опосредованно увеличить накопительную емкость мочевика. Метод отличается высокой эффективностью и безопасностью. Денервация мышечной оболочки путем открытого или эндоскопического циркулярного рассечения стенки не нашла широкого применения из-за недостаточной эффективности.
- Пластика мочевого пузыря. Замещение мочепузырной стенки фрагментами органов ЖКТ показано при органическом сморщенном мочевике с высокой ригидностью склерозированных тканей. Реже операцию применяют при терапевтически резистентных функциональных расстройствах. При отсутствии осложнений проводится аугментационная цистопластика с созданием «заплаты», увеличивающей объем мочевика. Если заболевание осложнилось уретерогидронефрозом, предпочтительна частичная или радикальная цистэктомия с последующей энтероцистопластикой.
Лечение дополняют физиотерапевтическими процедурами, направленными на снижение гиперреактивности сморщенного детрузора: лекарственным электрофорезом холинолитиков и спазмолитиков, ультразвуковой терапией, парафиновыми аппликациями. Немедикаментозные методы, как и коррекция образа жизни с уменьшением психоэмоциональных нагрузок, оказывают больший эффект при нейрогенном уменьшении мочевого пузыря. При органическом поражении они менее значимы, хоть в целом могут облегчить симптоматику за счёт воздействия на вторичную гиперрефлексию.
Прогноз и профилактика
Правильный выбор метода лечения, соответствующего причине и форме заболевания, растяжимости мочепузырной стенки позволяет компенсировать расстройство, а при благоприятном прогнозе полностью восстановить объем сморщенного органа. Эффективность консервативной холинолитической терапии составляет 24-39%, и, поскольку у 47-57% пациентов возникают побочные эффекты, в настоящее время чаще выполняют более результативную хирургическую денервацию или цистопластику.
Профилактика заболевания направлена на предупреждение возникновения туберкулеза, своевременную терапию его легочных и внелегочных форм, лечение циститов различного происхождения, сокращение сроков искусственного отведения мочи с ранним началом тренировок детрузора. Для предупреждения сморщивания после проведения лучевой терапии тазовых органов мочевой пузырь необходимо опорожнять перед каждым сеансом ионизирующего воздействия, а в его полость вводить радиопротективные препараты.
Источник
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Урогенитальные расстройства в климактерическом периоде – симптомокомплекс вторичных осложнений, связанных с развитием атрофических и дистрофических процессов в эстрогензависимых тканях и структурах нижней трети мочеполового тракта: мочевом пузыре, уретре, влагалище, связочном аппарате малого таза и мышцах тазового дна.
Код по МКБ-10
N95.1 Менопауза и климактерическое состояние у женщины
R39.1 Другие трудности, связанные с мочеиспусканием
Эпидемиология
Урогенитальные расстройства у 30% женщин появляются к 55 годам и у 75% – к 70 годам.
[1], [2], [3], [4], [5], [6], [7], [8], [9]
Патогенез
Необходимо обследовать на наличие урогенитальной атрофии всех женщин в климактерическом периоде, так как в основе патогенеза урогенитальных расстройств лежит дефицит половых гормонов.
[10], [11], [12], [13], [14], [15], [16], [17], [18], [19], [20]
Симптомы урогенитальных расстройств в климаксе
Симптомы нарушений мочеиспускания, ухудшающие качество жизни женщин, относятся к урогенитальным расстройствам в климактерическом периоде, если они по времени возникновения совпали с наступлением менопаузы.
- Синдром императивных нарушений мочеиспускания в климактерическом периоде – сочетание частых дневных и ночных мочеиспусканий, императивных позывов на мочеиспускание с неудержанием мочи или без него на фоне вагинальной атрофии.
- Стрессовое недержание мочи (недержание мочи при напряжении) – непроизвольная потеря мочи, связанная с физическим напряжением, подтвержденная объективным исследованием и вызывающая социальные или гигиенические проблемы.
Клинически урогенитальные расстройства характеризуются вагинальными и мочеполовыми (расстройства мочеиспускания) симптомами.
Вагинальные симптомы:
- сухость, зуд и жжение во влагалище;
- диспареуния (болезненность при половом акте);
- рецидивирующие выделения из половых путей;
- контактные кровянистые выделения;
- опущение передней и/или задней стенок влагалища.
Расстройства мочеиспускания:
- поллакиурия (частые мочеиспускания – более 6 раз в день);
- никтурия (любое пробуждение ночью для мочеиспускания без преобладания ночного диуреза над дневным);
- цисталгия (частые болезненные мочеиспускания при отсутствии объективных признаков поражения мочевого пузыря);
- недержание мочи при напряжении;
- императивные позывы на мочеиспускание с выделением мочи или без него.
Формы
Урогенитальные расстройства классифицируют по степени тяжести.
- Легкой степени: симптомы вагинальной атрофии сочетаются с поллакиурией, никтурией и цисталгией.
- Средней степени: симптомы вагинальной и цистоуретральной атрофии сопровождаются недержанием мочи при напряжении.
- Тяжелой степени характеризуются сочетанием симптомов вагинальной и цистоуретральной атрофии, стрессового недержания мочи и/или синдрома императивных нарушений мочеиспускания.
[21], [22], [23], [24], [25], [26]
Диагностика урогенитальных расстройств в климаксе
- рН влагалищного содержимого: варьирует в пределах от 6,0 до 7,0.
- Кольпоскопия: истончение слизистой оболочки влагалища с неравномерной слабой окраской раствором Люголя, обширная капиллярная сеть в подслизистом слое.
- Индекс вагинального здоровья от 1 до 4.
- Комплексное микробиологическое исследование (культуральная диагностика и микроскопия мазков вагинального отделяемого, окрашенного по Граму). При культуральном исследовании определяют видовой и количественный состав вагинальной микрофлоры, при микроскопическом исследовании проводят оценку по следующим критериям:
- состоянию вагинального эпителия;
- наличию лейкоцитарной реакции;
- составу вагинальной микрофлоры (качественной и количественной характеристике морфологических типов бактерий).
- Магнитно-резонансная томография.
При наличии симптомов цистоуретральной атрофии дополнительно необходимо проводить оценку:
- дневников мочеиспускания (частоту дневных и ночных мочеиспусканий, потерь мочи при напряжении и/или при неотложных позывах на мочеиспускание);
- данных комплексного уродинамического исследования (физиологического и максимального объема мочевого пузыря, максимальной скорости потока мочи, максимального уретрального сопротивления, индекса уретрального сопротивления, наличия или отсутствия внезапных подъемов уретрального и/или детрузорного давления). Для оценки интенсивности урогенитальных расстройств рекомендуют использовать 5-балльную шкалу D. Вarlow (1997):
- 1 балл – незначительные расстройства, не оказывающие влияния на повседневную жизнь;
- 2 балла – дискомфорт, периодически влияющий на повседневную жизнь;
- 3 балла – выраженные рецидивирующие расстройства, влияющие на повседневную жизнь;
- 4 балла – выраженные расстройства, влияющие на повседневную жизнь изо дня в день;
- 5 баллов – крайне выраженные расстройства, постоянно влияющие на повседневную жизнь.
[27], [28], [29], [30]
Дифференциальная диагностика
Дифференциальную диагностику урогенитальных расстройств проводят со следующими заболеваниями:
- специфическими и неспецифическими вагинитами;
- циститом;
- заболеваниями, приводящими к нарушению иннервации мочевого пузыря;
- сахарным диабетом;
- энцефалопатией различного генеза;
- заболеваниями или травмами позвоночника и/или спинного мозга;
- болезнью Альцгеймера;
- болезнью Паркинсона;
- нарушением мозгового кровообращения.
Показания к консультации других специалистов
- Уролог: признаки хронического цистита, эпизоды задержки мочеиспускания.
- Невропатолог: заболевания центральной и/или периферической нервной системы.
[31], [32], [33], [34], [35], [36]
Лечение урогенитальных расстройств в климаксе
Цели терапии – уменьшение симптомов вагинальной и цистоуретральной атрофии с целью улучшения качества жизни женщин в климактерическом периоде.
Показания к госпитализации
Госпитализация показана пациентам с недержанием мочи при напряжении для оперативного лечения.
Немедикаментозное лечение
Использование биологической обратной связи и электростимуляции мышц тазового дна.
Лекарственная терапия
При урогенитальных расстройствах проводят патогенетическую системную и/или местную заместительную гормональную терапию. Схемы системной ЗГТ подробно описаны выше.
Местную терапию проводят при нежелании пациентки получать системную терапию или наличии противопоказаний к системной терапии.
Комбинированная (системная и местная) терапия показана при недостаточной эффективности системной терапии.
При наличии синдрома императивных расстройств мочеиспускания дополнительно применяют препараты, оказывающие спазмолитическое действие на детрузор, нормализующие таким образом тонус мочевого пузыря и уретры.
- М-холиноблокаторы:
- оксибутинин по 5 мг 1–3 раза в сутки внутрь до еды, или
- толтеродин по 2 мг 2 раза в сутки, или
- троспия хлорида 5–15 мг в 2–3 приема.
- α-адреноблокаторы (при инфравезикальной обструкции):
- тамсулозин по 0,4 мг 1 раз в сутки внутрь после завтрака, или
- теразозин по 1–10 мг 1 раз в сутки внутрь перед сном (прием препарата начинают с 1 мг/сут и постепенно увеличивают дозировку до желаемого результата, но не более 10 мг в день под контролем артериального давления).
- α1-адреномиметики повышают тонус уретры и шейки мочевого пузыря, их применяют при лечении стрессового недержания мочи:
- мидодрин по 2,5 мг 2 раза в сутки внутрь, курс 1–2 мес.
- М-холиномиметики повышают тонус детрузора, их назначают при гипо- и атонии мочевого пузыря:
- дистигмина бромид по 5–10 мг 1 раз в сутки утром внутрь за 30 мин до еды. Длительность терапии устанавливают индивидуально.
[37], [38], [39], [40], [41]
Хирургическое лечение
При стрессовом недержании мочи показано оперативное лечение. Наиболее рациональной и малоинвазивной является операция TVT или TVT-O (наложение свободной синтетической петли под среднюю треть уретры влагалищным доступом) или введение в парауретральное пространство геля ДАМ(+).
Профилактика
- Ведение здорового образа жизни.
- Использование биологической обратной связи и электростимуляции мышц тазового дна.
- Применение заместительной гормональной терапии с наступлением перименопаузы.
[42], [43], [44], [45], [46], [47], [48]
Источник
