Атипичная папиллома мочевого пузыря
Доброкачественные новообразования (папилломы) мочевого пузыря занимают около 1% от всех заболеваний данной локализации. Длительное время они могут никак не проявлять себя клинически. В редких случаях приводят к нарушению мочеиспускания и изменению нормального состава мочи. Несмотря на невысокую распространенность и отсутствие симптоматики со стороны мочевыводящих путей, папилломатозные выросты могут представлять серьёзную опасность из-за имеющегося риска трансформации в злокачественную опухоль.
Онкогенный потенциал папиллом различен и зависит от множества внешних и внутренних факторов. Правильная тактика заключается в обязательном удалении обнаруженных во время обследования доброкачественных новообразований мочевого пузыря и последующем проведении профилактических осмотров пациента.
Общая информация
Нормальная слизистая оболочка мочевого пузыря покрыта многослойным эпителием из плоских клеток. Количество слоев может быть от 3 до 6. Поверхностно расположенные клетки являются крупными и секретируют большое количество муцина, подобно железистому эпителию. Такие особенности слизистого покрова мочевого пузыря привели к появлению терминов «переходный эпителий» или «уротелий» в отношении эпителиальной выстилки органа.
Папиллома по своему строению представляет собой вырост на слизистой оболочке мочевого пузыря, исходящий из клеток эпителиального слоя. Она может иметь различную форму, но чаще всего представлена одиночным узловым образованием, расположенным на широком основании или тонкой ножке, идущей к поверхности слизистой. Сверху доброкачественное новообразование покрыто нормальным уротелием.
Все папилломатозные выросты относят к доброкачественным новообразованиям, имеющим онкогенный потенциал различной степени. Риск трансформации в злокачественную опухоль зависит от множества факторов: длительное воздействие неблагоприятных факторов (канцерогены химического происхождения, ионизирующее излучение), нарушение уродинамики, хронические воспалительные процессы в стенке пузыря и некоторые другие. При этом в эпителиальном слое происходят изменения, приводящие к нарушению нормального клеточного и тканевого состава — атипия и дисплазия. Выраженность этих процессов напрямую влияет на риск злокачественной трансформации.
Причины
Точные причины появления папиллом мочевого пузыря остаются неизвестными, однако существуют факторы риска, которые увеличивают вероятность развития заболевания. К ним относятся:
- престарелый и старческий возраст;
- снижение местного иммунитета слизистой оболочки;
- хронические воспалительные заболевания мочеполовой системы;
- нарушение пассажа мочи;
- врожденные и приобретенные иммунодефицитные состояния.
В последнее время активно изучается влияние цитопатогенных вирусов на слизистую оболочку мочевого пузыря: папилломавирусная инфекция, вирусы простого герпеса, цитомегаловирусная инфекция, вирус Эпштейна-Барр. Присутствие данных возбудителей в организме длительное время остается незамеченным, они выявляют себя при стойком снижении иммунной сопротивляемости организма, одним из проявлений которых может являться усиление тканевой пролиферации и рост новообразований.
Виды
В подавляющем большинстве случаев доброкачественные эпителиальные выросты представлены двумя типами: переходно-клеточным и плоскоклеточным. Переходно-клеточная (уротелиальная) папиллома составляет до 4% от всех новообразований мочевого пузыря. Она представляет собой сосочковое разрастание с рыхлой соединительной тканью, внутри которой имеются мельчайшие кровеносные сосуды. Покрыто новообразование уротелием, выстилающим поверхность всего органа изнутри. Встречается уротелиальная папиллома у пациентов старше 50 лет. Она имеет крайне низкий риск рецидива и озлокачествления. Новообразование чаще всего представлено изолированными эпителиальными выростами на тонкой ножке или широком плоском основании, но может иметь и диффузный (рассыпной) характер расположения.
Один из ее морфологических вариантов — папиллома погружного типа. Она обладает теми же гистологическими характеристиками, но располагается иначе. Рост новообразования происходит преимущественно в толщу слизистой оболочки. Таким образом, основная часть папилломы глубоко прорастает в стенку мочевого пузыря, а в просвете органа расположен лишь небольшой экзофитный компонент. Встречается папиллома погружного типа менее, чем в 1% случаев и обычно наблюдается у пациентов старше 65-70 лет. Она характеризуется медленным ростом и доброкачественным клиническим течением, редко подвергается злокачественной трансформации. Большинство таких новообразований одиночные, локализуются в области шейки или треугольника Льето мочевого пузыря.
Плоскоклеточная папиллома — новообразование, в отношении которого до сих пор имеется множество разногласий со стороны клиницистов и исследователей. В ряде случаев доброкачественный эпителиальный вырост имеет высокий онкогенный потенциал. Истинная доброкачественная плоскоклеточная папиллома встречается в 2-3% случаев. Она имеет вид одиночной нежной ворсины, выступающей в просвет пузыря. Покрыт вырост неизмененным уротелием, который содержит не более 6 слоев клеток. О высоком риске злокачественной трансформации говорят в том случае, когда увеличивается количество слоев в эпителиальном пласте и появляется клеточная атипия.
Возможные симптомы
Единичные и небольшие полипы могут никак не проявлять себя клинически и длительное время растут в просвет мочевого пузыря. В некоторых случаях возможно появление дизурического синдрома — комплекса симптомов, связанного с нарушением мочеиспускания. К ним относятся:
- субъективный дискомфорт во время и после мочеиспускания;
- ощущение неполного опорожнения мочевого пузыря;
- рези при мочеиспускании.
Большие папилломы погружного типа могут стать причиной гематурии — появления крови в моче. Как правило, наблюдается микрогематурия (выявляется только лабораторно по наличию эритроцитов в моче), но иногда встречается и макрогематурия — примесь крови, определяемая визуально. Моча при этом имеет багрово-алый оттенок.
Диагностика и лечение
Из-за скудной клинической симптоматики доброкачественные новообразования часто становятся случайной диагностической находкой. Лишь небольшая часть пациентов проходит обследование в связи с появлением дизурии или гематурии. Основное исследование, позволяющее выявить папилломатозные выросты — цистоскопия. Метод подразумевает осмотр слизистой выстилки мочевого пузыря при помощи эндоскопического оборудования (оптическая система и источник света). При выявлении папилломы врач определяет ее локализацию, размеры, тип основания, поверхность выстилки. На этом этапе эндоскопист может лишь предположить вид папилломы исходя из своего клинического опыта. Для достоверного определения клеточного и тканевого строения необходимо провести забор биопсийного материала и отправить его на гистологическое исследование. Врач-патоморфолог детально изучает тонкие срезы папилломы под микроскопом и выносит окончательное заключение.
Как правило, в клинической практике диагностическая цистоскопия сразу же переходит в лечебную — обнаруженное новообразование удаляется, а в месте повреждения слизистой оболочки проводится эндоскопический гемостаз (профилактика кровотечения). Полученный папилломатозный вырост сразу отправляется на гистологическое исследование.
Вспомогательную роль в диагностике играют контрастные рентгенологические исследования и УЗИ мочевыводящих путей, методы компьютерной и магнитно-резонансной томографии. В обязательный минимум обследования входят анализы крови и мочи, при необходимости лечащий врач может назначить мазки из уретры и влагалища, а также расширенные исследования мочи (по Каковскому-Аддису, Нечипоренко, посев на микрофлору и другие).
Дальнейшая тактика
Цистоскопия — амбулаторная манипуляция, поэтому пациент может в тот же день вернуться к привычному образу жизни. В течение 1-3 дней после эндоскопического исследования возможно учащение мочеиспускания и появление неприятных ощущений в виде резей. Это связано с непосредственной травматизацией чувствительной слизистой оболочки уретры и мочевого пузыря во время процедуры. Слизистые покровы обладают высокой регенераторной способностью и быстро заживают самостоятельно. В течение первых суток после удаления полипов возможно появление незначительной примеси крови в моче или слизисто-кровянистого отделяемого из уретры.
После полипэктомии пациенту рекомендуется планово проходить медицинское обследование. Его кратность определяется лечащим врачом. Как правило, после цистоскопии врач назначает пациенту контрольное исследование крови и мочи. Через 6-12 месяцев следует пройти повторное эндоскопическое исследование, чтобы исключить рецидивы и оценить состояние слизистой мочевого пузыря.
Источник
Такое заболевание, как папиллома мочевого пузыря встречает очень редко. Согласно статистике около 10% людей страдают от этой патологии. Доброкачественное образование вызывает неприятные симптомы, и грозит осложнением в виде рака, если лечение начато поздно. По МКБ 10 опухоль мочеточника и мочевого пузыря занимают код С 66 и С 67.
Что это за болезнь и чем опасно
Что это за заболевание? Папиллома представляет собой небольшое мягкое образование, растущее на ножке из стенки мочевого пузыря. Ее относят к предраковым патологиям. Папиллома мочевого пузыря у мужчин по-научному называется карцинома. У обоих полов развитию нароста способствует, присутствующий в организме вирус под названием ВПЧ.
По физиологическим особенностям доброкачественное образование мочевого пузыря и мочеиспускательного канала чаще возникает у мужчин. К появлению папилломы, и ее разрастанию приводит ряд факторов. Например, мочекаменное заболевание, наличие простатита, цистит, уретрит.
Чем опасна папиллома в мочевом пузыре? Новообразование может быть абсолютно не опасным и хорошо поддаваться лечению, главное, вовремя обнаружить нарост.
Важно! В случае позднего обращения в больницу доброкачественный нарост превращается в злокачественные, то есть рак.
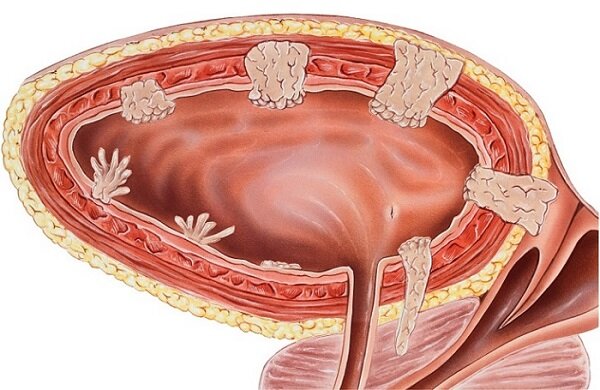
Типы наростов
Медицинские работники выделяют несколько распространенных видов папиллом в данном органе. К ним относятся:
- Плоскоклеточная папиллома — доброкачественная опухоль. Среди всех видом болезни считается самой распространенной. У женщин клеточный вид часто перерождается в рак шейки матки. Чаще всего такой диагноз ставят пациентам за 50 лет.
- Уротелиальная папиллома — нераковое доброкачественное образование. Этот вид встречается не так часто, как другие мужские онкологические болезни, связанные с ВПЧ мочеполовой системы. Нередко образовавшийся полип ошибочно диагностируется как простатит или аденома простаты.
- Папиллярный тип новообразования считается злокачественным. Слизистая оболочка вокруг и вблизи выростов неизменена. Папиллярный рак мочевого пузыря начинает развиваться из переходного эпителия. Зачастую наблюдаются язвенные образования, некроз и кровотечения. Этот вид рака может прорастать в слизистый, подслизистый и мышечный слой стенок.
- Переходно-клеточная папиллома проявляется в виде нароста на тонкой ножке. Переходный тип образования наиболее часто удаляют у мужчин в возрасте 40 и более лет. Причиной возникновения папиллом служит половой контакт с зараженным человеком. Микропрепарат папилломы: многочисленные разрастания образований в переходном эпителии.
Эпителиальный вид нароста называют карцинома или рак. Чаще всего такие опухоли встречаются у мужчин пожилого возраста.
Клинические проявления папилломы
Чтобы начать своевременное лечение необходимо знать, какие симптомы появляются при папилломе. Наиболее частыми признаки заболевания являются:
- гематурия, которая бывает двух видов — микрогематурия и макрогематурия;
- болезненное мочеиспускание;
- пациент постоянно испытывает ложные позывы в туалет;
- жжение;
- расположение новообразования рядом с мочеточником, может перекрыть его, что способствует застою мочи, является причиной пиелонефрита, почечной недостаточности.
Также пациент жалуется на затрудненное мочеиспускание. Чтобы сходить в туалет человеку приходится напрягать брюшные мышцы, а это приводит к спазматическим болям. Частые позывы в туалет происходят из-за того, что опухоль растет, а емкость мочевого пузыря уменьшается.

Хирургическое удаление новообразования
После проведения диагностики, и обнаружения папилломы врач назначает лечение. Цель терапии — удалить образование для исключения перерождения в раковую опухоль. Операция по удалению проводится в зависимости от степени прорастания нароста в стенки мочевого пузыря. Возможные хирургические вмешательства и когда они показаны:
- Эндоскопия. Во время эндоскопической операции совершается проведение электрорезекции. Ее проводят при типичной и атипичной папилломах на первых стадиях развития папиллярного рака. Такой тип операции назначают когда мышечный слой не задет. Электрорезекция считается самым щадящим способом удаления, после ее проведения пациент быстро восстанавливается.
- Хирургическое удаление необходимо при проникновении образований в мышечный слой органа. Иссечение папилломы скальпелем грозит пациенту некоторыми осложнениями, поэтому лучше чаще посещать врача чтобы лечение было начато раньше при необходимости. Такое удаление нароста проходит с заменой пораженной части. Если папиллом слишком много проводиться полное удаление пузыря, который заменяют на часть толстого или тонкого кишечника.
- Лучевая терапия подразумевает полное удаление органа. После чего хирург создает новые резервуар для сбора мочи.
- Радикальная цистэктомия считается самой сложной операцией. У женского пола хирург удаляет полностью пузырь, матку, переднюю стенку влагалища и уретру. Мужчинам предстоит вырезать сам орган, простату и мочеиспускательный канал. Такое хирургическое вмешательство назначается, если опухоли зашли слишком далеко и обычное удаление не поможет от них избавиться.

Внимание! Если появится один из побочных эффектов сразу обращайтесь к лечащему доктору.
Каждая операция грозит пациенту небольшими кровотечениями, тошнотой, плохим самочувствием, слабостью, болями в первые дни после ее проведения и жжением при походе в туалет.
Консервативное лечение и использование народных средств
После хирургического удаления образований пациенту назначают медикаментозное лечение. Как лечить? Врачи прописывают противовирусную терапию. Она необходима, чтобы уменьшить риск развития рецидива. Также пациентам назначают противовоспалительные таблетки, которые восстанавливают уродинамику. К таким препаратам относятся:
- Уролесан;
- Цистон;
- Фитолизин.
Также необходимо проходить профилактику. Она заключается в катетерном вводе специальных медикаментов в полость мочевыводящего органа. Чтобы избежать рецидива пострадавшему необходимо несколько раз в год посещать уролога или гинеколога. Кроме того, в обязательном порядке необходимо следить за наполненностью мочевого пузыря и вовремя посещать туалет.
Внимание! В домашних условиях вылечить такое заболевание не получится.

Лечение папилломы мочевого пузыря народными средствами поможет восстановить иммунитет. Хороший рецепт: смешайте в одинаковом количестве шиповник, клюкву, малину, облепиху и смородину. Залейте кипятком, немного дайте средству постоять, принимайте несколько раз в день.
Свою эффективность в поднятии иммунной системы доказали лекарственные травы, чеснок, спиртовые настойки. Петрушку и укроп измельчают в блендере, смешивают с водой, чтоб масса была густая и добавляют к макаронам или картошке. Для лечения доброкачественной или злокачественной опухоли рекомендуют пить настойки болиголова или корня веха ядовитого. Эффективность лечения народных средств будет сильнее, если оба лекарства использовать одновременно.
Источник
Инвертированная папиллома относится к группе редких образований, развивающихся преимущественно в мочевом пузыре. Мужчины более склонны к данной патологии по сравнению с женщинами, особенно в возрасте “50+”.
Инвертированная папиллома может протекать бессимптомно, при симптоматической форме проявляется кровью в моче и дискомфортом при мочеиспускании. Для диагностики применяют сонографию, цистоскопию и МРТ, но точный диагноз ставится после гистопатологического исследования.
Метод лечения инвертированной папилломы мочевого пузыря – ее резекция. Если образования не будут полностью удалены, они часто рецидивируют.
Разновидности папиллярных поражений мочевого пузыря
Папиллярные поражения мочевого пузыря развиваются достаточно часто и включают следующие типы:
- доброкачественные;
- злокачественные;
- неопластические изменения – полип, метаплазия, некоторые типы циститов.
В свою очередь поражения делятся на инвазивные и неинвазивные. Неинвазивные также бывают не раковые, переходные, злокачественные высокого или низкого потенциала злокачественности и включают:
- Уротелиальную папиллому. Новообразование относится к доброкачественным поражениям мочевого пузыря. Первичные папилломы этого типа чаще возникают в молодом возрасте, в том числе у детей. Самый частый симптом – гематурия, проявляющаяся примесью крови в моче.
- Инвертированную папиллому. Относится к видам доброкачественных опухолей, развивающихся из вышележащей слизистой оболочки, затем прорастающих в строму. Преимущественно возникает у мужчин в возрасте от 50 до 60 лет. В основном проявляется гематурией и/или симптомами раздражения при мочеиспускании.
- Папиллярные уротелиальные новообразования с низким злокачественным потенциалом (PUNLMP). Близки к уротелиальным папилломам, но отличаются утолщением уротелия. После резекции рецидивируют чаще.
- Неинвазивную папиллярную уротелиальную карциному с низкой степенью злокачественности (LGPUC). Поражения характеризуются упорядоченным внешним видом уротелия, однако обнаруживаются вариации атипии (архитектурной и цитологической), часто с поражением задней или боковой стенки мочевого пузыря. Такие образования имеют тенденцию рецидивировать. Возможно прогрессирование до инвазивных опухолей, но такой исход встречается редко.
- Неинвазивную папиллярную уротелиальную карциному с высокой степенью злокачественности (HGPUC). Опухоль характеризуется беспорядочным видом папиллярных выростов уротелия, причем имеются выраженные архитектурные и цитологические аномалии (атипия). Они часто диагностируются достаточно поздно (поэтому возможна инвазия). Характеризуются высоким потенциалом злокачественной трансформации.
Уротелиальная папиллома. Рисунок 1
Уротелиальная папиллома. Рисунок 2
Инвертированная папиллома
Общие сведения об инвертированной папилломе
Инвертированная уротелиальная папиллома – редкая опухоль, представляющая собой неинвазивное эндофитное уротелиальное новообразование почечной лоханки, мочеточника или мочевого пузыря. На долю таких папиллом приходится менее 1% всех уротелиальных новообразований. С момента его первоначального описания Пашкисом (Paschkis) в 1927 году в литературе было описано более 1000 случаев заболевания.
Инвертированная папиллома обычно обнаруживается случайно во время цистоскопической диагностики других состояний, например доброкачественной гиперплазии предстательной железы, гематурии или рака предстательной железы. Она может проявляться как грубая или микроскопическая безболезненная гематурия. Однако клинические и эндоскопические особенности инвертированной уротелиальной папилломы мочевого пузыря не являются специфичными, и окончательный диагноз ставится на основании гистопатологического исследования.
Причины развития инвертированных папиллом
Этиология инвертированной папилломы мочевого пузыря остается неизвестной. Однако некоторые исследования подчеркивают важность и влияние хронических воспалительных состояний и раздражения органа. Некоторые ученые предположили, что перевернутая папиллома мочевого пузыря возникает в результате реакции:
- на воспаление;
- на хроническую инфекцию;
- курение;
- непроходимость;
- на воздействие канцерогенов.
![]() Курение
Курение
Другие специалисты утверждают, что инвертированный рост уротелиальной папилломы происходит из-за гиперплазии гнезд фон Брунна и представляет собой либо регенеративный, либо реактивный процесс. Несколько ученых сообщили о положительности Р16 и поэтому предполагают патогенез, коррелирующий с ВПЧ-инфекцией, хотя более специфические тесты, такие как гибридизация in situ, не выявили ДНК ВПЧ в ткани папилломы. Таким образом, ВПЧ как этиологический агент инвертированной папилломы уротелия пока не обоснован.
Распространенность инвертированных папиллом мочевого пузыря
Инвертированные папилломы у большинства пациентов обнаруживаются на пятом или шестом десятилетии жизни, причем возраст пациентов, по разным источникам, составляет 9-88 лет. Патология поражает мужчин чаще, чем женщин, с соотношением мужчин и женщин 5,8:1.
Отмечается более высокая распространенность уротелиальных новообразований среди курильщиков. Однако у курильщиков очаги поражения обычно позитивны на мутации гена р53, и папилломы, как правило, сосуществуют с злокачественными новообразованиями более высокой степени. Инвертированная уротелиальная папиллома не имеет мутаций р53, хотя они могут иметь сверхэкспрессию р53.
Патофизиология инвертированных папиллом
В инвертированных папилломах уротелия можно наблюдать ряд молекулярных хромосомных и других молекулярных изменений. Обнаружение неслучайной инактивации Х-хромосом хорошо документировано, это позволяет предположить, что инвертированная папиллома является клональным новообразованием, возникающим из одной клетки-предшественницы.
Частота потери гетерозиготности (LOH) при инвертированной папилломе невелика (8-10%) и контрастирует с высокой частотой LOH (от 29% до 80%) при уротелиальной карциноме и папиллярном уротелиальном новообразовании с низким злокачественным потенциалом.
Некоторые исследования сообщили о мутациях FGFR3 (рецептора фактора роста фибробластов) в 9,8-45% инвертированных папиллом, но другие не обнаружили таких мутаций. Так же сообщалось, что некоторые опухоли содержат делеции 9p (в 3,9% случаев), делеции 9q (в 13,2%) и делеции 17p (в 51%). В одном исследовании сообщалось о рецидивирующих мутациях HRAS (061R) в 60% случаев (мутации HRAS ассоциируются с уротелиальной карциномой мочевого пузыря).
Заметно сниженная частота потери гетерозиготности, отсутствие мутаций TP53, отсутствие укорочения теломер и характер мутаций FGFR3 в инвертированной папилломе, в отличие от уротелиальной карциномы, наводят на мысль о том, что инвертированная папиллома не содержит ключевых генетических аномалий, которые предрасполагают к развитию уротелиальной карциномы. Это говорит о том, что эти сущности возникают благодаря отдельным и отчетливым патогенетическим механизмам. Однако имеются некоторые сообщения о сосуществующем раке уротелия или развитии рака уротелия в течение 1-8 лет после постановки диагноза инвертированной папилломы уротелия.
Считается, что это происходит из-за слабой и недостаточной диагностики рака уротелия при отборе проб или других проблем, а не из-за истинного прогрессирования. Обычно считается, что инвертированная уротелиальная папиллома не обладает злокачественным или метастатическим потенциалом.
Гистопатология инвертированных папиллом – макроскопические данные
Опухоль представляет собой приподнятое, педункулированное или полиповидное поражение с гладкой вышележащей поверхностью. Размер опухоли варьируется от небольших очагов до 8,0 см, и большинство очагов являются одиночными. Наиболее распространенное место развития инвертированной папилломы – шейка мочевого пузыря, за которой следуют тригон, боковые стенки и задняя стенка.
Гистопатология инвертированных папиллом – микроскопические данные
Инвертированные папилломы уротелия имеют трабекулярную картину роста, иногда с сопутствующими кистозными изменениями и вакуолизацией люминальных клеток, имитирующими кистозный и железистый цистит.
Анастомозирующие связки и трабекулы имеют относительно равномерную ширину, возникают из поверхностного уротелия и инвагинируют в пластинку propria. Вышележащий уротелий может быть нормальным, ослабленным или гиперпластическим. По определению, экзофитная папиллярная структура отсутствует или минимальна.
Основание очага поражения имеет гладкую поверхность сопряжения с прилегающей стромой. Периферия тяжей и трабекул выстлана более темными клетками, которые часто бывают палисадными (базальные клетки). Они варьируются от 5 до 10 клеточных слоев толщиной до более узловых или твердых областей. Отсутствие цитологической атипии указывает на инвертированное папиллярное уротелиальное новообразование, которое необходимо дифференцировать от уротелиальных опухолей с низким злокачественным потенциалом или уротелиальной карциномы с инвертированным рисунком роста. Опухолевые клетки могут иметь пенистую цитоплазму, которая может быть очаговой или диффузной.
Центральная часть опухоли состоит из мягких веретенообразных клеток, параллельных шнурам (струящиеся). Также могут присутствовать плоскоклеточная метаплазия, образование микроцист и истинная железистая дифференцировка. Промежуточная строма минимальна и обычно фиброзна, с минимальным воспалением.
Неопластические клетки в перевернутой папилломе не показывают никакой или минимальной цитологической атипии, но иногда может быть очевидна дегенеративная атипия. Редкие митотические фигуры могут присутствовать на периферии трабекул или шнуров. Наличие ядерной атипии, такой как нерегулярное распределение хроматина, увеличенные нерегулярные ядрышки, расширение роста и увеличение митозов, указывает на инвертированную уротелиальную карциному.
Уч. Хендерсон и др. предложили следующие гистологические признаки для установления диагноза инвертированной папилломы мочевого пузыря:
- Инвертированная архитектура похожа на инвертированную папиллому верхних мочевых путей.
- Нормальный уротелий.
- Однородность уротелиальных клеток.
- Отсутствующий или нечастый митоз.
- Образование микроцист.
- Плоскоклеточная метаплазия.
Существует два основных подтипа инвертированной уротелиальной папилломы:
- Трабекулярный подтип – классический тип.
- Железистый подтип, морфологически перекликающийся с железистым циститом.
Продолжение статьи
- Часть 1. Инвертированная папиллома мочевого пузыря – виды, характеристика, патофизиология, гистология.
- Часть 2. Симптомы, диагностика и лечение инвертированных папиллом мочевого пузыря.
Источник
