Артифициальный мочевой пузырь это
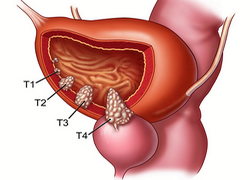
В статье представлены результаты 116 радикальных цистэктомий, выполненных больным раком мочевого пузыря с формированием различных модификаций артифициального мочевого пузыря, в том числе по авторской методике. Проанализирована структура осложнений в послеоперационном периоде. Различные осложнения возникли у 16,4% больных, в 3,4% случаев они явились причиной смерти. В 74% случаев выявлена прямая зависимость развития послеоперационных осложнений от запущенности опухолевого процесса и тяжести сопутствующей патологии и отсутствие таковой от выбора метода деривации мочи. Пятилетняя ракоспецифическая выживаемость у этих больных составила 70%. Изучение качества жизни больных с использованием анкет EORTC-QLQ-C-30 показало довольно высокие показатели качества жизни и незначительную их зависимость от метода цистопластики.
Введение
Рак мочевого пузыря (РМП) в структуре онкологической заболеваемости населения России занимает 8-е место среди мужчин (4,3%) и 18-е – среди женщин (1,2%). Из органов мочевыводящих путей мочевой пузырь наиболее часто поражается злокачественными новообразованиями: на долю РМП приходится около 2-2,5% всех онкоуроло-гических заболеваний. С 1990 по 2002 г. заболеваемость РМП увеличилась на 35,7% и продолжает возрастать на 13% в год [1, 2]. У 25% больных диагностируется мышечно-инвазивная форма РМП. В 10-15% случаев происходит прогрессия мышечно-неинвазивного (поверхностного) РМП в мышечно-инвазивный [1, 3-5].
Радикальная цистэктомия (РЦ) до настоящего времени остается стандартным методом лечения инвазивного РМП [1, 4-8]. Показаниями для РЦ также являются поверхностные опухоли с высоким риском прогрессирования (T1 G3 и БЦЖ-резистентный Tis) и обширный папилломатоз [3, 4]. После удаления мочевого пузыря остро встает вопрос о выборе метода деривации мочи. Создание ортотопического мочевого пузыря, при котором пациент может удерживать мочу и произвольно осуществлять акт мочеиспускания, является идеальным для больного способом отведения мочи, обеспечивающим наилучшее качество жизни, полную физическую, психологическую и социальную реабилитацию пациентов после РЦ [9-12]. У подавляющего количества больных был инвазивный рак высокой степени аплазии. РЦ с кишечной пластикой, как правило, осуществлялась в один этап, в 3 случаях – в два этапа (этим больным ранее мочеточники были выведены на кожу).
Лимфаденэктомия является ценной диагностической, а при РМП лечебной процедурой (удаление вероятных регионарных метастазов). В подавляющем большинстве случаев (у 112 больных) выполнена расширенная лимфаденэктомия: удаление запирательных, наружных, внутренних и общих подвздошных, пресакральных лимфоузлов и лимфоузлов в области бифуркации аорты.
У всех 17 женщин выполнена передняя экзентерация органов малого таза: удаление мочевого пузыря с покрывающей его висцеральной брюшиной и околопузырной клетчаткой, передней стенки влагалища, шейки матки и матки с придатками.
РЦ у мужчин в объеме удаления единым блоком простаты, семенных пузырьков и мочевого пузыря с покрывающей его висцеральной брюшиной и околопузырной клетчаткой осуществлена в 84 случаях (рис. 2). С целью сохранения потенции 15 мужчинам выполнена простатсберегающая РЦ.
В двух случаях уротелиального рака лоханки с распространением в мочеточник и мочевой пузырь выполнена нефру-ретерэктомия с РЦ (рис. 3). У одного больного при почечно-клеточном раке почки и раке мочевого пузыря произведена симультанная операция – нефрэктомия с РЦ. В двух случаях при раке сигмовидной кишки и мочевого пузыря выполнена резекция сигмовидной кишки и РЦ. У одного пациента произведена симультанная операция – резекция желудка по поводу опухоли (GIST) и РЦ.
На сегодняшний день самым популярным среди урологов методом цистопластики является модификация по Studer, данная методика использована у 49 больных. U-образная цистопластика из рассеченной петли сигмовидной кишки выполнена 31 пациенту, U-образная илеопластика – 8 больным. Артифициальный пузырь в модификации VIP сконструирован 8 пациентам. Цистопластика из правого фланга ободочной кишки произведена 20 больным, у 9 из них операция осуществлена в нашей модификации (положительное решение на выдачу патента по заявке № 2007118319/14(019942) от 16.05.2007 г.). Суть операции заключается в выполнении простатсберегающей РЦ: при выделении предстательной железы сохраняются латеральные сосудисто-нервные пучки, капсула предстательной железы циркулярно пересекается по середине и производится вылущивание ткани простаты как при аденомэктомии, уретра пересекается за семенным бугорком, препарат (мочевой пузырь с брюшиной, семенными пузырьками и частью простаты) удаляется единым комплексом. Далее приступают к формированию ортотопи-ческого неопузыря. Для этого выделяется илеоцекальный угол на сосудистой ножке. Подвздошная кишка пересекается отступя 15 см от илеоцекального угла, ободочная кишка пересекается на уровне печеночного угла. Восстановление целостности кишечного тракта производится с помощью наложения анастомоза «конец в бок» между подвздошной кишкой и поперечно ободочной. Выполняется типичная аппендэктомия. Мочеточники соединяются с культей подвздошной кишки. Далее выделенный сегмент кишки разворачивают на 180о во фронтальной плоскости, так чтобы открытая культя восходящей кишки оказалась в малом тазу, а купол слепой кишки стал верхушкой резервуара. Между капсулой дистальной части предстательной железы и концом восходящей ободочной кишки накладывается широкий двухрядный (внутренний непрерывный и наружный узловой) анастомоз на катетере Фолея № 20 (рис. 4, 5).
Анализ качества жизни пациентов проводили методом социоклинического исследования с применением модифицированных анкет-опросников FACT-B1(версия 4) и EORTC-QLQ-C-30 (версия 3). При оценке качества жизни все оценочные критерии распределялись по шести оценочным категориям, характеризующим физическое состояние, социально-семейное благополучие, эмоциональное состояние, функциональное состояние, дополнительные беспокойства и выраженность симптомов мочевого пузыря. Пациенты самостоятельно характеризовали собственное состояние здоровья и качество жизни по 7-балльной шкале (от 1 – «очень плохо» до 7 – «превосходно»).
Результаты
В ближайшем послеоперационном периоде у 19 (16,4%) больных возникли осложнения, которые в 9 (7,8%) случаях явились причиной повторных операций и у 4 (3,4%) больных стали причиной смерти (инсульт – 2, острая коронарная смерть – 2). Пиелонефрит развился у 6 пациентов, у 3 из них – гнойная форма, осложненная уросепсисом (2 больным выполнена нефрэктомия, одному – нефросто-мия). Эвентрация возникла у 6 человек, спаечная кишечная непроходимость – у 1, мезентеральный тромбоз, осложненный перитонитом – у 1. У 2 человек возник восходящий илеофеморальный тромбоз, купированный консервативно. У 3 больных (44, 45 и 56 лет) из-за прогрессии рака после операции восстановить мочеиспускание естественным путем не удалось. В 1 случае после цистопластики, произведенной вторым этапом, развилось тотальное недержание мочи. У остальных пациентов удалось восстановить мочеиспускание естественным путем.
В сроки после операции от 6 месяцев до 9 лет умерло 22 больных, из них 16 – в результате прогрессирования рака и 6 – от других причин (пиелонефрит и почечная недостаточность – 3, инфаркт миокарда 2, инсульт – 1). Показатели общей и раковоспецифической выживаемости больных после создания артифициального МП, рассчитанные по методу Каплана-Майера, представлены на рисунках 6 и 7. Анализ кривых выживаемости у пациентов, которым удалось сконструировать ортотопический МП, показал, что раковоспецифическая выживаемость в 1,2 раза достоверно выше общей выживаемости (р=0,0000; t=12,89).
У 20 больных в отдаленные сроки после операции потребовались повторные оперативные вмешательства. Интересен случай удачного выполнения TVT-O пациентке с тотальным недержанием мочи после цистопластики по VIP методике. У одной больной после формирования артифициального пузыря возник влагалищно-резервуарный свищ, ей выполнена пластика свища влагалищным доступом. В 3 случаях по поводу стриктуры мочеточниково-резервуарного анастомоза выполнен уретерорезервуаронеоанастомоз. У 6 больных произведено эндоскопическое дробление камней в резервуаре. В 3 случаях по поводу спаечной кишечной непроходимости выполнена лапаротомия и висцеролиз. В двух случаях после тупой травмы живота (сильный удар в низ живота у мужчины и автоавария, перелом костей таза у женщины) произошел внутрибрюшной разрыв резервуара, что потребовало лапаротомии и ушивания дефекта мочевого резервуара. В последствии у них восстановилось самостоятельное мочеиспускание. Трое больных оперированы по поводу послеоперационных вентральных грыж. У одного больного через 3 года после РЦ выполнена нефруретерэктомия по поводу рака лоханки правой почки.
В связи с хронической задержкой мочеиспускания одному пациенту сформирована эпицистостома. Хронический пиелонефрит с явлениями ХПН зафиксирован у 5 больных, 4 из которых имеют единственную почку. Эти больные периодически проходят курс консервативной терапии без применения методов экстракорпоральной детоксикации и диализа.
Изучение качества жизни больных с артифициальным мочевым пузырем (по семибалльной шкале с использованием анкет EORTC-QLQ-C-30) показал довольно высокие показатели качества жизни и незначительную их зависимость от метода цистопластики: VIP – 5,33±0,42, правый фланг ободочной кишки – 5,08±0,38, Studer, Camey-2 -4,82±0,2, U-образная сигмопластика – 4,68±0,24. Пациенты после простатсберегающей РЦ отметили восстановление половой функции. Четырем мужчинам после классической РЦ произведено интракавернозное фалло-протезирование.
Обсуждение
Тяжесть и распространенность основной патологии, обширность оперативного пособия, наличие серьезной сопутствующей патологии являются факторами риска развития осложнений и летальных исходов после РЦ. По данным литературы у 11-70% больных развиваются различные послеоперационные осложнения, которые в 2,7 – 26,9% служат причиной летальных исходов [1, 7-11, 13-17]. В структуре осложнений отмечается длительный парез кишечника, ранняя спаечная кишечная непроходимость – 5,6-70%, несостоятельность межкишечных анастомозов – 4-11,7%, несостоятельность уретерокишечных анастомозов – 19%, раневые осложнения (инфекция, эвентрация) – 11%, сепсис (уросепсис) – 1,7-3%, ТЭЛА, инфаркт миокарда, инсульт – 1-3% [1]. После наших операций осложнения возникли у 16,4% больных, которые в 3,4% случаев явились причиной смерти.
Анализ характера возникших осложнений показал, что у 7 из 19 больных, у которых наблюдались осложнения, были распространенные формы злокачественной опухоли и у 7 – тяжелая сопутствующая патология. Таким образом, в 74% случаев имелась прямая связь развития послеоперационных осложнений с запущенностью опухолевого процесса и тяжестью сопутствующей патологии и отсутствие связи с методом деривации мочи. Поэтому мы не считаем обоснованным выбор многими урологами для данной категории пациентов методов деривации мочи, не отличающихся приемлемым качеством жизни (выведение мочеточников на кожу или создание влажной уростомы).
В отдаленные сроки после РЦ без учета метода деривации мочи отмечаются осложнения у 12-23,4% больных [1, 4, 6-8, 16, 19]. По мнению большинства специалистов на отдаленные результаты выживаемости больных РМП после РЦ решающее влияние оказывает только стадия заболевания. Так, 5-летняя выживаемость при паталогоанатомической стадии рТis равняется 78-100%, при pT1 – 69-95%, pT2 – 63-70%, pT3a – 47-53%, pT3b – 31-33%, pT4 – 19-28% [4, 8, 18-22]. Результаты лечения ухудшаются при наличии метастазов в регионарных лимфатических узлах, в таких случаях 5-летняя выживаемость не превышает 7-14,5% [21, 22]. Однако имеется зависимость выживаемости от количества пораженных лимфатических узлов, так при N1 5-летняя выживаемость может достигать 31,2-48% [4, 22]. Не выявлено преимуществ применения неоадъювантной лучевой или химиотерапии и улучшения результатов лечения по сравнению с только хирургическим лечением распространенного РМП [4]. Пятилетняя выживаемость больных раком мочевого пузыря без учета стадии заболевания после цистэктомии (без учета метода деривации мочи) составляет 51-71% [4, 19, 20]. По нашим данным пятилетняя ракоспецифическая выживаемость больных после РЦ с созданием ортотопического МП составила 70%.
Заключение
Радикальная цистэктомия остается тяжелым травматичным оперативным вмешательством, отличающимся относительно высоким числом послеоперационных осложнений. На частоту и на характер осложнений в большей степени влияет стадия ракового процесса, степень дифферен-цировки опухоли и тяжесть сопутствующей патологии, а в меньшей степени – возраст больных и метод деривации мочи. На сегодняшний день не существует идеального способа отведения мочи, однако создание ортотопического пузыря позволяет больным лучше адаптироваться к новым условиям жизни после удаления мочевого пузыря, а некоторым пациентам – вернуться к обычной общественной и трудовой деятельности.
Литература
1. Матвеев Б.П. Рак мочевого пузыря. Клиническая онкоурология. (Под ред. Б. П. Матвеева). М.: Вердана, 2003. С. 195-406.
2. Чиссов В.И. Состояние онкологической помощи населению России в 2004 г. М. 2005. 264 с.
3. Babjuk М. et al. Guidelines on TaT1 (Non-muscle invasise) Bladder Cancer. // EAU Guidelines. 2009. P. 3-19.
4. Stenzl А. et al. Guidelines on Bladder Cancer. Muscle invasise and ic. // EAU Guidelines. 2009. P. 5-53.
5. Аль-Шукри С.Х. Опухоли мочеполовых органов. СПб.: СО-ТИС, 2000.
6. Jiminez V.K., Surgery of bladder cancer / Jiminez, V.K., Marshall F.F. // Campbells Urology, 8th ed. (Walsh P.C., Retic A.B., Vaughan E.D., Wein A.J., eds.). Philadelphia. W.B. Saunders. 2002. Chapter 79.
7. Петров С.Б., Левковский Н.С., Король В.Д., Паршин А.Г. Радикальная цистэктомия как основной метод лечения мышечно-инвазивного рака мочевого пузыря (показания, особенности техники, профилактика осложнений). //Практическая онкология. 2003. Т. 4. № 4. С. 225-230.
8. Stein J. P. et al. Radical cystectomy in the treatment of invasive bladder cancer : long-term results in 1054 patients. //J. Clin. Oncol. 2001. № 19 (3). Р. 666-675.
9. Велиев Е.И. Проблема отведения мочи после радикальной цистэктомии и современные подходы к ее решению. //Практическая онкология. 2003. Т. 4. № 4. С. 231-234.
10. Studer U.E. Ileal orthotopic bladder substitutes. What we have learned from 12 years experience with 200 patients. // Urol. Clin. North. Amer. 1997. V. 24. P. 781-788.
11. Hautmann R.E. Urinary diversion: ileal conduit to neobladder.// J. Urol. 2003. V. 169. № 3. P. 834-842.
12. Атдуев В.В. и др. Качество жизни пациентов с ортотопическим мочевым пузырем и сигморектальным резервуаром после радикальной цистэктомии. //Онкоурология. Материалы II конгресса Российского общества онкоуроло-гов. Москва. 4-5 октября. 2007. С. 67.
13. Журавлев В.Н. и др. Проблемы радикальной цистэктомии. // Онкоурология. Материалы II конгресса Российского общества онкоурологов. Москва. 4-5 октября. 2007. С. 82.
14. Комяков Б.К. и др. Восстановление мочевыводящих путей различными отделами желудочно-кишечного тракта. //Урология. 2005. № 5. С. 7-12.
15. Шаплыгин Л.В. и др. Кишечная пластика при раке мочевого пузыря. // Онкоурология. 2006. № 4. С. 25-29.
16. Гоцадзе Д.Т. Континентная энтеропластика при раке мочевого пузыря: роль социальных факторов и выбор больного. //Онкоурология. 2005. № 1. С. 41-45.
17. Морозов А.В. Замещение мочевого пузыря сегментом кишечника (орто-топическая реконструкция мочевого пузыря). //Урология и нефрология, 2000. № 3. С. 17-22.
18. Amling C. L. et al. Radical cystectomy for stages Ta, Tis and T1 transitional cell carcinoma of the bladder. //J. Urol. 1994. V. 151. № 1. P. 31-36.
19. Bassi P. et al. Prognostic factors of outcome after radical cystectomy for bladder cancer: a retrospective study of a homogenous patient cohort. //J. Urol. 1999. V. 161. № 5. P. 1494-1497.
20. Slaton J. W. , Swanson D. A., Grossman H. B., Dinney C. P. N. A stage specific approach to tumor surveillance after radical cystectomy for transitional cell carcinoma of the bladder. //J. Urol. 1999. V. 162. № 3 (part 1 of 2). P. 710-714.
21. Vieweg J., Gschwend J. E., Herr H. W., Fair W. R. Pelvic limph node dissection can be curative in patients with node positive bladder cancer. // J. Urol. 1999. V. 161. № 2. P. 449-454.
22. Хабалов Р.В., Матвеев В.Б., Волкова М.И., Носов Д.А. Лечение и прогноз больных переходноклеточным раком мочевого пузыря с метастазами в регионарные лимфоузлы. //Онкоурология. 2007. № 4. С. 30-35.
Рисунки см. в приложении
Источник
Опухоль мочевого пузыря – новообразование, которое возникает в полости или на стенке органа. Болезнь может протекать как с яркими симптомами, так и без особых признаков, что часто приводит к поздней диагностике. По основной классификации опухоли бывают доброкачественными и злокачественными. Именно тип образования, его размеры и место определяют схему лечения опухоли мочевого пузыря и прогноз выздоровления.

Причины появления опухоли
Механизм развития опухолей заключается в активном делении клеток. Такие процессы могут быть запущены разными факторами, которые провоцируют мутацию генетического клеточного материала. В случае с мочевым пузырем особенно опасны курение, неблагоприятная экология и работа, связанная с химическими веществами. Эти факторы могут вызывать разные виды опухолей мочевого пузыря:
- Доброкачественные: полипы, папилломы, миомы, гемангиомы, фибромы.
- Злокачественные: солидный, переходноклеточный, папиллярный и плоскоклеточный рак, аденокарцинома, а также поверхностный (неинвазивный) и инвазивный рак.
Доброкачественные опухоли часто диагностируются у рабочих, занятых в лакокрасочной, бумажной, химической и резиновой промышленности. Провоцировать заболевание может застой мочи. Чем выше ее концентрация и чем дольше она задерживается в пузыре, тем более сильным оказывается опухолегенное действие веществ в ее составе. У мужчин причинами опухолей выступают заболевания мочеполового тракта:
- аденома простаты;
- простатит;
- камни в органах мочевыделительной системы;
- стриктуры и дивертикулы мочеиспускательного канала.
Ввиду особенностей анатомического строения мужчины больше подвержены риску возникновения новообразований. Злокачественные опухоли мочевого пузыря могут развиваться по тем же причинам:
- из-за работы на вредном производстве;
- паразитарных инфекций;
- длительной задержки мочи;
- инфекций и воспаления урогенитального тракта.
Симптомы опухолевых заболеваний
Рассматривая симптомы опухоли мочевого пузыря, стоит отметить, что на раннем этапе она никак себя не проявляет. Признаки возникают, когда новообразование достигает таких размеров, при которых оно может раздражать стенки органа. В такой ситуации у человека могут быть следующие жалобы:
- изменение цвета мочи;
- спазмы и боль внизу живота;
- ощущение не полностью опорожненного мочевого пузыря;
- выделение мочи небольшими порциями;
- частые позывы к мочеиспусканию;
- нарушение менструального цикла и выделения из половых путей (у женщин);
- отечность в ногах, области промежности;
- нарушения работы органов пищеварения.
Методы диагностики опухоли мочевого пузыря
Поскольку опухоль может носить доброкачественный или злокачественный характер, особое значение приобретает дифференциальная диагностика. Она направлена на то, чтобы определить тип новообразования, поскольку от этого зависит схема лечения. Исходя из этого, в инструментальную и лабораторную диагностику опухоли мочевого пузыря включают:
- Ультразвуковое исследование (УЗИ) органов малого таза.
- Магнитно-резонансную или компьютерную томографию (МРТ или КТ) малого таза.
- Цистоскопию с биопсией новообразования для определения его типа.
- Экскреторную урографию и цистографию.
- Цитологическое тестирование мочи.
Опухоль мочевого пузыря – это новообразование, возникающее на слизистой оболочке органа и распространяется вглубь, в мышечный слой. Инвазивный рак мочевого пузыря может распространяться в лимфатические узлы и другие органы малого таза или всего тела. Может быть как доброкачественного, так и злокачественного характера.
К факторам риска способствующим развитию рака мочевого пузыря относят:
- Возраст (наибольшая частота 40-60 лет)
- Профессиональный контакт с анилиновыми красителями и ароматическими аминами
- Курение (повышает риск развития заболевания в 4 раза)
- Злоупотребление фенацетином
- Лечение циклофосфамидом
Как выявить опухоль мочевого пузыря?
Для диагностики необходимо проведение УЗИ, МРТ или КТ малого таза, цистоскопии с биопсией образования.
Какие существуют методы лечения рака мочевого пузыря? Где лучше лечить рак мочевого пузыря?
Лечение больных раком мочевого пузыря должно осуществляться в специализированном уроонкологическом стационаре.
Лечение рака мочевого пузыря у мужчин и женщин
Как удаляют опухоль мочевого пузыря? Поверхностные новообразования удаляют с помощью трансуретральной резекции стенки мочевого пузыря или единым блоком с помощью лазера. При высокой степени дифференцировки (I и II степени) и стадией Та достаточно выполнения контрольных цистоскопических исследований с повторной биопсией зоны резекции. У больных с множественными и частыми рецидивами, а также при III степени или стадии Т1, установленных во время первичной диагностики, обычно проводят внутрипузырную иммунотерапию или химиотерапию.
Трансуретральная резекция поверхностно расположенного новообразования петлей
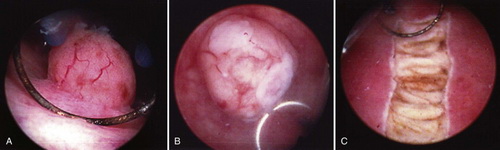
Рис. Трансуретральная резекция поверхностно расположенного новообразования петлей.
Опыт показывает, что в процессе лечения рака мочевого пузыря необходимо выполнять контрольные цистоскопические исследования каждые 3 мес в течение первых 2 лет, затем каждые 6 мес в течение 1-2 лет, затем один раз в год. В этих случаях на помощь приходит так называемая фотодинамическая диагностика (ФДД). В мочевой пузырь вводится специальный препарат, который избирательно накапливается в ткани опухоли. Затем производится осмотр мочевого пузыря изнутри (цистоскопия) в которой в качестве источника света используется особая лампа. Свет такой лампы заставляет накапливающие препарат участки опухоли отличаться по цвету от здоровых участков стенки мочевого пузыря.
Фотодинамическая диагностика может использоваться и в ходе первичного удаления опухоли мочевого пузыря для выявления дополнительных, невидимых в обычном свете, опухолевых очагов.
Препараты для внутрипузырных инъекций
Иммунотерапия бациллами Кальметта-Герена (БЦЖ) является наиболее эффективным методом лечения неинвазивного рака мочевого пузыря у мужчин и женщин. Митомицин С – это самый активный химиотерапевтический препарат.
При лечении инвазивного рака мочевого пузыря применяется агрессивная и радикальная операция – удаление мочевого пузыря (цистэктомия). Возможно проведение как открытым, так и лапароскопическим доступом. Для лечения пациентов с метастазами применяется комбинированная химиотерапия.
После удаления мочевого пузыря необходимо создать новые пути отведения мочи из организма. Этого можно добиться с помощью трех основных способов. Все методики включают использование сегментов кишечника, которые сохраняют свое кровоснабжение, однако отсекаются от остальных отделов желудочно-кишечного тракта.
- Чаще всего при отведении мочи используется илеальный кондуит (сегмент подвздошной кишки). Это самый простой и быстрый способ создания новых путей оттока мочи, который дает минимальное количество ранних и поздних осложнений. Операция включает использование сегмента кишечника (чаще всего, подвздошной кишки), один конец которого соединяется с мочеточниками, отводящими мочу от почек. Другой конец сегмента выводится на переднюю брюшную стенку и закрывается специальным уростомным мешком. Моча непрерывно отводится от почек в уростомный мешок через мочеточники и илеальный кондуит. Мешок необходимо менять через определенные промежутки времени или опорожнять при его заполнении через специальный клапан, расположенный в нижних отделах изделия. При отведении мочи используется илеальный кондуит (сегмент подвздошной кишки)
- Операция по созданию ортотопического мочевого пузыря подразумевает формирование артифициального (искусственного) резервуара, имитирующего мочевой пузырь. При этом используется сегмент кишечника, который соединяется с мочевыводящими путями таким образом, что мочеиспускания происходят естественно. Основное преимущество данной процедуры: отсутствие необходимости ношения уростомного мешка и более естественный ход мочеиспусканий.
- Постоянный удерживающий резервуар – это вид искусственного мочевого пузыря, который не соединяется с мочеиспускательным каналом, а имеет отверстие (или уростому) на передней брюшной стенке. Время от времени для выведения мочи наружу пациенту необходимо вставлять через отверстие катетер. Резервуар снабжен клапанным механизмом, что предотвращает утечку мочи через выходное отверстие. Благодаря этому пациенту не нужно носить уростомный мешок.
Радикальная цистэктомия (открытым доступом, лапароскопическая или роботизированная) в сочетании с одним из трех методов отведения мочи – это золотой стандарт лечения инвазивных форм рака мочевого пузыря, а также некоторых поверхностных опухолей высокой степени злокачественности.
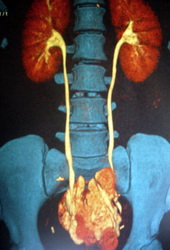
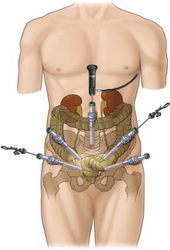
Рис. Лапароскопическая цистэктомия по Штудеру
.
Операция также носит название ортотопической пластики мочевого пузыря сегментом подвздошной кишки. Слово ортотопический значит, что искусственный мочевой пузырь будет располагаться там же, где ранее был настоящий орган. Сегодня отведение мочи по Штудеру выполняется в 55-60% случаев радикального удаления мочевого пузыря. Вновь сформированный резервуар подшивается к мочеточникам и мочеиспускательному каналу. Это позволяет пациенту сохранить удержания мочи и избавиться от необходимости ношения мочеприемника.
В нашей клинике проводится эффективное лечение и удаление раковой опухоли мочевого пузыря у мужчин и женщин. Чтобы получить консультацию, надо записаться на прием к урологу.

Акопян Гагик Нерсесович – профессор, доктор медицинских наук, онколог, уролог в Москве
Прием ведет врач высшей категории, уролог, онколог, доктор медицинских наук, профессор. Автор более 100 научных работ.
Онкоурологический стаж – более 15 лет. Помогает мужчинам и женщинам решать урологические и онкоурологические проблемы.
Проводит диагностику, лечение и сложные операции при таких диагнозах, как:
- опухоли почек и верхних мочевых путей;
- рак предстательной железы и мочевого пузыря;
- мочекаменная болезнь;
- аденома простаты;
- гидронефроз, стриктура мочеточника и др.
На консультации уролог подробно ответит на все интересующие вас вопросы
Если не дают покоя затрудненное или учащенное мочеиспускание, боль в поясничной области, кровь в моче, а также другие симптомы (о том, что еще должно вас насторожить, читайте тут), обратитесь за помощью к врачу урологу.
Прием включает:
- знакомство врача с историей болезни пациента;
- осмотр;
- постановку предварительного диагноза, назначение анализов и необходимых процедур.
* Если вы планируете обследоваться сразу после встречи с врачом, отправляйтесь в клинику с наполненным мочевым пузырем.
Не оттягивайте посещение клиники – приходите на консультацию уролога в Государственный центр урологии в Москве – клинику урологии имени Р. М. Фронштейна Первого Московского Государственного Медицинского Университета имени И.М. Сеченова. Доверьте свое здоровье грамотному специалисту!
Чтобы встреча с врачом прошла максимально эффективно, подготовьтесь к первичной консультации
- Возьмите с собой больничные выписки; результаты всех обследований, которые Вы проходили в последние 2-3 года (включая рентгены и томографии); заключения специалистов.
- Из обязательных документов нужно принести паспорт, полис.
Записаться на прием к урологу в Москве можно несколькими способами:
- звоните по тел. +7 (499) 409-12-45 или +7 (926) 242-12-12 в любой день недели с 8:00 до 20:00;
- или заполните форму на сайте.
Запись на прием
Записаться
В будний день мы сможем назначить вам консультацию уже через несколько часов после обращения.
Все заболевания…
Источник
