Анализ лекарственных препаратов при мочекаменной болезни
Н. Дзеранов, докт. мед. наук
Руководитель Республиканского центра литотрипсии, зав. отделом мочекаменных болезней НИИ урологии Минздрава России
Мочекаменная болезнь (МКБ) до настоящего времени является одним из самых распространенных урологических заболеваний. Заболеваемость МКБ по регионам России колеблется от 25,5% (Урал) до 41,5% (Восточная Сибирь), а больные с различными формами этой патологии занимают 35 – 50% коечного фонда урологических стационаров. По мнению многих авторов, это заболевание как проявление нарушения обмена веществ будет иметь тенденцию к росту в связи с ухудшением экологической ситуации.
Отчего и почему?
Единой концепции этиопатогенеза МКБ в настоящее время нет, поскольку на ее развитие влияет состояние многих органов и систем организма – как врожденная, так и приобретенная патология, а также плохие социально-экономические условия, загрязнение внешней среды и т.д., в связи с чем ряд авторов относит это заболевание к так называемым болезням цивилизации. Современные представления об этиопатогенетическом процессе камнеобразования представлены на схеме.
Климатические и биогеохимические факторы (к последним относятся хлориды, сульфаты, пестициды в воде и продуктах питания) оказывают прямое токсическое или опосредованное влияние на организм человека, вызывая нарушения метаболизма в биологических средах, и приводят в итоге к возникновению тубулопатий, проявляющихся нарушением пуринового, щавелево-кислого и фосфорно-кальциевого обменов. Повышение концентраций камнеобразующих факторов в сыворотке крови и моче ведет к кристаллурии, которая при недостатке веществ, поддерживающих коллоидную стабильность мочи и способствующих поддержанию солей в растворенном виде, а также при изменениях рН мочи приводит к слипанию кристаллов и тем самым к образованию микролитов, что и является пусковым механизмом камнеобразования. К этим веществам относятся солюбилизаторы (гиппуровая кислота, ксантин, хлорид натрия, цитраты, магний), а также ингибиторы кристаллизации (неорганический пирофосфат, ионы цинка, марганца, кобальта), концентрация которых в моче у больных МКБ, как правило, снижена. При хроническом пиелонефрите основную роль в камнеобразовании играют продукты метаболизма ряда микробов (фенолы, крезолы и летучие жирные кислоты), которые также нарушают метастабильное состояние солей в перенасыщенном растворе. Огромную роль в камнеобразовании играют также различные аномалии почек, нарушения уродинамики верхних мочевых путей, микроциркуляции и другая патология.
Мочевые камни в зависимости от типа нарушений обмена веществ или наличия инфекции могут быть различного химического состава: часть из них имеет моноструктурное строение, но чаще встречаются полиминеральные, или смешанного строения, камни. Знание структуры камня играет немаловажную роль при выборе методов лечения и профилактики. В настоящее время урологами всего мира признана минералогическая классификация мочевых камней.
Особенности диагностики МКБ
Диагностика МКБ основывается, прежде всего, на жалобах больного, из которых наибольшее значение имеют приступы почечной колики, особенно повторные. В периоде между приступами наблюдаются тупые боли в поясничной области, отхождение камней, гематурия, которая обычно возникает после физической нагрузки.
Общеклинические методы исследования позволяют выявить признаки поражения почки и мочевыводящих путей (положительный симптом Пастернацкого, болезненность при пальпации в области почки или по ходу мочеточника, пальпируемая почка).
В анализе крови, сделанном во время почечной колики или атаки пиелонефрита, осложняющего МКБ, выявляется лейкоцитоз, сдвиг лейкоцитарной формулы влево, токсическая зернистость нейтрофилов, увеличение СОЭ.
В моче обнаруживаются небольшое количество белка, единичные цилиндры, свежие эритроциты и кристаллы солей, при пиелонефрите – лейкоцитурия.
Рентгенологическое исследование занимает ведущее место в распознавании камней в почке или в мочеточнике. Самым распространенным методом является обзорная урография. С ее помощью можно определить величину, форму камня, а также его локализацию. При необходимости, в случае коралловидного камня или сомнениях в отношении причастности тени к мочевым путям, делают снимки в двух проекциях. Обзорная урограмма должна охватывать всю область почек и мочевыводящих путей с обеих сторон.
Но не все камни дают тень на обзорном снимке, а в ряде случаев тень, подозрительная на конкремент, может принадлежать камню желчного пузыря, инородному телу, обызвествленному лимфоузлу и т.д. В проекции малого таза часто видны округлые тени – флеболиты, похожие на камень. После обзорной урографии следует проводить экскреторную урографию, которая позволяет уточнить, относится ли тень к мочевым путям, а также определить анатомо-функциональное состояние почек и локализацию конкремента (в лоханке, мочеточнике). При рентгенонегативном камне на фоне рентгеноконтрастного вещества виден дефект наполнения, соответствующий конкременту. Как правило, экскреторная урограмма дает полное представление о выделительной функции почки, однако после приступа почечной колики почка находится в состоянии блокады и выделение рентгеноконтрастного вещества на стороне поражения может отсутствовать. При исследовании функции почки большую помощь оказывают изотопные методы.
Определенное место в диагностике МКБ занимает ультразвуковое исследование почек и мочевого пузыря. Косвенным симптомом в пользу наличия камня верхних мочевых путей может служить расширение чашечно-лоханочной системы.
Ретроградную пиелографию с жидким рентгеноконтрастным веществом или кислородом (пневмопиелографию) делают только в случаях, когда остаются сомнения относительно диагноза или тень камня не видна, что обычно бывает при рентгенонегативном камне.
При проведении дифференциального диагноза очень важно не пропустить острый аппендицит, острый холецистит, прободную язву желудка, острую непроходимость кишечника, острый панкреатит, внематочную беременность и ряд других заболеваний.
Все средства хороши…
За последние 10 лет в связи с широким внедрением в урологическую практику современных технологий удаления камней из почек и мочевых путей существенно изменились тактика и стратегия лечения этого заболевания. Следует подчеркнуть, что МКБ – это хирургическая патология, и только у 5% больных (их камни состоят из солей мочевой кислоты) эффективны консервативные методы, в частности, литолиз. Наиболее широкое распространение (почти в 85% случаев) получило применение дистанционной ударно-волновой литотрипсии (ДЛТ), отличающейся наименьшей травматичностью.
Как уже было сказано, ДЛТ по праву заняла ведущее место в лечении камней почек и мочеточника. Этот простой, малотравматичный и экономически выгодный способ лечения камней является методом выбора наряду с эндоскопическими и открытыми оперативными вмешательствами. Особенно эффективно применение ДЛТ при относительно небольших размерах камней (до 2 см) и сохраненных функциях пораженной почки. Хорошо налаженная диспансеризация населения и применение этого метода лечения позволяют рассчитывать на значительное уменьшение тяжелых форм МКБ, осложненных уросепсисом и почечной недостаточностью, которые являются основной причиной смерти больных при этом заболевании.
На сегодняшний день можно с уверенностью говорить о том, что ДЛТ широко внедрена в клиническую урологическую практику. Отделения ДЛТ функционируют более чем в 90 городах России.
Одновременно освоены и продолжают разрабатываться новые оперативные способы, позволяющие в большинстве случаев избежать открытой операции и достичь желаемого результата с меньшим риском для пациента. К их числу относятся и различные эндоурологические операции. Основным критерием выбора метода эндоскопического разрушения камня являются величина, форма, положение и длительность нахождения камня в мочеточнике. В настоящее время расширяются показания для лечения МКБ с помощью лазера.
Алгоритм лечения больных МКБ представлен на схеме.
Возможности фармакотерапии МКБ
Учитывая, что любая операция по удалению камня, по сути является симптоматическим лечением, следует отметить возрастание роли различных консервативных методов лечения МКБ (медикаменты, физио-, бальнео- и фитотерапия), направленных на коррекцию обменных нарушений и профилактику рецидивов камнеобразования.
В своей практике мы широко применяем фитотерапию, способствующую улучшению уродинамики в верхних мочевых путях и более быстрому отхождению камней или фрагментов и песка после их разрушения с помощью ДЛТ. При этом предпочтение отдается удобным в применении официнальным препаратам (ависан, олиметин, марелин, фитолит, цистон, фитолизин, ниерон, урофлукс, уралит, цистенал, роватинекс, кеджибеллинг и др.), часть из которых повышают концентрацию защитных коллоидов в моче.
При почечной колике, обусловленной камнями мочеточника, показаны анальгетики и спазмолитики (баралгин, максиган, триган и др.) либо внутримышечное введение диклофенака (вольтарена, диклорана и др.). Нередко приходится назначать и так называемые литические смеси, содержащие промедол или ненаркотические анальгетики пентазоцин (фортрал), буторфанол (морадол), трамадол (трамал) и др.
Исследования последних лет показали, что в таких случаях, особенно при почечной колике, возникающей в первые дни после ДЛТ, целесообразно назначать неспецифические противовоспалительные средства (индометацин, диклофенак, пироксикам и др.) и антиоксидантную терапию такими препаратами, как эссенциале, фосфолип, липостабил, витамины Е и А.
При наличии пиелонефрита применяются также препараты, улучшающие микроциркуляцию (пентоксифиллин и его аналоги трентал, агапурин, пентилин, релофект и др.), дезагреганты (курантил, персантин), антагонисты кальция (верапамил и др.) в сочетании с антибактериальными средствами (антибиотики, сульфаниламиды и так называемые уросептики).
Антибактериальная терапия назначается после посева мочи на микрофлору, определения степени бактериурии и чувствительности к антибактериальным препаратам. При небольшой бактериурии достаточно провести курсы антибактериальной терапии с учетом чувствительности микрофлоры с последующим контрольным посевом мочи. Чаще всего в таких случаях назначают перорально препараты нитрофуранового ряда (фурагин, фурадонин, фуразолидон), налидиксовой кислоты (невиграмон, неграм), оксолиниевой кислоты (грамурин, диоксацин), пипемидиевой кислоты (палин, пимидель), нитрокосолина, норфлоксацина (нолицин, норфлокс и др.). Возможно также назначение и сульфаниламидов, которые в достаточной мере концентрируются в моче: этазол, уросульфан, котримоксазол (бисептол, бактрим, септрин и др.).
При более выраженном воспалительном процессе в почках требуется применение антибиотиков. В этих случаях возбудителями, как правило, являются грамотрицательные микроорганизмы из группы энтеробактерий либо стафилококки и энтерококки. Поэтому целесообразно назначение антибиотиков широкого спектра действия из группы амино- и карбоксипенициллинов (ампициллин, оксациллин, ампиокс, карбенициллин, тикарциллин), комбинированных препаратов (ампициллин в комбинации с сульбактам-натрием, амоксициллин либо тикарциллин в комбинации с клавулановой кислотой или ее солями).
Альтернативой полусинтетическим пенициллинам в подобных случаях являются цефалоспорины первого и второго поколений, которые также имеют широкий спектр действия: цефалексин, цефадроксил, цефрадин, цефаклор, применяемые per os; цефалотин, цефалоридин, цефазолин, цефуроксим, цефамандол, цефотаксим, цефотетан, цефметазол для парентерального введения. Благодаря тому, что многие препараты применяются перорально, лечение можно проводить амбулаторно.
Однако при тяжелом течении пиелонефрита, обусловленном полирезистентными штаммами микроорганизмов (так называемыми нозокомиальными штаммами), антибактериальная (предоперационная) терапия должна проводиться в условиях стационара, нередко на фоне дренирования пораженной почки внутренним стентом. В таких случаях применяются антибиотики из группы аминогликозидов (сизомицин, гентамицин, тобрамицин, нетилмицин, амикацин); цефалоспорины третьего и четвертого поколений (цефтриаксон, цефтизоксим, цефтазидим, цефпиром); бета-лактамные антибиотики (азтреонам, имипенем в комбинации с циластатином, меропенем); фторхинолоны (офлоксацин, ципрофлоксацин, эноксацин, пефлоксацин, флероксацин, ломефлоксацин и др.). Безусловно, вышеперечисленные антибиотики являются препаратами второй очереди и назначаются в тяжелых случаях инфекционного процесса или тогда, когда препараты первой очереди не дали желаемого результата.
Следует отметить, что полная ликвидация инфекции при МКБ, особенно если камень нарушает уродинамику, практически невозможна, и поэтому антибактериальную терапию назначают перед операцией и после нее, особенно после ДЛТ.
Профилактика и диспансеризация
После удаления камня больные в течение 5 лет нуждаются в постоянном наблюдении и лечении у уролога поликлиники, что положительно влияет на исход заболевания (см. диаграмму). Проводится консервативная терапия, направленная на ликвидацию инфекции и коррекцию метаболических нарушений. Все препараты назначают на фоне соответствующего питьевого режима, диеты, двигательной активности и физиотерапевтических процедур.
После ликвидации инфекции мочевыводящих путей лечение должно быть направлено на профилактику рецидивов камнеобразования. С этой целью применяют аллопуринол, бензбромарон (при повышении уровня мочевой кислоты в крови), а также цитратные смеси (уралит-У, блемарен и др.). Цитратные смеси неплохо зарекомендовали себя при наличии уратов – лечение ими в течение 2-3 месяцев нередко приводит к полному растворению камней.
При профилактическом лечении оксалатного литиаза неплохо зарекомендовал себя препарат оксалит С, а также витамины В1, В6 и оксид магния, который является ингибитором кристаллизации оксалата кальция. При почечной гиперкальциурии эффективным является гипотиазид в сочетании с калийсодержащими препаратами (панангином, оротатом калия). Для регуляции фосфорно-кальциевого обмена назначается ксидифон – первый отечественный препарат из группы дифосфонатов.
В комплекс мероприятий, направленных на профилактику рецидива заболевания, входит и санаторно-курортное лечение (Железноводск, Трускавец, Боржоми, Джермук, Карловы Вары и др.).
Статья опубликована в журнале “Фармацевтический вестник”
Источник
В статье проанализированы современные направления медикаментозного лечения (спазмолитическая, литокинетическая, цитратная терапия) пациентов, страдающих мочекаменной болезнью. Несмотря на развитие современных методов лечения, сохраняется необходимость в использовании фармакологических препаратов, поскольку их применение позволяет снизить риск рецидивного камнеобразования за счет коррекции биохимических изменений в крови и моче, а также способствует отхождению конкрементов.

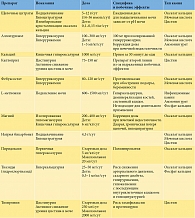
Таблица 1. Лекарственные препараты, применяемые в лечении пациентов с мочекаменной болезнью
Таблица 2. Медикаментозное лечение пациентов с МКБ и специфическими нарушениями мочи
Мочекаменная болезнь (МКБ) занимает одно из ведущих мест в структуре урологических заболеваний, что обусловлено ее распространенностью и склонностью к рецидивированию. По официальным данным Минздрава России, за период 2002-2012 гг. абсолютное количество больных МКБ увеличилось на 25,1% и составило не менее 787 555 человек. Примерно в 65-70% случаев болезнь диагностируется у лиц в возрасте 20-25 лет, то есть в наиболее трудоспособном периоде жизни. По мировым данным, показатели распространенности уролитиаза варьируют от 1 до 20%. В странах с высоким уровнем жизни, таких как Швеция, Канада или США, заболеваемость МКБ превышает 10% [1-4]. Известно, что наиболее распространенными являются кальциевые камни, на долю которых приходится не менее 80% (85-90% – оксалатно-кальциевые, 1-10% – фосфатно-кальциевые, 5% – оксалат и фосфат кальция в сочетании с мочевой кислотой), реже встречаются мочекислые (5-10%), струвитные (5-15%) и цистиновые (1-3%) камни [5, 6].
Современные технологии дистанционной литотрипсии и рентген-эндоскопической хирургии (чрескожная нефролитотрипсия, уретероскопия) позволяют максимально эффективно избавить больного от камня. Однако ни один из существующих методов удаления мочевого камня не решает проблему камнеобразования, что требует в послеоперационном периоде комплексных методов лечения и метафилактики [7, 8]. Разнообразные метаболические нарушения и типы камнеобразования определяют применение тех или иных лекарственных препаратов и их комбинаций в комплексном лечении больных МКБ (табл. 1 и 2) [9].
Важным этапом в лечении больных МКБ является купирование почечной колики с помощью комбинаций различных препаратов: метамизола, диклофенака, индометацина, ибупрофена, трамадола. По рекомендациям Европейской ассоциации урологов (European Association of Urology) 2016 г., при выборе препарата первой линии лечения следует отдавать предпочтение нестероидным противовоспалительным средствам. Они эффективно купируют боль у пациентов с почечной коликой и превосходят по обезболивающему эффекту опиаты. Однако необходимо учитывать, что диклофенак и ибупрофен повышают риск сердечно-сосудистых осложнений. Диклофенак противопоказан пациентам с сердечной недостаточностью, ишемической болезнью сердца, заболеваниями периферических артерий и цереброваскулярной патологией. При наличии высокого риска сердечно-сосудистых осложнений диклофенак применяют только в вынужденных случаях. Ввиду того что увеличение дозы и длительности терапии повышает риск осложнений, препараты должны назначаться в наименьших дозах и на возможно минимальный период времени [10-12].
Для купирования приступа почечной колики используют и спазмолитические препараты, которые способствуют отхождению мелких конкрементов, а также уменьшают отек тканей в зоне локализации камня. Наибольшее применение в урологической практике нашел миотропный спазмолитик дротаверин (Но-шпа). Препарат селективно блокирует содержащуюся в гладкомышечных клетках мочевых путей фосфодиэстеразу 4, что ведет к повышению концентрации циклического аденозинмонофосфата. Последнее связано с релаксацией мускулатуры, уменьшением отека и воспаления, в патогенезе которых принимает участие фосфодиэстераза 4 [13].
Важным аспектом ведения больных нефролитиазом является правильный подбор медикаментозной экспульсивной (литокинетической) терапии, способствующей отхождению конкрементов или их фрагментов. Литокинетическая терапия включает в себя две основные группы препаратов: альфа-адреноблокаторы и растительные диуретики.
Тамсулозин – один из наиболее часто используемых альфа-1-адреноблокаторов в урологии. Фармакологическое действие препарата при МКБ обусловлено снижением тонуса гладких мышц мочевыводящих путей, что ведет к купированию приступа почечной колики, облегчает и ускоряет отхождение камней мочеточника [14, 15]. Клиническая эффективность данной группы препаратов также подтверждается исследованиями, продемонстрировавшими увеличение частоты отхождения конкрементов на фоне приема доксазозина, теразозина, альфузозина и силодозина. Назначение тамсулозина и нифедипина безопасно и эффективно для пациентов с почечной коликой при конкрементах, локализованных в дистальном отделе мочеточника. Однако тамсулозин значительно лучше, чем нифедипин, купирует приступ почечной колики, облегчает и ускоряет отхождение камней мочеточника [16, 17].
До настоящего времени сохраняет актуальность такое направление консервативного лечения, как использование препаратов растительного происхождения. Они применяются:
- для профилактики рецидивов камнеобразования;
- улучшения самостоятельного отхождения конкрементов, в том числе и их фрагментов после дистанционной литотрипсии;
- профилактики обострений хронических воспалительных заболеваний органов мочеполовой системы, главным образом хронического пиелонефрита [18].
Преимуществом фитопрепаратов является минимальное количество побочных реакций и нежелательных лекарственных взаимодействий, а также возможность длительного приема, что очень важно в метафилактике рецидива МКБ.
В лечении больных МКБ давно (более 60 лет) и эффективно применяется фитотерапия эфирными маслами (терпенами). Литокинетическое действие данной группы препаратов обусловлено совокупностью диуретического, противовоспалительного и спазмолитического свойств. Основное фармакологическое действие терпенов заключается в снятии спазма гладкой мускулатуры чашечно-лоханочной системы и мочеточника, а также в усилении почечного кровотока, что приводит к увеличению диуреза. Кроме того, терпены в высоких концентрациях обладают бактериостатическим эффектом.
Одним из препаратов, основу которого составляет особая комбинация растительных терпенов, является Роватинекс (Мединторг). В состав препарата входят анетол 4 мг, борнеол 10 мг, камфен 15 мг, пинен (альфа и бета) 31 мг, фенхон 4 мг, цинеол 3 мг. Анетол, борнеол и камфен оказывают диуретическое, противовоспалительное (антибактериальное) действие, а также усиливают почечный кровоток. Пинен (альфа и бета) и фенхон ответственны за спазмолитический и противовоспалительный (антибактериальный) эффект, цинеол – за противовоспалительный (антибактериальный) эффект. Установлено, что Роватинекс оказывает спазмолитическое действие, способствует отхождению камней и их фрагментов, уменьшает выраженность болевого синдрома, усиливает почечный кровоток, улучшая функцию почек и повышая диурез. Сочетая в себе противовоспалительные и противомикробные свойства по отношению к грамположительным и грамотрицательным микроорганизмам, Роватинекс усиливает фармакологический эффект антимикробных препаратов. Назначение препарата повышает процент отхождения фрагментов камней после дистанционной литотрипсии на фоне снижения интенсивности болевого синдрома. Препарат Роватинекс способствует снижению лейкоцитурии, увеличению суточного диуреза и стабилизации рН мочи. Прием препарата не сопровождается развитием осложнений, побочных эффектов, что позволяет принимать его в течение длительного времени в составе комплексной литокинетической терапии и для метафилактики рецидивного камнеобразования [19].
В качестве составляющей части литокинетической терапии и метафилактики МКБ зарекомендовал себя растительный комбинированный препарат Канефрон Н (Бионорика). Входящие в состав Канефрона Н эфирные масла и фенолкарболовые кислоты оказывают антисептическое, спазмолитическое, противовоспалительное действие на органы мочевой системы, обладают диуретическим эффектом, потенцируют эффект антибактериальной терапии [20].
К группе растительных лекарственных средств относится также биологически активная добавка НефраДоз (Штада) – фитокомплекс из семи растительных соединений, обладающих литокинетическим действием. Установлено, что НефраДоз статистически достоверно снижает плотность мочи за счет диуретического эффекта, уменьшает бактериурию и лейкоцитурию, снижает концентрацию уратов, оксалатов и фосфатов, а также повышает частоту отхождения фрагментов камней после дистанционной литотрипсии на фоне ослабления интенсивности боли [21]. Кроме того, в состав НефраДоза входит растительный полифенол ресвератрол. Ресвератрол характеризуется противоопухолевым, нейропротективным, кардиопротективным, противовоспалительным, антидиабетическим и антибактериальным действием.
Если купирование почечной колики и восстановление нарушенного пассажа мочи не могут быть достигнуты лекарственными средствами и эффект от проводимой консервативной терапии отсутствует, прибегают к дренированию верхних мочевых путей или экстренной дезинтеграции (литоэкстракции) камня с помощью дистанционной литотрипсии, уретероскопии и т.д.
Особое внимание следует уделить больным уратным нефролитиазом, поскольку у них возможно хемолитическое растворение (цитратный литолиз) конкрементов. Этот процесс основан на ощелачивании мочи посредством перорального приема цитратных смесей или двууглекислого натрия. Главным показателем правильно протекающего процесса хемолиза (литолиза) является динамика рН мочи. Необходимо поддерживать рН мочи в диапазоне 6,2-6,8, при этом следует назначать и дозировать цитраты не по однократному исследованию рН мочи, а по средним показателям суточного колебания рН (утро, обед, вечер). В пределах данных значений рН хемолиз наиболее эффективен, а при более высоких значениях рН возрастает риск формирования конкрементов из фосфата кальция [22]. Ощелачивание мочи с параллельным применением тамсулозина позволяет достичь более высокой частоты полного избавления от конкрементов, расположенных в дистальном отделе мочеточника [23].
К препаратам для цитратной терапии относится Блемарен (Эспарма). В составе препарата преобладает лимонная кислота, а значительную часть буферной функции выполняет гидрогенкарбонат калия. Пониженное содержание натрия в препарате способствует ускоренному растворению мочевой кислоты в почечных канальцах и предотвращает их дальнейшую кристаллизацию. Вышеперечисленные свойства обеспечивают дозозависимое смещение рН мочи от кислого до нейтрального или щелочного, причем кислотно-основное состояние крови не изменяется. Цитрат связывает ионы кальция от желудочно-кишечного тракта, где он снижает всасывание кальция, до мочевых путей, где этот эффект наиболее активен ввиду наибольшей концентрации цитрата. Кроме того, стабилизируя растворы, цитрат препятствует процессам кристаллизации в моче. Комплексное влияние цитрата на физико-химическое состояние мочи приводит к повышению растворимости уратов, кальцинатов и в первую очередь оксалатов, комплексных магний-аммониевых фосфатов и некоторых других солей, способствуя торможению камнеобразования и растворению уже сформировавшихся конкрементов [24].
В качестве одного из лекарственных средств для литолиза зарекомендовал себя также препарат Уралит-У (Мадаус). Уралит-У является смесью щелочных солей, которые сочетаются со слабыми кислотами. Фармакологический эффект препарата основан на регулировании pH мочи и длительном поддержании реакции мочи в пределах значений щелочной среды (pH 6,2-7,5), при которых соли мочевой кислоты находятся в растворе и не образуют конкрементов. Соль щелочных металлов и слабой кислоты, выделяясь с мочой, сдвигает pH мочи в щелочную сторону (до 6,2-7,5), что определяет повышение степени диссоциации и растворимости мочевой кислоты. Биодоступность Уралита-У составляет около 100%. Препарат быстро и практически в полном объеме всасывается из пищеварительного тракта. Выводится из организма вместе с мочой, во время лечения электролитный баланс крови не изменяется [25].
Таким образом, несмотря на развитие современных методов лечения (дистанционная литотрипсия, чрескожная нефролитотрипсия, уретероскопия), необходимость в использовании фармакологических препаратов сохраняется, поскольку комплексная медикаментозная терапия позволяет снизить риск рецидивного камнеобразования за счет коррекции биохимических изменений в крови и моче, а также способствует отхождению конкрементов.
Источник
