Агенезия мочевого пузыря плода


Мочевой пузырь начинает развиваться из зародышевого лепестка с 25 дня с момента зачатия и окончательно формируется к 22 неделе беременности. К этому сроку мочевой пузырь достигает размера 8 мм. При трансвагинальном УЗИ орган виден уже на 11 неделе, при трансабдоминальном – с 16-й недели.

Аномалии мочеполовой системы встречаются крайне редко. Часто они связаны с хромосомными нарушениями и сопровождаются целым спектром нарушений и синдромов.
Ультразвуковая диагностика на 2 триместре выявляет 85% патологий. Наиболее часто встречающиеся аномалии мочевого пузыря:
Патологии и аномалии мочевого пузыря у плода
- Мегацистис. Это увеличение мочевого пузыря свыше 8 мм в продольном срезе на УЗИ. Патология обнаруживается на 10-15 неделе беременности. Вместе с ней обычно выявляется нарушение соотношения мочевого пузыря к копчико-теменной зоне (10,4% вместо 5,4%). Мегацистис имеет хромосомную природу и выражается в нарушении уродинамики вследствие закупорки или сращения уретры.
- Обструкция детрузора. Выражается в отсутствии сократительной способности мышечного слоя мочевого пузыря, отвечающего за изгнание мочи. На УЗИ мочевой пузырь имеет грушевидную форму, стенки тонкие, а сам орган увеличен в размерах. В случае обнаружения эхографических признаков патологии плод исследуется методом везикоцентеза. Затем проводят кариотипирование плода, и в случае подтверждения хромосомных отклонений женщину отправляют на аборт. То же самое происходит и при увеличении органа до 20-30 мм вместо положенных 8 мм. Существует вероятность нормализации после 13 недели беременности.
- Экстрофия. Это отсутствие передней стенки мочевого пузыря. На УЗИ мочевой пузырь отсутствует вовсе, но при этом структура почек остаётся без изменений.
- Атрезия. Отсутствие мочевого канала приводит к увеличению мочевого пузыря до таких размеров, что у плода значительно увеличивается объём животика. Женщине рекомендуют прервать беременность, потому что малыш может родиться с тяжёлой гипоплазией лёгких или умереть внутриутробно.
- Задний уретральный клапан. Эта проблема встречается только у мальчиков. У девочек встречается синдром pmne-bUy, который имеет схожие симптомы. Аномалия заключается в том, что из-за внутриутробного нарушения нижняя часть мочеиспускательного канала, выходящая в мочевой пузырь, слишком узкая, из-за чего происходит обратный отток мочи в почку. В результате возникает гидронефроз – скопление в почках лишней жидкости. У плода на УЗИ будут увеличены почки, а мочевой пузырь будет маленьким. Патология исправляется сразу после рождения малыша методом иссечения места патологического сужения уретры. Существует высокий риск гибели младенца из-за гипоплазии лёгких на фоне почечной недостаточности.
- Пузырно-мочеточниковый рефлюкс. В норме мочеточник входит в мочевой пузырь таким образом, что мышечная стенка органа служит клапаном, препятствующим оттоку мочи обратно в почку.
Если мочеточник входит в мочевой пузырь неправильно, то возникает рефлюкс – забросе мочи обратно в мочеточник. Аномалия не является основанием для прерывания беременности, потому что исчезает сама собой в первые 2 года жизни малыша. В тяжёлых случаях проводится хирургическое вмешательство.
Выводы
Патологии мочевого пузыря у плода хорошо видны на скрининговом УЗИ, поэтому такое обследование нельзя игнорировать. Делать скрининговое УЗИ плода нужно только с помощью хорошего оборудования.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
Поделиться ссылкой:
Источник
- Главная –
- Заболевания –
- Аномалии мочевого пузыря
Аномалии мочевого пузыря – это врожденные (возникающие внутриутробно) нарушения строения или функции мочевого пузыря.
Симптомы аномалии мочевого пузыря
- Гематурия (наличие крови в моче).
- Изменение мочи (она становится мутной, цвета « мясных помоев», пенистой).
- Двухфазное мочеиспускание (сразу после окончания мочеиспускания возникает новый позыв).
- Отсутствие участка передней брюшной стенки внизу живота.
- Затрудненное мочеиспускание (слабая струя мочи).
Формы
Выделяют несколько аномалий мочеточников.
- Агенезия мочевого пузыря (полное отсутствие мочевого пузыря).
- Удвоение мочевого пузыря (мочевой пузырь двухкамерный, в каждую камеру открывается устье (отверстие) мочеточника в мочевом пузыре).
- Дивертикул мочевого пузыря (мешкообразное выбухание стенки мочевого пузыря).
- Аномалии урахуса (трубки, соединяющей мочевой пузырь плода с околоплодными водами):
- пупочный свищ (неполное заращение участка урахуса в околопупочной области, полость урахуса сообщается с внешней средой через отверстие в области пупка);
- пузырно-пупочный свищ (полное незаращение урахуса по всей длине. Полость мочевого пузыря сообщается с внешней средой через отверстие в области пупка. Характеризуется выделением мочи из пупка);
- дивертикул мочевого пузыря (неполное незаращение урахуса в области мочевого пузыря с формированием выбухания его стенки);
- киста урахуса (неполное заращение урахуса в средней части, приводящее к его мешковидному расширению).
- Контрактура шейки мочевого пузыря (сужение шейки мочевого пузыря из-за избыточного количества ткани в области устья мочеиспускательного канала, создающее препятствие для оттока мочи).
Причины
Аномалии мочевого пузыря – это врожденное заболевание (развивается у плода во время его пребывания в утробе матери).
Факторы риска развития врожденных аномалий мочеточников:
- генетические факторы (ошибки в генетическом аппарате клеток плода, приводящие к неправильному строению и развитию некоторых органов и систем);
- инфекционные заболевания матери во время беременности (краснуха (вирусное заболевание, проявляющееся появлением сыпи красного цвета на теле и лице), сифилис (бактериальное заболевание, передающееся половым путем));
- профессиональные вредности – вредные факторы внешней среды (ионизирующее излучение, повышенные температуры);
- употребление наркотиков или алкоголя матерью во время беременности.
LookMedBook напоминает: что данный материал размещен исключительно в ознакомительных целях и не заменяет консультацию врача!
Диагностика
- Анализ жалоб (когда (как давно) появилось мокнутие (намокание) пупочной ранки, затруднение мочеиспускания, изменение окраски и свойств мочи, с чем пациент связывает возникновение этих симптомов).
- Анализ анамнеза жизни (перенесенные болезни в детско-юношеском периоде, наличие хронических заболеваний мочевыделительной системы).
- Общий анализ мочи – исследование мочи на наличие эритроцитов (красных кровяных телец), лейкоцитов (белых клеток крови), клеток иммунной системы, белка, глюкозы (сахара крови), бактерий, солей и т. д.
- Общий анализ крови: подсчет эритроцитов, лейкоцитов, скорости оседания эритроцитов (СОЭ) – времени, за которое эритроциты оседают на дно пробирки. Позволяет оценить наличие воспалительного процесса и состояние иммунной системы организма.
- Осмотр передней брюшной стенки, наружных половых органов.
- Пальпация (ощупывание) мочевого пузыря – врач рукой определяет размеры мочевого пузыря, его форму.
- Ультразвуковое исследование (УЗИ) почек и мочевого пузыря – оценка размеров, расположения почек, их строения, состояния чашечно-лоханочной системы (системы отведения и накопления мочи), выявление камней, кист (образований в виде пузырей, содержащих жидкость), оценка строения мочевого пузыря, наличия в нем образований, оценка объема остаточной мочи (объема мочи, оставшегося после мочеиспускания).
- Экскреторная урография (введение контрастного вещества в вену, выполнение снимков органов мочевыделительной системы в разные моменты выделения контрастного вещества, как правило, через 7, 15 и 30 минут с момента введения препарата). Метод позволяет определить степень нарушения оттока мочи из почки, а также степень расширения выделительной системы почки и мочеточника. Также метод позволяет оценить анатомическую форму мочевого пузыря.
- Урофлоуметрия (регистрация скорости потока мочи при мочеиспускании). Больной мочится в унитаз, в который вмонтированы датчики, оценивающие скорость и объем мочи в единицу времени. Метод позволяет выявить степень и тип нарушения акта мочеиспускания.
- Комплексное уродинамическое исследование (КУДИ) – определение функции нижних мочевых путей. Во время исследования после введения специальных одноразовых датчиков определяется поведение мочевого пузыря во время наполнения и опорожнения.
- Ретроградная цистоуретрография. В мочевой пузырь через уретру вводится вещество, которое видно на рентгене. Метод позволяет оценить форму, размер мочевого пузыря.
- Цистоскопия (введение в мочевой пузырь через мочеиспускательный канал специального оптического прибора) – позволяет осмотреть слизистую оболочку мочевого пузыря и устья мочеточников (отверстие мочеточника в мочевом пузыре).
- Мультиспиральная компьютерная томография (КТ). Больной ложится в компьютерный томограф, где выполняется серия пошаговых высокоточных рентгеновских снимков. Позволяет оценить размеры, положение мочеточников, мочевого пузыря, их взаимоотношение.
Лечение аномалии мочевого пузыря
Аномалии мочевого пузыря требуют скорейшего оперативного лечения.
- Консервативное лечение: назначают прием антибактериальных препаратов (препаратов, способствующих гибели или остановке роста бактерий).
- Хирургическое лечение – виды операций:
- иссечение перегородки в мочевом пузыре при удвоенном мочевом пузыре (мочевой пузырь двухкамерный, в каждую камеру открывается устье (отверстие) мочеточника в мочевом пузыре);
- иссечение дивертикула мочевого пузыря (выпячивание стенки мочевого пузыря);
- иссечение остатков урахуса (трубки, соединяющей мочевой пузырь плода с околоплодными водами) – свищей и дивертикулов;
- трансуретральная резекция шейки мочевого пузыря (часть мочевого пузыря, куда открывается внутреннее отверстие уретры): специальным инструментом, введенным по мочеиспускательному каналу, иссекают избыток тканей в области шейки мочевого пузыря;
- пластические операции при экстрофии мочевого пузыря (отсутствие передней стенки мочевого пузыря и соответствующей ей передней брюшной стенки).
Осложнения и последствия
- Острый и хронический цистит (воспаление слизистой оболочки мочевого пузыря).
- Острый или хронический пиелонефрит (воспаление накопительной и выделительной системы почки).
- Острая задержка мочеиспускания (невозможность опорожнить мочевой пузырь).
- Формирование камней в мочевом пузыре (мочекаменная болезнь).
- Кровотечение из мочевого пузыря.
- Хроническая почечная недостаточность (нарушение всех функций почек, приводящее к расстройству водного, солевого, азотистого и других видов обмена).
Профилактика аномалии мочевого пузыря
Профилактика осложнений аномалий мочевого пузыря.
- Соблюдение диеты: уменьшение количества жирной и белковой пищи, употребление овощей, круп, фруктов, ограничение употребления соли (2-3 грамма в день).
Дополнительно
Мочевой пузырь представляет собой резервуар для накопления мочи, принимающий мочу от двух мочеточников (впадающих в области треугольника Льето (специальная площадка для мочеточников в мочевом пузыре) и выделяющий ее в мочеиспускательный канал).
Выделение мочи осуществляется благодаря одномоментному напряжению мышечного слоя мочевого пузыря и расслаблению мышцы в шейке мочевого пузыря (устье мочеиспускательного канала).
- Авторы
Ельчанинова Ольга Николаевна, редактор.
Что делать при аномалии мочевого пузыря?
Источник
Выделяют следующие пороки развития мочевого пузыря:
■ аномалии мочевого протока (урахуса);
■ агенезия мочевого пузыря;
■ удвоение мочевого пузыря;
■ врожденный дивертикул мочевого пузыря;
■ экстрофия мочевого пузыря;
■ врожденная контрактура шейки мочевого пузыря.
Урахус (urachus) – мочевой проток, который соединяет формирующийся мочевой пузырь через пуповину с околоплодными водами в период внутриутробного развития плода. Обычно к моменту рождения ребенка он зарастает. При пороках развития урахус может полностью или частично не зарастать. В зависимости от этого различают аномалии урахуса.
Пупочный свищ – незаращение части урахуса, открывающееся свищом в области пупка и не сообщающееся с мочевым пузырем. Постоянные выделения из свища приводят к раздражению кожи вокруг него и присоединению инфекции.
Пузырно-пупочный свищ – полное незаращение урахуса. В этом случае происходит постоянное выделение мочи из свища.
Киста урахуса – незаращение средней части мочевого протока. Такая аномалия протекает бессимптомно и проявляется только при больших размерах или нагноении. В ряде случаев ее можно прощупать через переднюю брюшную стенку.
Диагностика аномалий урахуса основана на использовании ультразвуковых, рентгенологических (фистулография) и эндоскопических (цистоскопия с введением в свищевой ход метиленового синего и обнаружением его в моче) методов исследования. Оперативное лечение заключается в иссечении урахуса.
Агенезия мочевого пузыря – его врожденное отсутствие. Крайне редкая аномалия, которая обычно сочетается с пороками развития, не совместимыми с жизнью.
Удвоение мочевого пузыря – также очень редкая аномалия этого органа. Она характеризуется наличием перегородки, которая разделяет полость мочевого пузыря на две половины. В каждую из них открывается устье соответствующего мочеточника. Данная аномалия может сопровождаться удвоением уретры и наличием двух шеек мочевого пузыря. Иногда перегородка может быть неполной, и тогда имеет место «двухкамерный» мочевой пузырь (рис. 5.34).
Врожденный дивертикул мочевого пузыря – мешковидное выпячивание стенки мочевого пузыря наружу. Как правило, он располагается на заднебоковой стенке мочевого пузыря рядом с устьем, несколько выше и латеральней его.
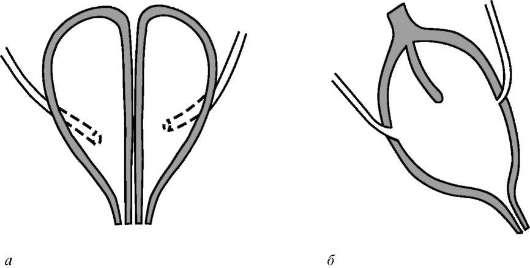
Рис. 5.34. Удвоение мочевого пузыря: а – полное; б – неполное
Стенка врожденного (истинного) дивертикула, в отличие от приобретенного, имеет такое же строение, как и стенка мочевого пузыря. Приобретенный (ложный) дивертикул развивается вследствие инфравезикальной обструкции и повышения давления в мочевом пузыре. В результате перерастяжения стенки мочевого пузыря происходит ее истончение с выпячиванием слизистой между пучками гипертрофированных мышечных волокон. Постоянный застой мочи в дивертикуле способствует образованию в нем камней и развитию хронического воспаления.
Характерными клиническими симптомами данной аномалии являются затруднение мочеиспускания и опорожнение мочевого пузыря в два этапа (сначала опорожняется мочевой пузырь, затем дивертикул).
Диагноз устанавливается на основании УЗИ (рис. 5.35), цистографии (рис. 5.36) и цистоскопии (рис. 20, см. цв. вклейку).
Лечение оперативное, заключается в иссечении дивертикула и ушивании образовавшегося дефекта стенки мочевого пузыря.
Экстрофия мочевого пузыря – тяжелый порок развития, заключающийся в отсутствии передней стенки мочевого пузыря и соответствующей ей части передней брюшной стенки (рис. 40, см. цв. вклейку). Данная аномалия чаще наблюдается у мальчиков и встречается у 1 из 30-50 тыс. новорожденных. Экстрофия мочевого пузыря нередко сочетается с пороками развития верхних и нижних мочевых путей, выпаде-
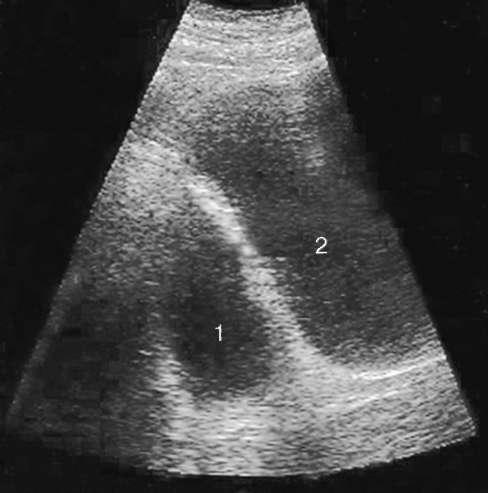
Рис. 5.35. Трансабдоминальная сонограмма. Дивертикул (1) мочевого пузыря (2)
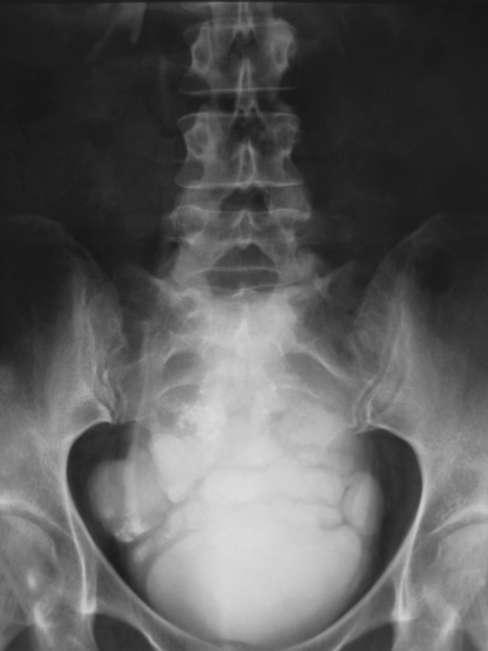
Рис. 5.36. Нисходящая цистограмма. Дивертикулы мочевого пузыря
нием прямой кишки, у мальчиков – с эписпадией, паховой грыжей, крип-торхизмом, у девочек – с аномалиями развития матки и влагалища.
Моча при такой аномалии постоянно изливается наружу, что в дальнейшем приводит к мацерации и изъязвлению кожи промежности, половых органов и бедер. Когда ребенок натуживается (при смехе, крике, плаче), стенка мочевого пузыря выпячивается в виде шара, а выделение мочи усиливается. Слизистая оболочка гиперемирована, легко кровоточит. В нижних углах дефекта определяются устья мочеточников. Экстрофия мочевого пузыря, как правило, сочетается с диастазом костей лонного сочленения, что проявляется «утиной» походкой. Постоянное соприкосновение слизистой оболочки мочевого пузыря и уретры с внешней средой способствует развитию хронического цистита и пиелонефрита.
Хирургическое лечение проводится в первые месяцы жизни ребенка. Выделяют три вида оперативных вмешательств:
■ реконструктивно-пластические операции, направленные на закрытие дефекта мочевого пузыря и брюшной стенки собственными тканями;
■ пересадка треугольника мочевого пузыря вместе с устьями в сигмовидную кишку (в настоящее время выполняется крайне редко);
■ формирование искусственного ортотопического мочевого резервуара из участка подвздошной кишки.
Контрактура шейки мочевого пузыря – порок развития, характеризующийся избыточным развитием соединительной ткани в данной анатомической области. Клиническая картина зависит от степени выраженности фиброзных изменений в шейке мочевого пузыря и связанных с ними нарушений мочеиспускания. Диагностика данной аномалии основана на результатах инструментального исследования (урофлоуметрия в сочетании с цистоманометрией), уретрографии и уретроцистоскопии с биопсией шейки мочевого пузыря. Лечение эндоскопическое, заключается в рассечении или иссечении рубцовых тканей.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
02.05.201512.42 Mб23gigiena_lechebnoe_delo_GOS_SOGMA.rtf
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Дивертикул мочевого пузыря, экстрофия мочевого пузыря и аномалии урахуса
Аномалии мочевого пузыря
– это группа врожденных и приобретенных нарушений развития и строения мочевого пузыря. К аномалиям мочевого пузыря относится: экстрофия мочевого пузыря,
аномалии урахуса, агенезия, удвоение мочевого пузыря, дивертикул мочевого пузыря, врожденная контрактура шейки мочевого пузыря (болезнь Мариона).
Аномалии мочевого пузыря
– это группа очень редких заболеваний, однако наиболее часто из них встречается: дивертикул мочевого пузыря, экстрофия мочевого пузыря и аномалии урахуса.
Экстрофия мочевого пузыря
– это тяжелый порок развития, при котором у ребенка отсутствует передняя стенка мочевого пузыря и соответствующая ей передняя брюшная стенка (стенка
живота). Этот порок встречается у одного из 40 000 – 50 000 новорожденных. У мальчиков в 2 раза чаще девочек. Природа данного порока до сих пор не ясна.
Экстрофия мочевого пузыря всегда сопровождается тотальной эписпадией и расщеплением лобковых костей. Выделяют 3 степени экстрофии в зависимости от величины
дефекта передней брюшной стенки, расстояния, на которое расходятся лобковые кости и наличия сопутствующих дефектов развития. Диагноз устанавливается уже
при рождении. Лечение экстрофии мочевого пузыря только хирургическое, и его метод зависит от степени. Так при 1 степени экстрофии хирургически закрывается
дефект передней брюшной стенки и зашивается мочевой пузырь, а при 2 и 3 степени мочеточники пересаживают в кишечник, сам мочевой пузырь удаляют и зашивают
дефект передней брюшной стенки.
Дивертикул мочевого пузыря
– это врожденная или приобретенная аномалия мочевого пузыря, при которой происходит мешковидное выбухание одной из стенок мочевого пузыря. У детей это
врожденный порок. Дивертикул может быть одиночным и, гораздо реже, множественным. Располагается чаще дивертикул на задней или боковой стенке мочевого
пузыря. В дивертикуле обычно застаивается моча, что может способствовать развитию цистита. А, если в него открывается одно из устьев мочеточника, то
возникает опасность развития пиелонефрита в результате пузырно – мочеточникового рефлюкса. Чем же проявляется дивертикул мочевого пузыря? Ребенок может
жаловаться на затрудненное мочеиспускание, мочеиспускание в два приема (при этом сначала опорожняется сам мочевой пузырь, а потом дивертикул). Уролог может
поставить диагноз дивертикула мочевого пузыря на основании проведенной цистоскопии и цистографии. Лечение данной аномалии мочевого пузыря хирургическое и
суть его заключается в устранении дефекта стенки мочевого пузыря.
Аномалии урахуса. Урахус – это мочевой проток, т.е. своеобразная трубка, соединяющая формирующийся мочевой пузырь через пуповину с
околоплодными водами в период внутриутробного развития плода. В норме к моменту рождения ребенка урахус зарастает. Однако при определенных условиях мочевой
проток перекрывается не полностью, в результате чего формируются его аномалии:
–
Пупочный свищ
– незаращение части урахуса, находящейся в области пупка. Проявляется такая аномалия постоянным мокнутием ранки пупка.
–
Пузырно – пупочный свищ
– полное незаращение урахуса. Данный вид характеризуется постоянным выделением из ранки пупка мочи. Такой вид аномалии урахуса чаще диагностируется
урологом после введения в него синки и обнаружения в дальнейшем в моче.
–
Дивертикул мочевого пузыря
– незаращение части урахуса, отходящей от мочевого пузыря. Диагноз устанавливается на основании цистоскопии и цистографии.
–
Киста урахуса
– незаращение средней части урахуса. Данный аномалию трудна диагностировать Однако при наличии кисты врач, иногда, может ее прощупать через живот.
Лечение пузырно – пупочного свища, кисты урахуса – оперативное. Проводится оно в возрасте 6 месяцев и старше и заключается в их удалении и закрытии
образовавшегося при этом дефекта. Лечение пупочного свища начинается с консервативного и заключается в обработке его раствором марганцовки или зеленки. В
случае неэффективности – операция в возрасте старше 1 года.
Агенезия мочевого пузыря
– полное его отсутствие. Этот самый редкий порок обычно сочетается с другими пороками развития не совместимыми с жизнью.
Удвоение мочевого пузыря
– вторая по редкости аномалия мочевого пузыря, характеризующаяся наличием перегородки в мочевом пузыре. Такая аномалия может сочетаться с удвоением
мочеиспускательного канала. Лечение только хирургическое.
Контрактура шейки мочевого пузыря
– это вид аномалии мочевого пузыря, при котором в стенке мочевого пузыря на выходе из него образуется избыточное количество соединительной ткани.
Проявления данного заболевания могут варьировать от затруднения при мочеиспускании до полной задержки мочеиспускания. Диагноз врач устанавливает на основе
данных уретроцистоскопии и уретроцистографии. Лечение заключается в рассечении данной стриктуры.
Аплазия почки, удвоение почек, добавочная почка
Аномалии количества почек
– это одна из групп аномалий почек. В настоящее время по классификации главного уролога России в нее включены аплазия; удвоение почки; добавочная, третья
почка.
Аплазия
– это полное отсутствие одной или обеих почек. Отсутствие обеих почек не представляет интереса, так как такие новорожденные дети не жизнеспособны. Аплазия
обеих почек – это казуистически редкое заболевание. В тоже время аплазия одной почки встречается относительно часто – у 4-8% среди всех больных с
аномалиями почек. По данным различных исследователей аплазия почки нередко сочетается с другими аномалиями мочеполовой системы. У мальчиков встречается в 2
раза чаще, чем у девочек. Сама по себе аплазия почки ни чем не проявляется. Но выявление урологом у ребенка наличие только одной почки очень важно, так как
при различных заболеваниях этой почки тактика лечения должна быть максимально щадящей и должна быть должны быть приложены максимальные усилия для
сохранения ее нормальной функции. Следует отметить, что врожденная единственная почка в функциональном плане более деятельна и приспособлена к различным
отрицательным влияниям. Поэтому заболевания в ней встречаются реже. В то же время если все-таки то или иное заболевание возникло в единственной почке, то
протекает оно более тяжело с более выраженными проявлениями. Диагноз аплазии почки у ребенка установить, при отсутствии ее поражения какой-либо болезнью,
сложно. Однако при возникновении в ней болезни, когда родители приводят такого ребенка к урологу, в постановке диагноза ему помогает ультразвуковое
исследование и экскреторная урография, динамическая нефросцинтиграфия, почечная ангиография.
Удвоение почки
– наиболее часто встречающаяся аномалия количества почек у детей. Данная аномалия чаще встречается у девочек. Выделяют одно- и двустороннее удвоение почек.
Удвоение почки может быть полным и неполным. Полное удвоение это наличие двух чашечно-лоханочных систем, двух мочеточников, открывающихся двумя устьями в
мочевом пузыре. При неполном удвоении мочеточники в конечном итоге сливаются в один и открываются одни устьем в мочевом пузыре. Иногда полное удвоение
почки может сопровождаться аномалией развития нижнего отдела одного из мочеточников: он оканчивается либо в дивертикуле мочевого пузыря, либо открывается
во влагалище или уретру у девочек (в этом случае характерно постоянное подтекание мочи при сохраненном нормальном мочеиспускании, что может быть принято за
недержание), либо в кишечник и т.д.. Также удвоении почки часто наблюдается такая патология мочеточника как уретроцеле. Удвоенная почка, не пораженная
болезнью, не имеет каких – либо проявлений и обнаруживается у ребенка случайно при обследовании по поводу других заболеваний. Однако, удвоенная почка
значительно чаще, чем нормальная, подвержена различным заболеваниям. Наиболее частым заболеванием, возникающим у детей на фоне удвоенной почки, является
пиелонефрит – 24,3 %; мочекаменная болезнь – 21,2 %; гидронефроз – 14,6 %; туберкулез – 36 %; нефроптоз – 3,6 %; опухоль – 2,1 %. Развитию пиелонефрита
способствует частое сочетание данной аномалии количества почек с пузырно – мочеточниковым рефлюксом. Пиелонефрит при этом протекает более длительно и
упорно. Особенностью течения мочекаменной болезни является частое ее сочетание с пиелонефритом. Сопутствующие удвоенной почке аномалии мочеточника, в
конечном итоге, могут приводить к возникновению гидронефроза. В связи с этим для своевременной диагностики такой аномалии количества почек проводится
комплексное урологическое обследование детей. Постановка диагноза не представляет сложности и заключается в проведении экскреторной урографии,
ультразвукового исследовании и цистоскопии. Лечение выполняют только при наличии патологического процесса в удвоенной почке (пиелонефрит, мочекаменная
болезнь, гидронефроз и др.).
Добавочная почка
– крайне редкая аномалия количества почек. Размеры добавочной почки значительно уменьшены. Обнаруживается оно также случайно при обследовании по поводу
других заболеваний. Такой вид аномалии количества почек может проявляться только постоянными тупыми болями в животе. Диагноз устанавливается с помощью
экскреторной урографии, ультразвукового исследования, ангиографии.
Источник
