Аденома простаты резь при мочеиспускании
Предстательная железа расположена прямо под мочевым пузырем, через нее проходит начальный отдел уретры. Она выполняет важные функции сфинктера и вырабатывает компоненты семенной жидкости.
При аденоме простаты наблюдается рост железистой ткани: узелки пережимают уретру и могут вызывать спазм гладкой мускулатуры. Поэтому первыми симптомами, которые появляются при аденоме простаты, являются расстройства мочеиспускания и эякуляции[1].
- Частые и настойчивые (императивные) позывы к мочеиспусканию,
- Мочеиспускание в ночное время,
- Ослабление струи мочи, выделение мочи прерывисто, каплями,
- Трудности в начале акта мочеиспускания,
- Чувство неполного опорожнения мочевого пузыря,
- Подтекание, недержание мочи,
- Острая или хроническая задержка мочи,
- Затрудненная, болезненная эякуляция,
- Кровь в семенной жидкости.
При длительно протекающей аденоме простаты присоединяются сопутствующие заболевания: циститы, простатиты, уретриты, пиелонефриты, а также симптомы прогрессирующей почечной недостаточности[2].
К ним относятся: слабость, отеки по утрам, головные боли, запах мочи в выдыхаемом воздухе, повышенная потливость, зуд кожи и слизистых, повышение артериального давления, изменение цвета кожи: она становится бледно-серой, тусклой.
В зависимости от степени выраженности симптомов аденомы простаты у мужчин, урологи выделяют несколько стадий развития аденомы простаты и рекомендуют разные подходы к лечению.
Нарушения мочеиспускания не имеют прямой зависимости от размеров аденомы. Больше всего проблем причиняют узлы, расположенные в средней доле, где проходит мочеиспускательный канал[1].
Первая стадия, или стадия компенсации
Характеризуется постепенным развитием симптомов заболевания: поначалу начинают проявляться проблемы с мочеиспусканием. Моча выходит слабой струей, часто прерывается, акт мочеиспускания требует усилий. Пациенты начинают бегать в туалет по ночам. Появляются жалобы на боль во время эякуляции. Обычно на этой стадии мужчины приходят к урологу с первыми жалобами.
Во время осмотра врач проводит осмотр простаты и проверяет остаточный объем мочи в мочевом пузыре. На этой стадии можно добиться успеха и не допустить прогрессирования болезни, используя медикаменты.
Вторая стадия, или стадия субкомпенсации
При отсутствии лечения, аденома простаты переходит в стадию субкомпенсации. Сдавление уретры прогрессирует, мочевой пузырь не может полностью изгнать мочу, появляется остаточная моча.
Стенки пузыря компенсаторно утолщаются, появляются условия для развития острых и хронических воспалительных заболеваний мочеполового тракта: простатитов, циститов, пиелонефритов, мочекаменной болезни. Пациентов начинает беспокоить недержание мочи и чувство неполного опорожнения мочевого пузыря. Моча становится мутной, с примесями крови, слизи.
Начинаются проявляться первые признаки хронической почечной недостаточности: отеки, слабость, головные боли, зуд кожи и слизистых, повышение артериального давления.
На этой стадии показано хирургическое лечение.
Третья стадия, или стадия декомпенсации
Наблюдается срыв механизмов компенсации: мочевой пузырь растягивается из-за остаточной мочи. Нарушается функция почек: наблюдаются признаки хронической почечной недостаточности[3].
Наиболее грозным осложнением является острая задержка мочи. Это состояние требует срочной госпитализации. В стационаре хирург устанавливает катетер или производит пункцию мочевого пузыря. Хроническая задержка остаточного объема мочи способствует возникновению мочекаменной болезни.
Тяжелым осложнением аденомы простаты является почечная недостаточность. Облегчить состояние в этом случае могут только регулярные процедуры гемодиализа[4].
Источник
По статистике, заболеваемость доброкачественной гиперплазией предстательной железы (ДГПЖ) у мужчин после 50 лет достигает 50% и возрастает в старших возрастных группах. ДГПЖ является наиболее частой причиной нарушения функции мочевого пузыря.
К сожалению, не все пациенты своевременно обращаются к врачу, что становится причиной недостаточной эффективности лечения и снижения качества жизни.

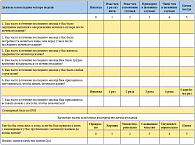
Таблица 1. Международная система суммарной оценки симптоматики при заболеваниях предстательной железы (IPSS)
Предстательная железа – это жизненно важный орган, выполняющий различные функции в организме мужчины. Железа расположена в передненижней части малого таза, под мочевым пузырем, на мочеполовой диафрагме. Через предстательную железу проходят начальный отдел мочеиспускательного канала, правый и левый семявыбрасывающие протоки. Простата состоит из мышечной, железистой и соединительной ткани, а также окружающей прочной соединительнотканной капсулы. Кроме того, различают внутреннюю и наружную части простаты. Внутренняя часть железы образует секрет, который поддерживает слизистую оболочку мочеиспускательного канала во влажном состоянии.
В наружной части железы продуцируется семенная жидкость. Дополнительной функцией простаты является ускорение потока спермы путем контракции (сжатия) всей железы, при этом одновременно сокращается сфинктер мочевого пузыря, для того чтобы сперма выталкивалась только вперед. В предстательной железе также осуществляется обмен мужских половых гормонов, что имеет существенное значение как для жизнедеятельности организма в целом, так и для половой активности мужчин. Кроме регуляции половой деятельности и обеспечения нормального процесса размножения, предстательная железа оказывает влияние на акт мочеиспускания, состояние мочеполовой системы в целом, а также на различные системы организма, и прежде всего нервную и сердечно-сосудистую системы.
При рождении простата у мальчиков весит всего несколько граммов. Под влиянием андрогенных гормонов в пубертатном возрасте она начинает расти, пока приблизительно в 20 лет не достигнет обычной массыоколо 15-20 г и не перестанет увеличиваться. При различных патологических состояниях предстательная железа начинает увеличиваться в размерах, что сопровождается симптомами нижних мочевых путей. Если у пациентов молодого возраста симптомы нижних мочевых путей чаще всего обусловлены простатитом, то в старших возрастных группах причиной может быть ДГПЖ или рак простаты.
Доброкачественная гиперплазия предстательной железы
Доброкачественная гиперплазия предстательной железы часто становится причиной нарушения мочеиспускания у пожилых мужчин. Железистая ткань простаты, которая вырабатывает семенную жидкость, транспортирующую и питающую сперматозоиды, разрастается, что приводит к образованию узелков и увеличению самой предстательной железы. При разрастании простата сдавливает уретру, нарушая отток мочи и приводя к типичным симптомам при ДГПЖ:
- слабая струя мочи;
- прерывистое мочеиспускание: чтобы опорожнить мочевой пузырь, необходимо несколько попыток;
- проблемное начало мочеиспускания: трудный «старт», хотя позыв к мочеиспусканию имеется;
- чувство неполного опорожнения мочевого пузыря: ощущение наличия остаточной мочи с увеличением ее образования;
- частое мочеиспускание на протяжении дня и особенно по ночам (никтурия);
- остаточные капли мочи после мочеиспускания;
- недержание мочи вследствие переполнения мочевого пузыря (внезапный сильный позыв и непроизвольное испускание при хронической задержке мочи);
- боли, жжение и тянущие ощущения при мочеиспускании;
- кровь в моче.
Сужение мочеиспускательного канала в худшем случае может вызвать острую задержку мочи с очень болезненным растяжением мочевого пузыря. Это экстренная урологическая ситуация, требующая немедленного отведения мочи с помощью катетера.
Недержание при хронической задержке мочи
Недержание при хронической задержке мочи, которое, согласно определению Международного общества по проблемам недержания мочи, классифицируется как «недержание мочи вследствие
переполнения мочевого пузыря» и часто называется «капельным недержанием», возникает следующим образом. Вследствие блокирования мочеиспускательного канала моча застаивается в мочевом пузыре и постепенно растягивает мышцы детрузора. Внутри мочевого пузыря вследствие большого объема застоявшейся мочи возрастает давление, которое в конце концов преодолевает сопротивление суженого участка мочеиспускательного канала, в результате чего моча в виде капель постоянно выходит наружу. Постоянно полный мочевой пузырь может привести к хронической рецидивирующей инфекции мочевого пузыря и заболеваниям почек.
Диагностика и лечение ДГПЖ
Диагностика ДГПЖ осуществляется путем ректального, ультразвукового исследований, урофлоуметрии, которая позволяет объективно оценить скорость мочеиспускания и установить степень обструкции. Лабораторное исследование включает общий анализ мочи, биохимический анализ крови, определение уровня ПСА, что дает возможность дифференцировать доброкачественный и злокачественный рост простаты.
Лечение ДГПЖ зависит от стадии обструкции. На ранних стадиях заболевания с незначительным количеством симптомов первично показано медикаментозное лечение. Помимо лекарственных препаратов на растительной основе, терапевтическое действие которых подтверждается на самых ранних стадиях болезни, на фармакологическом рынке существуют эффективные препараты, которые снижают тонус гладкой мускулатуры шейки мочевого пузыря и предстательной железы или замедляют ее рост. При продолжающемся увеличении простаты и нарастании жалобв качестве самого эффективного лечения необходимо рассматривать оперативное вмешательство.
Помощь при расстройствах мочеиспускания
В большинстве случаев диагноз аденомы предстательной железы ставится без каких-либо затруднений, однако необходимым условием остается своевременное обращение пациента к врачу. Международная система суммарной оценки симптоматики при заболеваниях предстательной железы (шкала IPSS) позволяет оценить тяжесть нарушений, развившихся вследствие гиперплазии простаты. Шкала IPSS представляет собой анкету из семи вопросов, касающихся степени выраженности симптомов нарушения мочеиспускания (от 0 до 5 баллов) (табл. 1). Анкета заполняется пациентом самостоятельно, суммарное количество баллов отражает тяжесть симптоматики:
0-7 баллов – слабо выраженная симптоматика. Рекомендуется беседа с врачом;
8-19 баллов – умеренная степень выраженности клинических проявлений. Жалобы доставляют пациенту сильный дискомфорт, поэтому рекомендуется срочно обратиться к врачу;
20-35 баллов – выраженная симптоматика. Симптомы доставляют пациенту очень сильный дискомфорт. Необходимо специализированное лечение.
Восьмой вопрос выясняет влияние заболевания на качество жизни больного (шкала QoL) и оценивается от 0 до 6 баллов.
Для повышения качества жизни пациентов, страдающих расстройствами мочеиспускания, рекомендуется использовать специальные изделия для мужчин при недержании – прокладок-вкладышей V-образной формы, которые гарантируют защиту от неприятных инцидентов. Прокладки-вкладыши специально разработаны для мужчин, адаптированы к мужской анатомии и незаметны при ношении. Благодаря этому мужчинам легче приспособиться к данному виду гигиенических изделий.
Источник
Неприятные ощущения при мочеиспускании – одна из самых частых жалоб, которую слышат от пациентов врачи-урологи, гинекологи и андрологи. В возрасте до 70 лет с такими проблемами сталкивается 7% женщин и 10% мужчин. С годами число этих пациентов возрастает[1].
Режущая боль при мочеиспускании, боль в уретре, зуд в области мочеиспускательного канала – весьма распространенные симптомы, которые могут говорить о наличии нескольких заболеваний мочевыводящей системы, требующих грамотного и ответственного подхода к лечению. Это неспецифический симптом, который требует обследования и назначения лабораторных и инструментальных методов диагностики.
Дискомфорт после мочеиспускания и чувство неполного опорожнения мочевого пузыря – также поводы озаботиться своим здоровьем и обратиться за квалифицированной медицинской помощью.
Одна из самых частых причин возникновения этой проблемы у женщин – острый и рецидивирующий цистит. На него приходится порядка 40% жалоб на болезненное мочеиспускание у женщин[1].
Также причинами могут являться острый или хронический вагинит, мочекаменная болезнь, инфекции, передающиеся половыми путем, атрофия эпителия уретры и мочевого пузыря в постклимактерическом периоде, уретрит и уретральный синдром[1]. Иногда боль при мочеиспускании является первым симптомом онкологического заболевания.
Часто боль при мочеиспускании появляется после сексуальных контактов. Это заставляет пациенток избегать интимной близости, что приводит к психологическим нарушениям, страху, разладу в семейной жизни[2].
Рецидивирующий характер этого состояния связывают с особенностями строения уретры у женщин: в отличие от мужчин, у женщин уретра более короткая и широкая и расположена вблизи источников микробного заражения: влагалища и прямой кишки. Также болезни могут способствовать избыточная подвижность уретры, наличие спаек между влагалищем и уретрой вследствие перенесенных воспалительных заболеваний[2].
- аномалии развития уретры,
- перенесенные воспалительные заболевания урогенитального тракта,
- возраст женщины старше 60 лет и наличие постклимактерических изменений,
- недавние хирургические и диагностические вмешательства: риск возникновения дискомфорта при мочеиспускании повышается после цистоскопии, урографии, взятии мазка из уретры и др.
- несоблюдение правил гигиены, аллергия на средства личной гигиены,
- неправильное лечение: неконтролируемый прием антибиотиков, антисептиков,
- проведенная химиотерапия[2].
Боль имеет острый, режущий, жгучий характер. Она появляется во время мочеиспускания и может продолжаться после его завершения. Иногда она сопровождается частыми, императивными позывами к мочеиспусканию. Походы в туалет становятся частыми и мучительными. Обычно боль локализована в нижнем отделе мочеиспускательного тракта, но иногда может иррадиировать в область промежности, мочевого пузыря, прямую кишку.
Отличительной особенностью болезненного мочеиспускания является отсутствие сопутствующей лихорадки: болезнь не подразумевает симптомов интоксикации и повышения температуры3.
В медицинской литературе такое состояние называется дизурией: это более широкое понятие, которое затрагивает все расстройства мочеиспускания, включая также задержку мочи и чувство неполного опорожнения мочевого пузыря. Также это состояние может называться женский уретральный синдром, цисталгия, цистопатия, асептический уретрит/цистит, невралгия мочевого пузыря, генитально-пузырная дисфункция и др[3].
Острый цистит
Это самая частая мочеполовая инфекция среди женщин: его частота составляет 0.5-0.7 эпизодов на 1 женщину в год. Вследствие анатомических особенностей женщины страдают от цистита в 30 раз чаще, чем мужчины. Беременность и постменопауза дополнительно повышают эти шансы[4].
Цистит представляет собой воспаление слизистой оболочки мочевого пузыря, чаще всего имеет инфекционный характер и может быть спровоцирована переохлаждением, несоблюдением гигиены, половым контактом и т. д.
При этом заболевании пациентка испытывает множество трудностей, связанных с походом в туалет. Боли в мочевом пузыре, боль при мочеиспускании, кровянистые и/или гнойные выделения с мочой, постоянные малопродуктивные позывы в туалет. Как бы ни проявлял себя цистит, для его лечения обычно назначаются антибиотики, способные справиться с источником воспаления. Вместе с болезнью отступают боли в мочевом пузыре и дискомфорт при мочеиспускании, боль после мочеиспускания.
Уретрит
Это близкая по этиологии и симптоматике болезнь. Главный ее симптом – болезненное мочеиспускание, при этом боль возникает непосредственно в самом мочеиспускательном канале. Вместе с ним возникают слизистые выделения из мочеиспускательного канала. Заболевание может протекать в острой и хронической форме.
В первом случае при мочеиспускании больно нестерпимо, но болезненные ощущения, несколько стихая, могут сохраняться и в остальное время. Во втором – как правило, возникает только легкое жжение при мочеиспускании. Так или иначе, пока воспаление не распространилось на мочевой пузырь, предстательную железу и не повлекло за собой серьезных осложнений, необходимо обратиться к врачу.
Мочекаменная болезнь
Это самая частая причина «урологических» госпитализаций по «скорой». При ней в органах мочевыводящей системы – почках, мочеточниках, мочевом пузыре – образуются камни (конкременты), способные препятствовать нормальному оттоку мочи, а также провоцировать неприятные ощущения при мочеиспускании. Это серьезная болезнь, способная привести даже к неблагоприятным исходам. При малейшем подозрении на наличие камней нужно срочно обратиться к врачу. После диагностики может быть назначено как медикаментозное, так и хирургическое лечение.
Заболевания, передающиеся половыми путем
Кроме того, значительная часть жалоб на болезненное мочеиспускание приводит к выявлению инфекций, передающихся половым путем. Хламидиоз, трихомониаз, гонорея и множество других болезней проявляют себя, прежде всего, выделениями из половых органов и возникновением дискомфорта при мочеиспускании. Жжение, рези и зуд, покраснения и высыпания в промежности – повод обследоваться на наличие возбудителя этих инфекций. К тому же зуд при мочеиспускании и после него может возникать при кандидозе, многим известном как молочница. Такие болезни могут вызывать закономерное смущение, но скрывать их или пытаться вылечить «народными» средствами – плохая идея, способная привести к серьезным осложнениям. Прохождение анализов с дальнейшим лечением у специалиста – гораздо более разумный подход.
Опухоли мочеполового тракта
Рост опухоли внутри уретры или мочевого пузыря может сопровождаться постоянными болями при мочеиспускании. Это может быть доброкачественный полип или злокачественное новообразование.
Постклимактерические изменения
Урогенитальное старение является причиной появления неприятных симптомов со стороны мочеполового тракта: боли и рези при мочеиспускании, подтекание мочи, учащение позывов к мочеиспусканию, в том числе в ночное время. Это является следствием атрофических процессов в слизистой урогенитального тракта, мышечном и связочном аппарате малого таза[5].
Чтобы начать лечение, нужно понять, какой именно патологический процесс стал причиной неприятных симптомов. Для этого пациенткам лучше обратиться за помощью к гинекологу, терапевту или урологу. Они соберут анамнез, проведут осмотр и назначат диагностику, которая может включать:
- анализы мочи: общий, по Зимницкому, Нечипоренко, бактериальный посев мочи,
- общий анализ крови и биохимический анализ крови,
- УЗИ почек, малого таза и мочевого пузыря,
- цистоскопию,
- гинекологический осмотр,
- рентгеноконтрастное исследование мочевого пузыря,
- компьютерную томографию и др.
После выявления диагноза приступают к лечению основного заболевания.
При остром цистите и уретрите обычно назначают антибиотикотерапию. В ряде случаев это приводит к полному излечению и клиническому исчезновению всех симптомов. Традиционно возбудителем острого неосложненного цистита являются постоянные обитатели толстого кишечника: E.coli. Препаратами первого ряда могут быть антибактериальные средства, такие как нитрофураны, триметоприм/сульфаматексазол, фосфомицины, фторхинолоны.
Если под маской посткоитального цистита скрывается хронический уретрит уреаплазменного, хламидийного или микоплазменного происхождения, были эффективны схемы с назначением рокситромицина и доскициклина[6].
Однако, при рецидивирующем характере заболевания, это приносит лишь временное улучшение и может способствовать развитию множественной устойчивости микробных штаммов, так как ведущую роль в патогенезе в некоторых случаях могут наличие анатомических предпосылок к реинфицированию: появление спаек между уретрой и влагалищем, возникновение уретрального рефлюкса.
В таких случаях врачи могут рекомендовать хирургическую коррекцию: транспозицию дистального отдела уретры. Показаниями к операции являются: наличие условно-патогенной флоры в бактериальном посеве мочи, достоверное повышение бактериурии, закисление рН мочи из-за рефлюкса и др.[3]
Коррекцией постклимактерических изменений занимаются гинекологи. При выявлении онкологического заболевания, пациенты направляются на специфическое лечение к онкологам и хирургам.
При наличии связи болей и полового акта, пациенткам могут быть рекомендованы поведенческие меры профилактики:
- посткоитальное мочеиспускание для механического вымывания микробов,
- использование антибактериальных кремов после полового акта,
- подмывание после полового акта,
- коррекцию сексуальных паттернов для уменьшения вовлечения уретры в сексуальный контакт,
- использование средств для коррекции микробной флоры влагалища[3].
При циститах и уретритах полезно пить больше жидкости, соблюдать правила личной гигиены, использовать только гипоаллергенные и натуральные средства и белье.
Также рекомендуется вести здоровый образ жизни, выполнять упражнения Кегеля для сохранения тонуса мышц малого таза, запрещается поднимать тяжести, заниматься тяжелой атлетикой.
Источник
